Отек венозных сосудов легких
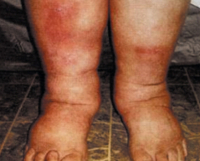
Хронический венозный отек – это избыточное накопление тканевой жидкости, ассоциированное с хронической венозной патологией нижних конечностей. Клинически проявляется увеличением объема голени, образованием ямок при пальпации, изменением кожной окраски на фоне телеангиэктазий, расширения и варикозной трансформации поверхностных вен. Диагноз устанавливают при физикальном обследовании, в случае необходимости дополняя его результатами инструментальных процедур (УЗДС, КТ, МРТ вен и окружающих тканей, волюметрии). Пациенты нуждаются в комплексном лечении с использованием консервативных (фармакотерапии, эластической компрессии) и инвазивных методик.
Общие сведения
Венозные отеки на нижних конечностях выявляют у 7,2–63,8% флебологических пациентов. В общей популяции показатель может варьироваться от 7 до 20%. Это связано с различными методами анализа, особенностями этнокультурной среды, возрастом, образом жизни обследованных лиц и другими факторами. Патологическому состоянию свойственна географическая неоднородность: если в европейских странах уровень распространенности достигает 17,2%, то у жителей дальневосточных регионов он не превышает 10,7%. Как и венозная патология в целом, ассоциированные с ней хронические отеки чаще встречаются у женщин. Их распространенность увеличивается с возрастом, достигая пика у пожилых людей.

Хронический венозный отек
Причины
Появление хронического отека обусловлено длительной внутрисосудистой гипертензией и свидетельствует о прогрессирующей несостоятельности венозной сети. Затруднение оттока крови наблюдается из-за нарушений на различных уровнях – дефектов клапанного аппарата, обструкции поверхностного или глубокого русла, дисфункции мышечного насоса, внешней компрессии. Наиболее значимыми причинами подобного состояния выступают:
- Варикозная болезнь. Является наиболее распространенным этиофактором венозных отеков. В варикозно расширенных сосудах депонируется большое количество крови, что провоцирует повышение гидростатического давления и выход жидкости в межтканевые пространства.
- Посттромботический синдром. Окклюзия сосудистого просвета и клапанная деструкция являются основными факторами развития хронического отека у пациентов, перенесших тромбоз глубоких вен. Его выраженность определяется степенью реканализации стеноза и развитием коллатералей.
- Беременность. Венозную обструкцию в третьем триместре связывают со сдавлением нижней полой и подвздошных вен увеличенной маткой, а высокие уровни прогестерона снижают тонус сосудов. При повторных беременностях относительный риск венозной недостаточности и ХВО возрастает в 3 раза.
- Иммобилизация. Длительное (более трех суток) обездвиживание конечностей или всего тела сопровождается нарушением функционирования мышечно-венозной помпы и замедлением кровотока. Такая ситуация возникает после травм, хирургических вмешательств, при параличах.
- Синдром Мея-Тернера. Анатомическая особенность в виде сдавления левой общей подвздошной вены одноименной правой артерией является причиной одностороннего отека для 9% пациентов с венозным рефлюксом. Внешняя компрессия затрудняет отток крови, приводя к отечности.
- Врожденные аномалии клапанов. Источником клапанной недостаточности могут быть врожденные дефекты – гипо- или аплазия створок, атипичное и асимметричное прикрепление, полное недоразвитие либо отсутствие. Анатомические аномалии провоцируют функциональную недостаточность клапанов с развитием застойных явлений.
Причинами хронического венозного отека также могут выступать травмы нижних конечностей, опухоли малого таза. Факторами, провоцирующими гипертензию в поверхностной и глубокой сосудистой сети, являются гиподинамия, продолжительные статические нагрузки, некоторые заболевания (бронхолегочная патология с длительным кашлем, запоры, сердечная недостаточность). Риск отечности возрастает у лиц с избыточным весом и принимающих оральные контрацептивы.
Патогенез
Возникновение хронического венозного отека определяется длительным стазом и повышением внутрисосудистого давления. Как результат, увеличивается проницаемость стенки вен, нарастает градиент транскапиллярной диффузии. Это дополняется экстравазацией крупномолекулярных плазменных белков (фибриногена, фрагментированного гемоглобина) и разрушенных форменных элементов, что ведет к нарастанию онкотического интерстициального давления. Под влиянием указанных изменений в периваскулярных тканях накапливается избыток жидкости.
Сначала снижение интенсивности интерстициального отека достигается включением компенсаторных механизмов. Выведение жидкости осуществляется путем активизации лимфодренажной системы, что соответствует транзиторным симптомам. Но сохраняющаяся венозная гипертензия с постоянно высоким уровнем гидростатического давления усугубляет изменения микроциркуляторного русла и приводит к декомпенсации механизма оттока. В тканях скапливается все больше жидкости, что делает отеки интенсивными и постоянными.
Находясь в паравазальной ткани, фибриноген трансформируется в фибрин, инициируя асептическое воспаление, участвуя в образовании соединительнотканных тяжей и «муфт», сдавливающих капилляры. Микроангиопатия усугубляет гипоксические расстройства, поддерживает формирование индуративного целлюлита, что в сочетании с лимфангоитом провоцирует окклюзию путей лимфооттока. В результате развивается флеболимфедема, создаются условия для возникновения и прогрессирования трофических расстройств.
Классификация
Согласно международной классификации CEAP, используемой в практической флебологии, отечный синдром относится к 3 клиническому классу (C3), являясь начальным и основным признаком венозной недостаточности. В рамках этой диагностической системы предлагают использовать шкалу оценки тяжести хронического венозного отека (VCSS):
- 1 балл. Отеки отсутствуют.
- 2 балла. Отечность наблюдается вокруг лодыжек вечером.
- 3 балла. Сохраняется в дневное время и распространяется выше лодыжек.
- 4 балла. Утренние отеки локализуются выше лодыжек, нарушают повседневную активность.
Сам по себе отек не является отдельной нозологической единицей и имеет вторичный характер, но он отражает развитие локальных нарушений в системе сосудов голени и бедра. Наличие и выраженность венозного отека обязательно указывают при постановке клинического диагноза.
Симптомы ХВО
Развитие хронического венозного отека происходит постепенно, по мере нарастания признаков недостаточности оттока. Визуально определяются увеличение объема одной или обеих конечностей, преимущественно над лодыжками и в нижней трети голени, бледность или цианоз кожных покровов. Важным признаком становится наличие телеангиэктазий, расширенных ретикулярных или варикозно измененных подкожных вен. Субъективно пациенты ощущают тяжесть в ногах, утомляемость. Иногда возникают онемение и боли, связанные с нарастающей интравенозной гипертензией. Но с прогрессированием флебопатологии субъективные жалобы ослабевают.
Выраженность симптомов зависит от ряда внешних и внутренних факторов. Начальные стадии патологии характеризуются транзиторным отеком, возникающим обычно к концу дня после длительного стояния или сидения, исчезающим утром или при ходьбе. В дальнейшем симптомы становятся постоянными, но связь с провоцирующими условиями не утрачивается. Помимо статических нагрузок, количество тканевой жидкости увеличивается при повышении окружающей температуры, во второй фазе менструального цикла у женщин.
Венозные отеки выявляют по образованию ямки после надавливания пальцем на переднюю поверхность голени, длительному сохранению отпечатков от носков. Но воспалительная индурация, возникающая на более поздних сроках заболевания, делает следы от давления незаметными. Присоединившаяся лимфедема сопровождается отечностью стопы и определяется невозможностью сформировать кожную складку на тыльной поверхности основной фаланги второго пальца (симптом Стеммера).
Осложнения
Изолированный отек нижних конечностей встречается лишь на ранних стадиях хронической венозной недостаточности. Прогрессирование микроциркуляторных и тканевых расстройств способствует возникновению трофических нарушений: гиперпигментации, застойного дерматита, липодерматосклероза. Частым осложнением являются кожные язвы – вероятность ульцерации в дистальных участках характерна для 60–90% пациентов. Но в условиях усугубляющегося стаза наиболее значимым и опасным состоянием считаются тромбозы в поверхностных и глубоких венах, возникающие впервые либо рецидивирующие.
Диагностика
Учитывая достаточно типичные клинические признаки, выявление ХВО обычно не представляет сложностей. Однако для подтверждения его генеза, осуществления дифференциальной диагностики и планирования лечебной тактики необходимы результаты инструментальных исследований:
- УЗДС вен. Ультрасонография считается наилучшим способом оценки проходимости периферической венозной сети нижних конечностей. Позволяет выявить рефлюксы, определить состоятельность мышечной помпы, измерить толщину и эхографическую плотность подкожных тканей.
- Водно-иммерсионная волюметрия. Считается «золотым стандартом» в динамической оценке хронического венозного отека. Волюметрия измеряет объемно-весовые характеристики вытесненной и сохраненной в различных условиях тканевой жидкости (утром и вечером, стоя и лежа, при физических нагрузках и после отдыха, в динамике лечения).
- Томография сосудов и мягких тканей. Томографические методики полезны для точной верификации причины отечного синдрома и его локализации (суб- или эпифасциальной). По данным КТ-флебографии выявляют дефекты сосудистой стенки и оценивают степень обструкции. Анализировать изменения мягких тканей и состояние вен голени с высокой информативностью позволяет МРТ.
Для установления причин венозной недостаточности иногда приходится использовать инвазивные диагностические методики, в частности, контрастную флебографию. При поражении поверхностных сегментов проводится плетизмография, в неясных ситуациях прибегают к радиоизотопной сцинтиграфии.
Диагностикой хронического отека занимаются хирурги-флебологи. Учитывая вероятность иных причин патологии, а также полиморбидность, характерную для пожилых пациентов, локальные изменения венозного генеза приходится дифференцировать с нефротическими, кардиальными, лимфостатическими отеками. Необходимо исключать травматические, воспалительные, гипоонкотические и иные механизмы, не участвующие в развитии флебогенных нарушений.
Лечение хронического венозного отека
Успех лечения заключается в комплексной коррекции, каждый элемент которой имеет важное значение. Общережимные мероприятия требуют исключения продолжительных статических нагрузок, постурального дренажа – положения лежа с приподнятыми на 20–25° ногами. Параллельно осуществляют активные действия, направленные на ликвидацию застойных явлений:
- Компрессионная терапия. Признана основным компонентом консервативного лечения венозного отечного синдрома, предполагает создание положительного внесосудистого давления. Выполняется с помощью медицинских изделий – эластических бинтов средней растяжимости (в начале лечения), трикотажа 2–3 класса (колгот, чулок), переменной аппаратной пневмокомпрессии (одно- или многокамерными манжетами).
- Фармакотерапия. Главный аспект медикаментозной терапии – применение флебопротекторов или венотоников (микронизированной очищенной флавоноидной фракции, экстракта иглицы, гидроксиэтилрутозиды). В некоторых случаях системное лечение потенцируется диуретиками и полиферментными средствами. Местная терапия обычно осуществляется гелями, содержащими гепарин или венотоники.
- Хирургическая коррекция. В фазу выраженной отечности любые хирургические вмешательства противопоказаны. После курса консервативной терапии рассматривают вопрос об эндовенозной облитерации (склеротерапии, ЭВЛК, радиочастотной коагуляции), щадящей флебэктомии (криогенной, инвагинационной, PIN-стриппинге). Но ни один из них не может гарантировать полного исчезновения отечного синдрома, требуя дальнейшей поддерживающей терапии.
Послеоперационная реабилитация включает эластическую компрессию и прием флебопротекторов. Прямое воздействие на мышечно-венозную помпу нижних конечностей оказывает сравнительно новая лечебная методика – электромышечная стимуляция, позволяющая уменьшить отечность и другие признаки венозной недостаточности.
Прогноз и профилактика
Выраженность хронического венозного отека хорошо коррелирует со степенью функциональных расстройств в сосудистой системе нижних конечностей. От его адекватной терапии во многом зависит конечный исход флебопатологии. Отсутствие полноценной коррекции чревато развитием осложнений, но при комплексном подходе прогноз для жизни и трудоспособности вполне благоприятный. Профилактические рекомендации включают устранение факторов риска (борьбу с гиподинамией, ожирением, ограничение статических нагрузок), своевременное лечение начальных стадий хронической венозной патологии и сопутствующих заболеваний.
Источник
Отек легких причины и симптомы
Отек легких является довольно тяжелым состоянием, которое характерно скоплением жидкости за пределами легочных кровеносных сосудов. Причем отсутствие первой помощи при отеке легких весьма часто приводит к летальному исходу. Легкое, по сути, это тонкостенный мешочек, обтянутый капиллярами и подобная структура в состоянии обеспечит быстрый газообмен. При отеке легких альвеолы вместо воздуха заполняются жидкостью, проникающей из кровеносных сосудов. На первой стадии отека интерстициальный отек легких, далее следует транссудация в альвеолы, другими словами происходит альвеолярный отек легких.
Основными причинами отека легких является застой в малом круге кровообращение и разрушение сосудов легких, связанные с патологией и острой перегрузкой сердца. Это причины возникновения кардиогенного отека легких. Инициировать кардиогенный отек легких в состоянии нарушения систолы левого предсердия, дисфункция левого желудочка, систолическая дисфункция и диастолическая дисфункции.
Кроме того, отек легких может развиться в случае токсического повреждении альвеолокапиллярных мембран. В этом случае имеем дело с токсичным отеком.
Бывает и аллергический отек легких, который провоцируется аллергическими реакциями.
Отек легких вызывается инфарктом миокарда, пороком сердца, постинфарктным и атеросклеротическим кардиосклерозом, аневризмом аорты и другими заболеваниями сердечной системы. Кроме того, спровоцировать заболевание могут и заболевания легких, это хронический бронхит. пневмосклероз, туберкулез или опухоли легких, грибковые поражения легких и пневмония.
Кроме того, это могут быть болезни, характерные присутствием интоксикации. Это грипп, корь. скарлатина, острый ларингит, дифтерия, хронический тонзиллит, коклюш.
Виновниками заболевания могут быть и механические препятствия, которые не дают воздуху попадать в дыхательные пути. Подобное состояние может произойти при попадании в легкие воды, инородного тела, рвотных масс.
Другие причины, это неконтролируемое употребление лекарственных средств, алкогольные и наркотические интоксикации, отравления ядом, массивные изжоги, продолжительное нахождение на аппарате искусственного дыхания.
Выделяют несколько форм заболевания. В частности, острый отек легких может развиться за пару часов. Молниеносный отек легких приводит к смерти за несколько минут. Бывает и затяжной отек легких, развитие которого занимает несколько часов или суток.
Первые признаки отека легких внезапны. Это может произойти как днем, при физических нагрузках, так и ночью, во сне. Вначале наблюдается частое покашливание с нарастанием хрипа. Цвет лица при этом меняется. Далее возникает чувство сильного удушья, давящая боль и стеснение в груди, учащение дыхания, а клокочущие хрипы слышны даже на расстоянии. Кашель характерен отхождением розовой пенистой мокроты, а в тяжелом случае пена выходит даже из носа.
При этом больному весьма затруднительно вдыхать и выдыхать воздух, кожа синеет, проступает холодный пот, а шейные вены набухают. Учащенный пульс может достигать ста шестидесяти ударов в минуту.
Приступ может привести к некоторому разрушению верхних дыхательных путей, при котором наступает состояние комы и смерть.
При возникновении симптомов отека легких, единственным правильным решением является вызов скорой помощи.
Это запись в категории Интересно знать
Отек легких – симптомы, лечение, причины, прогноз
 Отек легких является опасным патологическим состоянием, при котором увеличивается количество внесосудистой жидкости, скапливающейся за пределами кровеносных сосудов легкого. Данная патология может являться тяжелым осложнением заболевания сердца. При этом отек легких может иметь хроническое течение, а может развиться острый отек. Именно острая форма наиболее опасна, так как чаще всего приводит к смерти пациента.
Отек легких является опасным патологическим состоянием, при котором увеличивается количество внесосудистой жидкости, скапливающейся за пределами кровеносных сосудов легкого. Данная патология может являться тяжелым осложнением заболевания сердца. При этом отек легких может иметь хроническое течение, а может развиться острый отек. Именно острая форма наиболее опасна, так как чаще всего приводит к смерти пациента.
Почему развивается отек легких, симптомы, лечение. причины, прогноз болезни какой — обо всем этом мы и будем говорить сегодня:
Почему появляется отек легких (причины)?
Основная причина данной патологии — наличие застоя крови малого круга кровообращения. Также часто данное состояние бывает обусловлено токсическим поражением сосудов, расположенных в легких.
Отек могут вызвать такие заболевания, как атеросклеротический кардиосклероз или порок сердца. Отеком легких нередко сопровождается инфаркт миокарда. При тяжелой форме гипертонии развивается кардиальный отек. Причем, в этих случаях патология принимает самую тяжелую форму, характерную для сердечной астмы.
В случае токсического отека, причиной является отравление барбитуратами или алкоголем. Проникновение в организм ядов, азотных окислов или тяжелых металлов. Токсический отек вызывает отравление мышьяком, ожог ткани легкого, а также диабетическая, печеночная кома и уремия.
Если говорить о мембраногенном отеке, то его причиной является повышенная проницаемость капилляров легких. Такое состояние может возникать при самых разных заболеваниях.
При наличии гидростатического отека, можно говорить о такой причине его развития, как увеличение внутрикапиллярного гидростатического кровяного давления (до 7-10 мм. рт. ст.)
Как себя проявляет отек легких (симптомы)?
Патология начинает проявлять себя с появления затрудненного дыхания, одышки. При медленном развитии патологии, данный симптом проявляется довольно медленно. В случае острой формы отека, наблюдается внезапное нарушение дыхания.
К другим характерным симптомам можно отнести быструю усталость, общую слабость. Появляется учащенное дыхание, головокружение.
Часто наблюдаются проявления гипоксии, так как при отеке легких значительно снижается уровень кислорода в крови. При проведении обследования с помощью стетоскопа, прослушиваются хрипы, булькающие звуки, иные аномалии. Эти явления происходят вследствие скопления жидкости в альвеолах.
Что делать если обнаружен отек легких (лечение заболевания)?
Лечение данного опасного патологического состояния всегда экстренное, проводится в стационаре. Больным необходима срочная госпитализация. Причем первая помощь должна начинаться еще в карете скорой помощи при транспортировке больного в реанимационное отделение стационара, где ему оказывают неотложную помощь. Она заключается в незамедлительном введении внутривенно сердечных гликозидов. Больному проводят кровопускание, другие реанимационные мероприятия.
После стабилизации состояния пациента, начинают терапевтические мероприятия, направленные на снижение тяжести симптомов. Проводят действия по устранению причин, вызвавших патологию. Проводят мероприятия по уплотнению тканей капиллярно-альвеолярных мембран, чем обеспечивают нормальную подачу кислорода.
При данной патологии чрезвычайно важно улучшить эмоциональное, психологическое состояние пациента, смягчить имеющееся состояние стресса. Поэтому больному назначают успокоительные средства. Эти препараты, успокаивая больного, также снижают спазмы сосудов, нормализуют кровоток, идущий к легким.
Назначают лекарства, которые облегчают дыхание, устраняя одышку. Кроме того назначают препараты, снижающие скорость обменных процессов. Это необходимо, чтобы организм пациента легче переносил дефицит кислорода.
Наиболее эффективным седативным средством является морфин. Его очень давно применяют при лечении отека легкого. Больному вводят 1-1,5 мл. 1% раствор морфина внутривенно. Нередко только применение этого средства способствует быстрому устранению отека.
Как сказывается на организме отек легких (прогноз лечения)?
Нужно сказать, что прогноз этого заболевания зависит от его тяжести, формы и того, насколько быстро и эффективно была оказана помощь больному. Если была оказана быстрая, квалифицированная неотложная помощь, были приняты необходимые меры лечения основного заболевания — прогноз всегда благоприятный.
Народные средства лечения отека легких
Народные рецепты можно использовать после проведенного стационарного лечения на этапе реабилитации, когда больной уже может находиться дома.
— Хорошим, действенным средством является отвар из семян льна. Для приготовления 4 ст. л. залейте кипятком (1 литр). Проварите на слабом жару 3 мин. Подождите немного, чтобы остыло. Процедите, пейте по половине стакана через каждые два часа. Прием должен составлять не меньше 6 раз за сутки.
— Измельчите сушеный корень растения синюхи. Залейте 1 ст. л. корней половиной литра горячей, очищенной воды. Поместите на водяную баню на полчаса. Затем отвар процедите, пейте по глотку после еды. Будьте здоровы!
Светлана,- /ya-baby.net/
Отек легких
Отек легких – одно из клинических проявлений острой сердечной недостаточности. Смертность при отеке легких составляет 15-20%.
Причины развития отека легких
К развитию данной патологии могут приводить:
- артериальная гипертензия;
- миокардиты;
- тяжелое течение инфаркта миокарда – разрыв стенок сосуда, большие размеры повреждения сердечной мышцы, острая недостаточность митрального клапана;
- аритмии (экстрасистолии, наджелудочковые и желудочковые тахикардии);
- декомпенсация хронической сердечной недостаточности на фоне неадекватного лечения, тяжелой сопутствующей патологии;
- массивная тромбоэмболия легочной артерии;
- недостаточность митрального или аортального клапана;
- внезапно возникшая перегрузка левого желудочка объемом вследствие массивных внутривенных инфузий;
- тампонада сердца;
- кардиомиопатии любой природы;
- травмы сердца.
Классификация отека легких
Выделяют интерстициальный и альвеолярный отек легких, которые рассматривают как две стадии одного процесса:
- При интерстициальном отеке легких паренхима легких пропитывается жидкостью, однако транссудат не выходит в просвет альвеол.
- Альвеолярный отек развивается на фоне прогрессирования патологического процесса, при этом плазма пропотевает в просвет альвеол.
Клиническая картина, симптомы отека легких
При развитии отека легких больные предъявляют жалобы на кашель. одышку. а при прогрессировании процесса – на удушье. Довольно часто отек легких сопровождается тревогой и страхом смерти.
При осмотре определяется выраженная одышка с шумным дыханием, цианоз, кожа холодная, влажная. В акте дыхания принимает участие вспомогательная мускулатура: при осмотре определяется западение на вдохе межреберных промежутков и надключичных ямок.
Интерстициальный отек легких проявляется одышкой и кашлем без выделения мокроты. Кроме вышеперечисленных симптомов также определяется шумное свистящее дыхание, затруднение вдоха.
Альвеолярный отек легких проявляется удушьем, кашлем с отделением обильной пенистой розового цвета мокроты, клокочущим дыханием. Чтобы облегчить дыхание, больные занимают полувозвышенное или сидячее положение. Пульс аритмичный, нитевидный, артериальное давление снижено. При перкуссии (простукивании) грудной клетки определяется притупление перкуторного звука. В легких выслушиваются сухие, а затем влажные хрипы, крепитация. Вначале влажные хрипы прослушиваются в нижних отделах легких, но постепенно распространяются к верхушкам легких. При аускультации сердца сердечные тоны приглушены, выслушивается протодиастолический ритм галопа, акцент ІІ тона над легочной артерией. При тяжелом течении отека легких может развиваться дыхание Чейн-Стокса (непроизвольное периодическое дыхание). При рентгенологическом исследовании определяется увеличение корней легких (форма «бабочки»), венозное полнокровие легких, по всем полям разбросаны округлые, очаговые тени.
Лечение отека легких
Отек легких – состояние, требующее неотложной медицинской помощи.
- Чтобы снизить нагрузку на сердце, больному необходимо придать сидячее положение со спущенными вниз ногами.
- Уменьшить венозный возврат к сердцу помогает наложение венозных жгутов на конечности.
- С помощью маски подается 100% кислород, а при массивном отеке легких необходимо проведение интубации и искусственной вентиляции легких.
- С целью подавления избыточной активности дыхательного центра внутривенно вводят морфина гидрохлорид.
- Уменьшить объем циркулирующей крови, расширить венозные сосуды помогает введение мочегонного препарата – фуросемида.
Источник
