Отек мягких тканей плода 12 недель
Автор: Созинова А.В., акушер-гинеколог,
ведет непрерывную практику с 2001 года.
Водянкой плода называется его патологическое состояние, при котором во всех полостях организма скапливается жидкость и присутствует генерализованный отек (отеки всего тела — анасарка).
В большинстве случаев водянка плода наблюдается при резус-конфликтной беременности и гемолитической болезни новорожденного. Распространенность данного состояния составляет 1 случай на 1000-14000 родов. Различают иммунную и неиммунную водянку плода.
Причины
Основной причиной развития иммунной водянки плода служит его гемолитическая болезнь.
Причина, которая привела к развитию неиммунной водянки плода зачастую остается нераспознанной, но выделяют следующие факторы:
- хромосомная патология плода (синдром Дауна, мозаицизм, трисомии, синдром Шерешевского-Тернера и прочие);
- генные заболевания: недостаток глюкозо-6-фосфатдегидрогеназы, А-талассемия, синдром Нунан, ахондрогенез, танатофорная карликовость, синдром Пена-Шокея, синдром множественных птеригиумов, ахондроплазия;
- пороки развития грудной полости (дисплазия грудной клетки, диафрагмальная грыжа, порок легкого кистозный аденоматозный);
- пороки развития мочевыделительной системы (врожденный нефротический синдром, пороки уретры и почек);
- сердечно-сосудистая патология (кардиомиопатия, врожденные пороки сердца, анатомические дефекты, артериально-венозные шунты)
- хориоангиома плаценты;
- при многоплодной беременности (фето-фетальная трансфузия, акардиальная двойня);
- инфекционные заболевания матери во время беременности (цитомегаловирусная инфекция, сифилис, парвовирусная инфекция, токсоплазмоз, вирусный панкардит Коксаки);
- осложнения беременности (преэклампсия, тяжелая анемия, нескоррегированный сахарный диабет, гипопротеинемия);
- врожденные обменные нарушения (мукополисахаридоз 4 типа, болезнь Гоше, дефицит нейраминидазы, болезнь Моркио);
- врожденные опухоли головного и спинного мозга, мочевыделительной системы и пищеварительного тракта, печени, крестцово-копчиковая тератома, нейробластома.
Диагностика
Диагностика водянки плода направлена на установление причины, его вызвавшей. В первую очередь определяется группа крови и резус-фактор для подтверждения/исключения резус-конфликта и иммунной водянки плода.
Проводится анализ анамнеза жизни (инфекционные болезни в прошлом, операции, хроническая патология), акушерско-гинекологического анамнеза (наличие гинекологических патологий, течение и исходы предшествующих беременностей), анализируется течение настоящей беременности, ее осложнения, общая прибавка веса и прочее.
Главным диагностическим методом служит УЗИ плода. К УЗИ-признакам относятся:
- отечность плаценты («толстая плацента»);
- избыток амниотической жидкости (многоводие);
- размеры плода больше нормы из-за отека (в частности увеличенные размеры живота вследствие асцита по сравнению с размерами головки);
- скопление жидкости во всех полостях плодового организма (гидроперикард, асцит, гидроторакс)
- отек подкожно-жирового слоя в виде двойного контура;
- отек кожи головы, рук и ног;
- кардиомегалия (увеличение размеров сердца);
- утолщение кишечника (отек стенок);
- увеличение печени и селезенки (гепатоспленомегалия)
- «поза Будды» — раздутый живот с отведенными от него конечностями и позвоночником;
- низкая двигательная активность в сочетании с другими признаками.
После проведения УЗИ назначается амнио- или кордоцентез для определения кариотипа плода, получения крови плода (оценка гемоглобина, белка) и возможного внутриутробного лечения. С целью исключения внутриутробной инфекции назначается ПЦР на предполагаемые инфекции.
Лечение водянки плода
При выявлении врожденных пороков развития плода, несовместимых с жизнью (1-2 триместр беременности) женщине предлагают прерывание беременности. В случае отказа от прерывания продолжают наблюдать за течением беременности и развитием болезни до сроков, позволяющих проводить пренатальную (дородовую) терапию.
Лечение водянки плода заключается в проведении кордоцентеза и переливания крови в пуповину (в случае выраженной анемии и снижения гематокрита до 30 и ниже). При необходимости заменное переливание крови повторяют через 2-3 недели.
В случае выявления фето-фетальной трансфузии близнецов проводится лазерная коагуляция сосудов, соединяющих плоды. Если нет возможности провести пренатальное лечение, оценивается степень риска преждевременных родов по отношению к антенатальной гибели плода и родоразрешение проводят досрочно с предварительным назначением препаратов для ускорения созревания легких плода. В некоторых случаях показано введение матери сердечных гликозидов для нормализации сердечной деятельности плода.
Перед родоразрешением (оно, как правило, происходит планово) готовятся к рождению ребенка с водянкой. Родильный зал должен быть оснащен аппаратурой для сердечно-легочной реанимации, формируется реанимационная бригада из 2-3 реаниматологов и 2-3 неонатологов (после рождения ребенка сразу интубируют и осуществляют искусственную вентиляцию легких 100% кислородом).
Сразу после рождения и проведения реанимационных мероприятий выполняется перикардиоцентез (удаление путем пункции околосердечной сумки накопившейся жидкости), плевральную пункцию (удаление жидкости из плевральной полости) и лапароцентез (высасывание жидкости из брюшной полости). В пупочную артерию устанавливается катетер для последующих инфузий эритроцитарной массы или крови.
Прогнозы
Прогноз при неиммунной водянке плода неблагоприятный и процент выживших детей составляет 20-33%. При развитии водянки в первом триместре беременность, как правило, заканчивается спонтанным абортом, во втором и третьем триместрах высок риск антенатальной гибели плода.
При иммунной водянке прогноз более утешительный, эффект от пренатального и постнатального лечения достигает 80-90%.
Некоторые исследования при беременности
- Мазки при беременности
- Анализы при беременности по триместрам
- УЗИ при беременности
- Общий анализ мочи при беременности
- Коагулограмма
- Установка пессария
- Глюкозотолерантный тест
- Гомоцистеин при беременности
- Амниоцентез
- Анестезия в родах
- КТГ плода (кардиотокография)
- Кордоцентез
- Эпидуральная анестезия в родах
Источник
24 июля 2020, 13:59
На очередном плановом приеме в ЖК на 29 неделе беременности, мой акушер сказала мне взять талон на 3 скрининг. Оказалось, что его могут сделать в этот же день через час, и отказываться я не стала.
Опуская лирику, что хотелось посмотреть малыша, что волнительно ждала очередной встречи с дочкой сразу перейду к тому, что на вопрос после процедуры «Все хорошо? », врач сказала идти с листом результатов к своему врачу, что не очень хорошо.
Я толком и не прочитала диагноз, точнее естественно я в нем ничего не поняла, но мой врач сразу выписала мне направление на УЗИ 2 уровня (т.е.в перинатальном центре нашего города).
По пути домой я уже стала искать информацию о результате скрининга. А результат был таков: двойной контур головы, кардиомегалия под вопросом, нарушение 1 б, признаки фетопатии плода, крупный плод.
Скажу честно, диету какую-либо беременных я не соблюдала, а на момент скрининга набрала около 12-13 кг, ГЛЮКОЗОТОЛЕРАНТНЫЙ тест был отрицателен.
Заходила в квартиру я уже со слезами на глазах от того, что такое признаки фетопатии плода… До остального я еще на тот момент не углубилась. Рассказывать о том, что из-за места работы меня не принимали в ПЦ моего города и направили в ПЦ другого города — райцентра.
В итоге спустя время, узнав в моей ЖК, что в местном ПЦ меня не примут мне выписали направление в стационар ПЦ-райцентра.
Положили. Скрининг второго уровня, с действительно уважаемым и прекрасным доктором, заведующим медико-генетического отделения, практически все подтвердилось, а именно: крупный плод, тазовое предлежание, однократное обвитие пуповиной, подкожный отек у плода, незначительная кардиомегалия (косвенные эхо признаки фетопатии у плода).
В стационаре я провела 4 дня и все дни у меня после каждого приема пищи, а также натощак брали кровь, чтобы подтвердить или исключить гестационный сахарный диабет. Его исключили, так как с сахаром при обычном питании все было отлично. Также у меня нет резус-конфликта.
Именно в стационаре от скуки я стала «рыть» интернет и это была огромная ошибка в плане того, что там нечем заняться и мысли съедают тебя… Именно там я узнала о «неимунной водянке плода». О процентном соотношении смертей, здоровых детей, о том, что возникает без причины и что главный симптом это отек плода. (В основном в интернете это пишут о 1,2 триместре и нет ни одной нормальной истории о 3 триместре, как в моем случае).
Меня выписали без диагноза, с грустными глазами и сказали приезжать смотреть в динамике, а также, что возможно необходимо будет приехать, если историей болезни заинтересуются в Москве в центре Кулакова.
Так и вышло, через день меня вызвали на онлайн конференцию с профессором из вышеуказанного центра. Конференция проходила след. образом — я лежала, узист смотрел и показывал то, что просил профессор с Москвы. Все, что я поняла (т.к.там скорость притоков считали и что-то еще) у ребенка отек на шее (воротниковое пространство), на голове. Профессор заключила: у плода или внутриутробное инфицирования, либо хромосомные аномалии, в частности Синдром Дауна.
Я чуть не умерла.
Это был удар.
После была истерика, успокаивал психолог ПЦ и супруг.
Больше беременность не приносила радости, дни были полны слез и мук…
Только тогда я узнала, что скрининг 1 триместра дает лишь около 80 процентов достоверного результата. Почему об этом молчат?????
Почему так халатно (лишь по моей инициативе) прошли скрининг 2 триместра (он выпал на новогодние праздники и жк в новом году не заключила договор о пропроведении скринингов с организацией, которая этим занимается. 2 скр. очень показателен в плане ХА, а я всего этого и не знала… Как же я страдала и сожалела о том, что не было сделано и о том, что было (не соблюдала диету, могла выпить кофе, очень любила кока-колу, так как она спасала от изжоги, ела сладости и тд). В общем я винила во всем себя.
Параллельно искала, что можно сделать и нашла решение только в кордоцентезе, но кто его будет делать на 30 неделе беременности?! И зачем?
С этой проблемой я пришла в ПЦР -райцентра и искала помощи и ответа там.
Спасибо заведующей медико-генетического отделения! Это женщина с большой буквы, позитивная, добрая и несмотря на занятость и отсутствие записи, уделившая мне время и согласившаяся провести процедуру.
Параллельно с подготовкой к кордоцентезу, я сдала анализы на все торч-инфекции, Эпштейн бара, вирус коксаки (или как-то так) и все оказалось в пределах нормы, то есть были антитела, либо были отриц.результаты.
Так прошло 10 дней.
Процедура была безболезненной и очень быстрой. 4 минуты.
А потом 7 дней ожидания.
Тем временем УЗИ показало, что отеки с головы и шеи ушли, но остался теперь преназальный отек 5 мм и незначительная кардиомегалия.
Опять же, к информации из интернета: есть только 1 история, где женщине ставили по УЗИ преназальный отек и оказалась, что это просто складка, а есть 1 история, где у женщины ребеночек был весь в отеках, которые впоследствии как у нас сошли, но остался преназальный и в итоге ребеночек родился с СД.
В общем последние 2 ночи перед тем как узнавать результаты, я не спала.
Было тяжело и о чудо! 46 хромосом. Все в порядке.
Вы резонно можете спросить, зачем вообще делала, если 32 неделя беременности и естественно ни о каких прерываниях не шло и речи. А делала для того, чтобы спокойно доходить беременность в случае хорошего результата и прореветься и готовиться в случае плохого. Не вижу ничего дурного в том, чтобы к деткам с СД морально готовиться, ведь это все-таки тяжело и огромный памятник тем мамам, которые всю жизнь посвящают своим крошкам с аномалиями и рожают не боясь никаких преград.!
Остальную часть беременности, а именно до 39 недели 5 дней я ходила более спокойная и ждала дочку в надежде, что все будет хорошо.
Родила я девочку, 3540 и 56 см, личико у нас долго было немножко отекшее, точнее веки, и даже педиатр хотела положить в больницу, уверена, что это ее особенность, так как у меня тоже глаза не как у модели «Мейбилин»
У нас был выявлен порок сердца, за которым пока лишь необходимо следить в динамике, а также какое-то открытое овальное окно… И об этом всем я стараюсь больше не читать в интернете.
Зачем я это написала? Для тех, кто мог оказаться в моей ситуации и кто ищет положительных историй в случае неимунной водянке на поздних сроках. Я пообещала себе написать об этом, в случае, если все будет хорошо.
И все хорошо и у вас обязательно будет!!!
Спасибо моему супругу, который с самого начала был уверен, что все будет нормально и врачам, которые не были безучастны.!!!
Источник
Из журнала пользователя
Svetik
13 февраля 2012, 02:46
Беременность моя была самым желанным событием на свете! Нашему счастью не было предела. Мой муж был уверен, что у нас будет сын. И мы уже предвкушали как изменится наша жизнь после появления нашего любимого малыша.
Всё было прекрасно, токсикоз особо не мучил, сделали узи в платной клинике, нам сообщили, что малышу 5 недель и всё в норме. Встала на учет в ЖК, анализы в норме, самочувствие прекрасное!!! Забегу вперед, мы с мужем абсолютно здоровые и оба не курим и не пьем!!!
Но счастье наше было не долгим!!! На первом плановом узи в ЖК, на сроке 13 недель нам сообщили, что плод не нормальный. Диагнозы страшные и не совместимые с жизнью плода: гигрома шеи, расширенное воротниковое пространство 8 мм!!!!!!!!!!!!!!!!!, общий отек плода, не правильное расположение плода!!! Я лежала на кушетке и не верила тому, что говорит врач, я думал, что это сон, не правда и такого со мной не могло произойти, ведь мы так ждали этого малыша!!! На все мои слезы и истерики врач мне сказала: «Не плачь, сделаешь аборт, потом еще забеременеешь. А вот больной ребенок не нужен ни тебе, ни мне!!! Ни чего страшного!!!» Я хотела её придушить на месте, но воспитание моё не позволяло даже грубо ответить ей на эти слова! Моя первая беременность, такая желанная и делать аборт!!!???
С этого момента начались наши испытания! Город наш маленький и не особо образованные наши врачи не рискуют самостоятельно давать направление на аборт по мед.назначению. Для начала они направляют беременную в Казань на доп.обследование, а те уже направляют на аборт если есть такая необходимость.
О том, что придется делать прерывание нас убедила и моя участковая, объяснила, что с такими диагнозами ребеночек мучается и ни к чему хорошему это не приведет. Мы с мужем проплакали всю ночь, а под утро выехали в Казань, что было у нас на душе знаем только мы сами.
Приехав к 8-ми утра в РКБ мы с горем по палам попали к генетикам, потом на узи, диагнозы подтвердили, но ТВП было 6,5 мм, и добавилась голова не правильной клубникообразной формы!!! Не смотря на не благоприятные диагнозы генетики не решились направлять на аборт и отправили к зав.отделению. Т.е. то, что нужно было делать аборт было уже решено, но вот за направлением на прерывание на таком сроке нужно было еще и побегать! К зав.отделением мы попали в 7 часов вечера. Это было ужасно, не евшие, не пившие, не спавшие мы стояли в коридоре и ждали когда нас вызовут ровно 5 часов!!! Наверное если бы не мой муж, то я бы бросилась под колеса машин прямо перед больницей… Его слова и поддержка давали мне шансы на жизнь.
Зайдя в кабинет, мы уже не ждали ничего хорошего. Мой муж глядя на монитор, где наш ребеночек махал ручками и ножками, стоял и вытирал слезы с глаз. Я не стала смотреть на ребеночка, зная то что придется прерывать беременность. Узи делали 30 мин. в полной тишине, я лежала и молилась Богу, что бы он нам помог. Диагнозы не подтвердились все кроме расширенного воротникового пространства, НО оно составляло уже ни 8мм и не 6,5, а 4,6мм. Уж не знаю куда смотрят узисты… Был не большой отек мягких тканей и яремные мешки. По словам врача прямых назначений для аборта в тот момент не было. Она предложила два варианта: сразу прервать беременность или сделать анализ БВХ (биопсия ворсин хориона) и наблюдаться у неё до конца беременности, но шансы были не велики! О риске выкидыша после процедуры биопсии нам вообще не сказали!
Пройдя все эти испытания, сделав БВХ(результат хороший, ждали 5 дней), съездив в Казань еще 6 раз, делая постоянно узи у зав.отделением, нам сохранили беременность и дали 98%, что ребеночек здоров. Эти слова мы услышали за 2 месяца до родов! Т.е. почти всю беременность мы не знали чего ждать и сохранят ли нам её вообще! Со временем у плода отеки сошли, яремные мешки заросли, шейная складка была в норме! И только тогда нам разрешили наблюдаться у наших врачей и больше не ездить в Казань!
Эти постоянные поездки совпали с защитой диплома. За первую поездку от стресса я похудела на 2 кг. Потом уже старалась не думать о плохом. Но всё же часто плакала, муж даже пошел вопреки своим принципам и привез мне котенка, что бы я отвлекалась на него.
Казанская врач нас очень успокоила, покрутила у виска в адрес наших врачей и их диагнозов, НО страхи оставались до последних дней беременности!!!
16 октября 2011 года в 21:05 родился наш Глебик, точно в срок как сказала зав.отделением РКБ с весом 3730 гр. и ростом 55 см. Родился не много отекшим и с не большой гипоксией, т.к. обнаружилось однократное тугое обвитие, в целом здоров. 6-7 по Апгару. На днях нам будет 4 месяца!!! Про то, что мы пережили за всю беременность наши родные и близкие стараются не говорить, но мы этого никогда не забудем!!! Я благодарна Богу, что он был с нами и сохранил нашего мальчика!!! Он смысл нашей жизни!!!
По сей день очень переживаю за последствия расширенного ТВП, и страх перед любыми больницами неописуемый!!!
Девочки, кому ставят такие диагнозы, не отчаивайтесь, соглашайтесь на все обследования и только у хороших врачей! Слушайте своё сердце!!! Хорошо подумайте прежде чем решаться на столь серьёзные шаги как аборт!!!
Источник
Что же значит известная многим беременным женщинам аббревиатура ТВП? Эту аббревиатуру расшифровывают как “толщина воротникового пространства”. Будущим мамочкам будет полезно знать, что значат эти загадочные слова, а также для чего проводят оценку ТВП с помощью УЗИ. Кроме того, знание нормативов данного параметра также не повредит любому ответственному родителю.
Итак, у каждого плода имеется щелевидный участок между кожей и мышцами и связками, который покрывает позвоночник человеческого зародыша. Этот щелевидный участок располагается на задней части шеи эмбриона. Проверка воротникового пространства происходит в первом триместре беременности во время УЗИ.
Именно этот эхографический маркер плода стал «золотым стандартом» на сроке 11—14 недель. С помощью этого маркера рассчитывают индивидуальный риск рождения плода с хромосомными заболеваниями.
После 14 недели беременности это пространство начинает уменьшаться и в скором времени совсем исчезает. В очень редких случаях жидкость не всасывается лимфатической системой плода, а переходит в отек шеи или гигрому.
УЗИ зоны ТВП проводится для того, чтобы врачи, ведущие беременность могли точно оценить риски образования аномалий у будущего малыша.
Как проводят обследование ТВП?
Измерение зоны ТВП проводят во время обычного УЗИ, когда женщина лежит на кушетке, а врач устанавливает датчик ей на живот и выводит на экране изображения плода. В некоторых случаях, если на сроке 11,12,13,14 недель ребеночек еще не очень хорошо виден при трансабдоминальном УЗИ, врач проводит измерения используя влагалищный датчик. Это ультразвуковое исследование проводят, как правило, на аппаратуре экспертного класса.
Перед измерением ТВП врач измеряет длину плода, то есть его КТР. Это крайне необходимо, потому что толщина воротникового пространства меняется в зависимости от срока беременности. Потом эхографист выводит на экран верхнюю часть туловища и головку плода строго в боковой проекции, при этом в одном срезе должны быть одновременно кости и кожа спинки носа, полости 4 желудочка и кость верхней челюсти. Используя масштабирование увеличивает область шеи. Затем измеряет наибольшую толщину скопления жидкости по задней поверхности шеи под кожей. Жидкость изображается на экране черным цветом, а кожа и мягкие ткани белыми. После проведенных измерений врач сравнивает полученный результат с нормативной таблицей.
Стоит отметить, что во время проведения измерения головка ребенка должна находиться в нейтральном положении. Если она будет слишком запрокинута назад, то можно получить завышенные измерения, или наоборот, если подбородок сильно поджат к груди, то измерения будут ниже реального значения. Для того чтобы измерение было выполнено правильным образом, возможно, необходимо будет подождать, пока плод расположится правильно при спонтанном его движении, либо поспособствовать его движениям посредством легких надавливаний на брюшную полость матери или предложить пациентке покашлять.
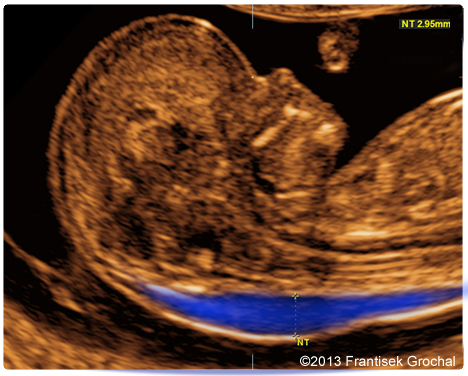
Синим цветом на фотографии УЗИ выделено воротниковое пространство, толщина которого является важным параметром.
Кому показано данное обследование?
В настоящее время первый ультразвуковой скрининг в обязательном порядке включает в себя измерение ТВП (толщины воротникового пространства) на сроке 11,12, 13 недель 6 дней. При этом таблица нормальных значений разработана для сроков, когда копчико-теменной размер плода составляет минимум 45 мм, а максимум 84 мм.
Почему у плода могут появляться отклонения ТВП от нормы?
Причин, которые ведут к увеличению количества жидкости в шейной области и расширению зоны воротникового пространства у плода.. К этому могут приводить:
- анемия,
- нарушения работы сердца,
- патологии развития соединительной ткани,
- скопление крови и застойные явления крови в верхних отделах туловища,
- нарушения оттока лимфатической жидкости,
- морфологические (касающиеся строения) аномалии лимфатической системы,
- гипопротеинемия,
- инфекции
- нарушения строения скелета.
Эти патологические механизмы встречаются при различных генетических аномалиях, но больше всего расширение ТВП ассоциируют с синдромом Дауна (трисомией по 21 хромосоме), Эдвардса (трисомией по 18 хромосоме), Патау (трисомия по 13 хромосоме), синдромом Тернера (отсутствием одной из Х хромосом). Трисомия – это наличие дополнительной хромосомы в кариотипе человека, которое приводит к различным отклонениям в развитии.
Кроме того, расширение ТВП бывает более чем при 50 различных пороках развития плода и при внутриутробной гибели плода. Тем не менее, большое число случаев с увеличенной толщиной воротниковой зоны заканчивается появлением на свет здоровых малышей.
Если во время исследования выявляется увеличение ТВП, то женщине назначают дополнительное УЗИ через 1-2 недели, а также рекомендуют сдать анализ крови на определение рисков хромосомных аномалий. Для этого проводят анализ двух веществ, вырабатываемых плацентой (PAPP-A и свободный бета-ХГЧ), которые у плодов, пораженных хромосомными аномалиями, имеют показатели, отличающиеся от тех, что обнаруживаются у плодов с нормальным хромосомным набором. Именно такое совокупное обследование позволяет максимально точно установить индивидуальный риск наличия хромосомной патологии у плода. При этом еще обязательно учитывают и возраст беременной женщины.
Нормальные значения толщины воротникового пространства
Норма ТВП, разработанная для каждого срока беременности, представлена в таблице 1.
Таблица 1.
| Срок беременности | Норма значения ТВП, мм |
| 10 недель 0 дней – 10 недель 6 дней | 0,8 – 2,2 |
| 11 недель 0 дней – 11 недель 6 дней | 0,8 – 2,4 |
| 12 недель 0 дней – 12 недель 6 дней | 0,7 – 2,5 |
| 13 недель 0 дней – 13 недель 6 дней | 0,7 – 2,7 |
Если у вашего будущего ребенка во время УЗИ выявлено ТВП больше нормы, не стоит сразу впадать в панику, так как выше мы уже описали, что этому может быть много причин, в том числе и совершенно здоровое его состояние.
Но всё-таки плоды с ТВП более 3,0 мм в сроке 11-14 недель имеют высокий риск хромосомных аномалий.
Также измеряется ТВП для прогноза возможных рисков беременности. У плодов с нормальным кариотипом и увеличением ТВП возрастает риск преждевременных родов, пороков сердца и других аномалий плода.
Значения ТВП на 12 неделе беременности
Итак, исходя из данных, приведенных в нашей таблица можно сделать вывод, что если женщина находится на 12 неделе беременности, то размер ТВП будет 1,6 мм (норма в среднем). Норма минимума для ТВП на данном сроке – 0,7 мм, а максимальная граница нормального значения – 2,5 мм. Что означает увеличение показателей ТВП выше нормы на 12 неделе беременности? В таком случае риск того, что у зародыша будут выявлены генетические (хромосомные) аномалии и врожденные пороки органов, сильно увеличивается.

Сравнение нормальной и ненормальной толщины воротникового пространства
Зародыш с синдромом Дауна в 95% случаев обнаруживает показатель ТВП больше 3,4 мм. Размер ТВП более 5,5 мм на сроке 12 недель в 70% случаев означает синдром Эдварса.
Значения ТВП на 13 неделе беременности
Нормальные показатели толщины воротникового пространства в 13 недель составляют в среднем 1,7 мм.
Минимально определяемое значение ТВП равно 0,7 мм, а верхняя граница нормы – 2,7 мм. При значении ТВП больше 2,7 мм у плода в сроке 13 нед возрастает риск развития хромосомных заболеваний или врожденных пороков развития.
При трисомиях по 21, 18 и 13 хромосомам эхографические изменения выражаются в увеличении ТВП примерно на 2,5 мм по сравнению с средним значением для данного срока беременности. При синдроме Тернера значение ТВП примерно на 8 мм больше среднего нормального значения ТВП для здоровых плодов.
Также выявлена закономерность, что при ТВП от 3 до 4 мм риск синдрома Дауна составляет лишь 7 %, от 4 до 5 мм – 27 %, от 5 до 6 мм – 53 %, от 6 до 7 мм – 49%, от 7 до 8 мм – 83 %, от 8 до 9 – 70%, а при 9 мм и более, риск уже равен 78 %.
Но помимо толщины воротникового пространства необходимо учитывать результаты биохимического скрининга. Если же и они повышены, то женщине предлагается провести забор крови из пуповины плода или исследовать околоплодные воды для достоверной оценки количества хромосом у плода. Но такое исследование рекомендуется проводить только после 16 недели беременности. Если набор хромосом оказывается нормальным, то беременность ведется дальше в обычном режиме. Но если же всё-таки у плода выявляют изменения набора хромосом, несовместимые с жизнью, женщине рекомендуют прервать беременность по медицинским показаниям.
Значения ТВП на 14 неделе беременности и позже
В норме после 14 недели беременности зона воротникового пространства начинает постепенно уменьшаться.
Если увеличение ТВП продолжает регистрироваться и при исследовании в 14 неделю и позже или скопление жидкости переходит в отек шеи или в генерализованный отек плода, то это указывает на высокую вероятность инфекционного заражения малыша или наличия у него генной патологии. При этом следует исследовать крови беременной женщины в первую очередь на наличие токсоплазмоза, цитомегаловируса и парвовируса В 19. Также в этой ситуации показаны регулярные повторные УЗИ каждые четыре недели для выявления динамики отека.
Таким образом, УЗИ, а в частности измерение ТВП в 11,12,13,14 недель беременности, помогают установить и в некоторых случаях предупредить рождение детей с хромосомными патологиями. Поэтому женщинам крайне не рекомендуется избегать прохождения 1-го скрининга.
Больше снимков
Источник
