Запор у ребенка отек
Дата публикации 13 августа 2018Обновлено 4 декабря 2020
Определение болезни. Причины заболевания
Всё чаще причиной обращения за помощью к детскому гастроэнтерологу становятся жалобы на задержку стула у детей.
Запор (копростаз) — это нарушение очищающей функции кишечника, при котором увеличиваются интервалы между актами дефекации, изменяется консистенция стула, возникает систематически неполное опорожнение кишечника.
У здорового малыша частота дефекаций может быть разнообразной. Она зависит от возраста малыша, качества питания, количества выпитой воды и других моментов. К примеру, у детишек на первых месяцах жизни, которые питаются только грудным молоком, частота дефекаций составляет от 1 до 6-7 раз в день. С введением прикормов частота дефекаций снижается, стул становится более густым. При искусственном вскармливании стул реже, чем при грудном. Если анализировать детей более старшего возраста, то норма частоты их стула может варьироваться от 3 раз в день до 3 раз в неделю.
Беспокоит то обстоятельство, что родители зачастую поздно начинают бить тревогу — ребёнок чувствует себя хорошо, играет, кушает, терпит.[3][4] И если маленькие дети всё же находятся под контролем, то подростки часто могут стесняться рассказать о нарушении стула.[2] Зачастую это выясняется на приёме у гастроэнтеролога по поводу другой проблемы.
Причины запоров:
- Нейрогенная этиология — проявления нарушений вегетативной нервной системы и вертебральной иннервации, психоэмоциональные расстройства.
- Подавление естественного позыва к дефекации. Если ребёнок находится в неловком месте либо положении, он старается сдерживать позыв, «терпит до дома».[8][12] Если это происходит часто, то чувствительность рецепторов снижается, кишка растягивается и состояние запора может прогрессировать.
- Инфекционные заболевания, в результате которых возможно нарушение созревания либо гибель нервных ганглиев пищеварительного тракта, что также ведёт к снижению чувствительности стенок кишечника.
- Алиментарные причины и некачественное питание — наиболее частая причина запоров. Изобилие рафинированных продуктов, недостаток клетчатки, нарушение режима и торопливый приём пищи — всё это может нарушить процесс переваривания и эвакуации пищевого комка. Кроме того, длительное кормление малыша протертой пищей, которое тормозит развитие акта жевания, может привести к развитию запоров в раннем возрасте.
- Эндокринная патология — нарушение выработки гормонов коры надпочечников, щитовидной и паращитовидной желёз.
- Использование определённых групп медикаментов — препаратов, снижающих эвакуаторную функцию кишечника: ганглиоблокаторы, холинолитики, транквилизаторы и другие.
- Патологические состояния организма — заболевания прямой кишки и сфинктера, ведущие к болезненной дефекации (свищи, геморрой, трещины).
- Социально-психологические причины — новые условия, отсутствие привычного удобства для расслабления, антисанитария. У детей страх дефекации возникает при насильственном приучении к горшку. В период дошкольного и школьного возраста могут влиять непривычные условия – отсутствие индивидуальных кабинок и присутствие посторонних [9][12].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы запора у ребёнка
Частота дефекаций у детей разного возраста
Количество дефекаций в грудном возрасте зависит от вида вскармливания. На грудном вскармливании в первые месяцы жизни дефекация происходит 2-3 раза в сутки, на искусственном — 1-2 раза. После шестимесячного возраста — 1-2 раза в день, после 4-5 лет — один раз в день. Несмотря на вариабельность частоты стула у детей раннего возраста, отсутствие стула более суток должно насторожить родителей. При этом нужно учитывать, что стул один раз в 2-3 дня, если он мягкий и безболезненный, может быть вариантом нормы.
Запор может выражаться как кишечными проявлениями, так и общеклиническими симптомами.
Местная симптоматика проявляется снижением частоты стула, неполным опорожнением кишечника, уплотнённым «фрагментированным» стулом.[7][8][10] Эти нарушения зачастую сопровождаются болью при дефекации и недержанием кала. Если у детей первых месяцев жизни в норме кашицеобразные каловые массы, которые после введения прикормов превращаются из кашицеобразных в оформленные, то при задержке стул уплотняется до «овечьего»стула.

При копростазе появляются разлитые боли в животе разной локализации, проходящие после опорожнения кишечника, вздутие, беспокойство и боль при дефекации.
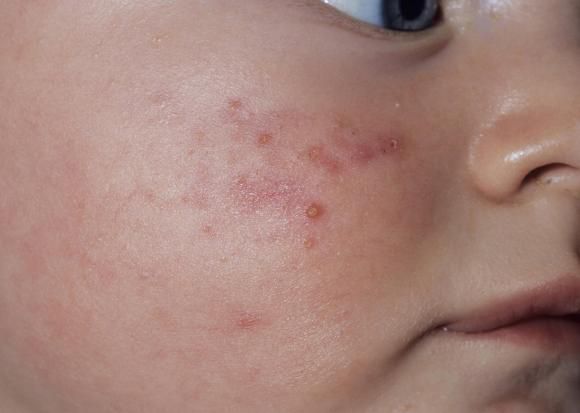
Общеклинические проявления характеризуются утомляемостью, снижением аппетита, головной болью, капризностью (каловая интоксикация). На кожных покровах могут появиться высыпания, гнойнички, акне.
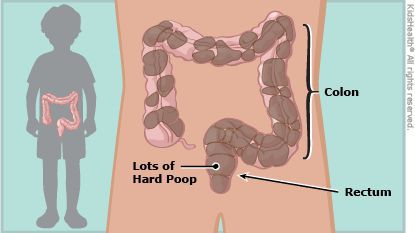
При осмотре отмечается увеличение объёма живота из-за скопившихся газов, при пальпации обнаруживаются плотные каловые массы в сигмовидной и прямой кишке.
Задержка стула может сопровождать и другие патологии желудочно-кишечного тракта — гастродуодениты, холециститы, панкреатиты, функциональные нарушения гепатобилиарной системы.
Основываясь только на клинических данных, не всегда возможно установить механизм запоров: гипер- или гипотонический. Однако гипотонические запоры отличаются большей тяжестью и упорством, имеют прогрессирующий характер, могут сопровождаться каломазанием и образованием каловых камней.
Патогенез запора у ребёнка
При длительном нахождении каловых масс в толстой кишке происходит повышенное всасывание их жидкой части и уплотнение, что приводит к повреждению слизистой и боли при дефекации.[8][9] Это заставляет ребёнка принудительно сдерживать позыв к опорожнению.
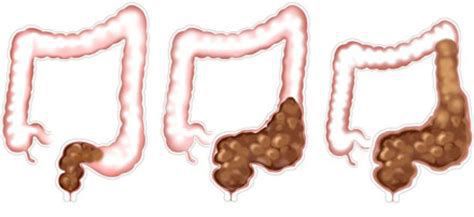
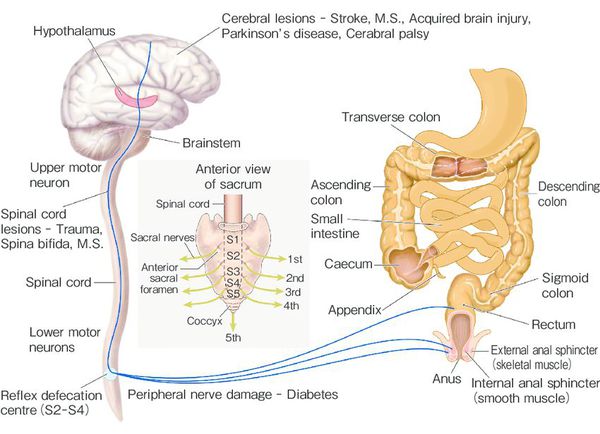
При частых задержках сигмовидная и прямая отделы толстой кишки дилатируются (расширяются), восприимчивость нервных окончаний снижается[8][9], что ведёт к прогрессированию запоров и их хронизации.
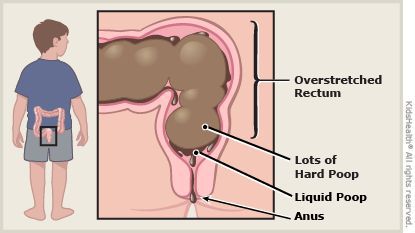
На фоне повышенного расширения прямой кишки тонус анального сфинктера понижается[1][8], в результате чего жидкость обтекает уплотнённый кал и без дефекации протекает через гипотоничный сфинктер (каломазание)[1][8].
По мере увеличения частоты запоров развивается нарушение микробиоты кишечника, что усиливает патологическое состояние.[7][10]
Классификация и стадии развития запора у ребёнка
В данное время нет единой общепринятой классификации запоров.
По происхождению выделяют:
- Первичные запоры — обусловлены врождёнными аномалиями развития;
- Вторичные запоры — появившиеся в результате заболеваний, травм, действия лекарственных препаратов и т.д.;
- Идиопатические запоры — нарушения моторики кишечника вследствие разных причин, в том числе и алиментарных (в связи с неполноценным питанием).[1][4]
По времени возникновения различают:
- Острый запор — отсутствие стула в течение нескольких дней, возникшее внезапно;[1][5]
- Хронический запор — регулярное снижение количества актов дефекации в течение трёх месяцев и более. Другими аспектами хронического запора являются долгое напряжение во время дефекации и неполное опорожнение кишечного тракта, болезненная дефекация и уплотнение стула до «овечьего», каломазание или энкопрез (недержание кала), а также каловые массы, пальпируемые по ходу кишечного тракта.[6]
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), принято различать синдром раздражённой кишки и функциональные запоры разной этиологии.[2]
Кроме того, по типу нарушения двигательной функции запоры подразделяются на:
- гипертонические — являются следствием перенесённых инфекций или психологических перегрузок, а также возникают при неврозах, патологических нарушениях, способствующих сохранению тонуса сфинктеров заднего прохода, употреблении пищи, богатой целлюлозой;
- гипотонические — могут сопровождать такие состояния, как рахит, гипотрофия, эндокринная патология (гипотиреоз), а также малоподвижный образ жизни.[2][4]
Функциональные запоры — более 90 % всех случаев запоров.[4][6][8][9]
Очень важно различать запоры по степени компенсации:
- Компенсация — дефекация 1 раз в 2-3 дня, сохранение позывов, боли в животе не тревожат, отсутствует метеоризм, запоры легко корректируются питанием;
- Субкомпенсация — дефекация 1 раз в 3-7 дней (только после приёма слабительного), могут тревожить боли в животе и вздутие;
- Декомпенсация — запоры более недели, отсутствие позывов к дефекации, боли и вздутие живота, общие проявления каловой интоксикации, дефекация после клизмы.
Эта классификация по степени компенсации необходима врачу для определения тактики лечения или направления на консультацию к проктологу или хирургу.[1]
Осложнения запора у ребёнка
Длительная компрессия, которую оказывает кишечное содержимое при застое, может повлечь за собой растяжение и удлинение толстой кишки, нарушение кровоснабжения. Также у детей всё чаще возникают случаи геморроя, парапроктита, колита, хотя мы привыкли считать эти проблемы «взрослыми».
При частом натуживании может происходить выпадение прямой кишки.
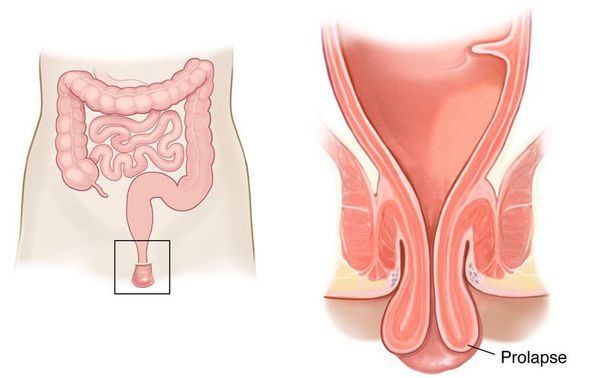
Запоры провоцируют и усиливают дисбаланс микробиоты кишечника, что выражается в изменении соотношения полезной и условно патогенной микрофлоры и проявляется у ребёнка снижением иммунитета, признаками недостаточности микроэлементов и витаминов, вздутием живота и плохим запахом изо рта.
Каловый застой приводит к усилению всасывания токсинов и продуктов метаболизма микрофлоры. Об этом свидетельствуют признаки интоксикации: утомляемость, снижение аппетита, нарушение сна, кожные проявления.
Заболевания других органов желудочно-кишечного тракта, такие как рефлюкс-энтерит, стоматиты, желчекаменная болезнь, гастрит и другие, тоже могут возникнуть в результате стойких запоров.
Когда запор угрожает жизни пациента
Угрожающие признаки при запоре:
- тошнота, рвота (проявление интоксикации);
- задержка мочи (сдавливание мочевыводящих путей каловыми массами);
- общая слабость, рвота, повышение температуры, тошнота, тахикардия — признаки непроходимости кишечника, перитонита, которые требуют незамедлительного хирургического вмешательства.
Диагностика запора у ребёнка
Когда нужно обратиться к врачу
- стула нет дольше трёх дней, при этом болит живот;
- при дефекации выпадают прямая кишка и геморроидальные узлы; возникает трещина прямой кишки;
- с калом выделяется кровь и слизь;
- наблюдается вздутие живота, нарушено отхождение газов;
- температура тела повышена, болит живот, рвота;
- дефекация затруднена более трёх недель.
Сбор анамнеза
При сборе анамнеза врач задаст следующие вопросы:
- Чем ребёнок питается, кушает ли овощи и фрукты, достаточно ли выпивает жидкости?
- Насколько ребёнок физически активен, играет ли в подвижные игры?
- Нет ли у ребёнка сопутствующих проблем с эндокринной или нервной системой?
- Как долго ребёнок страдает от запора, какие меры принимались до этого, были ли они эффективны?
Физикальное обследование
Обследование проводится с целью выяснения причины и механизма развития запора, а также исключения врождённой или приобретённой органической патологии.
Начинается осмотр с пальцевого обследования. При этом определяется заполненность ампулы прямой кишки, состояние тонуса сфинктера, наличие анатомических повреждений (трещин, стеноза), наличие кровянистых выделений. При болезни Гиршпрунга тонус сфинктера повышен, при хронических запорах, каломазании — снижен.
Лабораторная диагностика:
- копрограмма;
- анализ кала на дисбактериоз;
- общий и биохимический анализ крови.
Эндоскопическое обследование (колоноскопия, ректороманоскопия) выполняется с целью оценки состояния слизистой оболочки кишечника и исключения воспалительных процессов.
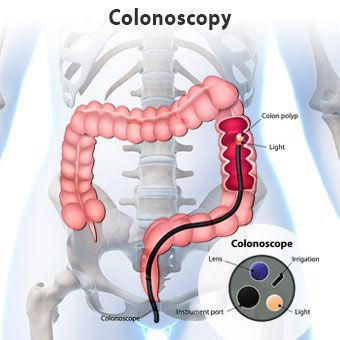
С помощью рентгенографии органов брюшной полости и ирригографии можно увидеть структурные и функциональные особенности кишечника. Если при гипертоническом запоре просвет кишки сужен, гаустры усилены, опорожнение нормальное, то при гипотоническом наблюдается расширение сигмовидной и прямой кишки, опорожнение сильно замедлено.
Нарушения аноректальной зоны у детей выявляются с помощью манометрии и сфинктерометрии.
В комплексном исследовании применяется УЗИ-диагностика состояния кишечника, гепатобилиарной системы, поджелудочной железы и желудка. Учитывая неврологическую природу запоров, необходима консультация невропатолога.
Дифференциальный диагноз
При постановке диагноза очень важно провести сравнительный анализ заболеваний и состояний, схожих по клинике с запором.
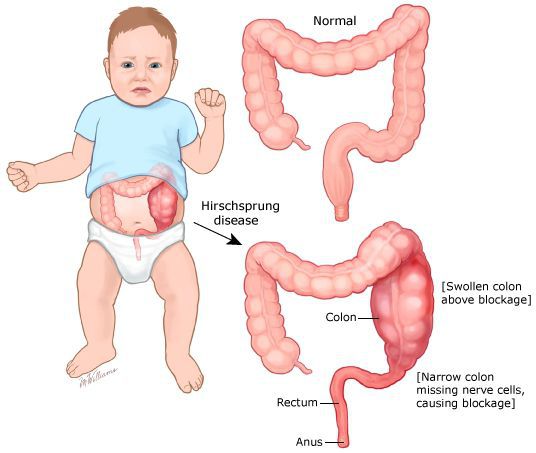
В первую очередь необходимо исключить заболевания, имеющие органическую патологию (болезнь Гиршпрунга или аганглиоз). При данном заболевании нарушена иннервация участка толстой кишки, что может быть врождённой или приобретённой патологией. Врождённый аганглиоз проявляется с первого года жизни, приобретённый может возникнуть после какого-либо инфекционного заболевания кишечника. Чем больше протяженность участка с нарушенной иннервацией, тем раньше и более тяжело протекает заболевание. При болезни Гиршпрунга консервативное лечение малоэффективно. Идёт прогрессирование запоров с образованием каловых камней, увеличением размеров живота, развитием колита. Лечение заболевания — оперативное.
Лечение запора у ребёнка
Основные направления:
- смена образа жизни, поведения;
- диетические рекомендации;
- лечение медикаментозными препаратами;
- лечение травами;
- бальнеотерапия;
- БОС-терапия (биологически обратная связь);
- физиотерапия, ЛФК (лечебная физкультура).
Увеличение двигательной активности
Основа лечения запоров — изменение образа жизни: прогулки, посещение спортивных мероприятий, активные игры на свежем воздухе. В особенности, это необходимо детям, длительно сидящим за компьютером или перед телевизором. Эти изменения должны стать привлекательной альтернативой их обыденному времяпрепровождению.[1][7]
Диетические рекомендации
- Увеличение клетчатки в рационе ребёнка. Рациональное питание должно включать в себя качественные продукты, содержащие пищевые волокна (зерновые каши, пшеничные отруби, ягоды, печёные яблоки, фрукты и овощи). Употребление рафинированных и легкоусвояемых продуктов необходимо свести к минимуму.[4]
- Подбор детских смесей. Младенцам, находящимся на искусственном вскармливании, полезны детские смеси, в которых содержится камедь рожкового дерева («Фрисовом», «Нутрилон Антирефлюкс»), кисломолочные смеси («Нан кисломолочный»), смеси с лактулозой («Семпер Бифидус») и другие.[2] Кроме того, обязательно введение прикормов соответственно возрасту.
Увеличение объёма потребляемой жидкости
При лечении запоров важно контролировать водный режим. Вода необходима для формировании каловых масс и облегчения прохождения их по кишечнику. Если воды недостаточно, то кал становится более плотным. Пить жидкость лучше за полчаса до еды или через два часа после приёма пищи.
Препараты
- пребиотики, содержащие лактулозу («Дюфалак», «Порталак»), «Хилак форте», «Эубикор», монопробиотики («Бифидумбактерин», «Пробифор»), полипробиотики («Бифиформ», «Бифидум баг», «Максилак») — курсовое лечение (3-4 недели);
- желчегонные препараты («Холосас», «Хофитол», «Галстена»);
- слабительные препараты;
- на основании копрограммы могут быть назначены ферменты («Креон», «Пангрол», «Мезим») — курсовое лечение (две недели);
- при спастических запорах назначаются спазмолитики («Папаверин», «Дротаверин», «Бускопан», «Дюспаталин»).[1][6]
При применении слабительных следует помнить о следующих правилах:
- Длительное применение слабительных препаратов не рекомендовано.
- Дозы слабительного необходимо подбирать индивидуально.
- Нужно стараться одновременно не принимать (не назначать) препараты, которые действуют на разных уровнях желудочно-кишечного тракта.
- В детском возрасте можно использовать только те препараты, которые не вызывают привыкания («Лактулоза», «Форлакс», «Эубикор», морская капуста и т.д.).
БОС-терапия заключается в обучении ребёнка сознательной регуляции тонуса мышц тазового дна.
К физиопроцедурам относятся электрофорез, СМТ (синусоидальные модулированные токи) и рефлексотерапия.
Что нельзя делать, когда у ребёнка запор
Когда у ребёнка запор, его нельзя ругать и заставлять насильно садиться на горшок. Нельзя давать некоторые продукты питания, тормозящие моторику кишечника: айву, грушу, хурму. Следует уменьшить количество мучной и мясной пищи.
Срочные меры
До обращения к врачу ребёнка можно дать слабительный препарат, поставить свечку или сделать микроклизму.
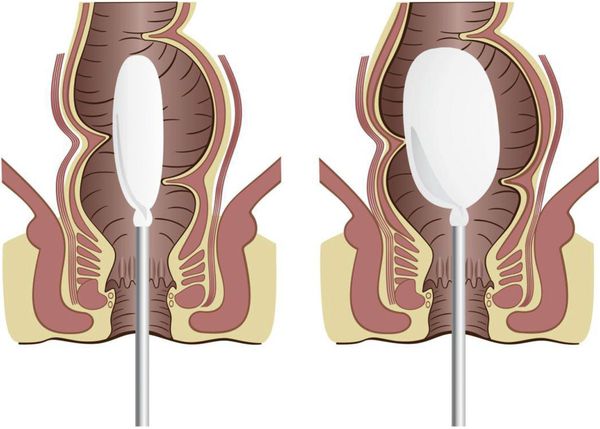
Как сделать ребёнку клизму
Очистительная клизма проводится для освобождения нижних отделов кишечника от каловых масс.
Техника выполнения клизмы не сложная, её можно сделать в домашних условиях. Но, желательно, чтобы в первый раз проведение процедуры контролировал медработник.
Помещение, где проводится процедура, не должно быть холодным. Нужно заранее приготовить грушу нужного объёма. Температура вводимой жидкости должна быть от 22 до 26 ℃. Если ребёнок младше года, то его следует положить на спину. Старшие дети ложатся на левый бок. Грушу нужно наполнить жидкостью, выпустить воздух, наконечник смазать вазелином или детским кремом. Верхнюю ягодицу приподнять и ввести кончик груши в анальный проход на 3-5-7 см (в зависимости от возраста). Сжимая грушу, ввести содержимое. После изъятия груши, сжать ягодицы ребёнка на несколько минут.
Обучение опорожнению кишечника
При нарушенном функционирования мышц тазового дна эффективным методом является БОС-терапия. Цель терапии — научить пациента управлять мышцами малого таза и запирательного аппарата прямой кишки. Пациентами могут быть дети старшего возраста, способные понять поставленную задачу.
Позиция: лёжа на боку, в анальное отверстие вставляется датчик, соединённый с компьютером.
Задача ребёнка: усилить напряжение мышц для появления или увеличения какого-либо анимационного эффекта на экране.
Продолжительность терапии: один раз в неделю в течение пяти недель.
Народные средства
При запоре будет полезно употребление смесей сухофруктов (инжир, курага, чернослив), запечённых яблок, йодсодержащих фруктов (киви, фейхоа).
Прогноз. Профилактика
При устранении предрасполагающих причин и корректировке дефектов питания можно добиться беспроблемной дефекации и изменения характера испражнений. Самостоятельно проводить лечение, используя только послабляющие препараты и клизмы, нельзя, так как это может привести к усилению тяжести и хронизации состояния.[10][11]
Для профилактики задержки стула необходима физическая активность, массаж, рациональное питание и благоприятная психологическая обстановка.
Источник
Проблемы со своевременным опорожнением кишечника могут возникать у детей в любом возрасте. Особенно часто запором страдают малыши, находящиеся на искусственном вскармливании, а также дети, которые мало двигаются и неправильно питаются. Родители должны уделить должное внимание этой проблеме, так как частые сбои в работе пищеварительного тракта негативно влияют на организм человека, и знать как помочь ребенку при запоре в домашних условиях.
Запор: что это такое?
Запор у ребенка – это нарушение нормального опорожнения кишечника, когда акты дефекации происходят нерегулярно и с затруднением. Также запором считается регулярный, но слишком твердый стул, сопровождающийся болевыми ощущениями в области анального отверстия.
Задержка стула доставляет ребенку не только физический и психологический дискомфорт, но может быть опасна для здоровья. Происходит интоксикация организма за счет образования продуктов распада в пищеварительном тракте. Если каловые массы слишком плотные, происходит раздражение стенок кишечника, а также появляются трещины анального отверстия, что сопровождается болью и кровотечением при дефекации. Избегая неприятных ощущений, ребенок старается задержать опорожнение кишечника, что еще больше усугубляет ситуацию.
При систематических запорах ребенок постоянно тужится, долгое время проводит на горшке или в туалете, вследствие чего у него появляются нервное напряжение и стресс. Возникает нарушение работы всего желудочно-кишечного тракта — появляется вздутие живота, пища плохо переваривается.
В зависимости от возраста, нормой считается:
- у детей младше 6 месяцев – опорожнение кишечника не реже 2 раз в сутки, стул кашеобразный;
- 6 месяцев — 1,5 года — стул должен быть мягким, 1-3 раза в сутки;
- с 18 месяцев кал имеет оформленный вид, частота опорожнения кишечника не реже 3-4 раз в неделю.
Родителям необходимо следить за частотой и регулярностью стула у детей и обращать внимание на появление следующих признаков:
- ребенок ходит в туалет реже, чем положено в его возрасте;
- процесс опорожнения кишечника сопровождается болезненностью, плачем, беспокойством;
- ребенок сильно тужится;
- кал слишком плотный, сухой, имеет вид толстого цилиндра или отдельных горошин;
- кишечник опорожняется не полностью.
При систематических задержках стула необходимо проконсультироваться с гастроэнтерологом или педиатром. Наличие вышеперечисленных признаков дольше 3-х месяцев свидетельствует о хроническом запоре и требует комплексного лечения.
Почему у детей бывают запоры?
Запоры у детей имеют различную этиологию. Так, запор у годовалого ребенка чаще всего носит функциональный характер, однако не стоит исключать другие факторы. Запор у ребенка 5 лет может быть связан с нежеланием или боязнью вовремя опорожнять кишечник. Также запор может быть вызван врожденной патологией строения кишечника или приобретенными заболеваниями.
У малышей работа пищеварительного тракта несовершенна, поэтому часто случаются сбои в виде нарушений стула. Единичные случаи запора чаще всего не наносят значительного вреда здоровью, однако дело обстоит иначе, когда проблема приобретает хронический характер.
Чаще всего специалисты диагностируют физиологические (функциональные) запоры, которые быстро проходят при соблюдении всех рекомендаций врача.
Органические запоры у ребенка
Запоры органического происхождения в детском возрасте встречаются редко, однако исключать их вероятность не стоит. В этом случае нарушение работы пищеварительного тракта является следствием врожденных или приобретенных патологий кишечника. Врожденные аномалии (такие как удлинение сигмовидной кишки, нарушение иннервации толстого кишечника) обычно выявляются вскоре после рождения малыша и успешно излечиваются.
К приобретенным аномалиям строения кишечника относят спайки, опухоли, полипы. Создавая механическое препятствие, они задерживают каловые массы и газы, что проявляется вздутием и болью в животе. Возникает острая или хроническая непроходимость кишечника, в этом случае показано хирургическое лечение.
Функциональные запоры
Запоры функционального характера могут быть вызваны:
- нарушением питания в течение длительного периода, в том числе неправильной диеты кормящей мамы с преобладанием в рационе белков и жиров и низким содержанием растительной клетчатки;
- резким переводом малыша на искусственное вскармливание, неправильно подобранной или приготовленной молочной смесью;
- постоянным дефицитом жидкости в организме из-за нарушения питьевого режима или излишнего употребления сладких напитков (чая, соков промышленного производства, газированной воды);
- дисбактериозом кишечника любой этиологии (последствия антибиотикотерапии, неправильного питания и др.);
- аллергической реакцией, так как выделяемые в кишечник гистаминные вещества раздражают слизистую оболочку и замедляют перистальтику кишечного тракта;
- недостаточностью пищеварительных ферментов – в этом случае из-за неправильной работы органов пищеварения некоторые виды пищи плохо усваиваются в кишечнике;
- глистными инвазиями;
- рахитом, который характеризуется снижением мышечного тонуса, в том числе стенок кишечника;
- анемией – в результате недостаточного поступления кислорода к тканям появляется гипотония кишечной мускулатуры;
- гипофункцией щитовидной железы;
- поражением нервной системы;
- бесконтрольным приемом ферментативных, антацидных, закрепляющих препаратов и пребиотиков;
- синдромом «ленивого кишечника» — из-за частого применения слабительных средств или клизм кишечник привыкает к искусственной стимуляции и теряет способность к самостоятельному опорожнению.
Перечисленные выше факторы приводят к снижению двигательной функции кишечной мускулатуры, снижают тонус стенок и раздражают слизистую оболочку. В результате продвижение каловых масс замедляется, они затвердевают, образуя «затор».
Психологические запоры
В отдельную группу выделяют запоры, вызванные психологическими факторами. Родители часто не понимают, почему задержка стула связана со стрессом у ребенка. Дети старше года уже могут контролировать процесс дефекации и осознанно задерживать его. Находясь в некомфортных условиях, ребенок сдерживает позыв к дефекации, не желая идти в туалет в непривычном месте. Это приводит к накапливанию и уплотнению каловых масс, что в итоге вызывает травмирование анального отверстия и боль при опорожнении кишечника.
Чаще всего психологическими запорами страдают стеснительные дети во время адаптации в детском саду или нахождении в больнице, гостях, а также такое бывает в других стрессовых ситуациях. Также причиной запора у ребенка в возрасте 2 года может быть нежелание садиться на горшок в период приучения к нему.
Испытав неприятные ощущения во время акта дефекации, ребенок будет бояться сходить в туалет, даже если находится в привычном месте. Получается «замкнутый круг», запоры приобретают хроническое течение.
Методы диагностики
Диагностикой и лечением нарушений стула занимается гастроэнтеролог. На основе жалоб, осмотра и анамнеза жизни пациента врач определит причины появления запора и назначит лечение.
Если возникает необходимость, больного направляют на консультацию к хирургу, психологу, эндокринологу, проктологу и другим специалистам. К дополнительным методам диагностики запора относят общий и биохимический анализы крови, соскоб на энтеробиоз, анализ кала на выявление яиц гельминтов и дисбактериоза. Также назначают ультразвуковое исследование органов брюшной полости, фиброгастродуоденоскопию, рентгенографию кишечника с применением контрастного вещества.
Основные методы лечения
Лечение запоров у детей должно быть комплексным и включать в себя соблюдение правильного режима дня, терапию лекарственными средствами и обязательно соблюдение специальной диеты. Прежде чем лечить больного, необходимо определить вид запора.
Врач назначит терапию в соответствии с возрастом ребенка и причинами, спровоцировавшими недуг. Родителям следует серьезно отнестись к возникшей ситуации и в точности выполнять лечебные назначения. После нормализации стула пациенту и в дальнейшем следует придерживаться правил здорового образа жизни и правильно питаться.
Медикаментозное лечение
В зависимости от причин, спровоцировавших запор, врач назначит:
- Дюфалак, Нормазе, Лактулозу – слабительные препараты, разрешенные к применению с рождения. Нормализуют стул и восстанавливают кишечную микрофлору, позволяют не только вылечить запор, но и предотвратить его дальнейшее появление. Малышам до 3 лет назначают по 1 чайной ложке сиропа в день, в возрасте 3-7 лет – не более 10 мл, школьникам – до 15 мл препарата в сутки.
- Форлакс (детский) – предназначен для детей старше 6 месяцев (подробнее в статье: порошок «Форлакс» для детей: инструкция по применению и дозировка). Малышам младше 12 месяцев нужно давать 1 пакетик разведенного водой порошка в день, детям от 1 до 4 лет — до 2 пакетиков, от 4 до 8 лет – не более 4 доз в сутки. Ребятам старше 8 лет разрешено использовать взрослую форму препарата, по 1-4 пакетика в день.
- Гуталакс – можно применять с двухлетнего возраста. Дозу постепенно увеличивают, начинают от 3 капель в день и, в зависимости от проявившегося слабительного эффекта, доводят до 15 капель в сутки.
- Глицериновые суппозитории – оказывают стимулирующее действие на стенки кишечника, разрешены грудничкам. Свечу необходимо извлечь из упаковки и вставить в задний проход.
- Микролакс – выпускается в виде одноразовых микроклизм. Разрешен для применения с рождения. Быстро действует и не вызывает привыкания.
- Сенаде – таблетки на основе травы сенны. Активизируют моторику кишечника. Пациентам 7-11 лет назначают по 0,5 таблетки на ночь.
- Домперидон – нормализует работу пищеварительной системы, снимает спазмы кишечной мускулатуры, регулирует стул. Ребятам с трехлетнего возраста давать по 0,5 таблетки трижды в сутки.
В качестве дополнительных средств используют спазмолитики (Папаверин, Но-шпу) – для облегчения болевых ощущений в брюшной полости — и Хофитол – желчегонный препарат, способствующий перевариванию пищи. При нарушении работы желудочно-кишечного тракта необходим курсовой прием пребиотиков (таких как Линекс, Лактобактерин, Бифиформ, Хилак Форте).
Лечебная диета при запорах
Соблюдение послабляющей диеты – важнейшее звено в лечении запоров. Чтобы ребенок легче адаптировался к новому рациону, специалисты рекомендуют перейти на здоровое питание всей семьей.
Для достижения стойкого результата в нормализации стула, необходимо придерживаться следующих принципов в питании:
- исключить или значительно ограничить блюда и продукты, обладающие закрепляющим действием – выпечку, рис, свежее молоко, макаронные изделия, бананы, чернику;
- избегать блюд из капусты, бобовых, грибов, томатов – они способствуют повышенному газообразованию в кишечнике;
- ограничить употребление кофе- и какаосодержащих продуктов, слизистых супов и каш, киселей – они снижают двигательную активность кишечника;
- ежедневный рацион должен состоять не менее чем на 50% из овощей и фруктов;
- большое количество клетчатки содержится в моркови, свекле, кабачках, патиссонах, яблоках, черносливе, также полезно добавлять в пищу пшеничные отруби;
- ежедневно употреблять кисломолочные продукты — кефир, ряженку, «живой» йогурт;
- мясо следует выбирать нежирных сортов (говядина, крольчатина, куриная грудка), также разрешаются куриные яйца 2-3 раза в неделю;
- для заправки салатов отдавать предпочтение растительным маслам;
- обязательно обеспечить достаточное употребление чистой негазированной воды.
Режим дня при запорах
Для детей, имеющих проблемы с пищеварительным трактом, большое значение имеет соблюдение распорядка дня. Ребенок должен ложиться спать, просыпаться, гулять и принимать пищу в одни и те же часы. Нужно помочь сформироваться привычке опорожнять кишечник в утреннее время. Для этого после пробуждения следует предложить выпить 100-200 мл воды, затем сделать гимнастику – это активизирует пищеварительную систему.
Важно проявлять физическую активность на протяжении всего дня, маленьким детям необходимо делать гимнастику и массаж животика. Дети постарше должны выполнять физические упражнения – особенно эффективны приседания, подтягивания согнутых в суставах ног к животу, наклоны, ходьба «гусиным» шагом. Также полезны бег, катание на велосипеде и другие занятия, которые активизируют работу брюшных мышц.
Народные средства
Народные способы, рекомендуемые для регуляции стула у детей:
- отвар ромашки – 2 чайные ложки измельченного высушенного сырья залить 200 мл кипятка и настоять 30 минут, давать пациенту по 10 мл трижды в день;
- укропная вода – оказывает послабляющее действие, а также снижает газообразование в кишечнике;
- пить в течение дня компот из чернослива и изюма;
- настой семян тмина – 1 столовую ложку сырья залить 0,5 литром кипятка, настоять 30 минут, поить больного по 1 чайной ложке 3 раза в сутки;
- смешать в пропорции 1:1 мед и масло льна, принимать по 1 чайной ложке на ночь;
- делать свежевыжатый морковный или свекольный сок и применять перед едой;
- запор у ребенка 4 года лечится добавлением в каши или йогурт пшеничных отрубей.
Народные способы нужно использовать в качестве дополнения к диете и другим назначениям врача. Также их можно сочетать с лекарственными средствами.
Как ставить клизму ребенку?
Чтобы срочно облегчить состояние больного в домашних условиях используют очистительную клизму. Температура воды должна быть 30-32 градуса. Объем вводимой жидкости должен соответствовать возрасту ребенка: младше 6 месяцев – 40-60 мл, годовалому – не более 150 мл, в 2 года – до 200 мл, от 3 лет – до 300 мл, начиная с 9-летнего возраста – 400-500 мл.
Пациента следует уложить на левый бок и слегка притянуть к животу согнутые в коленных и тазобедренных суставах ноги. Из спринцовки нажатием удалить воздух, ввести смазанный вазелином наконечник в анальное отверстие (для годовалых малышей на глубину 2-3 см, ребятам старше – на 4-6 см) и медленно ввести воду в кишечник. Для маленьких детей предпочтительнее использовать спринцовки с мягким наконечником.
После постановки клизмы сомкнуть рукой ягодицы ребенка для предотвращения преждевременного выхода воды из кишечника. Через несколько минут каловые массы размягчатся и выйдут наружу вместе с жидкостью.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник
