Способствует развитию лимфатического отека
Лимфатическая система – это самостоятельная структурно-функциональная единица со своими собственными органами и сосудистой сетью. Очищающая организм от чужеродных агентов и токсических веществ, она нередко претерпевает патологические изменения, что, в свою очередь, приводит к развитию разнообразных осложнений, одним из которых является лимфатический отек (лимфостаз, или лимфедема).
Что собой представляет лимфатический отек?

Расстройство лимфообразования и оттока лимфы по капиллярам вызывает лимфатический отек
Лимфатические отеки – это последствия расстройства процессов лимфообразования и оттока лимфы по капиллярам и лимфомагистралям от тканей конечностей и органов к лимфатическим коллекторам и грудному протоку.
В соответствии с информацией, предоставленной специалистами ВОЗ, лимфатические отеки наблюдаются у 10% населения земного шара.
Развитие лимфостаза сопровождается прогрессирующими отеками, уплотнением подкожной клетчатки, огрубением кожных покровов, гиперкератозом, появлением изъязвлений и трещин.
Коды болезни по МКБ-10 – 189.0, 189.1, 189.8, 197.2, Q82.0.
Причины развития заболевания
Причины появления лимфатических отеков могут быть различными. Расстройства обращения лимфы, ухудшение ее оттока встречаются при сердечной недостаточности, нарушении работы почек, гипопротеинемии.
Лимфостаз может развиться на фоне недостаточности вен хронического характера, являющейся следствием варикозной болезни в стадии декомпенсации, артериовенозных свищей, посттромбофлебитического синдрома. Указанные патологии сопровождаются накоплением большого объема тканевой жидкости и, соответственно, большей потребностью ее выведения. Для того, чтобы справиться с возросшими нагрузками, лимфатические сосуды расширяются, что по мере прогрессирования патологии приводит к снижению их тонуса, развитию клапанной и лимфовенозной недостаточности.
Привести к появлению лимфатических отеков могут и пороки развития лимфосистемы, непроходимость лимфатических сосудов, развившаяся на фоне их повреждения или же сдавливания опухолями или воспалительными инфильтратами. Облитерация одних сосудов в данном случае приводит к расширению и клапанной недостаточности других.
Ухудшение оттока лимфы встречается при сердечной недостаточности
Еще одной причиной развития лимфатических отеков может служить мастэктомия, производимая при раке молочной железы и сопровождающаяся удалением близрасположенных лимфатических узлов с целью снижения рисков метастазирования.
Кроме того, спровоцировать лимфостаз могут:
- рак предстательной железы;
- лимфома;
- удаление лимфатических узлов в области паха и бедер;
- облучение зон регионарного лимфооттока.
Изредка лимфатические отеки могут наблюдаться при:
- хронических лимфангитах, развившихся на фоне инфицирования стрептококками (при флегмоне, роже) и обладающих рецидивирующим течением;
- инфекциях, вызванных паразитами (лимфатический филяриоз).
Классификация
В зависимости о причин, приведших к появлению отеков, лимфостаз подразделяется на первичный и вторичный.
В первом случае патология является следствием неправильного внутриутробного формирования путей, по которым отводится лимфа. Дефект проявляется поражением одной или обеих конечностей, появляется в детстве и прогрессирует в подростковом возрасте.
Во втором случае патология развивается на фоне травм или болезней изначально здоровой лимфатической системы. Отеки появляются, как правило, на одной конечности и обладают посттравматической или воспалительной природой.
В зависимости от области поражения различают:
- лимфатические отеки нижних (верхних) конечностей;
- отеки лица и шеи;
- отеки мошонки у мужчин.
Симптомы
Начальные стадии лимфостаза сопровождаются развитием лимфатических отеков, появляющихся вечером и исчезающих к утру после полноценного отдыха (они, как правило, увеличиваются после физической активности, продолжительного пребывания на ногах, ограничения подвижности на протяжении длительного времени).
Обращение к врачу-лимфологу при первом появлении лимфатических отеков и своевременное лечение способны привести к стойкому регрессу заболевания.
Лимфостаз средней тяжести сопровождается постоянной отечностью, ростом соединительных тканей, уплотнением и повышенным натяжением кожных покровов, болезненностью. Нажатие на отекшие ткани в этом случае оставляет после себя вмятину, не исчезающую на протяжении длительного времени. При поражении конечностей описанные изменения могут сопровождаться повышенной утомляемостью, судорогами.

Болезненность и повышение натяжения кожных покровов сигнализируют о лимфатическом отеке
Тяжелое течение лимфостаза сопровождается необратимыми изменениями оттока лимфы, кистозно-фиброзными изменениями организма, развитием слоновости (многократного увеличения объема конечности). Отеки становятся настолько выраженными, что пораженные области теряют привычные контуры и утрачивают способность к нормальному функционированию.
Кроме того, у больных могут наблюдаться:
- трофические язвы;
- деформирующий остеоартроз;
- контрактуры;
- экзема;
- рожа.
При особо тяжелом течении лимфостаза возможно развитие сепсиса, способного привести к летальному исходу.
Наличие лимфостаза повышает риск развития лимфосаркомы.
Лимфостаз у детей
Лимфостаз у детей развивается на фоне дефектов развития лимфатической системы. Отеки появляются на руках, ногах или на лице, а сама болезнь может сочетаться с дисплазией конечностей.
Патология дебютирует в подростковом возрасте при увеличении нагрузки на лимфосистему.
Людям с врожденным лимфостазом следует контролировать массу тела. Объясняется это тем, что ожирение способствует развитию болезни.
Диагностика
Диагностика лимфостаза производится комплексно и может включать в себя:
- ультразвуковое исследование органов, расположенных в малом тазу и брюшной полости при наличии отеков на ногах;
- рентгенографию грудной клетки при отечности на руках;
- лимфографию, лимфосцинтиграфию, компьютерную томографию, магнитно-резонансную томографию.
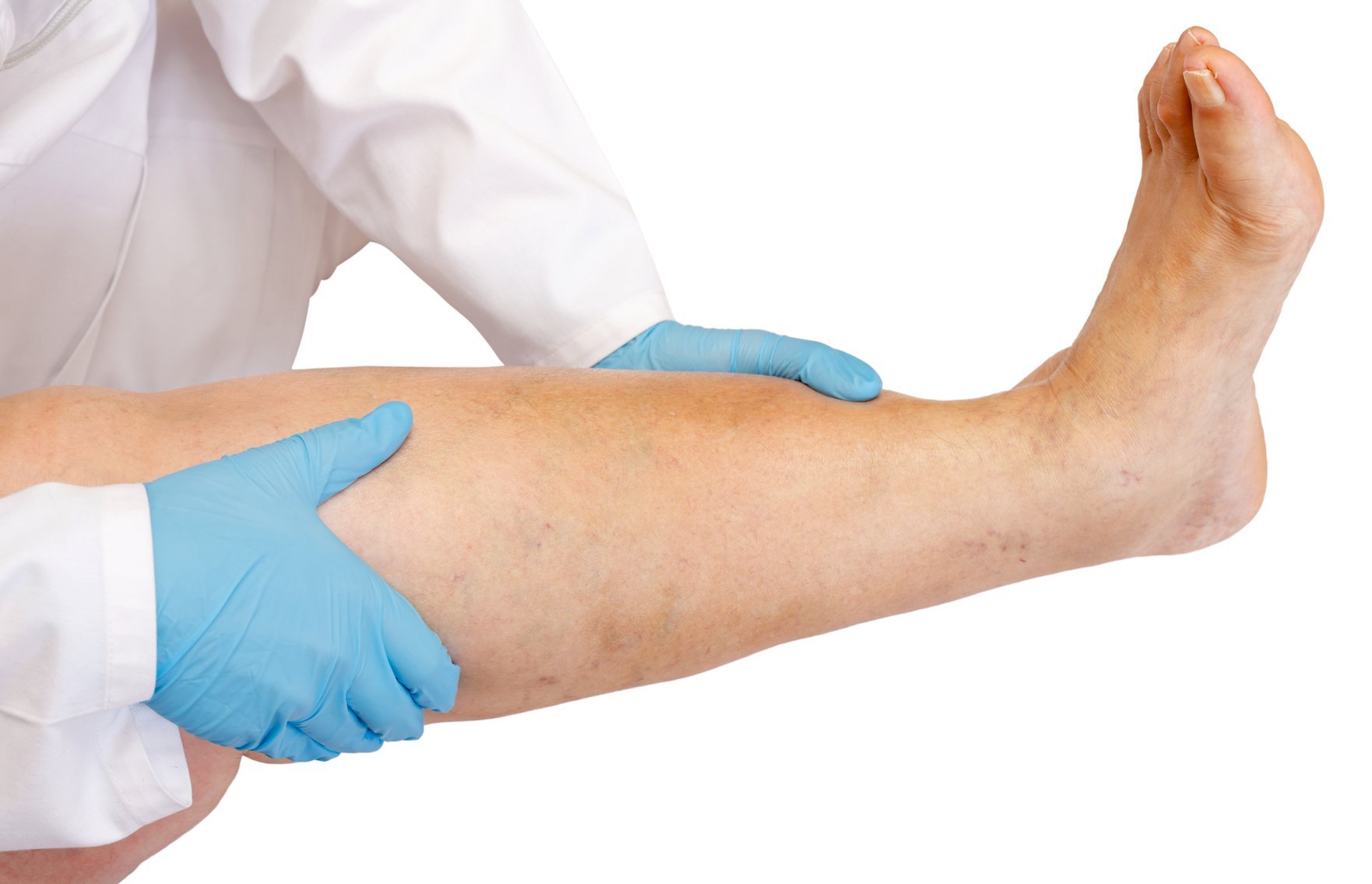
При лимфатических отеках проводят ультразвуковую допплерографию вен конечностей
Во время постановки диагноза исключают посттромбофлебитический синдром и тромбоз глубоких вен, сопровождающиеся односторонними отеками, варикозным расширением вен, гиперпигментацией, варикозной экземой. Для исключения указанных патологий проводят ультразвуковую допплерографию вен конечностей.
При подозрении на лимфатические отеки следует обратиться к флебологу или лимфологу для определения причин развития патологии.
Лечение
Лечение лимфатических отеков направлено прежде всего на восстановление оттока лимфы от пораженных областей. Больным могут быть рекомендованы:
- аппаратная пневмокомпрессия;
- ручной лимфодренажный массаж;
- физиотерапевтические процедуры – лечение лазером, гидромассаж;
- лечебная физкультура;
- ношение трикотажа с компрессионными свойствами;
- диетотерапия;
- плавание;
- занятия скандинавской ходьбой.
Медикаментозная терапия может включать в себя:
- флеботоники, обладающие лимфотропным действием;
- иммуностимуляторы;
- энзимы;
- ангиопротекторы.
Трофические язвы и экземы лечатся средствами наружного применения. При присоединении грибковой инфекции назначаются противогрибковые препараты.
При неэффективности медикаментозной терапии, прогрессировании заболевания, наличии выраженного фиброза и деформирующих лимфатических мешков используется оперативное лечение. В этом случае больным могут быть рекомендованы:
- липосакция;
- создание лимфовенозных анастомозов;
- дерматофасциолипэктомия (удаление участков кожи вместе с подкожно-жировой клетчаткой).
При выраженной слоновости, исключающей возможность хирургического вмешательства, проводится туннелирование (создание специальных каналов) отекших участков с целью отведения лимфы в непораженные ткани.
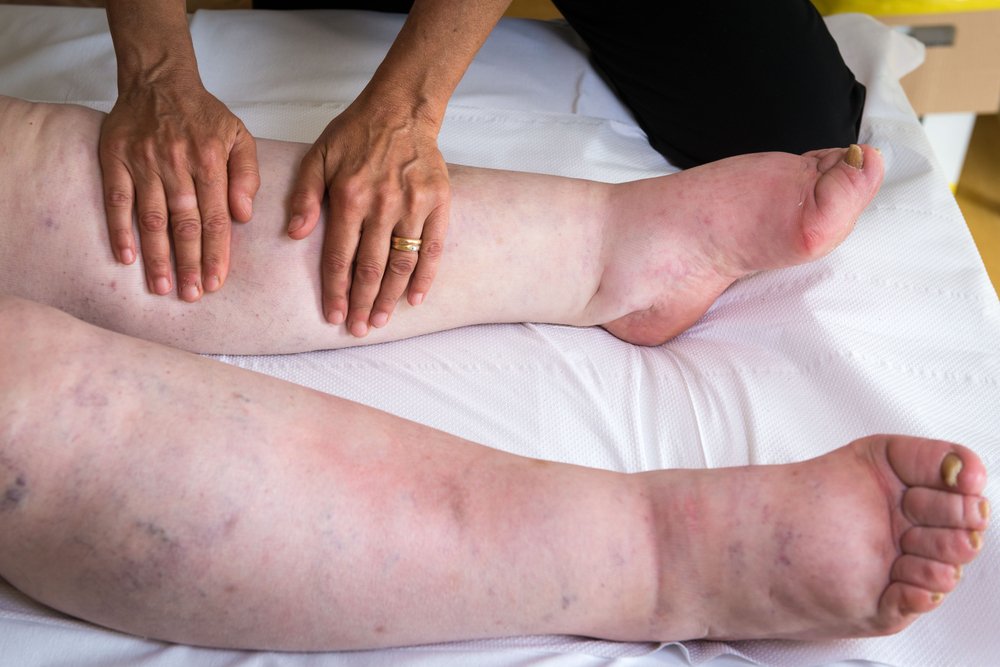
Один из способов лечения – ручной лимфодренажный массаж
Лечение народными средствами
Лечение лимфатических отеков народными средствами используется в качестве дополнения к основной терапии и основывается на использовании растений, содержащих витамины С и Р, разжижающих лимфу.
Наиболее полезными в данном случае являются отвары шиповника, клюквы и смородиновых листьев, рябина, смородина, виноград, гранатовый и шиповниковый соки.
Кроме того, широко используются ванны из отвара череды, обладающие очищающим и оздоровляющим эффектом. Отвар для ванн приготавливается следующим образом. Шесть столовых ложек измельченной сушеной череды заливают двумя литрами кипятка, ставят на огонь, кипятят на протяжении пяти минут, остужают, процеживают через марлю. Добавляют готовый отвар в ванну с водой. Ванны принимают один-два раза в день до исчезновения отеков.
Существуют и другие народные рецепты для лечения лимфостаза.
Мед с чесноком
Двести пятьдесят граммов очищенного перемолотого чеснока смешивают с 350 граммами натурального меда, перекладывают в банку из стекла и помещают в холодильник на неделю. По истечении указанного времени средство перемешивают и употребляют по одной столовой ложке трижды в день за полчаса до приема пищи. Продолжительность лечения составляет шестьдесят дней.
Отвар листьев подорожника
Шесть столовых ложек сухих измельченных листьев подорожника заливают литром крутого кипятка, ставят на огонь, варят на протяжении минут, снимают и оставляют настаиваться на один час. Готовое средство процеживают через марлю и пьют по половине стакана дважды в день до употребления пищи.
Отвар корней одуванчика
Столовую ложку измельченных корней одуванчика заливают полулитром кипятка, ставят на огонь и отваривают на протяжении пяти минут. По истечении указанного времени отвар снимают, настаивают четверть часа и процеживают через марлю. Готовое средство употребляют по 100 миллилитров дважды в день. При желании настой можно использовать для компрессов (их ставят на пораженный участок тела, укутывают и оставляют на полчаса).
Шиповниковый настой
Сушеные плоды шиповника измельчают. Десять столовых ложек сырья заливают 1.5 литрами кипятка, накрывают крышкой и оставляют на два часа. По истечении указанного времени настой процеживают. Готовое средство пьют по 100 миллилитров шесть раз в день. Продолжительность лечения составляет два месяца.
Профилактика
Следите за состояние своей кожи, следите за питанием и своевременно обращайтесь за помощью к врачу
Профилактика лимфатических отеков включает в себя:
- уход за кожными покровами;
- своевременное лечение любых ран и недопущение их инфицирования;
- своевременное выявление и лечение почечных и сердечно-сосудистых заболеваний;
- ведение здорового образа жизни;
- контроль веса тела.
При обнаружении припухлостей на лице, конечностях или шее следует немедленно показаться врачу.
Прогноз
Своевременное лечение лимфатических отеков позволяет предупредить дальнейшее развитие заболевания и добиться устойчивой ремиссии. Лечиться в данном случае следует пожизненно.
Отказ от терапии способствует прогрессированию болезни, усилению отечности, ограничению подвижности при отеках конечностей, присоединению вторичной инфекции.
Источник
Help heart, 28 ноября 2019
Как возникают отеки?
Отеки появляются при скоплении жидкости в тканях и межтканевых пространствах организма вследствие нарушения водно-электролитного баланса. Механизм их развития может быть различным в зависимости от того, каким заболеванием или состоянием вызвана задержка жидкости в организме.
Основные факторы, запускающие нарушение баланса воды и электролитов:
- Задержка натрия и воды в организме из-за нарушения работы почек;
- Повышение венозного давления в результате нарушения кровотока в венах;
- Снижение уровня белков в плазме крови (снижение онкотического давления), например, при соблюдении безбелковой диеты;
- Повышение проницаемости стенки сосудов (в частности, капилляров);
- Застой лимфы в организме из-за повреждения или закупорки лимфатических сосудов;
- Нарушение регуляции водно-электролитного обмена.
Из-за задержки жидкости появляются отёчность нижних конечностей, чувство тяжести, ощущение напряжения. При отеках ног могут возникнуть сложности при ходьбе, ношении обуви.
Бытовые причины отеков
Ноги могут отекать под воздействием неблагоприятных факторов, не только связанных с заболеваниями, но и, например, при сидячем образе жизни, длительном вынужденном стоячем положении, повышенной массе тела, ношении тесной обуви, нарушающей циркуляцию крови и лимфы.
В таких случаях отеки могут не приносить существенного дискомфорта и проходить самостоятельно после устранения влияющего фактора.
Нормализовать водно-электролитный баланс, облегчить состояние и предупредить появление отеков помогают:
- Регулярная физическая активность
- Контроль за массой тела
- Достаточное потребление жидкости (1,5-2 л в день)
- Использование компрессионного трикотажа
- Упражнения с подъемом ног выше уровня сердца
- Низкосолевая или бессолевая диета (менее 5 г в день)
Если отеки возникают постоянно и не проходят после отдыха или устранения провоцирующего фактора, они могут свидетельствовать о наличии проблем со здоровьем.
Нарушение венозного оттока как причина отечности
Как правило, основные причины, по которым отекают ноги, связаны с воспалительным процессом, нарушением венозного или лимфатического оттока. Рассмотрим самые распространенные причины развития отёков нижних конечностей.
Хроническая венозная недостаточность (далее — ХВН) — заболевание, при котором нарушается отток крови из вен. Им страдают 35-60% трудоспособного населения, причем у женщин ХВН встречается в два раза чаще, чем у мужчин. Нередко развивается на фоне варикозного расширения вен — поражения поверхностных вен из-за слабости стенки сосудов.
Основные симптомы ХВН: капиллярная сетка на коже нижних конечностей, визуально заметное расширение и извитость вен, повышенная утомляемость ног, ночные судороги, отёчность ног, особенно после рабочего дня. Отечность появляется на голенях и стопах, симметрично на обеих конечностях, а степень выраженности зависит от тяжести заболевания.
Тромбоз глубоких вен голеней — опасная патология, чаще всего возникает после родов или операций, при длительном постельном режиме. Также может развиваться при инфекционных заболеваниях, болезнях крови, опухолях. При тромбозе глубоких вен отек, как правило, ассиметричный, умеренно выраженный, кожа горячая наощупь, а мышцы голени болезненные.
Другие причины
Отеки ног могут развиваться и при других заболеваниях.
Хроническая сердечная недостаточность (далее — ХСН)
Отеки при болезнях сердца симметричны, нарастают постепенно, усиливаясь к вечеру. Кожа приобретает синеватый оттенок, в тяжелых случаях возникают трещины, дерматит и даже язвы.
Одним из факторов риска развития ХСН является артериальная гипертензия — это еще одна причина, по которой может возникать отечность ног.
Заболевания почек
При почечной недостаточности отеки появляются на ногах, ступнях, лице, в области век. Отечность не снижается после отдыха и не зависит от положения тела.
Заболевания печени, при которых происходит снижение уровня белка альбумина
У таких больных могут отекать не только ступни и голени, но и другие части тела — руки, лицо. Из-за скопления жидкости в брюшной полости формируется асцит (увеличение живота в объёме).
Лимфатические отеки ног
При поражении лимфатических сосудов (нарушении работы клапанов, закупорке) возникают лимфатические отеки ног.
В начале они обычно односторонние, но затем отечность появляется и на второй ноге. Тем не менее отечность несимметрична: на одной ноге отек выражен сильнее, чем на другой.
Отеки при лимфостазе усиливаются в жару, при длительном стоянии и, наоборот, уменьшаются в положении лежа. При длительном течении болезни кожа воспаляется, появляются трофические язвы.
Прием некоторых лекарственных препаратов
В частности, средств для лечения артериальной гипертензии из группы антагонистов кальция. Обычно на фоне приема антигипертензивных препаратов отекают лодыжки и голени.
Отеки при беременности
Нередко отеки возникают у беременных женщин, особенно в третьем триместре беременности. Умеренно распространенные отеки, небольшая пастозность голеней встречаются у 50-80% здоровых будущих мам.
Это происходит из-за снижения уровня белка альбумина в плазме крови во время беременности, повышения проницаемости стенок капилляров. Во второй половине беременности брюшные вены сдавливаются увеличивающейся в размере маткой, что также может способствовать развитию отеков.
Иногда отеки на поздних сроках беременности могут быть признаком опасного состояния — преэклампсии. В таких случаях отечность развивается стремительно и сочетается с резким увеличением массы тела и повышением артериального давления. Отечными становятся ноги, лицо, руки.
В тяжелых случаях появляются симптомы поражения различных органов и систем: нарушения зрения, боль в животе, тошнота, рвота и другие.
Отеки, возникающие в третьем триместре беременности, в преэклампсию переходят у 20-24% женщин. Данное состояние может угрожать жизни матери и плода и требует неотложной медицинской помощи.
Когда нужно обратиться к врачу?
Поскольку отечность ног может быть признаком серьезных заболеваний, иногда при их появлении важно как можно быстрее обратиться за медицинской помощью.
Признаки, указывающие на возможное развитие тромбоэмболических осложнений или сердечного приступа:
- боль в груди;
- сильная одышка, трудности при дыхании;
- обморок, головокружение;
- кровохарканье.
Плановая помощь врача требуется, если неизвестно, по каким причинам возникает отек, особенно если он появляется внезапно, а также при отечности после травмы, при появлении боли.
Как лечить отеки ног?
Отеки — это не самостоятельное заболевание, а, как правило, проявление уже имеющегося. Терапия включает лечение основного заболевания.
Если проблема связана с заболеваниями сердца, например, артериальной гипертензией и хронической сердечной недостаточностью, необходимо комплексное лечение, включающее антигипертензивные средства, а также изменение образа жизни.
Оригинал статьи: https://helpheart.ru/arterialnoe-davlenie/riski-prichiny-i-posledstviya/otek-nog/
Help heart
Информационный портал о профилактике сердечно-сосудистых заболеваний
Источник
 Лимфостаз нижних конечностей — заболевание, вызванное нарушением оттока лимфы, которое проявляется постоянным отеком одной или обеих ног и является причиной осложнений, плохо поддающихся лечению. Без лечения лимфедема приводит к постепенному развитию инвалидности и тяжелым уродующим утолщениям ног.
Лимфостаз нижних конечностей — заболевание, вызванное нарушением оттока лимфы, которое проявляется постоянным отеком одной или обеих ног и является причиной осложнений, плохо поддающихся лечению. Без лечения лимфедема приводит к постепенному развитию инвалидности и тяжелым уродующим утолщениям ног.
Лимфатическая система представляет собой сеть специализированных сосудов (лимфатические сосуды) организма, цель которых собрать излишки тканевой (лимфатической) жидкости с белками, липидами и продуктами жизнедеятельности тканей. Эта жидкость затем собирается в лимфатических узлах, которые фильтруют продукты жизнедеятельности и инфекцию с помощью специальных клеток лимфоцитов. Отфильтрованная лимфа в конечном итоге отводится в общий кровоток.
Блокирование лимфатических сосудов или лимфоузлов приводит к застою лимфы, отекам подкожной клетчатки и развитием рубцового процесса и слоновости. Болезнь чаще всего поражает одну ногу, но в редких случаях страдают обе конечности. Хронический лимфостаз ноги носит название лимфедемы. На представленном фото видно, что при лимфостазе наступает утолщение клетчатки и расширение лимфатических сосудов.
Причины лимфостаза нижних конечностей и факторы риска
Первичная лимфедема
Первичная (врожденная) лимфедема — редкое наследственное заболевание. Она является следствием анатомических аномалий лимфатических сосудов или лимфоузлов. Врожденный (первичный) лимфостаз ноги чаще всего связан с недоразвитием системы лимфоотока, иногда встречаются случаи врожденных амниотических перетяжек (рубцов), сдавливающих поверхностные лимфатические сосуды. Бывают случаи наследственной формы заболевания, проявляющейся сразу у нескольких членов одной семьи.
Первичная лимфедема — это патология лимфатической системы человека. В зависимости от возраста, при котором симптомы развиваются были описаны три формы врожденного лимфостаза.
- Врожденная лимфедема проявляется при рождении чаще встречается у женщин, и составляет примерно 20% всех случаев первичной лимфедемы. Такая лимфедема носит название болезни Милроя.
- Лимфедема ргаесох является наиболее распространенной формой первичной лимфедемы, чаще всего встречается у женщин. Она определяется как болезнь, которая становится очевидной в период полового созревания и до возраста 35 лет.
- Лимфедема Тарда становится очевидной после 35 лет. Она встречается реже других форм.
Вторичный лимфостаз
Вторичное нарушение лимфоотока развивается при блокировании или повреждении ранее нормально функционирующей лимфатической системы. Любая хирургическая операция, которая требует удаления регионарных лимфоузлов или лимфатических сосудов может привести к развитию вторичного лимфостаза нижних конечностей. Причиной лимфостаза могут стать осложнения после операции по поводу варикозной болезни. Повреждения лимфоузлов и лимфатических сосудов, которые приводят к лимфедеме, также могут возникнуть из-за травмы, ожога, лучевого повреждения, инфекции, или сдавления лимфо узлов . Однако, самой частой причиной вторичных отеков в мире является глистная инвазия (филяриоз) — заболевание, вызывающее тяжелый лимфостаз. Паразиты обитают в лимфатических сосудах и блокируют отток лимфы, что и вызывает лимфостаз обеих нижних конечностей, а лечение филяриоза проводится противогельминтными препаратами.
Другие причины:
- Опухоли мягких тканей
- Послеоперационные рубцы в паховой области
- Воспалительные или опухолевые процессы в лимфатических узлах
- Хирургическое удаление паховых и тазовых узлов
- Травматические повреждения путей лимфоотока
- Лучевая терапия
- Воспалительные процессы в коже, подкожной клетчатке, лимфоузлах.
Течение заболевания
Лимфедема — непрерывно прогрессирующее заболевание, приводящее пациента к инвалидизации. Если на ранних стадиях лимфатический отек приносит только эстетические неудобства, то в последующем болезнь — лимфостаз затрудняет жизнь пациентов.
Увеличение объема и веса пораженной конечности приводит к повышенной нагрузке на на больную ногу. Нередко у таких пациентов развивается артроз тазобедренного и голеностопного сустава, что приводит к ограничению физической активности и способствует набору лишнего веса. Лимфостаз ног вызывает симптомы, лечение которых требует больших усилий от пациента и врачей.
Для больных лимфостазом характерно частое развитие рожистых воспалений кожи, сопровождающихся высокой температурой, болью при прикосновениях. Хотя рожа хорошо купируется современными антибиотиками, каждый эпизод воспаления отягощает течение лимфедемы и приводит к увеличению и уплотнению отека.
При крайней стадии лимфедемы развивается истечение лимфы из трещин на коже и образование обширных трофических язв. Это состояние потенциально опасно развитием общего заражения крови (сепсиса) и требует активного лечения в стационаре.
Лечение лимфостаза в Инновационном сосудистом центре
В Инновационном сосудистом центре применяется лучший на сегодняшний день лечебный сценарий при лимфостазе. Наша клиника объединяет сеть лимфологических кабинетов в амбулаторных сосудистых центрах, клинику лимфологии с консервативным лечением лимфедемы и хирургический стационар, где выполняются микрохирургические операции по улучшению оттока лимфы.
Инновационный сосудистый центр впервые смог перенести опыт ведущих лимфологических клиник Германии в нашу страну. Лимфологи нашего центра прошли обучение в одной из ведущих клиник по лечению лимфостаза в Германии и хорошо знают, как можно лечить лимфостаз пораженных нижних конечностей современными методами.
Реабилитационное отделение лимфедемы имеет комфортабельные палаты со всеми удобствами. Санаторий расположен в лесном массиве, имеет все для отдыха и лечения. Для занятия лечебной физкультурой организованы специальные маршруты по лесу с подъемами и спусками. Методика лечения и диета специально подобрана по рекомендациям доктора медицины F.-J. Schingale — признанного специалиста по лечению лимфостаза.
Специалисты нашего центра могут лечить лимфостаз с помощью современных микрохирургических технологий. Мы внедрили в российскую клиническую практику микрохирургические операции лимфовенозных анастомозов при лимфедеме ног, пересадку лимфоузлов. Наши хирурги имеют большой положительный опыт реконструктивных пластических операций при слоновости. Ежегодно десяткам пациентам с тяжелым хроническим лимфостазом наши хирурги облегчают жизнь и восстанавливают здоровье.
Инновационный сосудистый центр — единственная в России медицинская организация, имеющая стационарное отделение по лечению лимфедемы. Все современные методы консервативного и хирургического лечения позволяют добиваться впечатляющих результатов в лечении. Только стационарный подход, с последующим амбулаторным наблюдением и лечением позволяет добиться наилучших результатов при лимфостазе ног.
Источник
