Саркоидоз отек на ногах
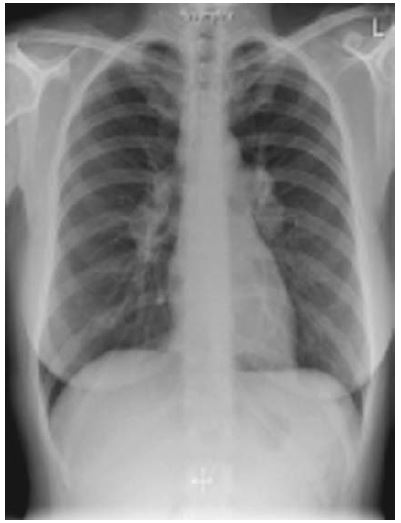
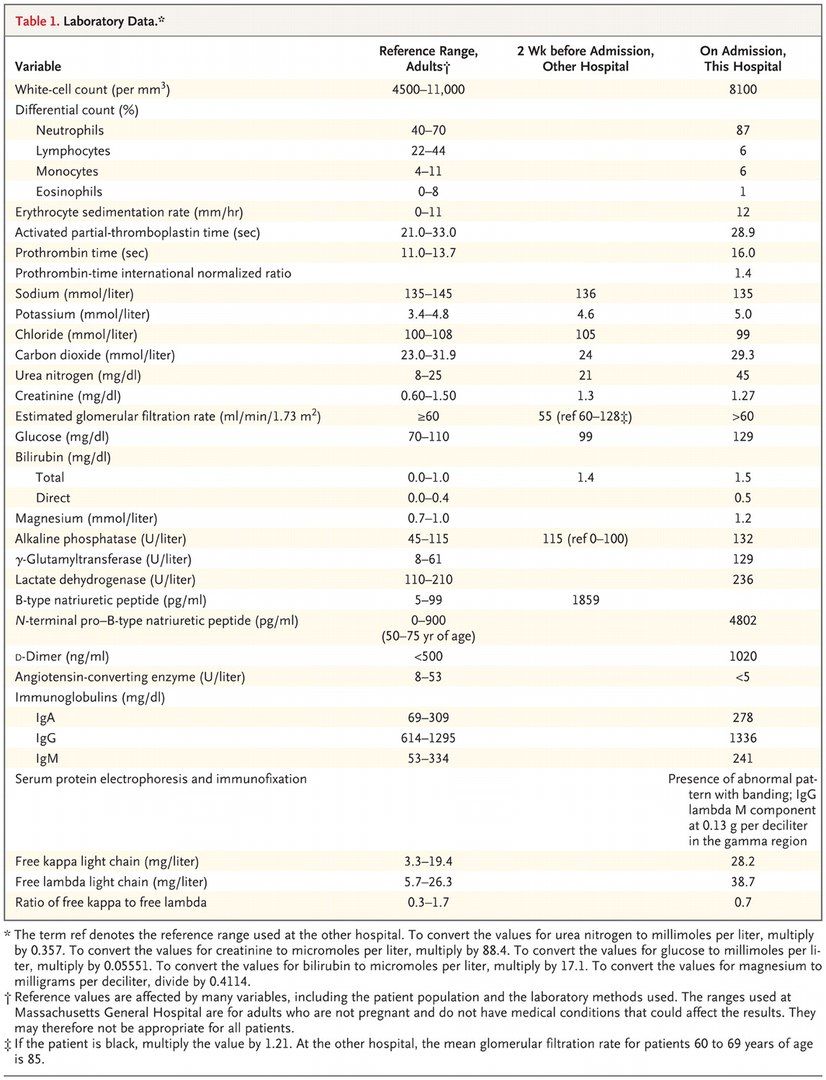
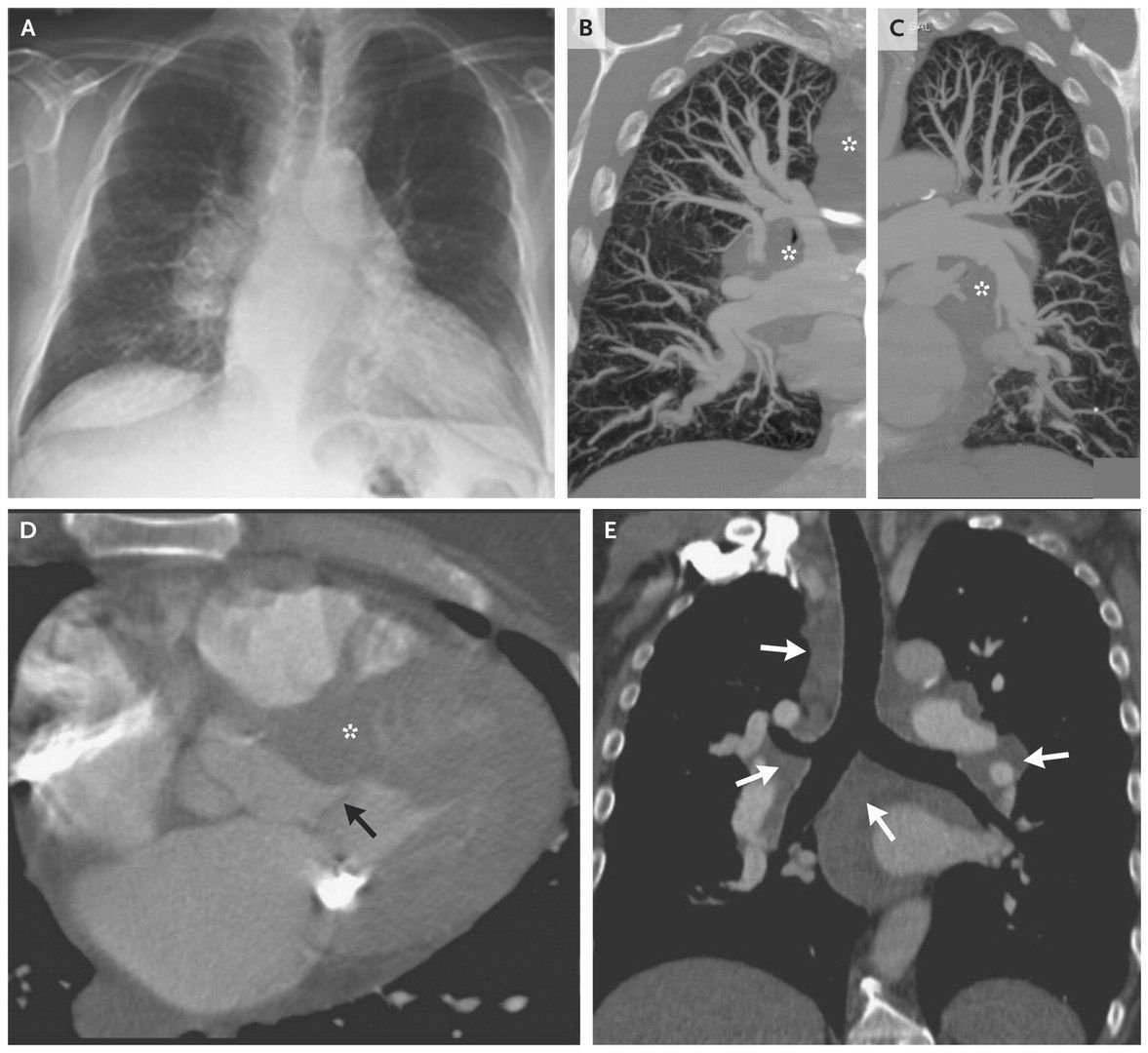
Мужчина 65 лет поступил в больницу по поводу обморока, удушья и отека на ноге. Пациент считает себя больным около месяца, с того момента, как начался кашель. Неделю спустя появились отеки на ногах, стали появляться язвы на коже. Удушье вследствие нагрузки без признаков ортопноэ нарастало и возникало при подъеме тяжести весом от 7 кг. Пациент был осмотрен лечащим врачом. При осмотре были обнаружены сердечные шумы. Лабораторные тесты показали результаты, которые можно увидеть в таблице. Было решено начать лечение фуросемидом и лизиноприлом, была записана ЭхоКГ, выполнен снимок грудной клетки. Четыре дня назад была проведена контрастная компьютерная томография грудной клетки, на которой была выявлена диффузная массивная лимфаденопатия средостения и обеих прикорневых областей легких, ячеистость легочной ткани, признаки перенесенного гранулематоза в средней доле правого легкого, увеличенное сердце, тиреоидные узлы и патологическое увеличение левого надпочечника.
Мужчина проходил процедуру посадки на утренний авиарейс, но неожиданно почувствовал, как стало нарастать головокружение. Через некоторое время он потерял сознание и упал в проход самолета на левый бок. Признаков черепно-мозговой травмы не наблюдалось. Его жена заметила, что он был без сознания с открытыми глазами и подергиваниями около 10 минут. После того, как мужчина пришел в себя, у него возникла боль в грудной клетке, сердцебиение, тошнота, рвота, недержание мочи, кала, спутанность сознания. Был доставлен в больницу бригадой скорой медицинской помощи.
Тем утром он ничего не ел. Страдает гипертензией около 3 лет. Постоянно принимает карведилол, лизиноприл, фуросемид, аспирин. Аллергологический анамнез не отягощен. Женат, часто путешествует по работе. Алкоголем не злоупотребляет, не принимает наркотики. Ранее курил около 20 сигарет в день, 5 лет назад бросил, сейчас курит время от времени. В семейном анамнезе: сестра страдает болезнью Крона, нет сведений о сердечных заболеваниях, аритмиях, внезапных смертях.
На момент осмотра сознание ясное, внешне – признаки хронического заболевания, истощение. Артериальное давление 113/31 мм рт. ст., пульс 53 уд./мин, температура тела 36,3°C, частота дыхания 20 уд/мин, сатурация 94%. Слизистые оболочки сухие. Поднижнечелюстные лимфоузлы увеличены и доступны пальпации. Определяется пульсация шейных вен, ЦВД = 15 см.вод.ст. Аускультативно определяется диффузная крепитация легочной ткани. Сокращения сердца ритмичны, медленны, с акцентом второго тона, средний систолический тон самый громкий на основании, голосистолический слева снизу от грудины ослаблен на вдохе, верхушечный голосистолический. Правый желудочек выбухает, выявляется пульсация печени. Нижние конечности отечны, при надавливании безболезненны, в дистальных отделах имеются трофические изменения. Остальные показатели в норме. ЭКГ без отклонений, за исключением признаков гипертрофии левого желудочка. Показатели ОАК, липидного спектра в норме, уровень кальция, фосфора, общий белок и его фракции, АСТ, АЛТ, мочевая кислота, тропонин и гликированный гемоглобин в норме.
На рентгенограмме органов грудной клетки обнаружено расширение правого корня легкого с дольковым контуром, диссеминированная лимфаденопатия средостения, признаки отека легкого. На КТ не было выявлено поражение легочных артерий, что исключает диагноз ТЭЛА. Были обнаружены кальцифицированные узелки в нижних долях обоих легких, что говорит о перенесенном гранулематозном заболевании. Также подтверждается массивная лимфаденопатия. Левые отделы сердца увеличены. Присутствуют коронарные атеросклеротические кальцифицированные бляшки, кальцификация митрального и аортального отверстий. Были выявлены признаки диффузного идиопатического скелетного гиперостоза (остеофиты спереди грудных позвонков, нарушение структуры позвонков).
Через три дня по причине брадикардии с паузами более 3 секунд, пациенту был отменен карведилол. Однако на фоне отмены препарата пациент отмечал приступы тахикардии. Было предписано заменить лизиноприл каптоприлом.
Тесты на ВИЧ и туберкулез отрицательные.
Были высказаны предположения о возможном наличии амилоидоза или саркоидоза.
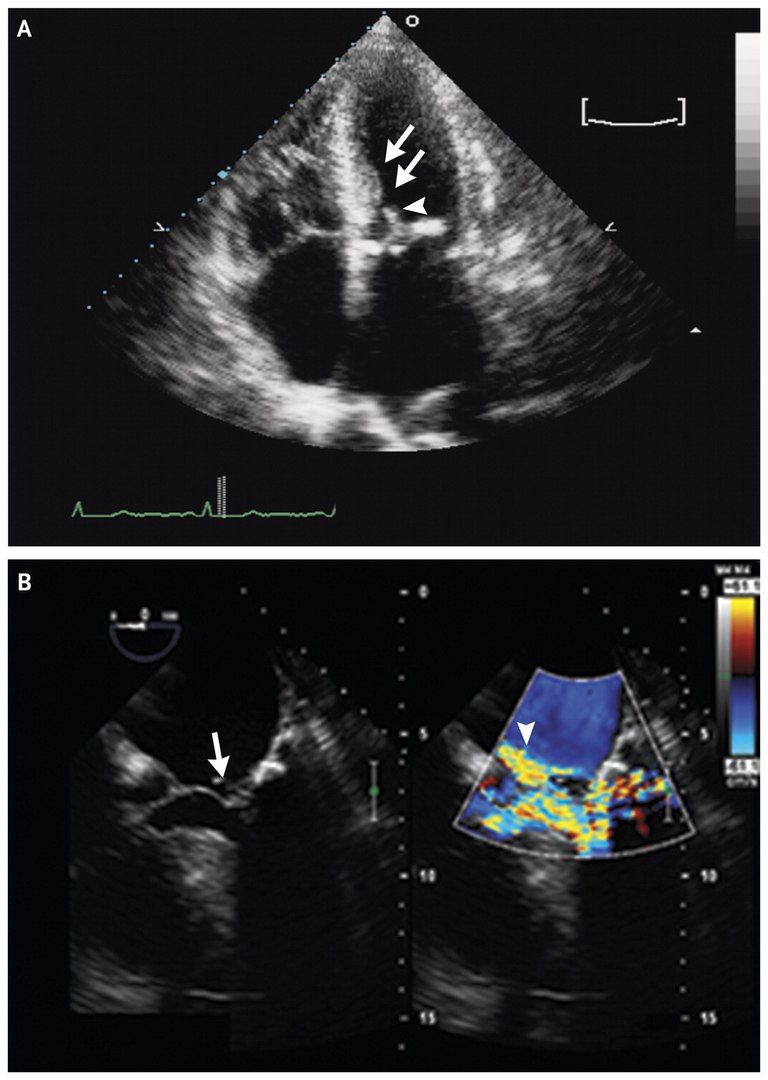
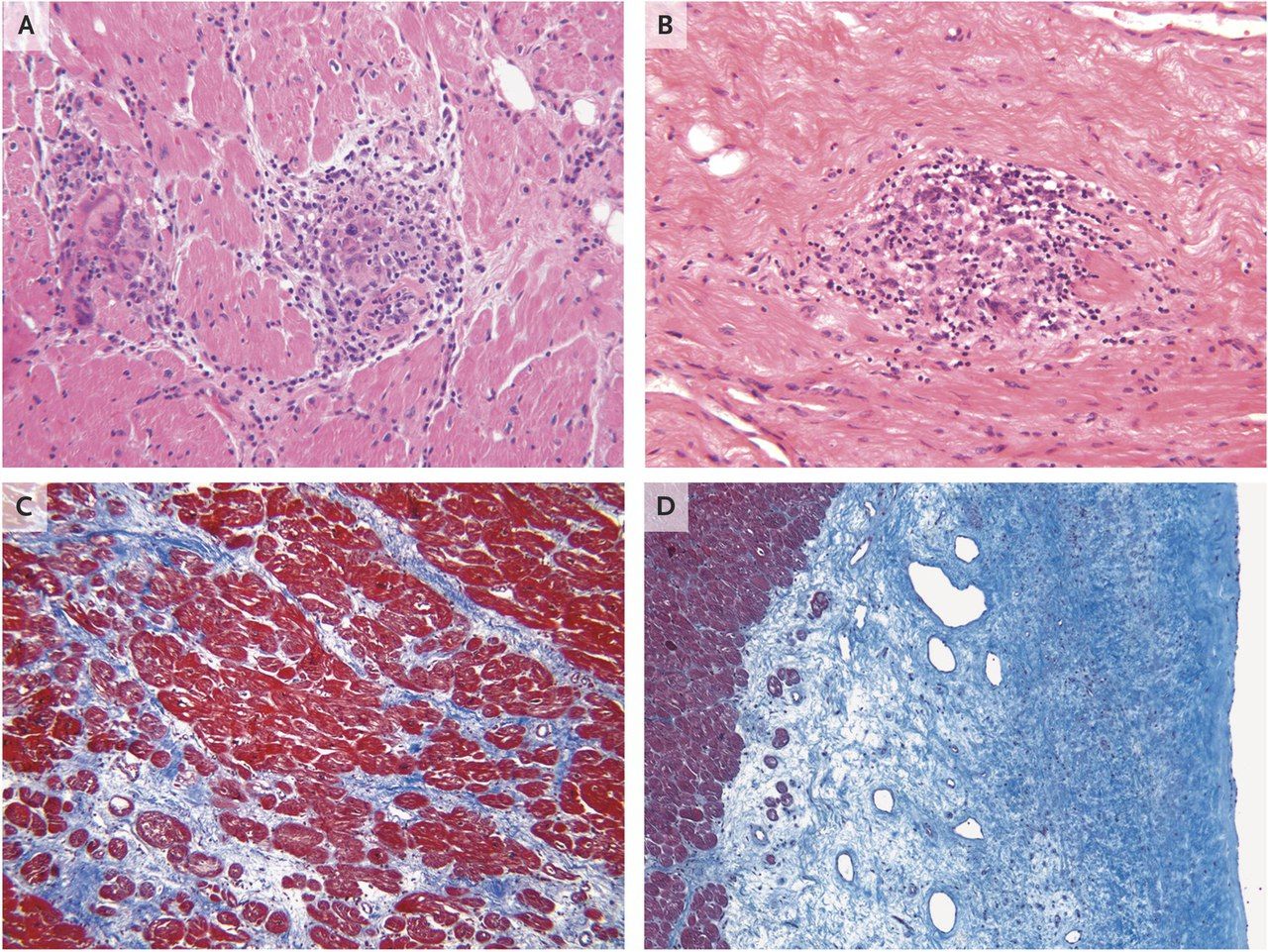
После взятия биопсийного материала гранулем, было решено провести тест на саркоидоз, проявления которого очень похожи на туберкулез. Также морфологически не был обнаружен амилоид при окраске конго-красным. После гистологического исследования был поставлен окончательный диагноз – саркоидоз с вовлечением сердца и шейных лимфатических узлов.
Саркоидоз — это системное воспалительное заболевание неизвестной природы, характеризующимся образованием неказеифицирующихся гранулём, мультисистемным поражением с определённой частотой вовлечения различных органов и активацией Т-клеток в месте гранулёматозного воспаления с высвобождением различных хемокинов и цитокинов, включая фактор некроза опухоли (TNF-альфа).
Фенотипы (особенные варианты течения) саркоидоза:
- По локализации:
- Классический, с преобладанием внутригрудных (лёгочных) поражений;
- С преобладанием внелёгочных поражений;
- Генерализованный.
- По особенностям течения:
- С острым началом заболевания (синдромы Лёфгрена, Хеерфордта-Вальденстрёма и др.);
- С изначально хроническим течением;
- Рецидив;
- Саркоидоз детей в возрасте до 6 лет;
- Саркоидоз, рефрактерный к лечению.
Эпидемиология
Распространенность саркоидоза в России малоизучена. Причины этого кроются в полиморфной клинической картине заболевания, затрудняющей диагностику, недостаточности знания врачей о саркоидозе. По имеющимся публикациям заболеваемость саркоидозом находится в пределах от 2 до 7 на 100 тысяч взрослого населения. Распространённость саркоидоза в России имеет вариации от 22 до 47 на 100 тыс. взрослого населения и зависит от наличия центров и специалистов.
Этиология
Саркоидоз — это заболевание с неизвестной этиологией. Тем не менее существует множество предположений о причинах саркоидоза. К триггерам саркоидоза могут быть отнесены:
- микобактерии (классические и фильтрующиеся формы)
- Chlamydophila pneumoniae ;
- Borrelia burgdorferi — возбудитель болезни Лайма;
- Propionibacterium acnes — бактерии-комменсалы кожи и кишечника здорового человека;
- отдельные виды вирусов: вирус гепатита С, вирус герпеса, вирус JC (John Cunningham).
Значимость теории триггера подтверждается возможностью передачи саркоидоза от животного к животному в эксперименте, при трансплантации органов у человека
Другие гипотезы:
- Вдыхание металлической пыли или дыма
- Влияние курения. Среди курильщиков саркоидоз встречается реже, но болеют они тяжелее.
- Наследственность (гены HLA, TNF–альфа, АПФ, рецепторов к витамину D)
Патогенез
Основу иммунопатогенеза саркоидоза лёгких составляет реакция гиперчувствительности замедленного типа (ГЗТ). Классическая реакция ГЗТ включает следующие процессы иммунореактивности: активацию цитокинами сосудистого эндотелия, рекрутирование моноцитов и лимфоцитов из кровяного русла и тканей в очаг ГЗТ, активацию функций альвеолярных макрофагов лимфокинами, элиминацию причинного антигена и повреждение тканей продуктами секреции активированных макрофагов и лимфоцитов. Наиболее часто эффекторным органом воспаления при саркоидозе являются лёгкие, также могут наблюдаться поражения кожи, сердца, печени, глаз и других внутренних органов.

Клиническая картина
Острый саркоидоз. Выделяют две формы острого саркоидоза. Первая – синдром Лефгрена, который легко распознаётся на основании остро возникшей лихорадки, узловатой эритемы, увеита, острого артрита голеностопов и двусторонней лимфаденопатии корней лёгких, хорошо видимой на прямой и боковой обзорной рентгенограмме органов грудной клетки. Вторая форма – синдром Хеерфордта или «увеопаротидная лихорадка», когда у больного наряду с лихорадкой есть увеличение околоушных лимфатических узлов, передний увеит и паралич лицевого нерва (паралич Белла).
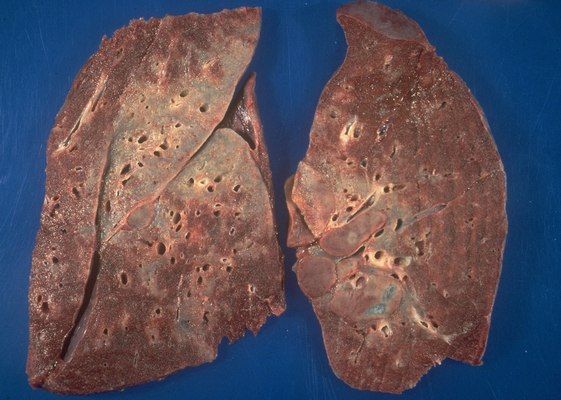
Саркоидоз легких. Поражение легких выявляют в 90% случаев. Характерные симптомы: одышка и сухой кашель. При фиброзно-кистозном саркоидозе легких кашель будет влажным, возможно кровохарканье. У некоторых больных возможна нетипичная боль в грудной клетке, которая не купируется глюкокортикостероидами. Эта боль может появляться как при нагрузке, так и в покое. Ее возможная причина – выраженная медиастинальная лимфоаденопатия. При аускультации в 20% случаев выслушиваются свистящие сухие или влажные хрипы.
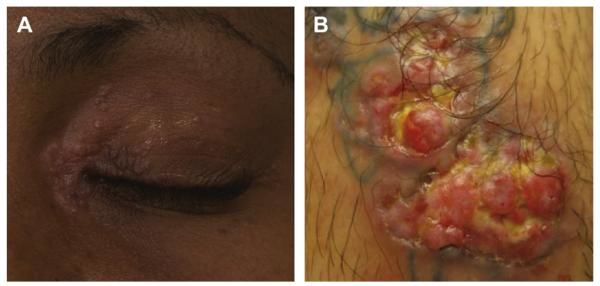
Хронический саркоидоз кожи. Встречается с частотой 10-30%. Поражение кожи может быть первым замеченным проявлением заболевания. Специфичны для саркоидоза узлы, бляшки, макулопапулезные изменения, lupus pernio, рубцовый саркоидоз. К редким проявлениям относят лихеноидные, псориазоподобные, язвы, ангиолюпоид, ихтиоз, алопецию, гипопигментированные пятна, поражение ногтей и подкожный саркоидоз. Саркоидоз также может проявляться аннулярными, индуративными бляшками — granuloma annulare.
Саркоидоз придаточных пазух и верхних дыхательных путей. Дыхательные пути страдают часто. Основные симптомы – стойкая заложенность носа и боль в области придаточных пазух. Возможно поражение гортани, что проявится охриплостью голоса и стридором.
Саркоидоз глаз. Глаза бывают поражены при саркоидозе примерно в 25–36% случаев. 75% из них имеют передний увеит, 25-35% — задний увеит. Возможно поражения конъюнктивы, склеры и радужной оболочки.
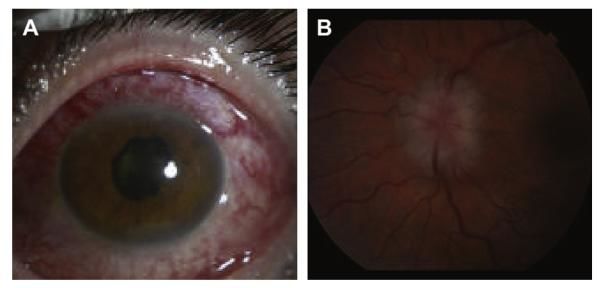
Поражение опорно-двигательного аппарата. Поражение суставов при саркоидозе входит в симптомокомплекс синдрома Лёфгрена. Чаще всего артриты локализуются в голеностопах, коленях и локтях, нередко артриты сопровождает узловатая эритема. Известны 2 типа артритов, различающихся по клиническому течению и прогнозу. Острый артрит при саркоидозе часто проходит спонтанно и разрешается без последствий. Хронический артрит, хоть и менее типичен (менее 1% случаев), может прогрессировать и вызывать деформации суставов. При этом происходят пролиферативные и воспалительные изменения в синовии, а неказеифицирующиеся гранулёмы встречаются у половины пациентов. Саркоидоз костей с различной частотой встречается в разных странах — от 1% до 39%. Наиболее часто встречается бессимптомный кистоидный остеит малых костей рук и ног. Литические поражения были редки, локализуются в телах позвонков, длинных костях, тазовой кости и лопатке и обычно сопровождаются висцеральными поражениями. Саркоидоз мышц проявляется образованием узлов, гранулёматозным миозитом и миопатией.
Абдоминальный саркоидоз. У каждого второго больного саркоидозом обнаруживают гранулематозное воспаление в биоптатах печени, но клинические проявления есть только у 10% больных. Хронический гранулематозный гепатит может переходить в цирроз печени. ЖКТ страдает редко, возможно нарушение моторики.
Другие проявления. У трети больных саркоидозом выявляют гематологические нарушения. Возможна лимфоаденопатия, спленомегалия, анемия, лимфопения.
Диагностика
Рекомендуемое начальное обследование больного саркоидозом:
- Анамнез (воздействие факторов окружающей среды и профессии, симптомы)
- Физикальное обследование
- Обзорная рентгенограмма органов грудной клетки в прямой и боковой проекциях
- РКТ органов грудной клетки
- Исследование функции дыхания: спирометрия и DLco
- Клинический анализ крови: белая кровь, красная кровь, тромбоциты. Наблюдается повышение СОЭ, лейкоцитоз, тромбоцитопения
- Содержание в сыворотке крови: кальция, печеночных ферментов (АлАТ, АсАТ, ЩФ), креатинин, азот мочевины крови
- Общий анализ мочи
- ЭКГ (по показаниям мониторирование по Холтеру)
- Обследование у офтальмолога
- Туберкулиновые кожные пробы
Лечение
Основной принцип лечения — исключить угрожающие жизни проявления заболевания. В случаях ограниченной кожной формы или синдрома Лефгрена достаточно назначения НПВП. Больным с поражением жизненно важных органов необходимо получать высокие дозы глюкокортикостероидов. Подбирая лечение, необходимо ориентироваться на объективные показатели (легочные пробы, рентгенограммы грудной клетки, анализы крови, МРТ). Стартовая терапия глюкокортикостероидами должна продолжаться 8-12 месяцев, затем можно постепенно снижать дозу. Начальная доза — 20–40 мг/сут, после первого месяца лечения дозу можно снижать на 5 мг каждые 2 недели до 20 мг/сут, затем дозу снижают на 2,5 мг через 1–2 месяца до поддерживающей дозы 5–15 мг/сут.
Источники
- Диагностика и лечение саркоидоза (Федеральные согласительные клинические рекомендации), 2014;
- Ревматические заболевания под редакцией Дж. Х. Клиппела и др., 2011.
- Moore S. A. et al. Case 22-2016: A 65-Year-Old Man with Syncope, Dyspnea, and Leg Edema //New England Journal of Medicine. – 2016. – Т. 375. – №. 3. – С. 262-272.
Источник
Medicine Volume 78 Number 2 March 1999
Îïóõîëåïîäîáíîå ïîâðåæäåíèå ìûøö ïðè ñàðêîèäîçå. Èñòîðèÿ áîëåçíè è îáçîð ëèòåðàòóðû.
David A. Zisman M.D. J. Sybil Biermann M.D. Fernando J. Martinez M.D. Kenneth O. Devaney M.D. Joseph P. Lynch III M.D.
Department of Internal Medicine, Division of Pulmonary and Critical Care Medicine (DAZ, FJM, JPL) Department of Orthopedics (JSB) Department of Pathology (KOD), University of Michigan, Ann Arbor, Michigan.
Ââåäåíèå
Ñàðêîèäîç — ìóëüòèñèñòåìíàÿ ãðàíóëåìàòîçíàÿ áîëåçíü íåèçâåñòíîé ýòèîëîãèè ñ ðàçíîîáðàçíûìè ïðîÿâëåíèÿìè, êîòîðûå ìîãóò çàòðàãèâàòü ôàêòè÷åñêè ëþáîé îðãàí [6] [40]. Áåññèìïòîìíîå âîâëå÷åíèå ìûøö âñòðå÷àåòñÿ ó 20-75 % ïàöèåíòîâ ñ ñàðêîèäîçîì [28] [40] [47] [58] [60] [65]. Ñèìïòîìàòè÷åñêîå âîâëå÷åíèå ìûøö âñòðå÷àåòñÿ ðåäêî è áûëî îòìå÷åíî ó 0.5 % ïàöèåíòîâ â 5 êðóïíûõ èññëåäîâàíèÿõ [14] [44] [58] [62] [67]. Áûëè îïèñàíû õðîíè÷åñêèå [14] [19] [26] è îñòðûå ìèîïàòèè [3] [4] [48] [58] à òàêæå êðóïíûå ìàññû è óçëîâûå ïîâðåæäåíèÿ [10] [11] [51]. Íàèáîëåå ÷àñòî âñòðå÷àåòñÿ ñèìïòîìàòè÷åñêàÿ ôîðìà âîâëå÷åíèÿ ìûøö — õðîíè÷åñêàÿ ìèîïàòèÿ, ñ ïðîãðåññèðóþùåé ñëàáîñòüþ ìûøö, êîòîðàÿ ðàçâèâàåòñÿ â òå÷åíèå íåñêîëüêèõ ëåò [14] [19] [25] [26]. Îñòðàÿ èëè ïîäîñòðàÿ ìèîïàòèÿ ñî ñëàáîñòüþ ìûøö, áîëåçíåííîñòüþ, âûñîêèìè óðîâíÿìè êðåàòèíôîñôîêèíàçû, íåêðîçîì è âîñïàëåíèåì — ÷ðåçâû÷àéíî ðåäêè [3] [4] [25] [29] [48] [50] [58] [68].  íåäàâíåì îáçîðå áûëî èäåíòèôèöèðîâàíî òîëüêî 18 ðàíåå îïóáëèêîâàííûõ ñëó÷àåâ ñèíäðîìà îñòðîãî ïîëèìèîçèòà, êîòîðûé îñëîæíèë òå÷åíèå ñàðêîèäîçà [48].
Ãðàíóëåìàòîçíûå ìàññû [10] [11] [51] èëè óçåëêè [50] [55] [68] â ñêåëåòíûõ ìûøöàõ — ðåäêèå îñëîæíåíèÿ ñàðêîèäîçà. Îïòèìàëüíîå ëå÷åíèå ãðàíóëåìàòîçíûõ ìàññ èëè óçåëêîâ íå èçâåñòíî. Áûëè îïèñàíû õèðóðãè÷åñêèå ñïîñîáû [11] è ïðèìåíåíèå êîðòèêîñòåðîèäîâ [13] [15] [24] [30] [31] [45] [51] [54] [62].
Ìû ñîîáùàåì î ïàöèåíòå ñ ñàðêîèäîçîì ñ áîëüøèìè áîëåçíåííûìè ãðàíóëåìàòîçíûìè ìàññàìè, ïîëíîñòüþ çàìåñòèâøèìè ëåâóþ èêðîíîæíóþ ìûøöó, íåâîñïðèèì÷èâûå ê ïðåäíèçîíó. Ïîñëå ÷àñòè÷íîé ðåçåêöèè áûëà ïðîâåäåíà ìåñòíàÿ ëó÷åâàÿ òåðàïèÿ. Ïîñëåäóþùåå ëå÷åíèå àçàòèîïðèíîì è íèçêèìè äîçàìè êîðòèêîñòåðîèäîâ ÷åðåç äåíü, îáåñïå÷èëè ñóùåñòâåííîå êëèíè÷åñêîå è ñèìïòîìàòè÷åñêîå óëó÷øåíèå. Ïî íàøèì äàííûì, ýòî — ïåðâîå ñîîáùåíèå î ïðèìåíåíèè ìåñòíîé ëó÷åâîé òåðàïèè â ñëó÷àå ñàðêîèäîçà ìûøö. Èñïîëüçîâàíèå àçàòèîïðèíà äëÿ ëå÷åíèÿ ñàðêîèäîçà ìûøö òàêæå íå áûëî îïèñàíî. Ìû ïðîâåëè èñ÷åðïûâàþùèé îáçîð ëèòåðàòóðû íà÷èíàÿ ñ 1908 ã. è èäåíòèôèöèðîâàëè 59 äîïîëíèòåëüíûõ ñëó÷àåâ óçëîâîãî ñàðêîèäîçà, âîâëåêàþùåãî ìûøöû.
Èñòîðèÿ áîëåçíè
 1993 ã. ê íàì îáðàòèëàñü 46-ëåòíÿÿ ÷åðíîêîæàÿ æåíùèíà ñ áîëÿìè â ëåâîé èêðîíîæíîé ìûøöå. Ïðè ôèçèêàëüíîé ýêñïåðòèçå áûëî îáíàðóæåíî áîëüøîå ïîâðåæäåíèå íà çàäíåé ïîâåðõíîñòè ëåâîé èêðîíîæíîé ìûøöû. Ðåíòãåíîãðàììà ïîêàçàëà áîëüøîå ìÿãêîå îáðàçîâàíèå â òêàíè (Ðèñ 1). Ìàãíèòîðåçîíàíñíàÿ òîìîãðàôèÿ (ÌÐÒ) ïîêàçàëà íåîäíîðîäíóþ ïî êðàÿì ìàññó (16õ6 ñì) ïðîíèêàþùóþ è çàìåùàþùóþ ìûøöó (Ðèñ 2). Õàðàêòåðèñòèêè ýòîé ìàññû áûëè ñîâìåñòèìû ñî çëîêà÷åñòâåííîé ñàðêîìîé. Áèîïñèÿ ïîêàçàëà îáøèðíûå îáëàñòè ñðîñøèõñÿ íåêàçåîçíûõ ãðàíóëåì, çàìåùàþùèõ ìûøöó. Îêðàøèâàíèå äëÿ ãðèáîâ è êèñëîòîóñòîé÷èâûõ áàêòåðèé áûëî îòðèöàòåëüíûì. Ðåíòãåíîãðàììà ëåãêèõ ïîêàçàëà äâóñòîðîííþþ âíóòðèãðóäíóþ ëèìôàäåíîïàòèþ, ñîâìåñòèìóþ ñî ñòàäèåé I ñàðêîèäîçà. Äîïîëíèòåëüíûå ëàáîðàòîðíûå òåñòû îáíàðóæèëè óìåðåííóþ ïåðèôåðè÷åñêóþ ýîçèíîôèëèþ (10 %), óâåëè÷åííûé óðîâåíü àíãèîòåíçèíïðåâðàùàþùåãî ôåðìåíòà (ÀÏÔ) 290 U/L (íîðìà 50-150 U/L).
Áûë ïðåäïîëîæåí ñàðêîèäîç, âîâëåêàþùèé ìûøöû è ëåãêèå. Èç-çà ïîñòîÿííîé áîëè è îïóõîëè ëåâîé èêðû, â àâãóñòå 1993 ã. áûëà íà÷àòà êîðòèêîñòåðîèäíàÿ òåðàïèÿ. Çà ñëåäóþùèå 2 ìåñÿöà, ïðèçíàêè íåìíîãî óëó÷øèëèñü, ñ óìåíüøåíèåì ïîâðåæäåíèÿ ñ 16 äî 11 ñì â áîëüøåì ðàçìåðå. Äîçèðîâêà ïðåäíèçîíà áûëà óìåíüøåíà äî 15 ìèëèãðàìì ÷åðåç äåíü. Ê ìàðòó 1995 ã. ïîâðåæäåíèå óâåëè÷èëîñü â ðàçìåðå äî 19õ8 ñì. Çà ñëåäóþùèå íåñêîëüêî ìåñÿöåâ, áîëü óñèëèëàñü íåñìîòðÿ íà ïðîäîëæåíèå êîðòèêîñòåðîèäíîé òåðàïèè ñ íèçêîé äîçèðîâêîé. Îñåíüþ 1995 ã. ðàçâèëèñü ïðèçíàêè êîìïðåññèè áîëüøåáåðöîâîãî íåðâà. ÌÐÒ â äåêàáðå 1995 ã. ïîêàçàëà óñèëåíèå áîëåçíè. Ïîâðåæäåíèå òåïåðü ïîëíîñòüþ îêðóæàëî íåéðîâàñêóëÿðíûé ïó÷îê çàäíåé áîëüøåáåðöîâîé ìûøöû (Ðèñ. 3). Ìàññà óâåëè÷èëàñü â ðàçìåðå äî 22õ8 ñì.
×òîáû èñêëþ÷èòü çëîêà÷åñòâåííóþ îïóõîëü, áûëî ðåêîìåíäîâàíî õèðóðãè÷åñêîå âìåøàòåëüñòâî. Âî âðåìÿ îïåðàöèè áûëî îáíàðóæåíî, ÷òî ïðîíèêàþùàÿ ãðàíóëåìàòîçíàÿ ìàññà ïî÷òè ïîëíîñòüþ çàìåíÿëà èêðîíîæíóþ è êàìáàëîâèäíóþ ìûøöû è çàòðîíóëà áîëüøåáåðöîâûé íåðâ (÷òî ñäåëàëî íåâîçìîæíûì ïîëíóþ ðåçåêöèþ). Áûë ïðîâåäåí íåâðîëèç (îñâîáîæäåíèå íåðâà îò ðóáöîâûõ ñðàùåíèé) è óäàëåíèå ãðàíóëåìàòîçíîé ìàññû. Ãèñòîëîãè÷åñêîå èññëåäîâàíèå ñíîâà ïîêàçàëî ñðîñøååñÿ íåêàçåîçíûå ãðàíóëåìû ñ ìíîãîÿäåðíûìè ãèãàíòñêèìè êëåòêàìè, ÷òî ñîâìåñòèìî ñ ñàðêîèäîçîì (Ðèñ. 4 — 6). Èç-çà áîëüøîãî ðàçìåðà, ãðàíóëåìàòîçíîãî õàðàêòåðà ïîâðåæäåíèÿ è íåæåëàíèÿ ïàöèåíòà èñïîëüçîâàòü öèòîòîêñè÷åñêóþ òåðàïèþ, áûëà íà÷àòà ìåñòíàÿ ëó÷åâàÿ òåðàïèÿ (26 Gy) è ïðîäîëæåíî ëå÷åíèå êîðòèêîñòåðîèäîâ ñ íèçêîé äîçèðîâêîé. ×åðåç ÷åòûðå ìåñÿöà ïîñëå èíèöèèðîâàíèÿ ëå÷åíèÿ, ÌÐÒ ïîêàçàëà íåáîëüùîå óìåíüøåíèå ïîâðåæäåíèÿ (Ðèñ. 7). Èç-çà ïîñòîÿííîé è ñåðüåçíîé áîëè, âòîðîé êóðñ ëó÷åâîé òåðàïèè áûë íà÷àò â èþëå 1996 ã. (36 Gy). Ê ñåíòÿáðþ 1996 ã. ìàññà ïðîäîëæàëà óìåíüøàòüñÿ â ðàçìåðå. Íåñìîòðÿ íà óìåíüøåíèå ðàçìåðà îïóõîëè, ïàöèåíò ïðîäîëæàë èñïûòûâàòü ñåðüåçíóþ áîëü è äèñåñòåçèþ (íåðâíîïàòè÷åñêàÿ áîëü îò áîëüøåáåðöîâîãî íåðâà), íåâîñïðèèì÷èâóþ ê àíàëãåçèðóþùèì ñðåäñòâàì. Èç-çà ýòîãî, àìáóëàòîðíîå ëå÷åíèå áûëî íåâîçìîæíûì.
Áûëî ïðåäëîæåíî èñïîëüçîâàíèå àçàòèîïðèíà, íî ïàöèåíò ñíîâà îòêàçàëñÿ. Èç-çà ñëàáîãî îòâåòà íà ëó÷åâóþ òåðàïèþ è íèçêèå äîçû êîðòèêîñòåðîèäîâ, äîçèðîâêà ïðåäíèçîíà áûëà óâåëè÷åíà äî 40 ìèëèãðàìì â äåíü. Ïðè ýòîì ïðèçíàêè óëó÷øèëèñü, ïîòðåáíîñòü â àíàëãåçèðóþùèõ ñðåäñòâàõ óìåíüøèëèñü è ïàöèåíò íà÷àë ëå÷èòüñÿ àìáóëàòîðíî. Äîçèðîâêà ïðåäíèçîíà ïîñòåïåííî ñíèæàëàñü ñ øàãîì ïî 10 ìèëèãðàììàì åæåìåñÿ÷íî ê ïîääåðæèâàþùåé äîçå 20 ìèëèãðàìì â äåíü. Ê àïðåëþ 1997 ã., áûë äîáàâëåí àçàòèîïðèí (100 ìèëèãðàìì â äåíü) è äîçèðîâêà ïðåäíèçîíà ïîñòåïåííî áûëà ñíèæåíà çà ñëåäóþùèå 3 ìåñÿöà äî ïîääåðæèâàþùåé äîçû 20 ìèëèãðàìì ÷åðåç äåíü. Ïðèçíàêè ïîñòåïåííî óëó÷øèëèñü. Ê íîÿáðþ 1997 ã., ïàöèåíò áûë ñïîñîáåí õîäèòü è âåðíóëñÿ íà ðàáîòó â äåêàáðå 1997 ã. Ïîâòîðíàÿ ðåíòãåíîãðàììà â íîÿáðå 1997 ã. ïîêàçàëà âíóòðèãðóäíóþ ëèìôàäåíîïàòèþ è î÷àãîâûå ïàðåíõèìàòîçíûå èíôèëüòðàòû ñîâìåñòèìûå ñî ñòàäèåé II ñàðêîèäîçà. Ïðèåì àçàòèîïðèíà è êîðòèêîñòåðîèäîâ ïî ñõåìå ÷åðåç äåíü áûë ïðîäîëæåí.
 ôåâðàëå 1998 ã., áûëî îòìå÷åíî óâåëè÷åíèå ïðàâîé îêîëîóøíîé æåëåçû (íàëè÷èå ñàðêîèäíûõ ãðàíóëåì íå áûëî ïîäòâåðæäåíî ãèñòîëîãè÷åñêè) è óðîâåíü ÀÏÔ îñòàëñÿ óâåëè÷åííûì — 306 U/L. Ïîâòîðíàÿ ÌÐÒ ïîêàçàëà èíôèëüòðàò â ìûøöå, ðàçìåðû êîòîðîãî íå èçìåíèëèñü ñ íîÿáðÿ 1996 ã.  äàëüíåéøåì ïðèçíàêè îñòàâàëèñü óñòîé÷èâûìè. Õîòÿ èñïîëüçîâàíèå àçàòèîïðèíà áûëî ñâÿçàíî ñ ñóùåñòâåííûì óìåíüøåíèåì áîëè, ïîñòîÿííî óâåëè÷åííûé óðîâåíü ÀÏÔ è óâåëè÷åíèå îêîëîóøíîé æåëåçû ãîâîðèò î òîì, ÷òî ñàðêîèäîç îñòàëñÿ àêòèâíûì.
Ãèñòîïàòîëîãè÷åñêèå ðåçóëüòàòû
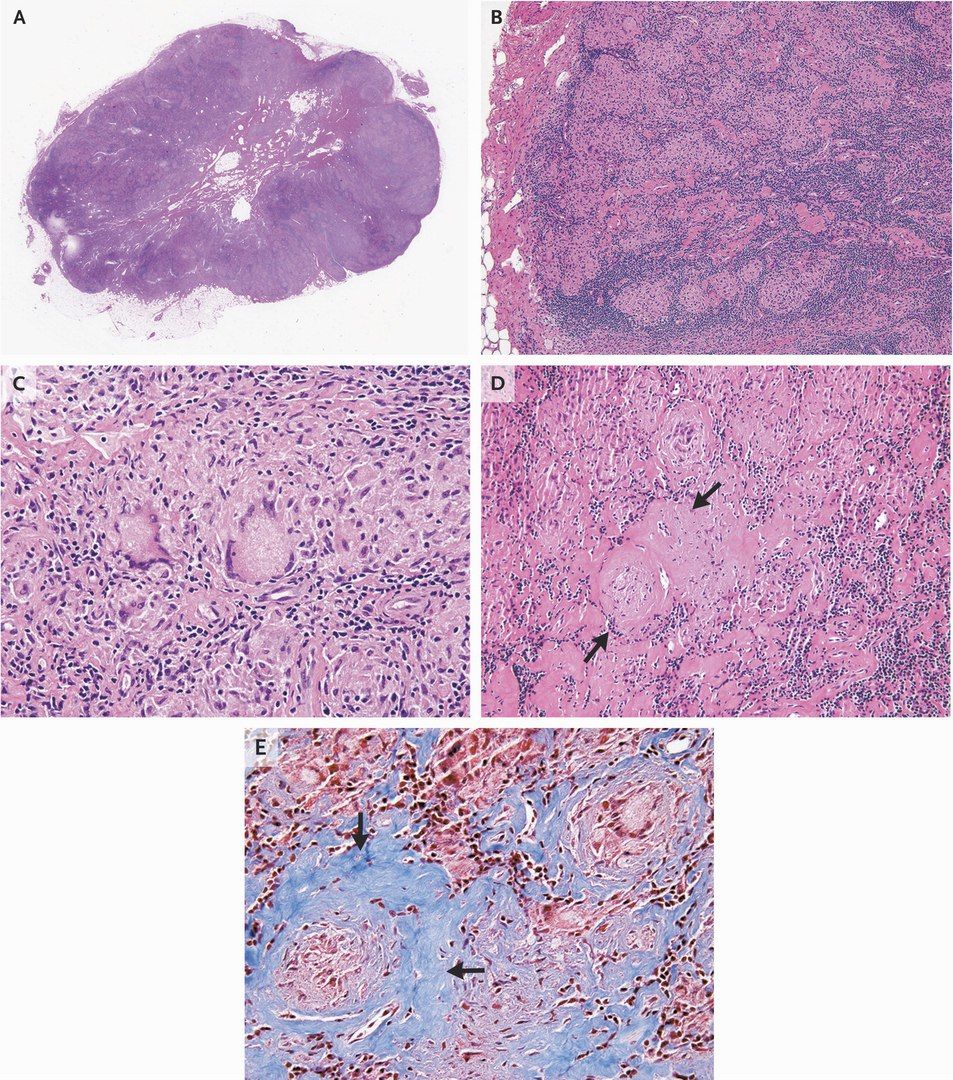
Ïîâðåæäåíèÿ ñîñòîÿëè èç íåêàçåîçíûõ ãðàíóëåì (Ðèñ. 4 è 5). Ãðàíóëåìàòîçíûå îáëàñòè ñîñòîÿëè èç öèòîëîãè÷åñêè äîáðîêà÷åñòâåííûõ ìîíîíóêëåàðíûõ êëåòîê, ìíîãî÷èñëåííûõ ìíîãîÿäåðíûõ ãèãàíòñêèõ êëåòîê, âîñïàëèòåëüíûõ êëåòîê è ôèáðîçíîé òêàíè (Ðèñ. 6). Ñïåöèàëüíûå îêðàñêè äëÿ êèñëîòîñòîéêèõ (ïî ÖèëþÍèëüñåíó), ãðèáêîâûõ (ïî Ãîìîðè) è áàêòåðèàëüíûõ (ïî Brown è Hopps) îðãàíèçìîâ áûëè îòðèöàòåëüíû.
Îáñóæäåíèå
Áåññèìïòîìíîå âîâëå÷åíèå ìûøö ÷àñòî âñòðå÷àåòñÿ ó ïàöèåíòîâ ñ ñàðêîèäîçîì, îñîáåííî ó ïàöèåíòîâ ñ óçëîâàòîé ýðèòåìîé èëè ïîëèàðòðèòîì [28] [47] [60] [65]. Íåêàçåîçíûå ãðàíóëåìû áûëè îáíàðóæåíû â 20-75 % áèîïñèé ìûøö ó ïàöèåíòîâ ñ ñàðêîèäîçîì, íåñìîòðÿ íà îòñóòñòâèå êëèíè÷åñêèõ ïðèçíàêîâ [60] [65]. Ñèìïòîìàòè÷åñêîå âîâëå÷åíèå ìûøö, îäíàêî, ÿâëÿåòñÿ ðåäêèì è áûëî îáíàðóæåíî ó ìåíåå 0.5 % ïàöèåíòîâ â 5 áîëüøèõ èññëåäîâàíèÿõ [14] [44] [58] [62] [67]. Ñðåäè ñèìïòîìàòè÷åñêèõ ïàöèåíòîâ îáû÷íîé ÿâëÿåòñÿ õðîíè÷åñêàÿ ìèîïàòèÿ. Îñòðîå è ïîäîñòðîå âîâëå÷åíèå ïðîèñõîäèò ìåíåå îáû÷íî [44] [58] [62] [67]. Óçëîâîé ñàðêîèäîç, âîâëåêàþùèé ñêåëåòíûå ìûøöû ÷ðåçâû÷àéíî ðåäîê.  èññëåäîâàíèè áîëåå 1,300 ïàöèåíòîâ ñ ñàðêîèäîçîì, î ìûøå÷íûõ óçåëêàõ óïîìèíàëîñü âñåãî â 3 ñëó÷àÿõ [58] [62]. Licharew [38] ñîîáùèë â Moscow Dermatological Society î ïåðâîì ñëó÷àå ñàðêîèäà ìûøöû óçëîâîãî òèïà ó 17-ëåòíåé äåâóøêå ñ îçíîáë¸ííîé âîë÷àíîêîé, ñïëåíîìåãàëèåé è ìíîæåñòâåííûìè óçåëêàìè â ìûøöàõ. Ïîñëå ýòîãî, ñîîáùàëîñü î 58 ïàöèåíòàõ ñ óçëîâûì ñàðêîèäîçîì, âîâëåêàþùèì ìûøöû. Ñîîáùàëîñü òîëüêî î 2 áîëüøèõ èññëåäîâàíèÿõ óçëîâîé ñàðêîèäíîé ìèîïàòèè [49] [51]. Íà÷èíàÿ ñ 1991 ã. áûëè îïèñàíû òîëüêî 17 ñëó÷àåâ óçëîâîãî ñàðêîèäîçà, âîâëåêàþùåãî ñêåëåòíûå ìûøöû [24] [30] [32] [35] [49].
Ñðåäè ýòèõ 59 ñëó÷àåâ, êëèíè÷åñêèå îïèñàíèÿ áûëè äîñòóïíû òîëüêî ó 39 ïàöèåíòîâ. Ñðåäíèé âîçðàñò ó ýòèõ ïàöèåíòîâ áûë 38 ëåò (äèàïàçîí 16-78 ëåò) ñ íåáîëüøèì ïðåîáëàäàíèåì ìóæ÷èí. Íàèáîëåå îáû÷íûìè æàëîáàìè áûëè ñëàáîñòü (70 %) è áîëü (60 %). Ìíîæåñòâåííûå óçåëêè áûëè îáíàðóæåíû ó 80 %; òîëüêî ó 20 % èìåëè åäèíñòâåííîå óçëîâîå ïîâðåæäåíèå [15] [24] [30] [32] [36] [37] [53]. Ó÷àñòêè âîâëå÷åíèÿ áûëè ðàçëè÷íû, íî íèæíèå êîíå÷íîñòè áûëè âîâëå÷åíû â 90 % è âåðõíèå êîíå÷íîñòè â 43 % ñëó÷àåâ. Òàêæå âîâëåêàëèñü ãðóäèíî-êëþ÷è÷íî-ñîñöåâèäíàÿ ìûøöà [38], ìûøöû øåè è ëèöà [61] [15] [54], ÷åðåïà (âèñî÷íàÿ ìûøöà) [36], ìûøöû ïîçâîíî÷íûõ è ïàõîâûõ îáëàñòåé [51]. Ðàçìåð ìàññ, íàõîäèëñÿ îò ðàçìåðîì ñ ãîðîøèíó’ [5] [8] [39] [46] [54] [61] äî îïóõîëè äëèíîé â 9 ñì [10]. Ïîâðåæäåíèå èêðîíîæíîé ìûøöû íàøåãî ïàöèåíòà, êîòîðîå èìåëî ðàçìåðû 22õ8 ñì, ÿâëÿåòñÿ ñàìûì áîëüøèì ãðàíóëåìàòîçíûì ïîâðåæäåíèåì, êîãäà-ëèáî îïèñàííûì ó ïàöèåíòà ñ ñàðêîèäîçîì.
Äâåíàäöàòü èç 15 ïàöèåíòîâ èìåëè õîðîøî î÷åð÷åííûå ïîâðåæäåíèÿ ïðè ïàëüïàöèè [8] [15] [31] [36] [37] [38] [39] [46] [51] [61]. Ïîâðåæäåíèÿ îáû÷íî áûëè íå ñïàÿíû ñ êîæåé è äâèãàëèñü ïðè ñîêðàùåíèè âîâëå÷åííîé ìûøöû [10] [33] [37] [39] [51]. Èíîãäà ïîâðåæäåíèÿ ñîïðîâîæäàëèñü êîíòðàêòóðàìè [11] [31] [59] [62], ãèïåðòðîôèåé [15] [24] [31] [37] [46] [62] è àòðîôèåé ìûøö [13] [46] [59] [61]. Äåñÿòü ïàöèåíòîâ èìåëè ôóíêöèîíàëüíûå îãðàíè÷åíèÿ ðàçëè÷íîé ñòåïåíè [11] [13] [15] [30] [31] [37] [38] [46] [51] [62] îò ïðîãðåññèðóþùåé àñòåíèè è îãðàíè÷åíèÿ äâèæåíèÿ [37] äî ïàðàïëåãèè [51]. Ïðè ñàðêîèäíîé îïóõîëåâîé ìèîïàòèè, ôóíêöèîíàëüíûå îãðàíè÷åíèÿ çàâèñÿò ñêîðåå îò ñòåïåíè âîâëå÷åíèÿ íåðíîé ñèñòåìû ÷åì íåïîñðåäñòâåííî îò îïóõîëè. Ïðåäûäóùèå ñîîáùåíèÿ ñâÿçàëè ôóíêöèîíàëüíîå îãðàíè÷åíèå ñ ïðèñóòñòâèåì àòðîôèè è ïîâðåæäåíèÿ íåðâîâ [51], ìûøå÷íîé ðåòðàêöèè [11] [31] [62], ñëàáîñòè [15] [31] [37] [38] [46] è áîëè [13] [30] [31] [62]. Ïåðâîíà÷àëüíî ïðåäïîëàãàëîñü, ÷òî ó íàøåãî ïàöèåíòà ñåðüåçíàÿ áîëü èìååò íåâðîëîãè÷åñêîå ïðîèñõîæäåíèå.
Îïóõîëè ÷àñòî ñîïðîâîæäàþò ñèñòåìíûå ïðèçíàêè. Ëèõîðàäêà áûëà îòìå÷åíà ó 8 èç 17 ïàöèåíòîâ [5] [9] [21] [23] [31] [38] [39] [54], óñòàëîñòü ó 9 èç 12 [9] [23] [31] [33] [37] [39] [54] [61] è ïîòåðÿ âåñà ó 4 èç 8 [23] [33] [39] [61].
×àñòî îòìå÷àëèñü ñâèäåòåëüñòâà âíåìûøå÷íîãî ñàðêîèäîçà. Íàèáîëåå îáû÷íûì ïðîÿâëåíèåì áûëà ïåðèôåðè÷åñêàÿ ëèìôàäåíîïàòèÿ, îòìå÷åííàÿ ó 16 ïàöèåíòîâ [5] [8] [10] [15] [23] [31] [37] [39] [51] [54] [61] [62]. Êîæíûé ñàðêîèäîç íàáëþäàëñÿ ó 12 ïàöèåíòîâ [8] [9] [23] [31] [38] [46] [54] [58] [61] [62] [63]. Ïîäêîæíûå óçåëêè, ãðàíè÷àùèå ñ óòîëùåíèÿìè ìûøö áûëè îáíàðóæåíû ó 12 ïàöèåíòîâ [9] [10] [15] [23] [35] [39] [46] [54] [58] [62]. Óâåèò íàáëþäàëñÿ ó 9 ïàöèåíòîâ [5] [15] [21] [24] [35] [54] [61].Òàêæå âîâëåêàëàñü îêîëîóøíàÿ æåëåçà ó 5 ïàöèåíòîâ [5] [21] [23] [54] [61], ïå÷åíü ó 4 [23] [45] [54] [63], ìî÷åïîëîâàÿ ñèñòåìà ó 3 [15] [23] [39], ñóñòàâû ó 3 ïàöèåíòîâ [5] [23] [35], ãåïàòîñïëåíîìåãàëèÿ ó 2 [9] [51], êîñòè ó 2 [9] [61] è ñåðäöå ó 2 ïàöèåíòîâ [5] [13]. Ñîîáùàëîñü î ñëó÷àÿõ âîâëå÷åíèÿ ÿçûêà [63], ïåðèôåðè÷åñêîé íåðâíîé ñèñòåìû [51], îòâîäÿùåãî íåðâà [23], ëèöåâîãî íåðâà [35], óõà [33], æåëóäêà è ïîäæåëóäî÷íîé æåëåçû [51], êîíúþíêòèâû [21] è øåéêè ìàòêè [51].
Äèàãíîç ñàðêîèäîç áûë óñòàíîâëåí ïîñëå áèîïñèè ìûøöû, ïîêàçûâøåé õàðàêòåðíîå íåêàçåîçíîå ãðàíóëåìàòîçíîå âîñïàëåíèå ó áîëüøèíñòâà ïàöèåíòîâ. Ëàáîðàòîðíàÿ îöåíêà äàëà äîïîëíèòåëüíóþ äèàãíîñòè÷åñêóþ èíôîðìàöèþ. Ãèïåðãàììàãëîáóëåìèÿ íàáëþäàëàñü ó 8 èç 10 ïàöèåíòîâ [5] [9] [10] [13] [15] [24] [37] [45] [51] [62], óâåëè÷åííàÿ ñêîðîñòü îñåäàíèÿ ýðèòðîöèòîâ ó 11 èç 15 ïàöèåíòîâ [5] [10] [13] [15] [23] [24] [30] [33] [37] [45] [51] [54] [63] è óâåëè÷åíèå èíäåêñà ýîçèíîôèëîâ ó 7 ïàöèåíòîâ [8] [15] [38] [39] [46] [51] [61]. Êðîìå íàøåãî ïàöèåíòà, îá óâåëè÷åíèè óðîâíåé ÀÏÔ ñîîáùàëîñü òîëüêî ó 3 ïàöèåíòîâ [24] [30] [35]. Óðîâíè êðåàòèíôîñôîêèíàçû (CPK) [13] [24] [30] [35] [45] [51] [62] è êàëüöèÿ [10] [11] [15] [31] [35] [51] [54] [62] áûëè íîðìàëüíû.
Âñïîìîãàòåëüíûå èññëåäîâàíèÿ ìîãóò ïîìîãàòü â îïðåäåëåíèè ýòèîëîãèè îïóõîëè. Ðåíòãåíîãðàììà ëåãêèõ ÷àñòî ïàòîëîãè÷åñêàÿ, è åñëè ïðèñóòñòâóåò äâóõñòîðîííÿÿ âíóòðèãðóäíàÿ ëèìôàäåíîïàòèÿ, òî ñàðêîèäîç äîëæåí áûòü ðàññìîòðåí â êà÷åñòâå âîçìîæíîé ïðè÷èíû. Ðåíòãåíîãðàììû áûëè ïàòîëîãè÷åñêèìè ó 23 èç 31 ïàöèåíòà. Åùå ó 4 ïàöèåíòîâ ðåíòãåíîãðàììû áûëè íîðìàëüíûìè â íà÷àëå, íî âïîñëåäñòâèè ñòàëè ïàòîëîãè÷åñêèìè [10] [24] [30] [45]. Ñòàäèÿ I (ëèìôàäåíîïàòèÿ áåç ïàðåíõèìàòîçíûõ èíôèëüòðàòîâ) áûëà ó 12 ïàöèåíòîâ [10] [11] [15] [24] [30] [35] [45] [51] [59] [64], ñòàäèÿ II (ëèìôàäåíîïàòèÿ ïëþñ ïàðåíõèìàòîçíàÿ áîëåçíü) ó 8 ïàöèåíòîâ [8] [15] [23] [39] [54] [62] è ñòàäèÿ III (ïàðåíõèìàòîçíàÿ áîëåçíü áåç ëèìôàäåíîïàòèè) ó 4 [5] [15] [21] [46]. Íåñïåöèôè÷åñêèå ðåíòãåíîãðàôè÷åñêèå íåíîðìàëüíîñòè íàáëþäàëèñü ó 3 ïàöèåíòîâ [15] [33] [63].
Ýëåêòðîìèîãðàôèÿ ðåäêî áûëà ïîëåçíà, íî ïîçâîëèëà èäåíòèôèöèðîâàòü ïåðèôåðè÷åñêóþ íåâðîïàòèþ ó 1 ïàöèåíòà [13] è èçìåíåíèÿ, ñóããåñòèâíûå äëÿ ìèîçèòà ó äðóãîãî [31]. Íàïðîòèâ, ñöèíòèãðàôèÿ ñ öèòðàòîì ãàëëèÿ-67 (Ga67) áûëà âûïîëíåíà ó 22 ïàöèåíòîâ è ïîêàçàëà íàêîïëåíèå â ïîâðåæäåíèÿõ ó âñåõ [24] [32] [35] [49]; îäíîâðåìåííî ïîãëîùåíèå â ëåãêèõ áûëî îòìå÷åíî ó 1 ïàöèåíòà [35]. Otake [49] ñîîáùèë î ïðîâåäåíèè ñöèíòèãðàôèè Ga67 ó 17 ïàöèåíòîâ ñ óçëîâûì ñàðêîèäîçîì ìûøö. Âî âñåõ ñëó÷àÿõ íàáëþäàëîñü óâåëè÷åííîå ïîãëîùåíèå â ïîâðåæäåíèÿõ âäîëü ìûøå÷íûõ âîëîêîí. Ññöèíòèãðàôèÿ ñ Ga67 áûëà îñîáåííî ïîëåçíà ó ïàöèåíòîâ ñ ìóëüòèñèñòåìíûì âîâëå÷åíèåì.
Kobayashi [32] âûïîëíèë ñöèíòèãðàôèþ ñ Ga67 è äèìåðêàïòîñóêöèíîâîé êèñëîòîé, ïîìå÷åííîé òåõíåöèåì-99 ó 2 ïàöèåíòîâ ñ ìûøå÷íûìè ïîâðåæäåíèÿìè. Ïîñëåäíèé ìåòîä îêàçàëñÿ ïîëåçíûì äëÿ îáíàðóæåíèè îïóõîëåé ìÿãêèõ òêàíåé àãðåññèâíîãî õàðàêòåðà.  ñëó÷àÿõ ìûøå÷íîãî ñàðêîèäîçà, ïîãëîùåíèå Ga67 áûëî íàìíîãî âûøå, ÷åì ïîãëîùåíèå äèìåðêàïòîñóêöèíîâîé êèñëîòû. Áûëî ñäåëàíî çàêëþ÷åíèå, ÷òî ñöèíòèãðàôèÿ ñ èñïîëüçîâàíèåì ýòèõ ñðåäñòâ ìîæåò áûòü ïîëåçíà äëÿ äèôôåðåíöèðîâàíèÿ ìûøå÷íîãî ñàðêîèäîçà îò çëîêà÷åñòâåííûõ íîâîîáðàçîâàíèé.
ÌÐÒ è êîìïüþòåðíàÿ òîìîãðàôèÿ (ÊÒ) — ïîëåçíûå ìåòîäû ïðè äèàãíîñòèðîâàíèè ñàðêîèäîçà ìûøö.  íàøåì îáçîðå, ÌÐÒ áûëà ïðîâåäåíà ó 25 ïàöèåíòîâ ñ âîâëå÷åíèåì ìûøö. Ïðè îöåíêå óçëîâîé ñàðêîèäíîé ìèîïàòèè, ÊÒ áûëà ìåíåå ÷óâñòâèòåëüíà, ÷åì ÌÐÒ. Ïðè ÊÒ áûëî çàìå÷åíî ìåíüøåå êîëè÷åñòâî óçåëêîâ ÷åì ïðè ÌÐÒ [49]. Ó ÷åòûðåõ ïàöèåíòîâ ïðîâîäèëàñü àíãèîãðàôèÿ. Ó 2 ïàöèåíòîâ àíãèîãðàììà ïîêàçàëà îáðàçîâàíèå íîâûõ ñîñóäîâ è îêðàøèâàíèå óçåëêîâ, ïðèíèìàÿ âî âíèìàíèå, ÷òî ó 2 äðóãèõ ïàöèåíòîâ, àíãèîãðàôèÿ íå ïîêàçàëà ãèïåðâàñêóëÿðèçàöèþ ïîâðåæäåíèé [10] [11] [49]. Ýõîãðàôèÿ ïîêàçàëà óçåëêè ó âñåõ 6 ïàöèåíòîâ.
Îïòèìàëüíîå ëå÷åíèå ãðàíóëåìàòîçíûõ ìàññ èëè óçåëêîâ íå èçâåñòíî. Áûëè îïèñàíû õèðóðãè÷åñêèå ñïîñîáû [11] è ïðèìåíåíèå êîðòèêîñòåðîèäîâ [13] [15] [24] [30] [31] [45] [51] [54] [62]. Òàêæå áûë îïèñàí ñïîíòàííûé ðåãðåññ îïóõîëè [23] [63].  íàøåì îáçîðå ëèòåðàòóðû îòâåò íà êîðòèêîñòåðîèäû ðàçëè÷àëñÿ ó ðàçíûõ ïàöèåíòîâ [13] [15] [24] [30] [31] [35] [45] [51] [54] [62]. Ýôôåêòèâíîñòü êîðòèêîñòåðîèäîâ òðóäíî óñòàíîâèòü èç-çà ðàçëè÷èé â äîçèðîâêàõ, ïðîäîëæèòåëüíîñòè è ñïîñîáå èñïîëüçîâàíèÿ (íàïðèìåð ïàðåíòåðàëüíûé èëè âíóòðü ïîâðåæäåíèÿ). Íàø ïàöèåíò èìåë ÷àñòè÷íûé îòâåò íà ñèñòåìíûå êîðòèêîñòåðîèäû (ïðåäíèçîí). Ìû âïåðâûå ñîîáùèëè î èñïîëüçîâàíèè ëó÷åâîé òåðàïèè è àçàòèîïðèíà ó ïàöèåíòà ñ ñàðêîèäîçîì ìûøöû. Îáëó÷åíèå ãîëîâû è ñïèííîãî ìîçãà èñïîëüçîâàëèñü â ñëó÷àÿõ íåéðîñàðêîèäîçà, íåâîñïðèèì÷èâîãî ê êîðòèêîñòåðîèäàì [7] [16] [18] [20] [22] [43] [56]. Îáëó÷åíèå äàëî õîðîøèé îòâåò ó ïàöèåíòà ñ íåéðîñàðêîèäîçîì, ðåçèñòåíòíîãî ê âûñîêèì äîçàì êîðòèêîñòåðîèäîâ è öèêëîôîñôàìèäó [2]. Ñîîáùàëîñü î ïðèìåíåèè ëó÷åâîé òåðàïèè ïðè ñàðêîèäîçå ãîðòàíè [12] [17] ñî ñëàáîé ýôôåêòèâíîñòüþ.
Ó íàøåãî ïàöèåíòà ïðè ìåñòíîé ëó÷åâîé òåðàïèè áûëî äîñòèãíóòî ëèøü íåáîëüøîå óëó÷øåíèå êëèíè÷åñêèõ ïðèçíàêîâ. Ñóùåñòâåííîå óëó÷øåíèå áûëî ïîëó÷åíî ïðè äîïîëíèòåëüíîé ôàðìàêîëîãè÷åñêîé òåðàïèè àçàòèîïðèíîì è íèçêèìè äîçàìè ïðåäíèçîíà. Ñîîáùàëîñü îá îòâåòå íà àçàòèîïðèí ïðè îòêàçå îò èñïîëüçîâàíèÿ êîðòèêîñòåðîèäîâ èç-çà îòñóòñòâèÿ ýôôåêòà èëè ñóùåñòâåííûõ ïîáî÷íûõ ýôôåêòîâ [1] [27] [52] [57]. Ïåðâîå ñîîáùåíèå î ïðèìåíåíèè àçàòèîïðèíà ïðè ñàðêîèäîçå áûëî îïóáëèêîâàíî â 1971 ã. [57]. Õîòÿ ýòî èññëåäîâàíèå íå áûëî ðàíäîìèçèðîâàíî, 3 èç 10 ïàöèåíòîâ ñ ñàðêîèäîçîì, ó êîòîðûõ ëå÷åíèå êîðòèêîñòåðîèäàìè èëè õëîðîõèíîì íå äàëî ðåçóëüòàòà, îòâåòèëè íà àçàòèîïðèí (100 ìèëèãðàìì â äåíü).
 íåäàâíåì èññëåäîâàíèè ïðîâîäèëîñü ëå÷åíèå 21 ïàöèåíòà ñ õðîíè÷åñêèì ëåãî÷íûì èëè âíåëåãî÷íûì ñàðêîèäîçîì àçàòèîïðèíîì (100 ìèëèãðàìì â äåíü) è ïðåäíèçîíîì [27]. Ïîëíîå ðàçðåøåíèå íàáëþäàëîñü ó 10 ïàöèåíòîâ ñ âíåëåãî÷íûì âîâëå÷åíèåì. Ñðåäè ïàöèåíòîâ ñ âîâëå÷åíèåì ëåãêîãî, 58 % èìåëè óëó÷øåíèå, ïî êðàéíåé ðåíòãåíîãðàôè÷åñêèõ ïðèçíàêîâ. Èíòåðïðåòàöèÿ ðåçóëüòàòîâ ýòîãî èññëåäîâàíèÿ îãðàíè÷åíà ñîïóòñòâóþùèì èñïîëüçîâàíèåì ïðåäíèçîíà, îòñóòñòâèåì ãðóïïû êîíòðîëÿ, ðàçëè÷èåì â äîçèðîâêå è ïðîäîëæèòåëüíîñòè òåðàïèè. Òåì íå ìåíåå, ýòè ðåçóëüòàòû ïîäòâåðæäàþò, ÷òî àçàòèîïðèí ìîæåò áûòü ïîëåçåí êàê ñðåäñòâî ïîçâîëÿùåå óìåíüøèòü äîçèðîâêè ñòåðîèäîâ.
Äðóãèå èììóíîñóïðåññèâíûå ñðåäñòâà (íàïðèìåð ìåòîòðåêñàò) ìîãóò èñïîëüçîâàòüñÿ â ðåçèñòåíòíûõ ê êîðòèêîñòåðîèäàì ñëó÷àÿõ ñàðêîèäîçà [40] [41] [42]. Ó íàøåãî ïàöèåíòà, àçàòèîïðèí, ïîçâîëèë óìåíüøèòü äîçèðîâêó ñòåðîèäîâ è áûë ñâÿçàí ñ ñóùåñòâåííûì êëèíè÷åñêèì è ñèìïòîìàòè÷åñêèì óëó÷øåíèåì. Óâåëè÷åíèå îêîëîóøíîé æåëåçû è ïîñòîÿííî ïîâûøåííûé óðîâåíü ÀÏÔ ãîâîðèò î òîì, ÷òî èñïîëüçîâàíèå àçàòèîïðèíà è íèçêèõ äîç ïðåäíèçîíà óìåíüøèëî ïîâðåæäåíèå, íî ñèñòåìíàÿ áîëåçíü îñòàëàñü àêòèâíîé. Òåì íå ìåíåå, ìû ïîëàãàåì, ÷òî èñïîëüçîâàíèå àçàòèîïðèíà â ýòîì ñëó÷àå áûëî îïðàâäâííûì.
Ðåôåðàò
Ñàðêîèäíàÿ ìèîïàòèÿ, êîòîðàÿ ÿâëÿåòñÿ ïîâðåæäåíèì, ïîõîäÿùèì íà îïóõîëü — ÷ðåçâû÷àéíî ðåäêîå ïðîÿâëåíèå ñàðêîèäîçà. ×àñòî ïðîèñõîäèò ïàðàëëåëüíîå âîâëå÷åíèå äðóãèõ îðãàíîâ. Åñëè ðåíòãåíîãðàììà ëåãêèõ èìååò ïàòîëîãèþ, ýòî ìîæåò ïîäòâåðæäàòü äèàãíîç. ÌÐÒ — íàèáîëåå ïîëåçíîå èññëåäîâàíèå äëÿ èäåíòèôèêàöèè ñàðêîèäíîé ìèîïàòèè. Îïòèìàëüíàÿ òåðàïèÿ íå èçâåñòíà. Ñîîáùàëîñü î áëàãîïðèÿòíûõ ðåçóëüòàòàõ ïðè õèðóðãè÷åñêèõ îïåðàöèÿõ è èñïîëüçîâàíèè êîðòèêîñòåðîèäîâ (ïî îòäåëüíîñòè èëè â êîìáèíàöèè). Àçàòèîïðèí èëè äðóãèå àëüòåðíàòèâíûå èììóíîñóïðåññèâíûå ñðåäñòâà (íàïðèìåð ìåòîòðåêñàò) ìîãóò èñïîëüçîâàòüñÿ â ðåçèñòåíòíûõ ê êîðòèêîñòåðîèäàì ñëó÷àÿõ. Ìåñòíàÿ ëó÷åâàÿ òåðàïèÿ äîëæíà ñîõðàíÿòüñÿ äëÿ ñåðüåçíîé áîëåçíè, íåâîñïðèèì÷èâîé ê àãðåññèâíîé ëåêàðñòâåííîé òåðàïèè.
Ðèñ. 1. Áîêîâàÿ ðåíòãåíîãðàììà ëåâîé íîãè 46-ëåòíåé æåíùèíû ñ ñàðêîèäîçîì ëåâîé èêðîíîæíîé ìûøöû. Áîëüøåáåðöîâàÿ êîñòü è ìàëîáåðöîâàÿ êîñòü êàæóòñÿ íîðìàëüíûìè, íî èìååòñÿ áîëüøàÿ òåíü â òêàíè (ñòðåëêà).
Ðèñ. 2. ÌÐÒ ïîêàçàëà íåîäíîðîäíóþ ïî êðàÿì ìàññó, ïðîíèêàþùóþ â ìûøöó è ÷àñòè÷íî çàìåùàþùóþ åå. Áûëà ïðîâåäåíà îòêðûòàÿ áèîïñèÿ ïîâðåæäåíèÿ.
Ðèñ. 3. ×åðåç äâà ñ ïîëîâèíîé ãîäà, óñèëèëèñü áîëè è ïîÿâèëèñü ïðèçíàêè íå÷óâñòâèòåëüíîñòè â ïëàíòàðíîé îáëàñòè ëåâîé íîãè. ÌÐÒ ïîêàçàëà óñèëåíèå áîëåçíè, êîòîðàÿ òåïåðü ïîëíîñòüþ îêðóæàëà íåéðîâàñêóëÿðíûé ïó÷îê çàäíåé áîëüøåáåðöîâîé ìûøöû. Ïîâðåæäåíèå óâåëè÷èëîñü â ðàçìåðå äî 22õ8 cm. Ðàçìåð ëåâîé êîíå÷íîñòè çíà÷èòåëüíî áîëüøå ïðàâîé.
Ðèñ. 4. Ãèñòîëîãè÷åñêîå èññëåäîâàíèå ïîêàçàëî ñðîñøååñÿ íåêàçåîçíûå ãðàíóëåìû ñ ìíîãîÿäåðíûìè ãèãàíòñêèìè êëåòêàìè (îêðàñêà ãåìàòîêñèëèíîì è ýîçèíîì, óâåëè÷åíèå õ220).
Ðèñ. 5. Íà ïåðèôåðèè ïîâðåæäåíèÿ, îáëàñòè âîñïàëåíèÿ âòîðãëèñü â âîëîêíà ñìåæíûõ ñêåëåòíûõ ìûøö (ñòðåëêà) (îêðàñêà ãåìàòîêñèëèíîì è ýîçèíîì, óâåëè÷åíèå õ220).
Ðèñ. 6.  ïîâðåæäåíèè áûëè îáíàðóæåíû ãèñòèîöèòû è ìíîãîÿäåðíûå ãèãàíòñêèå êëåòêè (îêðàñêà ãåìàòîêñèëèíîì è ýîçèíîì, óâåëè÷åíèå õ220).
Ðèñ. 7. ×åðåç ÷åòûðå ìåñÿöà ïîñëå íà÷àëà ìåñòíîé ëó÷åâîé òåðàïèè, ÌÐÒ ïîêàçàëà íåáîëüøîå óìåíüøåíèå ïîâðåæäåíèÿ.  ïîäêîæíîé òêàíè âèäåí îòåê èç-çà äåéñòâèÿ ðàäèàöèè.
Источник