После удаления базалиомы лазером отек
Базалиома – кожное новообразование, которое относительно часто встречается у пожилых людей, особенно у мужчин. Её злокачественная природа несёт в себе определённый уровень опасности для поражённого – при разрастании и глубинном проникновении в ткани, базалиома способна затрагивать и разрушать близлежащие ткани и органы. Учитывая, что наиболее часто эта опухоль поражает ткани лица и головы, от неё обязательно необходимо избавиться при обнаружении. Одним из способов выведения новообразования является удаление базалиомы лазером – метод, при котором опухоль подвергается воздействию лазерного луча с определёнными физическими характеристиками.
Базалиома – опасность онкологического заболевания
Опухоль, которая возникает из-за атипичного роста базальных клеток эпидермиса, называется базалиомой. Её характерная особенность заключается в том, что она растёт не в оболочке или капсуле, а произвольно проникая в соседние здоровые ткани, и разрушая их.
Из-за того, что в клетках происходит сбой, они перестают нормально зарождаться, делиться и отмирать, вызывая появление различного рода образований на коже. Поэтому медики относят это новообразование к злокачественным. Однако, даже если озвучен такой диагноз, пациенту не стоит впадать в отчаяние. Среди всех опухолевых заболеваний злокачественного характера, базалиома имеет самый высокий процент выживаемости больных, а также самые лучшие прогнозы эффективности лечения. Во-первых, этот тип опухоли не даёт метастазов в находящиеся рядом органы и ткани, во-вторых, её рост обычно составляет всего лишь около 5 миллиметров в год. С такой скоростью развития, образование хорошо поддаётся лечению. Кроме того, базалиома имеет низкую вероятность возникновения рецидива.
Заболевание редко поражает молодых людей, значительно чаще его можно встретить у тех, кто пересёк пятидесятилетний рубеж. Мужчины в среднем чаще подвержены появлению этого типа опухолей, чем женщины.
В 90% случаев диагностированного новообразования, оно локализуется на лице или волосистой части головы, и только у 10% пациентов опухоль располагается на туловище или конечностях.
Значительную опасность для больного базалиома может представлять, если она разрастается вглубь, и затрагивает соседние органы и ткани – оболочки мозга, зрительный и слуховой аппарат, костные структуры черепа. В таких случаях возможна даже смерть больного.
Почему у человека может развиться такое заболевание? На сегодняшний день, вопрос этиологии большинства онкологических болезней остаётся открытым. Учёные и медики говорят о том, что возможными факторами, провоцирующими развитие злокачественных опухолей на коже, являются некоторые свойства самой кожи, например, склонность к ожогам и появлению веснушек, а также образ жизни поражённого, например, злоупотребление естественным и искусственным загаром, частые и продолжительные контакты кожи с канцерогенными веществами, влияние ионизирующего облучения.
Техника лазерного удаления опухолей: как это работает
История появления лазерных технологий и использования их в медицинских целях начинается с конца 19-го века, когда впервые начали всерьёз изучаться медицинские свойства светового излучения в отношении человеческого организма, с целью их практического применения. Первым практиком “светолечения” стал датский медик Нильс Рюберг Финзен, который занимался лечением красной волчанки посредством облучения больных угольными дуговыми лампами. В 1903 году учёный получил Нобелевскую премию за свой вклад в медицину.
Уже в 20-х годах прошлого столетия Альберт Эйнштейн впервые разработал теорию о взаимодействии направленного излучения и вещества, которая подразумевала возможность разработки аппаратов для генерации электромагнитных волн, а также квантовых усилителей.
Его наработки, а также работы других учёных – Н. Басова, Ч. Таунса, А. Прохорова, дали возможность американскому инженеру Теодору Мейману в 1960-м году собрать первую в мире лазерную установку, которая позволяла проводить хирургические операции, а также некоторые косметические процедуры. Так, в первую очередь новое изобретение было опробовано для разрушения волосяных фолликулов в человеческой коже.
Рабочая среда установки была создана на основе искусственного рубина – хрома с оксидом алюминия. Генератор аппарата работал в импульсном режиме, излучая световую волну, которая имела длину 694,3 нм.
Уже на момент 1964 года было изобретено три типа лазера:
- углеродный, или СО2-лазер;
- аргоновый ионный с непрерывным излучением;
- лазер на алюмоитриевом гранате с неодимовым легированием.
Между собой они отличались, в основном, длиной волны. Так, особенностью углеродного лазера является длина волнового излучения 10600 нм, за счёт чего его хорошо поглощает водная среда. На его основании был изобретён лазерный скальпель.
Только в 1967 году метод лазерной хирургии был впервые применён для лечения раковых заболеваний кожи. Профессор Эндре Местер проводил некоторые опыты с участием поражённых онкологическими болезнями, а с 1971 года начал лечение больных с незаживающими кожными язвами.
Суть метода заключается в использовании луча света, который проходит через специальную систему зеркал, и пронизывает рабочую среду.
На сегодняшний день, в медицине используется два типа лазерной деструкции новообразований – с введением фотосенсибилизаторов (фотодинамическая терапия), а также без них. Второй способ реже практикуется в современных медицинских учреждениях из-за того, что без фотосенсибилизирующих средств сложнее достигнуть нужной глубины воздействия луча и полностью удалить образование.
Кроме того, такой метод опасен высокой вероятностью возникновения рецидива опухоли. Базосквамозная, склерозирующая и язвенная более 2 сантиметров в диаметре базалиома вообще обладает устойчивостью к лазерной терапии без фотодинамической терапии.
Процедура обычно проводится с использованием углеродного лазера. Воздействие лазерного луча определённой длины приводит к удалению заражённой ткани, при этом здоровые клетки затрагиваются только минимально.
Показания и противопоказания: когда используют лазер
Назначение процедуры происходит при наличии у пациента диагностированной базалиомы на коже. Внешне это новообразование похоже на бородавку или родинку, а, по мере развития, её поверхность может покрываться незаживающей язвой характерного ярко-малинового цвета, ранкой или плёнкой.
В зависимости от гистологической природы образования, в медицине принята такая классификация базалиом:
- Узловая: наиболее часто встречающийся тип, который выглядит как объёмная родинка, возвышающаяся над кожей. Через тонкий кожный покров хорошо просматривается сосудистая сетка, а в случаях, когда кожная оболочка лопается, рана покрывается корочкой.
- Поверхностная: в основном, локализуется на туловище или конечностях, и выглядит как красноватое пятно, незначительно приподнимающееся над кожей.
- Рубцовая: внешне и на ощупь напоминает рубцовую ткань, имеет телесный цвет.
- Язвенная: возникает в виде раны на коже, края которой приподнимаются над кожей валиком, а середина находится в ямке.
Лазерная методика удаления, в сочетании с фотодинамической терапией, эффективна для любых типов базалиом.
Кроме того, опухоль подлежит срочному удалению, если:
- отмечается её рост более чем на 5-7 миллиметров за шесть месяцев;
- она покрывается незаживающей язвой;
- изменяется её окрас;
- она постоянно подвергается механическому травмированию;
- после пройденной процедуры лечения появляется рецидив.
Удаление базалиомы лазером не проводится при наличии у пациента таких противопоказаний:
- сахарного диабета;
- острых инфекционных и воспалительных процессов;
- болезней сердечно-сосудистой системы;
- у женщин – беременности или периода лактации.
Преимущества и недостатки методики
В целом, способ удаления опухоли лазером медики отмечают как эффективный, а по отзывам пациентов его можно определить как практически безболезненный. Среди других преимуществ лазерной деструкции – отсутствие контакта аппарата с раневой поверхностью, вследствие чего минимизируется вероятность попадания в рану инфекции. Лазерная процедура оставляет лишь незначительные шрамы или рубцы, особенно если образование имело небольшой размер. С его помощью можно безбоязненно проводить повторные курсы, если образуется рецидивирующая опухоль. Заживление кожи и реабилитация после процедуры происходит достаточно быстро.
Что касается недостатков, к ним относится вероятность появления осложнений, например, отёка от введения фотосенсибилизатора. Кроме того, процедура удаления опухоли лазером может длиться до 30-40 минут, в то время как криодеструкция занимает до 10-15 минут в сложных случаях.
Вероятность развития рецидива после лазерного удаления незначительно больше, чем после криодеструкции, и составляет примерно 8,2%.
Техника подготовки и процесс удаления образования
Как таковой специфической подготовки от пациента не требуется. Если доктор посчитает нужным, он направляет больного на сдачу некоторых анализов за 7-10 дней до планируемой процедуры.
Удаление лазером производится в условиях амбулатории, например, в поликлинике или в онкоцентре, и для его проведения нет необходимости определять пациента в стационар или открывать ему больничный лист.
Если базалиома расположена на голове или на лице, близко к волосам, их необходимо закрыть, чтобы не допустить воспламенения. Для защиты глаз от попадания лазера и выжигания сетчатки, пациенту предлагается надеть специальные защитные очки.
Пациент снимает все аксессуары и украшения, которые могут помешать доступу луча лазера к опухоли, и располагается на кушетке.
Обычно процесс не доставляет больному особого дискомфорта, однако при необходимости доктор может предложить местное обезболивание.
Если процедура проводится без применения сенсибилизирующих веществ, доктор протирает область работы антисептическими средствами и сразу приступает к обработке новообразования лазером. Аппарат оснащён специальной насадкой, которая и фокусирует луч на поражённое место. Действуя как высокоточный электронож, лазерный луч выжигает базалиому, одновременно коагуллируя все повреждённые кровеносные сосуды.
Контакт между поверхностью опухоли и насадкой прибора отсутствует. Когда луч попадает непосредственно на ткани опухоли, клетки в них резко начинают терять влагу, и буквально сгорают.
Деструкция лазером захватывает примерно 3-5 миллиметров здоровой кожи вокруг базалиомы, так как в ней могут содержаться невидимые глазу раковые клетки.
Для тех форм базалиом, которые проявляют высокую устойчивость к воздействию лазерного луча, применяется использование фотодинамической терапии. Перед тем, как подвергнуть поверхность опухоли лазерному разрушению, пациенту вводят специальные препараты, которые усиливают восприимчивость кожи к световому воздействию. Препараты могут вводиться инъекционно, или наноситься на поражённое место в виде мази. Интервал между нанесением вещества и началом процедуры составляет один или два часа.
Реабилитация после лазерного воздействия
Процесс удаления опухоли лазером не вызывает кровотечений, и происходит бесконтактно, то есть поверхность кожи не прикасается к лазерному аппарату. Из-за того, что вероятность инфицирования в результате минимальна, и кровопотеря практически отсутствует, пациенту не нужно находиться в стационаре или осуществлять какие-либо особенные меры для восстановления после операции.
Безусловно, уход после процедуры включает особую обработку повреждённой кожи – раневую поверхность необходимо каждый день промывать антисептиком, например, настойкой календулы или слабым раствором марганцовки, хотя бы 2 раза в сутки. Поверх можно накладывать стерильную марлевую повязку, чтобы не допустить попадания патогенных микроорганизмов в рану.
Пока поражённая кожа полностью не заживёт, рекомендуется избегать попадания на кожу прямых солнечных лучей, нельзя загорать в солярии, посещать бассейны, сауну, баню, купаться в открытых водоёмах.
Уже через 2-4 дня после лазерной деструкции, на месте опухоли появляется корочка, которая со временем отпадает сама. Процесс восстановления тканей завершается, в среднем, через 14-20 дней.
Что касается лазерного удаления с фотодинамической терапией, реабилитация происходит несколько по-другому. Вокруг раны может образоваться отёк, кожа начинает краснеть и шелушиться. Кроме того, присутствуют и болевые ощущения. Для их смягчения рекомендуется принимать противовоспалительные препараты типа Нимесила.
В первые 7-10 дней после деструкции с ФДТ необходимо не только избегать нахождения на открытом солнце – нельзя находится в помещениях с ярким электрическим освещением, а также сидеть перед компьютером или телевизором суммарно более, чем по 7 часов в сутки.
Процесс заживления в таком случае длится до месяца, и сопровождается кожным зудом. Облегчить неприятное ощущение помогают мази с содержанием дигоксина.
Возможные осложнения после процедуры
Лазерное лечение базалиомы относится к наиболее безвредным процедурам удаления раковых новообразований. После него крайне мала вероятность развития кровотечений. Из-за того, что удаление происходит бесконтактным способом, в процессе удаётся избежать инфицирования раны, поэтому после лазерного воздействия практически не возникают воспаления раневой поверхности.
Однако, если образование имеет достаточно большую глубины и обширную площадь, после его деструкции, вероятно, останется рубцовая ткань. Кроме того, место сведения базалиомы может временно потерять чувствительность. Спустя несколько месяцев чувствительность кожного покрова восстанавливается.
Появление воспаления возможно только в случае, если в процессе деструкции, или после, во время заживления раны, не соблюдались правила асептики. Оно проявляется в виде покраснения кожных покровов вокруг корочки раны, в опухании и болезненности кожных покровов. В тяжёлых случаях могут даже развиваться симптомы лихорадки. При появлении таких симптомов необходимо обратиться к лечащему врачу – он выпишет специальную антибактериальную терапию.
Осуществление лазерного разрушения базалиомы – популярный метод, часто используемый для борьбы с этим злокачественным кожным образованием. Он менее болезненный, чем, к примеру, криодеструкция, а процесс реабилитации после него проходит несколько проще.
Современная медицина использует две разновидности лазерной деструкции – с применением фотосенсибилизирующих веществ, и без них. Первый метод считается более предпочтительным, так как показывает большую эффективность. Однако, если тип опухоли позволяет обойтись без ФТД, процедура проводится с использованием только лазерного аппарата, а её результативность целиком зависит от квалификации врача.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Источник
Базалиома представляет собой эпителиальную злокачественную опухоль, для которой характерен медленный рост и крайне редкое метастазирование. Сегодня существует широкий выбор методик удаления базальноклеточного рака — от классического хирургического способа до криодеструкции и лазеротерапии. Выбор метода лечения зависит от характеристик самой опухоли и индивидуальных особенностей пациента.
Показания и противопоказания к удалению опухоли хирургическим путём
Хирургическое удаление базалиомы — эффективный и весьма распространенный способ лечения. Как и любой метод, он имеет показания и противопоказания.
Показания к проведению операции:
- Первичное новообразование различных размеров.
- Поверхностное расположение опухоли.
- Узелковая форма.
- Четкие границы очага.
- Локализация на коже конечностей, туловища.
Противопоказания:
- Труднодоступность новообразования для полного удаления из-за особенностей локализации (периорбитальная область, кожа ушной раковины).
- Преклонный возраст пациента.
- Наличие тяжелых сопутствующих заболеваний.
Оперативные вмешательства не проводятся и при рецидивирующей базалиоме. Пациенты, которые пожизненно принимают антикоагулянты, имеют повышенный риск развития кровотечения, поэтому для этой группы больных не рекомендовано классическое удаление опухоли.
Общие правила хирургического удаления
Хирургический метод является ведущим в лечении базалиомы и используется чаще других. Основное преимущество оперативного удаления опухоли — возможность проведения гистологического анализа иссеченной ткани. Особенное внимание уделяют изучению краев резекции. В них не должно быть опухолевого роста.
Целью операции является полная элиминация злокачественных клеток. Поэтому при иссечении новообразования, частично производят захват и здоровых тканей вокруг очага. Общепринятым является отступ в пределах 0,5 см.
Общее удаление базалиомы
При классическом хирургическом лечении опухоли происходит веретенообразное или эллиптическое иссечение участка пораженной кожи. Разрез стараются осуществить вдоль основных линий натяжения. Вмешательство проходит с применением местной анестезии.
После окончания операции накладывается косметический или обычный шов. В связи с преимущественным расположением базалиомы на коже лица, косметические швы применяются чаще.
Круговое иссечение кожи
При определенных особенностях локализации новообразования закрыть дефект может помешать повышенное натяжение кожи места поражения. В таких случаях применяют круговое иссечение с наложением кисетного шва.
Удаление базалиомы с применением кожных лоскутов
Кожные лоскуты используются хирургами в случаях, когда отсутствует возможность закрытия дефекта обычным соединением краев раны. Например, этот способ часто применяют при удалении новообразования на лице, когда натяжение краев приводит к смещению ближайших участков кожи и влечет за собой неудовлетворительный результат в функциональном или косметическом плане.
Для закрытия послеоперационной раны используются как местные лоскуты, так и участки кожи отдаленных областей. При формировании местных лоскутов вблизи раны, производятся разрезы и полученные участки сшиваются таким образом, чтобы достичь наилучшего результата.
Хирурги чаще всего по возможности применяют способ закрытия дефекта простым натяжением краев. Обычно чем проще техника, тем лучше конечный результат.
Кюретаж и электродиссекция
Данные методы часто применяются для удаления базалиомы в связи с простотой выполнения и быстротой получения результата. Однако электродиссекция и кюретаж имеют и ряд существенных минусов: невозможность гистологического контроля, опасность повреждения сосудов и нервов, высокая степень рецидивирования (до 40%). Косметический результат процедуры часто бывает недостаточным из-за образования рубцовой ткани и появления гипопигментации.
Показаниями к применению являются:
- Первичная базалиома.
- Поверхностная форма размерами менее 2 см.
- Расположение вне зон повышенного риска рецидивирования.
При наличии инфильтративной или склеродермоподобной формы рака, рецидивирующей базалиомы, новообразования крупнее 2 см, кюретаж и электрокоагуляция противопоказаны. Не проводятся эти процедуры и при локализации опухоли на коже носогубной области, ушных раковин.
Микрографическая хирургия Мооса — техника операции
Операция Мооса представляет собой удаление новообразования с одновременным гистологическим исследованием послойных срезов. Хирургическое вмешательство проходит под местной анестезией. С помощью скальпеля хирург-онколог снимает верхнюю часть пораженной ткани слой за слоем. Удаленные слои отправляются на срочный гистологический анализ. При обнаружении в нем злокачественных клеток, операция продолжается до тех пор, пока вся область вмешательства не будет состоять из здоровых тканей. Таким образом, происходит наиболее эффективное удаление опухоли с максимальным сохранением непораженных участков.
Показаниями к использованию методики являются:
- Размер опухоли более 2 см.
- Рецидивирующая базалиома.
- Склеродермоподобная и инфильтративная форма опухоли.
- Агрессивный рост новообразования по данным гистологии.
Также показано проведение таких операций при локализации образований в Н-зоне лица (вокруг ушей, рта, носа, глаз). Базальноклеточный рак этих областей кожи особенно склонен к рецидивированию.
Восстановление после операции
Рана после хирургического вмешательства может быть как закрыта швами, так и оставлена заживать открытым способом. Тактика ухода зависит от вида проведенной операции.
Если дефект кожи был закрыт лоскутами, то на данную область производят умеренное давление при помощи эластичных бинтов или специальных тампонов в течение первых 2 суток после операции. Для того чтобы уменьшить отечность послеоперационной области, используют холодные компрессы. И закрытую, и открытую рану ежедневно обрабатывают антисептическими растворами.
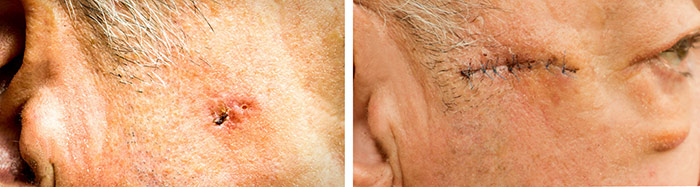
С целью формирования на поверхности открытого послеоперационного дефекта корки, которая необходима для полноценного заживления раны, используют банеоциновый порошок, линкомициновую, эритромициновую мазь 2 раза день. Если появились признаки нагноения раны, то применяются антисептические растворы, например, мирамистин. С целью ускорения заживления также назначают прием поливитаминов.
Лазерное удаление опухоли
Лазеротерапия базальноклеточного рака отличается высокой эффективностью и хорошими косметическими результатами при удалении небольших очагов размером 1-2 см.
Преимущества и недостатки метода
Лазерное удаление базалиомы имеет ряд преимуществ:
- Минимальный риск развития кровотечения и раневой инфекции.
- Процедура практически безболезненна.
- Хорошие косметические результаты.
Несмотря на очевидные плюсы процедуры, лазеротерапия имеет недостатки. К ним относится, в частности, отсутствие гистологического контроля и возможное развитие осложнений.
Показания и противопоказания
К показаниям лазеротерапии относятся:
- Опухоли размером до 2 см поверхностного типа.
- Множественная базалиома.
- Рецидивирующий базальноклеточный рак.
- Труднодоступная локализация новообразования.
Не проводится лазерное удаление базалиомы при ее локализации в периорбитальной области, а также при склонности кожи к образованию келоидных рубцов. Также процедура противопоказана при наличии у пациента сахарного диабета и острых инфекционных заболеваний.
Подготовка к процедуре и процесс удаления опухоли
Вопрос о возможности лечения базалиомы с помощью лазера решает онколог или онкодерматолог. Перед процедурой лечащий врач может назначить стандартное обследование с целью исключения противопоказаний.
Лазерное лечение проходит в амбулаторных условиях. Как правило, это безболезненный процесс, но, при необходимости, врач может выполнить местную анестезию.
Перед началом процедуры пациент надевает специальные очки для защиты сетчатки глаз от случайного воздействия лазером. После обработки поверхности пораженной кожи антисептиком, специалист направляет луч на новообразование. Удаляется базалиома за счет некроза ее тканей. В это же время, лазер коагулирует поврежденные сосуды.
Реабилитация
После удаления опухоли лазером, пациент не нуждается в госпитализации, так как процедура не сопровождается кровопотерей и имеет небольшой риск бактериального инфицирования раны. В послеоперационном периоде необходимо обрабатывать место воздействия лазера любым антисептическим раствором 2 раза в сутки.
На 2-4 день на поверхности раны появляется корка, под которой происходят активные процессы заживления. Полностью ткани восстанавливаются за 2-3 недели. В течение этого времени следует избегать воздействия на кожу прямого солнечного света, запрещено посещение сауны, бани вплоть до полного заживления послеоперационного дефекта.
Возможные осложнения
При использовании лазерного лечения, осложнения развиваются редко. Возможно образование рубца большого размера и глубины на месте удаления образования. В некоторых случаях наблюдается временная потеря чувствительности участка кожи, на котором было произведено вмешательство. Появление осложнений воспалительного характера чаще всего может наблюдаться при нарушении правил асептики и антисептики в процессе выполнения процедуры или во время периода реабилитации.
Запись
на консультацию
круглосуточно
Источник
