Пневмония отек легкого и плеврит
При воспалении в альвеолах скапливается жидкость.
Наиболее грозным осложнением пневмонии является отек легких. Состояние относится к угрожающим жизни, поэтому важно знать, как его выявить и лечить.
Пневмония – это довольно распространенное заболевание, как правило, встречаемое осенне-зимний период и характеризуемое значительным поражением легочной ткани. У этой патологии может развиться целый ряд осложнений, в их число входит абсцесс, эмпиема плевры, сепсис, инфекционный эндокардит и собственно отек легких. Данное осложнение носит особо опасный характер, т. к. при несвоевременно оказанной медицинской помощи приводит к летальному исходу.
Отек легких при пневмонии обусловлен выходом жидкой части крови из сосудистого русла в легочную ткань, что будет сопровождаться острой дыхательной недостаточностью, снижением содержания кислорода в крови, нарастающей одышкой и цианозом.
Патогенез
Стенка легочных альвеол обладает определенным уровнем проницаемости. При развитии воспалительных процессов в легочной ткани проницаемость альвеолярной стенки начинает повышать, что приводит к выходу жидкой части плазмы из кровяного русла.
На начальном этапе патологического процесса усиленное движение транссудата нивелируется обратным всасыванием жидкости стенками альвеол и поступлением её обратно в кровеносное русло. Данный этап описывается как интерстициальная фаза отека.
Альвеолярная стадия. Дальнейшее попадание коллоидной части плазмы в просвет альвеол и её контакт с воздухом приводит к формированию пены, которая мешает поглощению кислорода и приводит к нарушению газообмена.
Из-за снижения содержания кислорода в крови компенсаторно развивается одышка, из-за которой снижается внутригрудное давление, а это, в свою очередь, ведет к повышению притока крови в правые отделы сердца. Повышенное давление в малом круге кровообращения усиливает транссудацию в просвет альвеол, что замыкает порочный круг данного патологического процесса.
Причины
Пневмония – это полиэтиологическое заболевание, вызываемое целым рядом патогенных факторов (Подробней читайте тут). Чаще всего этот процесс развивается при пневмококковой инфекции. Пневмококк обладает высокой тропностью к легочной ткани и, как правило, при бактериальном анализе мокроты большинства пациентов больных высеивается именно эта бактерия.
Среди менее распространенных возбудителей необходимо отметить стафилококк, клебсиелу пневмонии, синегнойную палочку, легионеллу, хламидии или микоплазму.
Особую опасность для пациентов представляет аспирационная пневмония. Эта разновидность заболевания наблюдается у психически больных пациентов, алкоголиков и наркоманов.
Когда человек находится в бессознательном состоянии, вследствие наркотического и алкогольного опьянения существует высокая вероятность заброса желудочного сока в дыхательные пути. Соляная кислота крайне негативно воздействует на легочную ткань и способствует развитию тяжелой формы пневмонии, которая плохо поддается лечения.
Необходимо добавить, что иногда пневмония и отек легких меняются своими ролями. Например, при развитии кардиального отека легких может вторично присоединяется инфекция, поражающая легочную ткань и развивающаяся в пневмонию.
Симптомы
Отек легких при пневмонии развивается не сразу, ему могут предшествовать ряд других симптомов, которые характерны для острой легочной инфекции. Больные, страдающие от пневмонии, в основном, жалуются на повышение температуры, кашель с отхождением мокроты, чувство дискомфорта в груди. По мере прогрессирования инфекционного процесс добавляются признаки дыхательной недостаточности.
Затруднение дыхания обусловлено и сужением бронхов.
При острой пневмонии больной может не сразу заметить нарушения респираторной функции. Дыхательная недостаточность развивается постепенно, начинается с кашля, чувство удушья и дискомфортом в груди. Чтобы снизить нагрузку на дыхательные мышцы и обеспечить себе большое поступление кислорода, больной принимает сидячее положение с опорой руками на колени или спинку стула.
При физикальном обследовании можно зафиксировать повышение частоты дыхательных движений до 40 и более в минуту, учащенный сердечный ритм, повышение артериального давления. Аускультативно в легких в интерстициальной фазе отека выслушиваются сухие хрипы.
Когда патологический процесс переходит в альвеолярную стадию начинает нарастать одышка, визуально пациент начинает синеть, сначала губы, уши, кончик носа, а остальные участки кожных покровов. В связи с нарастанием давления в малом круге кровообращения можно увидеть пульсацию шейных вен.
Хрипы приобретают влажный характер, и их удается услышать на расстоянии от пациента. Во время акта дыхания или при кашле изо рта больного отходит розовая пена. Специфический оттенок обусловлен выходом эритроцитов из кровяного русла в альвеолярную полость.
Интоксикационный синдром, характерный для этого заболевания, проявляется резким повышением температуры до фебрильных цифр, ознобом, общей слабостью тошнотой и потливостью. При распространении инфекции могут наблюдаться симптомы менингита, энцефалита, миокардита и т. д.
При выраженной дыхательной недостаточности развивается общая гипоксия. Из-за сниженного поступления кислорода в ткани начинают страдать жизненно важные органы (головной мозг, сердце), что может приводить к необратимым осложнениям с их стороны. Резкое снижение мозгового кровообращения приводит к головокружению, потере сознания и летальному исходу.
Диагностика
Правильная диагностика отека легких возможна только при комбинированном подходе с использованием физикальных, инструментальных и лабораторных методов исследований. В зависимости от стадии прогрессирования отека характеристика газового состава крови будет меняться.
На начальном этапе в крови будет фиксироваться невыраженная гиперкапния, затем по мере нарастания дыхательной недостаточности парциальное давление углекислого газа в крови будет расти.
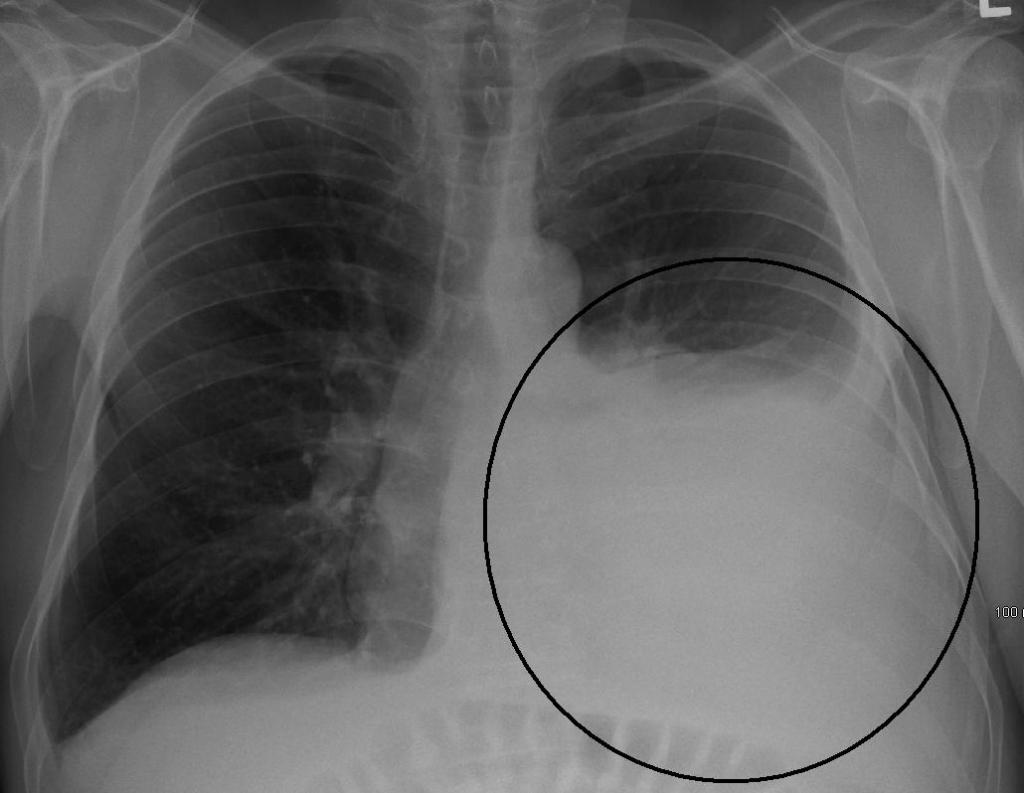
На фото рентгеновских снимок, на котором легкие с воспалением.
При оценке кислотно-основного состояния в крови отмечаются признаки респираторного алкалоза. При катетеризировании магистральных вен можно также зафиксировать повышение давления в венозном русле. При нарастающем отеке легких центральное венозное давление будет повышать более 11 см. вод .ст.
При общем анализе крови можно увидеть признаки характерные для острого инфекционного процесса. У таких больных будет повышение уровня лейкоцитов, СОЭ и сдвиг лейкоцитарной формулы влево.
При повышении давления в малом круге кровообращения рентгенологически будет отмечаться расширение размеров сердца, особенно. Также на рентгенограмме можно обнаружить участки затемнения, соответствующие очагу инфекции.
На видео в этой статье подробно рассказано про воспаление легких и про меры профилактики отека.
Лечение
Необходимо понимать, что отек легких – это тяжелое осложнение пневмонии, угрожающее жизни, поэтому цена промедления может стоить человеку жизни. Лечение данного состояния должно проводиться в условиях отделения интенсивной терапии.
Врач первым делом придает больному сидячее положение или приподнять головной конец кровати. В старых руководствах по лечению рекомендовалось надевать жгут на конечности, чтобы снизить поступление крови в легочную ткань, а также применять кровопускание. На сегодняшний день от этой тактики было решено отказать в пользу более современных методов лечения.
Поскольку при отеке легких наблюдается выраженная гипоксия, крайне важно обеспечить пациенту адекватное поступление кислорода. Для здорово человека дыхание чистым кислородом может неблагоприятно воздействовать на организм, однако, в условиях неотложной помощи с больным с выраженной гиперкапнией это жизненно необходимо.
Для снижения выраженности пенообразования использую этиловый спирт. Его можно добавлять в небулайзер или просто смочить вату, а затем положить её в дыхательную маску.
Наркотические анальгетики используют для снижения активности дыхательного центра и урежения частоты дыхания. Если цифры давления позволяют, то можно назначить пациенту диуретические препараты. Согласно инструкции, диуретики по типу фуросемида позволяют быстро снизить объем циркулирующей крови и уменьшить давление в венозном русле.
Нужно помнить, что при развитии первых симптомов отека легких следует сразу вызывать бригаду скорой помощи, так как пациент подлежит лечению в отделении реанимации.
Источник
Плеврит — одно из распространенных легочных заболеваний. На его долю приходится до 15% патологий легких. Плеврит может быть как самостоятельным заболеванием, так и осложнением других болезней, в частности онкологических.
Что такое плеврит, и когда он возникает
Плеврит — это воспаление плевры, представляющей из себя ткань, выстилающую грудную клетку изнутри (париетальная плевра) и легкое снаружи (висцеральная плевра). Болезнь может протекать по-разному: при экссудативном плеврите между листками плевры скапливается жидкость, при сухом — на плевральной поверхности происходит отложение белка (фибрина). Встречается и гнойный плеврит, при котором в плевральной полости (полости между листками) скапливается гной. Такое состояние называется эмпиемой.
Плеврит часто сопровождает другие заболевания, казалось бы, никак не связанные с легкими. Очень часто плеврит возникает на фоне опухолевых процессов, особенно рака молочных желез и рака матки, хотя опухоли в легких и самой плевре также могут быть причиной этого осложнения. Плеврит при онкологии значительно усугубляет состояние больного.
Плеврит также развивается как осложнение волчанки, панкреатита (особенно на фоне злоупотребления алкоголем), тромбоэмболии легочной артерии, инфаркта миокарда, ревматоидного артрита, заболеваний почек, печени и других органов.
Плеврит может иметь и инфекционную природу. Его нередко вызывают вирусы и бактерии, а также грибковые возбудители. Плеврит очень часто развивается как осложнение пневмонии, особенно у лежачих больных.
Это интересно!
В норме в плевральной полости находится 10–20 мл жидкости, которая по составу сходна с плазмой крови, но имеет более низкое содержание белка (менее 1,5 г/дл). Жидкость распределена между висцеральным и париетальным листками плевры и обеспечивает их скольжение относительно друг друга. Жидкость поступает в плевральную полость из системных капилляров париетальной плевры и оттекает по устьям и лимфатическим сосудам. Накопление жидкости в плевральной полости происходит при нарушении этого процесса — избыточном поступлении или медленном выведении[1].
Как определить плеврит: первые симптомы заболевания
Пациенты часто пропускают начало плеврита, поскольку его симптомы сходны с обычной простудой. Однако признаки этой патологии все же отличаются от других респираторных заболеваний. Следует знать, что признаки разных типов плеврита также различны.
Интересный факт
Плеврит и сегодня очень опасное заболевание, которое ежегодно диагностируется более чем у миллиона человек[2]. А в прошлые века оно не оставляло больному человеку почти никаких шансов. Историки полагают, что именно эта болезнь стала причиной смерти французской королевы Екатерины Медичи, правившей в XVI веке.
К самым типичным признакам сухого плеврита относятся:
- боль в груди, которая становится сильнее при кашле, попытке наклонить корпус в сторону или глубоком вдохе. Это наиболее характерный симптом сухого плеврита;
- повышение температуры;
- слабость, снижение работоспособности;
- потливость, особенно в ночные часы.
При экссудативном плеврите проявляются следующие симптомы:
- кашель, ощущение тяжести и стесненности в груди;
- одышка, поверхностное дыхание;
- бледность кожи, появление синюшного треугольника вокруг губ и носа;
- повышенная температура, слабость и сонливость;
- при вдохе можно заметить, что одна половина грудной клетки немного «запаздывает».
Гнойный плеврит, или эмпиема плевры, проявляет себя:
- высокой температурой (до 40°С);
- бледностью кожных покровов: кожа на ощупь холодная и влажная;
- затрудненным дыханием: человеку сложно дышать, он почти все время проводит в одном положении — при котором дышать немного легче;
- сильным кашлем и одышкой;
- болью в грудной клетке при дыхании;
- слабостью, головной болью, ломотой в мышцах и суставах.
Особенности течения болезни
Течение плеврита включает в себя три фазы:
Первая фаза. Кровеносные сосуды плевры расширяются, начинается повышенное выделение плевральной жидкости, однако лимфатическая система пока может выполнять свои функции и лишняя жидкость вовремя отводится из плевры.
Вторая фаза. Воспаление приводит к тому, что в плевре формируются спайки, отток жидкости нарушается, и, если лечение не назначено или не работает, в плевральной области начинают скапливаться плевральная жидкость и гной.
Третья фаза. Выздоровление, во время которого очаги воспаления рассасываются. Иногда вокруг них образуется фиброзная ткань, которая словно бы отделяет «опасную зону» от здоровых тканей — последний случай чреват переходом плеврита в хроническую форму.
Диагностика
Включает в себя комплекс лабораторных и инструментальных исследований и проводится под контролем пульмонолога и торакального хирурга, имеющих опыт лечения подобных пациентов.
Диагностика начинается с визуального осмотра, прослушивания и простукивания грудной клетки и сбора анамнеза, однако поставить точный диагноз только на основании жалоб пациента невозможно. Для уточнения потребуются лабораторные и инструментальные исследования. Обычно для диагностики плеврита назначают компьютерную томографию, рентгенографию и ультразвуковое обследование органов грудной клетки.
Нередко требуется взять жидкость из плевральной области на анализ, чтобы определить ее характер. Для этого проводят пункцию под местной анестезией.
Если есть подозрение на то, что плеврит был вызван опухолью плевры, проводят биопсию — специальным инструментом отделяют маленький кусочек плевры, который затем отправляют на анализ. Биопсия также проводится под местной анестезией.
Методы лечения плеврита
В основном лечение плеврита — консервативное. Хирургическое вмешательство требуется в тяжелых случаях.
Основа медикаментозного лечения плеврита — антибактериальные препараты. Сначала назначают антибиотики широкого спектра действия, а после получения результата анализов подбирают препараты точечного воздействия. Параллельно с антибиотиками выписывают противовоспалительные и обезболивающие препараты.
Также назначают мочегонные средства, лекарства от кашля, проводят детоксикационную терапию.
Медикаментозную терапию дополняют физиопроцедуры, в частности различные прогревания.
Однако консервативная терапия не всегда дает результат. Иногда жидкости скапливается так много, что она сдавливает другие органы. В таком случае проводят пункцию и/или дренирование плевральной полости.
Пункция плевры выполняется после исключения у пациента нарушений свертывающей системы крови. Выполняется разметка точки пункции при рентгенологическом или ультразвуковом исследовании. Как правило, процедура проводится в положении сидя, при котором жидкость опускается в нижние отделы грудной полости, отодвигая легкое от грудной стенки, что снижает риск его повреждения. Тонкой иглой производится послойное введение анестетика в ткани грудной стенки, после чего игла вводится в плевральную полость. Пункция всегда выполняется по верхнему краю ребра, чтобы избежать повреждения межреберных сосудов, проходящих вдоль нижнего края.
Иногда операцию приходится проводить несколько раз, поскольку единовременно можно откачать не более литра жидкости, иначе есть риск резкого смещения внутренних органов.
Частое повторение такой операции небезопасно. При необходимости неоднократных пункций целесообразно дренирование плевральной полости силиконовым или пластиковым термопластичным дренажем. Если прогнозируются дренирование или повторные пункции в течение длительного времени (недели, месяцы), необходима установка плевральной порт-системы, которая снимает необходимость в повторных операциях. Пациенту под кожу имплантируется специальный порт, соединенный с дренажной трубкой, которая вводится в плевральную полость. При появлении плеврального выпота достаточно проколоть мембрану порта и откачать жидкость. Еще одно преимущество плеврального порта — возможность проводить лекарственную терапию, вводя препараты в пораженную область прямо через это устройство. Сегодня интраплевральная порт-система — один из самых современных и малотравматичных методов решения проблемы скопления плевральной жидкости.
При хронических рецидивирующих плевритах, как правило, опухолевой этиологии, целесообразно выполнение процедуры по «склеиванию» париетального и висцерального листков плевры между собой — химический плевродез. Таким образом ликвидируется пространство между листками плевры и жидкость не скапливается. Данная процедура является щадящей и относительно легко переносится даже ослабленными пациентами.
Иногда, если позволяет состояние пациента и исчерпаны возможности других методов лечения, приходится прибегать к операции по удалению плевры. Современное выполнение такого хирургического вмешательства производится видеоторакоскопическим доступом: под наркозом через небольшой разрез около 1 см в плевральную полость вводится видеокамера, а через дополнительные один или два разреза — специальные длинные и тонкие инструменты, которыми и производится удаление плевры. Применение малотравматичных эндоскопических технологий позволяет уже на следующий после операции день «активизировать» пациента, он возвращается к привычному образу жизни уже через неделю после операции.
Вне зависимости от этиологии, плеврит представляет собой очень серьезное заболевание, лечение которого требует комплексного подхода. Не может не радовать тот факт, что в настоящее время проведение операций в торакальной хирургии через большие разрезы все больше вытесняется современными малоинвазивными (малотравматичными) методиками, которые позволяют избежать серьезных травм мышц, сосудов и нервов грудной стенки, неизбежных при выполнении открытых операций.
Источник
Пневмония может иметь как бактериальную, так и вирусную этиологию. Возбудителей можно привести очень много. Но основные вредители, вызывающие воспаление легких с осложнениями, — это стафилококки, стрептококки и пневмококки.
Неизлеченная пневмония на 2–3 неделе после начала острого периода часто перерастает в пневмоплеврит — плевральную пневмонию. Плеврит — не самостоятельное заболевание, а симптом, указывающий на усугубление воспаления.
Плевральная пневмония. Особенности
Когда воспаление затрагивает обе плевральные оболочки легких, начинается тяжелое воспаление, которое запросто может перейти в плеврит. Плевральные оболочки придуманы природой для того, чтобы после выдыхания легкие не соединялись. Область отрицательного давления, образующаяся между париетальным и висцеральным листками плевры, дает возможность легким беспрепятственно расширяться во время вдоха.
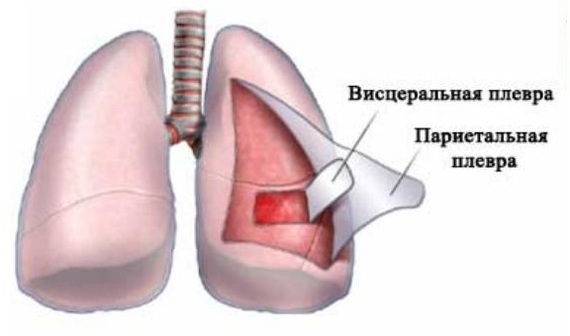
Плевра — это гладкая серозная оболочка, состоящая из двух слоев, отделяющая легкие от диафрагмы. В корне легкого два листка плевры объединяются.
Когда больной, подхвативший вирус или бактерию, долго не обращался с воспалением легких к врачам, воспаление переходит на оболочки легких. Такое воспаление и называется плевральной пневмонией.
Осложнения
Носовые реснички, миндалины — это природные барьеры, которые должны защищать дыхательные пути от проникновения бактерий. Но если защитный барьер слаб, иммунитет подавлен, высока вероятность развития пневмоплеврита.
Среди осложнений плевральной пневмонии выделяют:
- абсцесс легкого;
- сухой плеврит;
- гнойный плеврит;
- пневмоторакс разрыв легкого и попадание воздуха в плевральную полость.
Есть еще не менее опасные не легочные осложнения:
- нарушения функций почек или печени;
- эндокардит или перикардит — воспаления оболочек сердца;
- сепсис — общее заражение крови.
Пневмоторакс и сепсис — самые опасные осложнения, часто летальные. Чтобы не допустить летального исхода, надо при первых симптомах пневмонии звонить в скорую. Необходимо определить возбудителя воспаления и форму заболевания.
Виды пневмонии
Существует несколько классификаций пневмонии. По степени, тяжести, по распространенности очага инфекции, клинико-морфологическим признакам.
По распространенности очага:
- левосторонняя;
- правосторонняя;
- двусторонняя;
- сегментарная;
- субсегментарная.
По клинико-морфологическим признакам:
- бронхопневмония;
- крупозная, или пневмоплеврит.
По тяжести:
- легкое воспаление;
- средней тяжести;
- тяжелое.
По форме течения:
- острая;
- длительно текущая.
Устанавливается вид пневмонии после множества анализов. Обязательно после того, как врач получит результаты бактериологического и гистологического исследования.
Признаки плеврита
Определить осложнение обычной пневмонии для человека без медицинского образования сложно. И если пневмония лечится в домашних условиях, то при появлении симптомов плеврита необходимо сразу звонить в скорую.

Явными симптомами пневмонии плевральной полости являются:
- температура 39° и выше;
- боль в грудной клетке, усиливающаяся при кашле;
- одышка, слабость;
- бледная кожа и характерный синюшный треугольник в уголках рта;
- ощущение стесненности в груди;
- бессилие;
- дыхание поверхностное.
Плеврит с гнойным экссудатом проявляется еще более тяжелыми симптомами.
- Дыхание сильно затруднено.
- Человек не может двигаться, боль несносная. Он лежит или сидит в том положении, в котором ему удобно вдыхать воздух.
- Температура 40 °С, и сбить обычными жаропонижающими невозможно — нужны антибиотики.
- Сильная ломота в мышцах и суставах.
- Холодная и посиневшая кожа.
- Давление понижено.
Считается, что если обычное воспаление не прошло через 3 недели, то плевральный выпот уже точно начал накапливаться, а значит нужен дренаж. Но в каждом случае развитие плевральной пневмонии проходит по-разному. Предвидеть результат осложнений не представляется возможным.
Опасность осложнений
Если началось осложнение при пневмонии, в полости плевры часто начинает скапливаться выпот. Плевральный выпот при пневмонии — скопление жидкости в полости легких объемом более чем 4 мм. Экссудат — жидкость в полости легких зависит от характера воспалительного процесса и клеточного состава плеврального выпота.
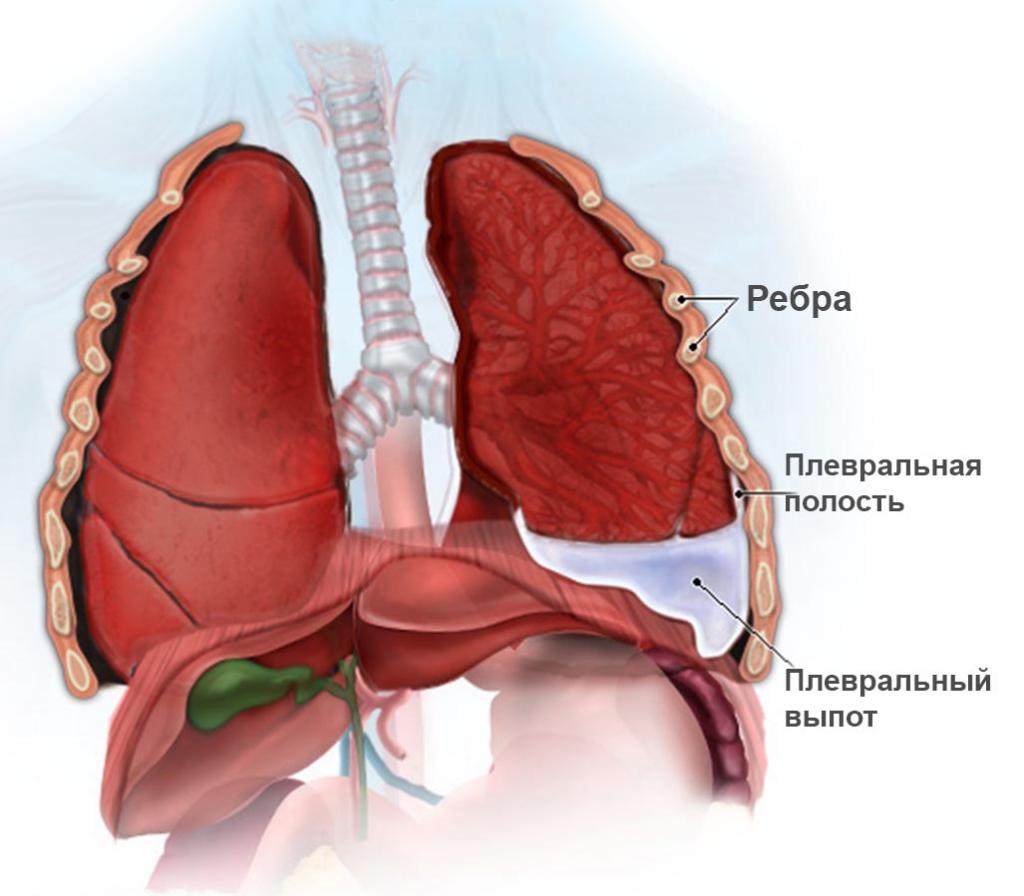
Плевральным выпотом осложняются пневмонии, вызванные не только пневмококками и стрептококками. Есть ряд других факторов:
- разрыв пищевода;
- остеомиелит;
- травмы грудной клетки;
- дивертикуллез;
- грибковая пневмония;
- пневмония с туберкулезной этиологией.
Однако в результате инфицирования стрептококками вероятность развития пневмоплеврита больше всего — около 60%.
Пневмония с высокой температурой более 7 дней приводит к резкой потере массы тела и анемии — малокровию. Поэтому терапию нужно начинать сразу, как только станет известен возбудитель инфекции.
Фазы формирования экссудата в легких
Плеврит развивается в несколько этапов. И чем раньше будут приняты меры, тем лучше болезнь лечится.
Этапы накопления в полости плевры жидкости следующие:
- воспаление с легких переходит на плевру;
- сосуды расширяются и выделение биологических жидкостей увеличивается;
- нарушается отток жидкости;
- в легких появляются спайки;
- жидкость, если долго находится в полости плевры, загустеет.
- формируется гнойный экссудат.
Следствием аномального процесса в легких становится формирование эмпиемы плевры. Это очень опасное осложнение, лечение которого заканчивается не всегда благополучно. Другая опасность большого скопления жидкости — это перекос средостения. Когда жидкость, например, в правом легком, давит на средостение, оно сильно наклонено в левую сторону, и наоборот.
Пневмония у детей
Дети переносят пневмонию тяжелее, при подозрении нужно звонить в скорую, чтобы врач сделал рентген и точно сказал диагноз. Многие родители, не зная диагноза, начинают давать ребенку рекламируемые антибиотики. От этого симптомы только размываются и врачу сложнее установить причину недомоганий.

Плевральная пневмония у детей протекает тяжело. Их иммунитет слаб. И защитные силы организма не могут противостоять атаке пневмококков долго. Если при пневмонии у маленького ребенка начнется гнойный плеврит и острая дыхательная недостаточность, промедление в квалифицированной помощи врача может стоить жизни малыша.
Заразно ли воспаление легких?
Некоторые считают, что пневмония развивается после переохлаждения. Другие утверждают, что воспаление может передаться воздушно-капельным путем. Стоит ли ограждать ребенка от других детей, если у него плевральная пневмония? Заразна ли она? Когда результатами исследования подтверждено, что болезнь имеет вирусную природу или бактериальную, то да — ребенок заразен.
Диагностика
Больному пневмонией — обычной или плевропневмонией — необходимо качественное многостороннее обследование. Какие исследования требуют пройти?

- рентген легких в двух проекциях: фронтальной и боковой;
- общий анализ крови;
- пункция плевральной жидкости и ее гистологический и биохимический анализ;
- при прослушивании стетоскопом слышны хрипы и характерные звуки от движения воспаленной плевры;
- видеоторакоскопия;
- компьютерная томография, если картина на рентгене недостаточно ясная.
Левосторонняя плевральная пневмония часто становится причиной инфаркта миокарда. При диагностике такого заболевания врач потребует сделать ЭКГ сердца.
Как вывести жидкость из полости легких?
Для удаления экссудата из полости плевры проводится дренаж. Пункция проводится во II—III межреберье, обязательно по передней поверхности груди. Жидкость откачивается через прокол, используя специальный дренажный аппарат. Во время откачки в полости плевры обязательно должно сохраняться отрицательное давление, равное 0,98-1,5 кПа.
Своевременная откачка жидкости служит профилактикой пневмоторакса и эмпиемы плевры. Однако делать это должен торакальный врач.
Если экссудат не откачивать, субстанция будет превращаться в гной, и откачать ее будет сложнее.
Лечение препаратами
В случае плеврита, лечение народными методами проводить ни в коем случае нельзя. Врач, после определения причины воспаления, назначает необходимые препараты.
Если диагностирована плевральная пневмония, лечение такое:
- Курс антибиотиков третьего поколения, в том случае, если причина пневмоплеврита бактерии. Среди антибиотиков наиболее эффективны при разных видах воспаления макролиды и цефалоспорины. Например, «Цефтриаксон» из цефалоспоринов. Из макролидов полусинтетического происхождения — «Азитромицин».
- Пункция плевральной полости для откачки жидкости.
- Некоторое время принимаются также мочегонные препараты.
- Обезболивающие.
- Противовоспалительные средства.
- Курс витаминов для поддержания иммунитета.

В случае, если причины в размножении грибка в легких, назначаются противогрибковые препараты.
По окончанию лечения, когда воспаление практически ушло, осталось лишь немного мокроты, то назначают дыхательные гимнастики.
Профилактика
В период осенне-зимнего снижения иммунитета рекомендуется чаще гулять, не засиживаться в душных помещениях. Когда есть дома больные инфекционными заболеваниями, отделить их от остальных членов семьи. Пневмония действительно может быть заразна. Особенно опасно воспаление легких пожилым, детям и девушкам с низкой массой тела, которые сидят на диетах.

Желательно принимать зимой витамины, активно заниматься спортом и хорошо питаться. Все это укрепит способность организма бороться с бактериями и вирусами.
Источник
