Пальпация отека и инфильтрата
Причины и симптомы инфильтрата
Что такое инфильтрат?

Инфильтрат — это уплотнение, образовавшееся в тканевой области либо органе (печени, мышце, подкожной клетчатке, легком), возникновение которого обусловлено скоплением элементов клеток, крови, лимфы. Различают несколько форм инфильтрата. Воспалительная форма образуется вследствие стремительного размножения клеток ткани и сопровождается появлением значительного количества лейкоцитов и лимфоцитов, крови и лимфы, которые выпотевают из сосудов кровеносного типа.
Опухолевый инфильтрат составляют клетки, характерные для разных видов опухолей (рак, миома, саркома). Его проявление состоит в инфильтрированном опухолевом росте. При таком образовании происходит изменение объемов ткани, изменение цвета, увеличивается её плотность и болезненность. Хирургическая форма инфильтрата представляет уплотнение, которое возникает в тканях при искусственном насыщении их анестезирующим препаратом, антибиотиком, спиртом и так далее.
Причины возникновения инфильтрата
Причины, по которым возникают воспалительные инфильтраты, составляют группу с многообразными факторами этиологической направленности. Исследования выявили 37% больных причиной заболевания, у которых служил травматический источник, 23% имели одонтогенную инфекцию, у оставшейся части пациентов воспалительный инфильтрат получил развитие вследствие разнообразных процессов инфекционного характера. Данная форма воспалительного процесса возникает с одинаковой вероятностью в любой возрастной категории.
Инфильтраты воспалительной формы часто наблюдаются в тканях околочелюстного расположения, в частности, у детей при возникновении пульпитов и периодонтитов, которые можно спутать с реактивно проходящими процессами. Заболевания периаденита и серозного периостита, также являются разновидностью воспалительного инфильтрата. Чтоб точно оценить состояние пациента требуется распознать негнойную стадию процесса. Группа одонтогенных воспалений имеет воспалительную природу, касающуюся челюстных костей, тканей прилежащих к челюсти, лимфоузлов регионального расположения.
Возбудителями одонтогенного воспаления считаются агенты, представляющие микрофлору ротовой полости (стафилококки, кандида, стрептококки и другие). Наряду с ними причиной развития негативного процесса является резистентность микроорганизмов, которое определяется специфическими и неспецифическими защитными факторами, реактивностью организма иммунологического характера. Воспалительный инфильтрат проявляется при инфекции контактного вида и при лимфогенном пути её распространения с последующей инфильтрацией ткани.
Причина инфильтрата может крыться в осложненном состоянии острого аппендицита. Это опухоль воспалительного типа, в её центре присутствует отросток червеобразной формы и воспаленного состояния, которое возникает при отсутствии своевременного хирургического лечения. Разновидностью инфильтрата может быть постиньекционного вида. Он представляет воспаление местного типа, которое получает развитие в месте, где провели внутримышечный укол, то есть его причина в неправильной медицинской манипуляции, нарушенных нормах санитарных правил.
Симптомы инфильтрата
Развитие воспалительного инфильтрата занимает несколько дней. Температура больного в этот период может быть нормальной или носить субфебрильный характер (немного повышенная температура, которая не нормализуется долгое время). В районе поражения появляются припухлость и тканевое уплотнение с ясно видимым контуром, область распространения которого распределяется на одну анатомическую область либо несколько. Пальпация пораженного участка может вызывать сильную или слабую боль.
Определить наличие жидкости (флюктуация на предмет гноя, крови) в образовавшейся полости не возможно. Кожный покров очага поражения слегка напряжен, имеет красный цвет или легкую гиперемию. В данной области поражению подвергаются все мягкие ткани – кожа, слизистая, подкожно-жировая и мышечная ткани, несколько фасций с втягиванием в процесс инфильтрата лимфатических узлов. Инфильтраты с травматическим генезом имеют зону локализации в щечной, челюстно-лицевой области и полости рта.
Инфильтрат, в основе которого лежит осложнение аппендицита в острой форме, развивается до 3 суток от начала болезни. Воспалительный процесс формируется внизу живота с правой стороны. Его симптомами являются устойчивая боль ноющего характера, невысокая температура до 37,5°С, есть вероятность обратного развития процесса, при абсцедировании происходит подъем температуры 39°С, которая сопровождается ознобом, формируется гнойник и выздоровление возможно лишь после вмешательства хирурга.
Диагностика инфильтрата
Воспалительный инфильтрат диагностируют с применением дифференциального подхода, где учитываются факторы причины и условий, при которых возникло заболевание, а также фактор его давности. Точность диагноза подтверждается следующими признаками: нормальной либо субфебрильной температурой тела, четкими контурами инфильтрата, резкой болью при проведении пальпации, отсутствием гноя в замкнутой полости воспаленной ткани.
Слабовыраженными отличительными симптомами являются: отсутствие солидной интоксикации, незначительная гиперемия кожи без обнаружения напряженности и лоснящегося эффекта кожных покровов. Затрудняют диагностику очаги гнойного типа, локализация которых находится в пространстве, отграниченном группой мышц снаружи. В таких случаях наращивание признаков воспаления предопределяет прогнозирование заболевания. В сомнительных случаях диагноз ставится на основании результатов пункции из очага воспаления.
Изучая гистологическую структуру материала, полученную из инфильтрата, то есть, проводя морфологический вариант исследования биоптата, можно обнаружить клетки типичные для пролиферативной воспалительной фазы при полном отсутствии либо малом количестве лейкоцитов сегментоядерного нейтрофильного типа. Этот показатель характерен для не гнойных воспалений. В инфильтратах, как правило, обнаруживаются дрожжевые и мицелиальные грибы в больших скоплениях. Это свидетельствует о наличии дисбактериоза.
Аппендикулярный инфильтрат определяется при осмотре врачом. К специальным диагностическим методам, как правило, не обращаются. В случаях подозрения на абсцедирование проводится эхографическое исследование. Этот метод четко показывает структуру инфильтрата и выявляет кистозные образования с четким наличием капсул, содержащих гетерогенную жидкость, что будет показателем накопления гнойного экссудата.
Лечение инфильтрата
Воспалительный инфильтрат лечится консервативными методами, которые объединяют терапию противовоспалительного характера и физиотерапевтические средства (облучение лазером, повязки с использованием мази Вишневского и спирта). Нагноение инфильтрата влечет за собой возникновение флегмоны, тогда хирургического лечения не избежать. Физиотерапия выполняет основную цель – санацию инфекционных очагов для ликвидации воспалительных процессов.
Если в инфильтрации отсутствуют гнойные проявления или они имеют малое количественное содержание без яркой флюктуации и общей реакции, физиотерапевтические методы выполняют рассасывание инфильтрата (противовоспалительный метод), уменьшают оттеки (противовоспалительный метод), купируют болевой синдром (анальгетический метод). Терапия противовоспалительного характера назначается при плотном инфильтрате без гнойных расплавлений для усиления кровотока в локальной области, ликвидации явлений застоя.
При её применении важна интенсивность воздействия, но при наличии гнойной микрофлоры высокоинтенсивная методика спровоцирует гнойную воспалительную форму. Иные методы с термическим эффектом назначаются при отсутствии провокации с их стороны, лучше на четвертые сутки после УВЧ-терапии или СУФ-облучения. Электрофорез антибиотиков выполняет антибактериальную роль, а для отграничения очага воспаления назначают электрофорез кальция.
Лечить аппендикулярный инфильтрат можно только в стационарных условиях клиники. Оно включает в себя терапию антибактериальными препаратами, соблюдение диеты и ограничение нагрузок физического характера. В течение 14 дней воспалительный процесс рассасывается и происходит выздоровление. В целях профилактики подобных приступов через 90 дней рекомендуется проведение операции, в результате которой червеобразный отросток удаляется.
Абсцедирование инфильтрата (образование полости вокруг червеобразного отростка наполненной гноем) требует операции по вскрытию гнойника, червеобразный отросток в этом случае сохраняется. Окончательное выздоровление наступит после удаления червеобразного отростка спустя полгода после того как было произведено вскрытие гнойника.
Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование:
Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Наши авторы
Источник
Специалистам / Практика / Практика (статья)
Общий Осмотр: Отеки
Статья |
29-01-2019, 14:21
|
 ОтекМежду внутрисосудистыми и внесосудистыми пространствами (компраментами) организма человека постоянно происходит обмен жидкостями через стенки тканевых капилляров. Степень выхода жидкости из капиллярного русла зависит от проницаемости сосудов, гидростатического давления крови и противодействующей силы коллоидно-осмотического (онкотического) давления белков плазмы крови. Кроме этого, на выход жидкости из сосудистого русла незначительно влияет величина коллоидно-осмотического давления интерстициальной жидкости.
ОтекМежду внутрисосудистыми и внесосудистыми пространствами (компраментами) организма человека постоянно происходит обмен жидкостями через стенки тканевых капилляров. Степень выхода жидкости из капиллярного русла зависит от проницаемости сосудов, гидростатического давления крови и противодействующей силы коллоидно-осмотического (онкотического) давления белков плазмы крови. Кроме этого, на выход жидкости из сосудистого русла незначительно влияет величина коллоидно-осмотического давления интерстициальной жидкости.
Реабсорбция интерстициальной жидкости в циркуляторное русло регулируется онкотическим давлением плазмы крови, а также соотношением гидростатического давления крови и тканевого давления (интерстиция). Процесс регуляции и поддержания постоянного баланса жидкости между внутрисосудистым и внесосудистым пространством происходит в соответствии с законом Старлинга (рисунок 1).
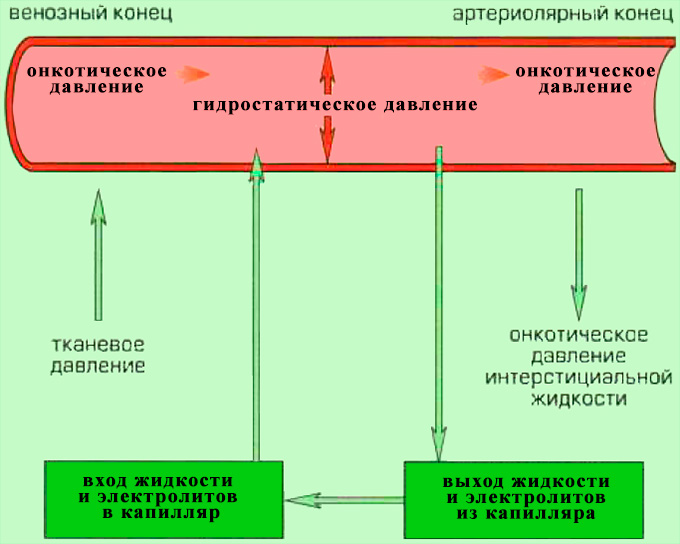
Рисунок 1. Закон Старлинга (схематическое изображение взаимоотношения между осмотической активностью и капиллярной перфузией)
В случае нарушения баланса жидкости развивается отек. Так, при сердечной недостаточности отеки возникают из-за повышения гидростатического внутрикапиллярного давления, при этом недостаточная перфузия почек стимулирует активность РААС (ренин-ангиотензин-альдостероновой системы), в результате чего жидкость накапливается в организме (рисунок 2).
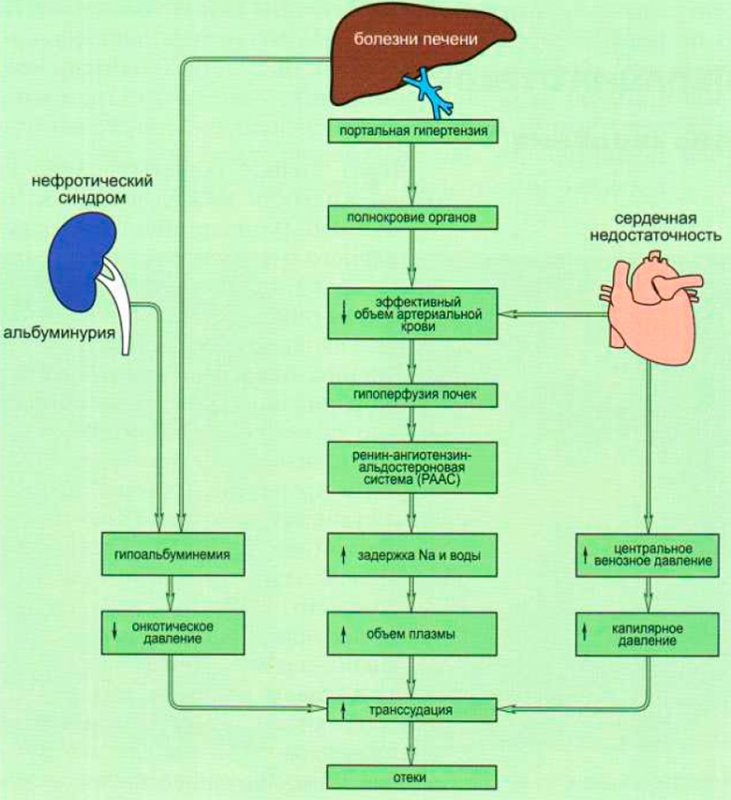 Патогенез отечного синдрома
Патогенез отечного синдрома
Рисунок 2. Патогенез отечного синдрома
При развитии белковой недостаточности главную роль в возникновении отеков играет пониженное онкотическое давление крови. В результате уменьшения объема циркулирующей крови активируется ренин-ангиотензин-альдостероновая система, что также приводит к накоплению жидкости в организме. Этот механизм возникновения отеков типичен при ожоговой болезни, нефротическом синдроме, экссудативной энтеропатии, печеночной недостаточности, синдромах мальдигестии и мальабсорбции.
Отметим, что при патологии печени часто возникает осложнение в виде портальной гипертензии, что приводит к увеличению гидростатического внутрикапиллярного давления органов брюшной полости. Вследствие полнокровия органов брюшной полости уменьшается объем циркулирующей крови, что также вызывает стимуляцию РААС. Перечисленные факторы способствуют накоплению жидкости в организме при портальной гипертензии и развитию отеков. Обратим внимание, что асцит при портальной гипертензии возникает, как правило, на фоне гипоальбуминемии (уровень альбумина в крови < 35 г/л).
При воспалениях отеки обусловлены, как правило, повышенной проницаемостью капилляров. Так как лимфатическая жидкость насыщена белком, обструкция лимфатических сосудов на любом уровне повышает давление в тканях и вызывает плотные отеки.
Локализация отеков зависит от причины из возникновения. Например, при застойной сердечной недостаточности развиваются так называемые «гравитационные отеки» на нижних конечностях. У лежачих пациентов часто наблюдаются отеки в пояснично-крестцовой области. Сердечный генез развития отеков подтверждается повышением югулярного давления, набуханием вен шеи. В случае недостаточности левых отделов сердца, из-за факторов гравитации, в зонах Веста (нижних зонах легких) наблюдается увеличение гидростатического давления – именно в этих зонах возникают первые влажные хрипы при отеке легких (также см статью «Рентгенография: Нарушения легочного кровообращения»). Нужно отметить, что влиянием гравитации объясняется преимущественно правосторонняя локализация гидроторакса при застойной сердечной недостаточности, так как эти пациенты большую часть времени находятся в вынужденном положении лежа на правом боку – правостороннее трепопноэ (см статью «Рентгенография: Гидроторакс»).
Отеки в области лица часто обусловлены рыхлой соединительной тканью при почечной недостаточности, синдроме сдавления верхней полой вены и отеке Квинке.
Анасарка – распространенные отеки, часто сопровождающиеся образованием полостями водянки (анасарка развивается только при выраженной гипопротеинемии).
Diagnostic Modus Operandi
Незначительные отеки при внешнем осмотре можно не заметить, чтобы их обнаружить проводят пальпацию – палец плотно прижимают к коже (например, позади медиального надмыщелка) и удерживают на протяжение 5 секунд, как показано на рисунке 3.

Рисунок 3. Пальпация отеков голени
Давление, создаваемое нажатием пальцев, вытесняет интерстициальную жидкость из подлежащих тканей, и в месте пальпации возникает ямка, которая медленно разглаживается – так называемые «мягкие отеки». Следующий этап подразумевает проведение пальпации отеков более проксимально, таким образом оценивают степень распространения отеков.
При анасарке у пациента может отмечаться отек передней брюшной стенки, бедра, мошонки. При отеках важно регулярно взвешивать пациента – может отмечаться увеличение массы тела. Лимфатические отеки характеризуются накоплением в тканях жидкости с большим содержанием белка, поэтому эти отеки имеют резкую выраженность (слоновость), а при пальпации ямка не образуется – так называемые «плотные отеки».
Клинические аспекты
Отеки, возникшие при гипопротеинемии (например, в случае заболевания печени), кожная ямка, возникшая при пальпации, очень быстро разглаживается – время разглаживания кожной ямки составляет менее 40 секунд (PRT – Pit Recovery Time). Отеки другой этиологии, например, при сердечной недостаточности, характеризуются более высоким показателем PRT – более 40 секунд. Отметим, что данное диагностическое правило относится только к острым отекам, возникшим не более чем 3 месяца назад.
При отеках у пациентов могут развиваться трофические изменения кожи, например, застойная экзема (рисунок 4).
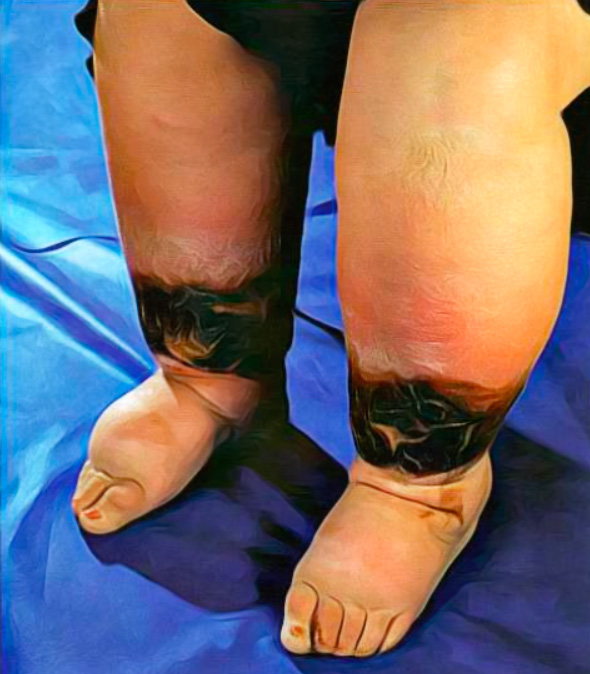
Рисунок 4. Гипостатическая (застойная) экзема
Локальные (местные) отеки часто развиваются при местном воспалении или лимфостазе, а также при венозном тромбозе (вены нижних конечностей имеют клапаны, препятствующие обратному току крови; в случае нарушения функции этих клапанов развивается варикозное расширение глубоких или перфорирующих вен, что также приводит к возникновению отеков).
Односторонний отек нижней конечности может возникать при тромбозе глубоких вен – пораженная конечность становится отечной (диаметр отечной ноги превышает на 1,5-3 см и более диаметр здоровой ноги, измеряемый на том же уровне), при пальпации болезненная (болезненность обусловлена тромбофлебитом и отеком икроножной мышцы – признак Хоманса). Обратим внимание, что одной из вероятных причин развития выраженных отеков нижних конечностей является патология органов малого таза (например, рак прямой кишки). Наиболее частой причиной возникновения «плотного отека» верхней конечности является удаление подмышечных лимфоузлов при раке молочной железы.
Асцит характеризуется накоплением жидкости в брюшной полости – объем живота увеличивается, при перкуссии отмечается притупление звука в отлогих местах (так называемый «лягушачий» живот). А изменение положения тела пациента сопровождается характерным при асците смещением границ перкуторной тупости – симптом «смещающейся тупости»). В случае диагностирования асцита нужно исключить портальную гипертензию, заболевания органов брюшной полости с развитием перитонита (например, спонтанный бактериальный перитонит при циррозе печени), карциноматоз брюшной полости. В диагностике следует применять лабораторный анализ асцитической жидкости: наличие эритроцитов указывает на то, что асцит обусловлен опухолевым процессом, а повышенное содержание лейкоцитов типично при спонтанном бактериальном перитоните. Во всех неясных случаях развития асцита, необходимо провести тщательное цитологическое исследование, определить содержание белка, значение pH асцитической жидкости, а также окраску мазков на микобактерии туберкулеза. Рентгенологическое исследование органов грудной клетки часто демонстрирует наличие правостороннего гидроторакса, обусловленного транссудацией асцитической жидкости через диафрагму (при этом в диагностике следует применить биохимическое исследование плевральной жидкости).
Источник
Что такое Воспалительный инфильтрат —
Для обозначения подобных форм воспалительных заболеваний многие авторы пользуются противоречивыми по значению терминами «начинающаяся флегмона», «флегмона в стадии инфильтрации» или вообще опускают описание указанных форм заболевания. В то же время отмечается, что формы одонтогеннои инфекции с признаками серозного воспаления околочелюстных мягких тканей встречаются часто и в большинстве случаев хорошо поддаются лечению.
При своевременно начатой рациональной терапии удается предупредить развитие флегмон и абсцессов. И это обосновано с биологических позиций. Подавляющее большинство воспалительных процессов должно заканчиваться и подвергаться инволюции на стадии припухлости или воспалительного инфильтрата. Вариант с дальнейшим их развитием и образованием абсцессов, флегмон — это катастрофа, гибель тканей, т.е. части организма, а при распространении гнойного процесса на несколько областей, сепсисе — нередко и смерть. Поэтому, на наш взгляд, воспалительный инфильтрат является самой частой, самой «целесообразной» и биологически обоснованной формой воспаления. По сути, мы часто видим воспалительные инфильтраты в околочелюстных тканях, особенно у детей, при пульпитах, периодонтитах, расценивая их как реактивные проявления этих процессов. Вариантом воспалительного инфильтрата являются периаденит, серозный периостит. Самым существенным для врача в оценке и классификации этих процессов (постановке диагноза) являются распознавание негнойной стадии воспаления и соответствующая тактика лечения.
Что провоцирует / Причины Воспалительного инфильтрата:
Воспалительные инфильтраты составляют многообразную по этиологическому фактору группу. Проведенные исследования показали, что у 37 % больных был травматический генез заболевания, у 23 % причиной служила одонтогенная инфекция; в остальных случаях инфильтраты возникали после различных инфекционных процессов. Эта форма воспаления отмечается с одинаковой частотой во всех возрастных группах.
Симптомы Воспалительного инфильтрата:
Воспалительные инфильтраты возникают как за счет контактного распространения инфекции (per continuitatum), так и лимфогенного пути при поражении лимфатического узла с дальнейшей инфильтрацией тканей. Инфильтрат обычно развивается в течение нескольких дней. Температура у больных бывает нормальной и субфебрильной. В области поражения возникают припухлость и уплотнение тканей с относительно четкими контурами и распространением на одну или несколько анатомических областей. Пальпация безболезненная или слабо болезненная. Флюктуация не определяется. Кожные покровы в области очага поражения обычной окраски или слегка гиперемированы, несколько напряжены. Имеет место поражение всех мягких тканей данной области — кожи, слизистой оболочки, подкожно-жировой и мышечной ткани, нередко нескольких фасций с включением в инфильтрат лимфатических узлов. Именно поэтому мы отдаем предпочтение термину «воспалительный инфильтрат» перед термином «целлюлит», которым также обозначают подобные поражения. Инфильтрат может разрешаться в гнойные формы воспаления — абсцессы и флегмоны и в этих случаях его следует рассматривать как предстадию гнойного воспаления, которую не удалось купировать.
Воспалительные инфильтраты могут иметь травматический генез. Локализуются они практически во всех анатомических отделах челюстно-лицевой области, несколько чаще в щечной и области дна полости рта. Воспалительные инфильтраты постинфекционной этиологии локализуются в поднижнечелюстной, щечной, околоушно-жевательной, подподбородочной областях. Четко прослеживается сезонность возникновения заболевания (осенне-зимний период). Дети с воспалительным инфильтратом чаще поступают в клинику после 5-х суток заболевания.
Диагностика Воспалительного инфильтрата:
Дифференциальную диагностику воспалительного инфильтрата проводят с учетом выявленного этиологического фактора и давности заболевания. Диагноз подтверждают нормальная или субфебрильная температура тела, относительно четкие контуры инфильтрата, отсутствие признаков гнойного расплавления тканей и резкой болезненности при пальпации. Другими, менее выраженными, отличительными признаками служат: отсутствие значительной интоксикации, умеренная гиперемия кожного покрова без выявления напряженной и лоснящейся кожи. Таким образом, воспалительный инфильтрат может характеризоваться преобладанием пролиферативной фазы воспаления мягких тканей челюстно-лицевой области. Это, с одной стороны, свидетельствует об изменени реактивности организма ребенка, с другой — служит проявлением естественного и терапевтического патоморфоза.
Наибольшие трудности для дифференциальной диагностики представляют гнойные очаги, локализующиеся в пространствах, отграниченных снаружи группами мышц, например в подвисочной области, под m. masseter и др. В этих случаях нарастание симптомов острого воспаления определяет прогноз процесса. В сомнительных вариантах помогает обычная диагностическая пункция очага поражения.
При морфологическом исследовании биоптата из воспалительного инфильтрата обнаруживают типичные для пролиферативной фазы воспаления клетки при отсутствии или небольшом количестве сегментоядерных нейтрофильных лейкоцитов, обилие которых характеризует гнойное воспаление.
В инфильтратах почти всегда обнаруживают скопления дрожжевых и мицелиальных грибов рода Candida, Aspergillus, Mucor, Nocardia. Вокруг них формируются эпителиоидно-клеточные гранулемы. Мицелий грибов характеризуется дистрофическими изменениями. Можно предположить, что длительная фаза продуктивной тканевой реакции поддерживается грибковыми ассоциациями, отражающими возможные явления дисбактериоза.
Лечение Воспалительного инфильтрата:
Лечение больных с воспалительными инфильтратами — консервативное. Проводят противовоспалительную терапию с использованием физиотерапевтических средств. Выраженный эффект дают лазерное облучение, повязки с мазью Вишневского и спиртом. В случаях нагнаивания воспалительного инфильтрата возникает флегмона. Тогда проводят хирургическое лечение.
К каким докторам следует обращаться если у Вас Воспалительный инфильтрат:
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Воспалительного инфильтрата, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни зубов и полости рта:
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник
