Отеки повышение ад протеинурия
75)Количество гемоглобина в норме у женщин (г/л) (120-140)
76)Потенциальная проблема пациента при ревмовмокардите (сердечная недостаточность)
77)В регуляции менструального цикла участвуют (гипоталамо-гипофизарная система)
78)При видовой укладке бикса в него закладывают (только один вид материалов)
79)Основной метод хирургического лечения острого гематогенного остеомиелита – это (остеоперфорация)
80)Лечение абсцесса в стадии инфильтрации (антибиотикотерапия с физиотерапией)
81)Сердечный клапан, который чаще поражается при ревматизме (митральный)
82)Здоровье – это состояние душевного, телесного, социального… (благополучия)
83)Для транспортной иммобилизации используется (шина Крамера)
84)Основной клинический симптом острого бронхита у детей (кашель)
85)Наиболее тяжёлым по течению и исходу среди заболеваний почек является (гломерулонефрит)
86)Коньюктивит – признак (аденовирусной инфекции)
87)Характерным признаком спазмофилии у детей являются (судороги)
88)Для спастического паралича характерно (наличие патологических рефлексов)
89)Возбудителем рожистого воспаления является (стрептококк)
90)Характерный признак невралгии тройничного нерва (приступообразные боли в одной половине лица)
91)Отёки нижних конечностей, асцит, увеличение печени является признаками (недостаточности кровообращения)
92)Рентгеноскопия – это получение изображения объекта на (экране)
93)Для окончательной остановки кровотечения механическим способом применяют (лигирование сосуда)
94)Стерилизация – это (уничтожение всех микроорганизмов)
95)Меню ребёнка с рахитом включает в себя (сливочное масло; яичный желток; овощное пюре)
96)При ушибе рекомендуется местно применять холод на (3 дня)
97)Единственно оптимальный метод лечения врождённых пороков сердца (оперативный)
98)Приоритетная проблема ребёнка с эпидемическим паротитом (припухлость области околоушной железы)
99)Недоношенным считается ребёнок, родившийся с длинной менее (см) (45)
100)Осложнение гриппа (миокардит; пневмония)
101)Коарктация аорты – это (сужение отрезка аорты)
102)Основная составляющая плаценты (ворсинки)
103)Входными воротами при сепсисе могут быть (коньюктива глаз; пупочная ранка; повреждённая кожа)
104)Основной признак перелома рёбер (локальная крепитация)
105)Почечная колика – это(приступ интенсивной боли в поясничной области)
106)Измерение роста и массы тела – это (антропометрия)
107)Последовательность появления элементов сыпи на коже у детей при кори (1-лицо; 2-туловище; 3-конечности)
108)Основные методы диагностики туберкулёза (объективный статус; рентгенография; эпиданамнез; проба Манту)
109)Отёки надкожной основы у недоношенных детей – это (склерема)
110)Заболевание сердечнососудистой системы, являющееся одной из основных причин смертности среди населения (ишемическая болезнь сердца)
111)Менструация – это (отторжения функционального слоя эндометрия)
112)Вакцинация АКДС проводится (в/м 3х-кратно с интервалом 45 дней)
113)Приём пищи при хроническом гастрите должен быть (5-6 раз в день)
114)Появление сахара в моче – это (глюкозурия)
115)Медсестра для решения проблемы венозного кровотечения из раны (наложит давящую повязку)
116)Диагноз дифтерии подтверждается путём забора мазка на (BL)
117)Приоритетная проблема пациента при ревматоидном артрите(утренняя скованность суставов)
118)Экстрасистолия – это (преждевременное сокращение сердца)
119)Восходящая гонорея – это поражение (маточных труб)
120)Генерализованные тонико-клонические судороги при спазмофилии – это (эклампсия)
121)Сестринское вмешательство при кровотечении из бедренной артерии(наложение артериального жгута)
122)Кратковременная остановка дыхания – это (апноэ)
123)Асептика – это комплекс мероприятий (по профилактики попадания инфекции в рану)
124)Госпитальная пневмония – заболевание, возникающее после госпитализации больного через (48-72 часа)
125)Глистными инвазиями чаще болеют (дети в возрасте от 7 до 12 лет)
126)Приоритетная проблема пациента при сахарном диабете (жажда, кожный зуд)
127)Третья степень гипотрофии характеризуется дефицитом массы тела в (%) (более 30)
128)Галлюцинации – это(чувственное восприятие при отсутствии соответствующего внешнего объекта)
129)Типичная клиническая картина врождённых пороков сердца(пальцы в виде «барабанных палочек»; шум в области сердца; цианоз кожи)
130)Одноразовую систему после инфузионной терапии необходимо (разрезать, замочить в дез.растворе)
131)Недомогание, снижение аппетита, анемия, аллергические реакции у детей характерны для (большинства гельминтов)
132)Типичная форма инфаркта миокарда (ангинозная)
133)Инфекционное заболевание с воздушно-капельным путём передачи, характеризующееся поражением околоушных слюнных желёз – это (эпидемический паротит)
134)Дегтеобразный стул – это (мелена)
135)Кровоизлияние – это (диффузное пропитывание тканей кровью)
136)Противосудорожные средства для лечения ГБН (0,5 % седуксен; фенобарбитал)
137)Пульс больше 90 ударов в минуту – это (тахикардия)
138)Зависимое сестринское вмешательство при наружном артериальном кровотечении (введение кровезамещающих препаратов)
139)Потенциальная проблема пациента при циррозе печени (пищеводное кровотечение)
140)Независимое действие м/с при ювенильном и климактерическом кровотечениях (холод на низ живота)
141)При травме коленного сустава накладывают повязку (черепашью)
142)Состояние выключения сознания(кома)
143)Методы исследования печени и желчных путей (сканирование; биопсия печени; ультразвуковое исследование; холецистография; дуоденальное зондирование)
144)Медсестра при застое крови в малом круге кровообращения придаёт больному положение (полусидячее)
145)При ушибе головного мозга сознание чаще всего (утрачивается на длительное время)
146)Жировые чешуйки на волосистой части головы при атопическом диатезе (гнейс)
147)Причина избыточной массы тела (малоподвижный образ жизни)
148)Тактика м/с при появлении у пациента рвоты «кофейной гущей» вне лечебного учреждения (срочная госпитализация)
149)Антисептика – это комплекс мероприятий (по борьбе с инфекцией в ране)
150)Место постановки пробы Манту (предплечье)
151)Соответствие стадий дифтерийного крупа и симптомов
(Катаральная – грубый сухой кашель, отёк слизистой гортани;
Стенотическая – афония, отёк слизистой гортани;
Источник
Для ОГН характерны четыре основных синдрома: изменение мочи, повышение артериального давления, отеки. Реже развивается и нефротический синдром. В зависимости от сочетания этих признаков в острой стадии болезни можно выделить три основных клинических варианта болезни.
1. Моносимптомный – проявляется только изолированными изменениями мочи.
2. Нефротический вариант – в клинике преобладают массивные отеки.
3. Развернутый (отечно‑гипертонический) вариант, проявляющийся отеками, артериальной гипертензией и мочевым синдромом.
Жалобы
1. Боли в поясничной области. Они ноющие, не интенсивные. Боли связаны с увеличением размеров почек, растяжением их капсулы. Они держатся в течение нескольких недель.
2. Головная боль. Она обусловлена повышением АД, а также повышением внутричерепного давления. Боль не сильная, хотя иногда приобретает острый, мигренеподобный характер.
3. Повышение температуры до 37,5‑38°С.
4. Дизурия – учащенное и (редко) болезненное мочеиспускание, связанное с нарушением внутрипочечной гемодинамики.
5. Жажда у 15‑40% больных за счет нарушения водно‑солевого баланса.
6. Снижение суточного диуреза (олигурия): при нефротическом синдроме встречается в 85,7%, а при смешанной форме – в 44,4% случаев. Часто больные отмечают красный цвет мочи (цвет мясных помоев).
7. Одышка при движении при нефротическом синдроме отмечается в 57,1%, при смешанной форме – в 22,2% и лишь в 7,6% – при изолированном мочевом синдроме. Одышка зависит от левожелудочковой сердечной недостаточности и элементов нефрогенного отека легких.
Осмотр: прежде всего, выявляются различной степени выраженности отеки. Они локализуются на лице, чаще под глазами и более выражены по утрам. Лицо бледное, одутловатое, глазные щели сужены (facies nefritica). Однако при нефротическом варианте отеки распространенные, изредка выявляются асцит и гидроторакс. Принято считать, что отеки являются ранним проявлением болезни. Однако это подтверждается не всегда: в 84% случаев они развиваются позже третьего дня болезни, и только у 5,3% – с первого.
Изменения со стороны сердечно‑сосудистой системы. При осмотре и пальпации выявляется разлитой верхушечный толчок со смещением влево, перкуторно – смещение левой границы относительной сердечной тупости влево в 4‑5 межреберьях за счет дилатации левого желудочка. Объясняют это нарушением метаболических процессов в миокарде и развивающейся артериальной гипертензией. Характерна брадикардия, особенно при смешанном варианте течения заболевания.
Повышение давления, хотя бы эпизодически, по данным Е.М. Тареева, выявляется у 100% больных. Высокие цифры давления отмечаются достаточно редко: выше 200 мм. рт. ст. систолическое и 110 мм. рт. ст. диастолическое регистрируется только у 7% больных. Наиболее высокая гипертензия выявляется при отечно‑гипертонической форме ОГН.
При аускультации сердца 1 тон на верхушке ослаблен, над аортой – акцент 2 тона. Часто выслушивается систолический шум на верхушке. Одновременно выявляются элементы сердечной недостаточности: у ? больных степень ее выраженности не превышает 1 ст., у остальных 2 ст. Проявляется одышкой при умеренной физической нагрузке, влажными хрипами в нижних отделах легких. Сердечная недостаточность обусловлена выраженной гипергидратацией, метаболическими, в том числе электролитными нарушениями, а также артериальной гипертензией.
На ЭКГ у 50‑70% больных наблюдается диффузное снижение процесса реполяризации, у 12‑27% – признаки гипертрофии левого желудочка, у 7‑36% – коронарная недостаточность. Наиболее выражены изменения ЭКГ у больных нефротическим вариантом ОГН.
Изменения других органов и систем при ОГН встречаются редко и не определяют течения заболевания.
Говоря о клинических вариантах ОГН необходимо отметить, что в последнее десятилетие стал превалировать развернутый вариант течения с триадой симптомов: отеки, повышение артериального давления и мочевой синдром.
Осложнения: Среди классических осложнений, характерных для ОГН, необходимо указать на сердечную недостаточность, энцефалопатию и почечную недостаточность.
Сердечная недостаточность выявляется очень часто. В ее развитии имеют значение три момента – острая перегрузка левого желудочка в связи с высоким артериальным давлением, гипергидротация и дистрофия миокарда. Характерно, что сердечная недостаточность обычно протекает на фоне редкого пульса.
Энцефалопатия (эклампсия) – судорожные припадки с потерей сознания. Они развиваются обычно в период нарастания отеков в сочетании с высоким артериальным давлением. Предвестниками эклампсии являются сильные головные боли, состояние оглушенности, появление тумана перед глазами, тошнота, рвота. Эклампсические припадки могут быть частыми, до 10‑100 и даже 200 раз в сутки. Во время приступа повышается внутричерепное давление. Осложнением эклампсии может быть отслойка сетчатки глаза, кровоизлияния в мозг, острая остановка дыхания и сердца.
Почечная недостаточность протекает по острому типу и характеризуется анурией. (Клинические проявления ОПН см. в разделе «Острая почечная недостаточность»).
Исходы: Выделяют три вероятных исхода ОГН: выздоровление, переход в хроническую стадию и смерть. Выделяют еще так называемое выздоровление с «дефектом» (например преходящая и умеренная протеинурия и эритроцитурия).
Выздоровление встречается при ОГН с частотой от 40‑60% случаев.
О переходе в хроническую стадию можно говорить, по данным различных авторов, когда спустя 1‑2 года сохраняются клинические и лабораторные проявления гломерулонефрита.
Летальные исходы при ОГН отмечаются не более чем в 1% случаев. Возможные причины смерти – острая сердечная недостаточность, эклампсия, острая почечная недостаточность.
Лабораторная диагностика ОГН имеет решающее значение, особенно при наличии моносимптомных форм. У подавляющего числа лиц с ОГН протеинурия умеренно выражена и у ? из них не превышает 1 г/сут., у 14% колеблется от 1 до 3 г/сут. и только у 12% превышает этот уровень.
Гематурия определяется у 81% больных с клинически установленным диагнозом, у 7% – макрогематурия. При этом у 1/3 больных число форменных элементов не превышает 5 в поле зрения, у 9% – от 6 до 10, а у 43% их число выше 10.
Вопреки бытующему мнению, что лейкоцитурия характерна только для пиелонефритов, у 64% больных ОГН отмечается увеличение лейкоцитов в моче. В частности, при развернутой форме лейкоцитурия более 10 в поле зрения отмечается в 55% случаев.
У 2/3 больных выявляется цилиндрурия, при этом наиболее часто обнаруживаются гиалиновые, а у 1/3 больных – и зернистые цилиндры.
В периферической крови выявляется истинное снижение количества эритроцитов и гемоглобина (у 10‑15% больных). СОЭ у 41% больных находится в пределах 20‑40 мм/час, у остальных превышает эту величину. Одновременно у 5% больных выявляются положительные острофазовые реакции (СРБ, серомукоид, ДФА, повышение уровня фибриногена).
При развитии острой почечной недостаточности в крови нарастает уровень мочевины, креатинина, содержание калия.
Лечение
При выраженной клинике острого гломерулонефрита больные госпитализируются, им на 2‑4 недели назначается строгий постельный режим (до ликвидации отеков и нормализации АД).
Диета Н – с ограничением поваренной соли (до 3‑5 г в сутки), жидкости (до уровня объема выделенной за сутки мочи плюс 500 мл), белка (до 60 г в сутки) назначается до исчезновения внепочечных симптомов и заметного улучшения мочевого осадка.
При установлении четкой связи начала заболевания с инфекцией, наличии очагов хронической инфекции назначают препараты группы пенициллина. При повышении АД, наличии отеков, сердечной недостаточности назначаются фуросемид, салуретики, но, обычно, не более чем в течение 3‑4 дней. В качестве гипотензивной терапии назначаются антагонисты кальция, ?‑блокаторы, иАПФ.
Иммуносупрессивную терапию (кортикостероиды) назначают только при нефротической форме заболевания (преднизолон, начиная с 40‑60 мг в сутки с последующим снижением дозы, в течение 4‑8 недель). С той же целью, особенно при выраженном отечном синдроме и олигурии, назначаются гепарин и антиаггреганты.
Лечение в стационаре проводится 4‑8 недель, а в домашних условиях – до 4 месяцев для профилактики перехода в хронический гломерулонефрит. Диспансерное наблюдение проводится 2 года.
Предупреждение возникновения острого гломерулонефрита сводится к лечению острой, хронической очаговой инфекции, исключение переохлождений.
Источник
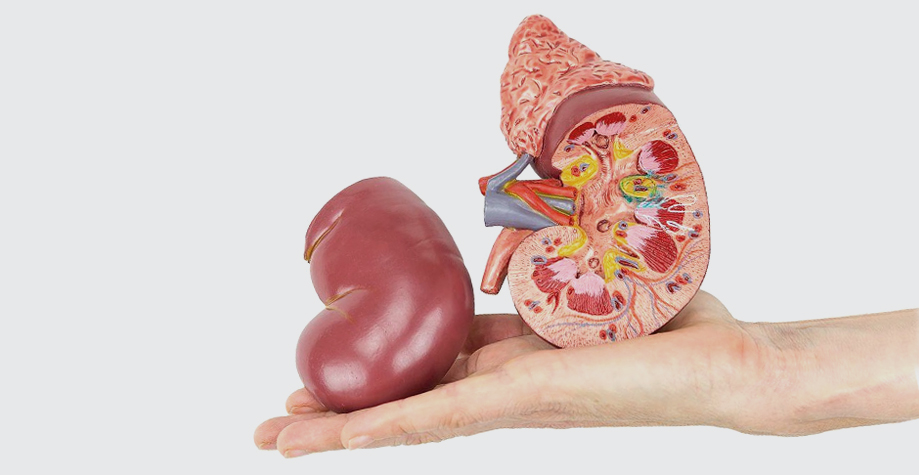
Клубочек состоит из капсулы, подоцитов, капилляров и приносящей и уносящей артериолы. У здорового человека приносящая артериола больше по диаметру, чем выносящая, поэтому если давление в системе растет, то нагрузка на клубочек становится больше. Если повышается давление в этом сосуде, возможно развитие нефросклероза.
Клубочковый фильтр состоит из 3 слоев:
— Первый слой – эндотелий, пронизанный порами; он свободно пропускает плазму с растворенными в ней компонентами, задерживает форменные элементы крови.
— Следующий слой – базальная мембрана.
— Последний слой — фильтрационные щели между ножками подоцитов, являющимися одними из барьерных механизмов.
После прохождения фильтра фильтрат попадает в Боуменово пространство – начальный отдел почечной фильтрационной системы. Любое повреждение клубочков приведет к нарушению функции мембран и снижению скорости клубочковой фильтрации (СКФ). Ножки подоцитов, базальная мембрана не могут удерживать белки, и они начинают просачиваться в Боуменово пространство и появляться в моче – фиксируется протеинемия.
Основные клинические синдромы при заболевании почек
Существуют, так называемые, малые синдромы, которые включают в себя: мочевой синдром, когда есть изменение осадка в моче, формирование артериальной гипертензии и формирование отечного синдрома.
Описаны большие синдромы – это остронефритический синдром, нефротический синдром и собственно, формирование почечной недостаточности, как острой формы, так и хронической.
Рассмотрим подробнее малые синдромы.
1. Мочевой синдром
Важно помнить, что нет заболевания почек без мочевого синдрома!
Протеинурия характерна для ГН, исходя из его патогенеза. Протеинурия может быть разной. Потеря белка определяется в суточном количестве мочи, и нормой этой потери является количество не более 150 мг/сутки. Альбуминурия характеризуется выделением не более 10 – 20 мг. Микроальбуминурией считается потеря 30 – 300 мг. Если потеря белка свыше 500 мг, то это протеинурия, тогда теряются белки высокой протеиновой массы.
Гематурия – еще одна составляющая мочевого синдрома, в норме ее быть не должно. Норма – менее 1000 эритроцитов/1мл суточной мочи. Определяют по пробе Нечипоренко (определение количества эритроцитов в 1мл суточной мочи).
Также к мочевому синдрому относят потерю лейкоцитов в мочевом остатке – лейкоцитурию. По пробе Нечипоренко в норме – менее 4000 лейкоцитов/1мл суточной мочи.
Таким образом, мочевой синдром состоит в том, что в мочевом осадке появляется белок, эритроциты и лейкоциты.
2. Артериальная гипертензия
Следующий малый синдром – артериальная гипертензия. Она формируется у пациентов с ГН из-за гиперволиемии, когда происходит задержка в организме натрия и воды вследствие снижения кровотока в капиллярах. После чего активируется симпато-адреналовая система, ренин-ангиотензиновая система, антидиуретический гормон и тем самым запускается весь каскад развития артериальной гипертензии.
3. Отечный синдром
Происходит задержка жидкости в организме вследствие повышения реабсорбции натрия и воды в канальцах. Активируется ренин-ангиотензиновая система, происходит стимуляция гиперальдостеронизма, гиперсекреция вазопрессина, в результате чего у пациента усиливается жажда.
Выраженная альбуминурия приводит к тому, что снижается уровень белка в крови. Происходит дисбаланс белкового обмена. Жидкость начинает смещаться из сосудов в ткани и развивается гиповолемия, т.е. в тканях начинает задерживаться жидкость и формируется отечный синдром.
Также рассмотрим большие синдромы при заболевании почек.
1. Остронефритический синдром
Характеризуется внезапным появлением с мочевым синдромом (олигурией, артериальной гипертензией, отеками). Вся совокупность этих клинических признаков позволяет говорить, что у пациента формируется остронефритический синдром. Это может быть проявлением ГН разных форм: быстропрогрессирующий ГН, острый ГН, обострение хронического ГН после ремиссии, вторичный ГН на фоне других заболеваний, поражающих почки.
2. Нефротический синдром
Может развиваться при любых заболеваниях почек и не является самостоятельной нозологической формой. Характеризуется тем, что развивается потеря белка (альбуминурия – 3,5 г/сутки и более). Далее развивается гипоальбуминемия, снижение уровня белка в крови, происходит сдвиг всех белков – диспротеинемия в крови. На этом фоне регистрируется сдвиг липоидного обмена с формированием гиперхолистеринемии и гипертриглицеридемии. При микроскопии обнаруживаются кристаллы липидов в моче – липоидурия и развивается отечный синдром. Таким образом, нефротический синдром не включает в себя повышения артериального давления, а включает развитие отечного и выраженного мочевого синдрома со сдвигом обменных процессов.
3. Почечная недостаточность
Основной признак почечной недостаточности – снижение скорости клубочковой фильтрации. В норме она составляет 80 – 120 мл/мин. В связи с этим начинает повышаться содержание креатинина в крови и снижается удельный вес мочи, т.к. падает концентрационная функция почек. А также начинает расти уровень калия в крови. По этим признакам можно говорить о том, что пациент формирует почечную недостаточность.
Патогенез острого ГН
Первопричины заболевания могут быть различными (инфекции, аутоиммунные заболевания и т.д.). Агент поступает в кровь, формируется циркулирующие иммунные комплексы (ЦИК) после чего данный агент поступает также и в почки. Далее ЦИК или инфекционный агент оказывает непосредственное разрушающее влияние на клетку, происходит лизис клетки и фагоцитоз иммунных комплексов. Вследствие этой реакции выделяются ферменты и активизируется система комплимента. Эти иммунные комплексы или инфекционные агенты могут поражать базальную мембрану (один из слоев трехслойного фильтра). После поражения базальной мембраны происходит активация Т-лимфоцитов, активация тромбоцитов, вследствие чего повышается свертываемость крови – гиперкоагуляция, происходит пролиферация мезангиоцитов, а также приток нейтрофилов, моноцитов, лимфоцитов с образованием инфильтратов. Запускается весь каскад воспаления.
И еще раз о патогенезе вкратце. Базальная мембрана поражена, мезангиальные клетки и эндотелий начинают пролиферировать. Организм очень активно реагирует на вторжение чужеродных агентов. Если иммунные комплексы или воспаление подавлено полностью и иммунные комплексы удалены, у пациента наступает выздоровление. Если с этим не удалось справиться и иммунные комплексы удалены не полностью и остались на мембране, формируется хронический гломерулонефрит (ХГН).
Также иммунные комплексы могут накапливаться под эпителием, внутри мембраны, субэндотелиально и в результате повреждать почечный фильтр. Структура клубочка нарушается, развивается реакция воспаления, утолщается базальная мембрана, и все это приводит к развитию фиброза. Именно фиброз дает толчок к нарушению функции почек и развитию почечной недостаточности. С точки зрения функциональных нарушений следует отметить, что в случае замещения фильтра фиброзной тканью, он не справляется со своей задачей, и белок начинает проходить в Боуменово пространство, что ведет к протеинурии и гематурии, т.к. через фильтры начинает проходить не только белок, но и форменные элементы крови.
Типичное течение острого гломерулонефрита (ОГН)
Инфекции или другие причины приводят к нарушению мембраны, наблюдаются изменения в моче – мочевой синдром. Далее возникает артериальная гипертензия, олигоурия, отеки, т.е. малые синдромы. Через 8 – 12 недель, реже через 4 недели происходит выздоровление (снижение альбуминурии и гематурии). Исчезновение артериальной гипертензии и отеков происходит немного быстрее – через 2 – 8 недель. И возможны два исхода: нормализация анализа мочи (через 2 – 8 месяцев) и в течение этого года пациент должен быть под наблюдением. Если нормализация происходит, можно говорить о выздоровлении. Если спустя год нормализации анализа мочи не наступило, можно сказать о хронизации процесса, сформирован ХГН.
Рассмотрим классификацию ГН.
1. ГН по длительности заболевания:
— 0-3 недели – острый
— 3 недели – месяцы – подострый
— Год и более – хронический
2. ГН по поражению клубочков:
— Очаговый – менее 50%
— Диффузный – более 50%
— С минимальным поражением клубочка
3. ГН по объему поражения клубочка:
— Сегментарный (захватывает часть клубочка)
— Тотальный (захватывает весь клубочек)
Клинико-морфологический подход к классификации ГН
Клинико-морфологическая классификация достаточно обширна. ГН может быть очаговый пролиферативный, диффузный пролиферативный, экстракаппилярный, т.е. в зависимости от степени вовлечения клубочка в воспаление. Для экстракапплирярного ГН характерен нефритический синдром, когда мочевой синдром сочетается с почечной недостаточностью (с протеинурией менее 3 г/сутки). Может развиваться мембранозная нефропатия, болезнь минимальных изменений и фокально-сегментарный гломерулосклероз (характеризуются поражением слоев клубочкового фильтра: базальной мембраны и подоцитов). Следующая группа состояний, когда сочетается поражение базальной мембраны и самого клубочка (пролиферация клеток) – мезангиокапиллярный ГН. Для такого сочетанного варианта характерно наличие и нефротического синдрома, и нефритического.
Также ГН с накоплением иммунных комплексов подразделяют на постинфекционные ГН (острый диффузный пролиферативный), быстропрогрессирующие, злокачественный (подострые) и хронический.
Клинические варианты ГН
1. Латентный ГН — изменение только мочевого осадка (протеинурия до 3 г/сутки, микрогематурия). Протеинурия до 1 г/сутки иммуносупрессивная терапия не показана.
2. Гематурический ГН, когда у пациента регистрируется микро- или макрогематурия (постоянная или эпизодическая микро- или макрогематурия, протеинурия менее 1г/л). Иммуносупрессивная терапия не показана.
3. Гипертонический вариант ГН (артериальная гипертония и протеинурия до 1 г/сутки, микрогематурия). АД не выше 130/80-85 мм рт.ст., а у больных с протеинурией более 1 г/сут – АД не выше 120-125/70-75 мм рт. ст.
4. Нефротический вариант ГН характеризуется массивной потерей белка (протеинурия более 3,5 г/сутки, гипопротеинемия, гиперхолестеринемия и отеки). Требует агрессивной иммуносупрессивной терапии.
5. Смешанный вариант течения ГН. Агрессивная иммуносупрессивная терапия абсолютно показана, цитостатики предпочтительны.
Классификация по МКБ 10
Гломерулярные болезни (N00 – N08)
N00 Острый нефритический синдром/острая(ый):
— гломерулонефрит
— гломерулярная болезнь
— нефрит
N01 Быстро прогрессирующий нефритический синдром
N02 Рецидивирующая и устойчивая гематурия
N03 Хронический нефритический синдром
N04 Нефротический синдром
N05 Нефритический синдром неуточненный
N06 Изолированная протеинурия с уточненным морфологическим поражением
N07 Наследственная нефропатия, не классифицированная в других рубриках
N08 Гломерулярные поражения при болезнях, классифицированных в других рубриках
Неспецифическая симптоматика в начале развития ОГН
Клиника ГН делится на неспецифическую симптоматику и специфическую. Неспецифическая симптоматика, это всё то, что касается клиники любого ГН. Она включает в себя уменьшение количества выделяемой мочи, пастозность лица, увеличение массы тела, тяжесть в области поясницы. Может быть незначительное повышение артериального давления. Очень важный фактор – возможно изменение цвета мочи (потемнение мочи от цвета крепкого чая и иногда до цвета «мясных помоев», когда у пациента выраженная гематурия). Возможен небольшой субфебрилитет и ухудшение общего самочувствия – астения, недомогание, мышечные боли, чувство ломоты. Такие симптомы держатся недолго, характеризуют начало патологии, а их интенсивность может быть разной.
Постифекционный (острый, диффузный, пролиферативный) ГН
Представляет собой острый вариант ГН. Начинается внезапно, остро, примерно через 7 – 14 дней после перенесенной инфекции. Выражена клиника неспецифичного поражения: недомогание, тошнота и другие проявления интоксикации. Происходит фебрильное повышение температуры, выраженная отечность на лице, особенно в периорбитальной области. Гипертензия пациента может не беспокоить. Появляется олигурия, резкое снижение объема мочи и развивается гематурия, моча может приобретать цвет вплоть до «мясных помоев».
Ведущие жалобы:
— Дизурия. Учащенное мочеиспускание
— Жажда. Нарушение водно-электролитного баланса
— Одышка. Начинает формироваться левожелудочковая недостаточность
— Снижение диуреза. Выраженность колеблется до олигурии.
Продолжается от 1–3 недель до месяца. Происходит нарушение внутрипочечной гемодинамики, что является прогностически плохим фактором.
Локализация отеков, как правило, на лице – параорбитальная зона. Важно помнить, что отеки у таких пациентов могут быть также в районе поясницы (особенно, если такие пациенты находятся на постельном режиме), отеки нижних конечностей. Редко происходит развитие гидроторакса и асцита. Встречаемость отеков у больных с ОГН – 100%.
Также при ОГН может развиться увеличение печени, левожелудочковая недостаточность и вследствие этого застой в легких, одышка, отслоение сетчатки.
Источник
