Отеки на ногах при псориаз
Причина заболевания
Версия развития псориаза – аутоиммунный процесс в организме. Главная роль при этом отводится провоцирующим факторам и нарушениям иммунной системы.
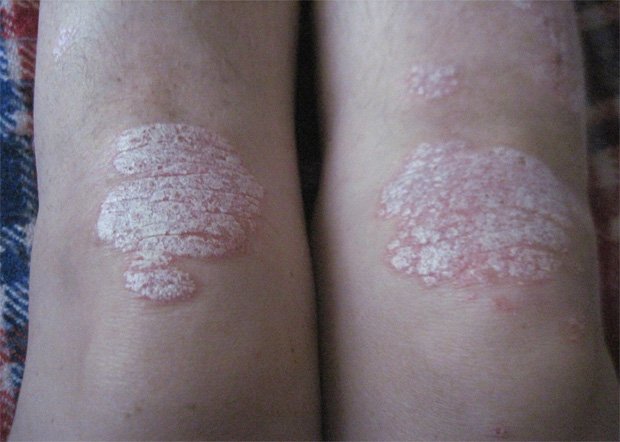
Частота появлений высыпаний псориаза на ногах обусловлена сухостью кожных покровов в области голени и ступней. Повышенная сухость и кожный зуд вызывают сильное шелушение эпидермиса в этих областях.
Важную роль в развитии заболевания играет и наличие микротравм кожного покрова. На месте повреждений начинают разрастаться клетки эпидермиса. При псориазе на этом этапе происходит нарушение дифференцировки клеток с преобладанием кератиноцитов.
Последние начинают сильно разрастаться и вызывать воспалительные процессы в окружающих тканях. На месте пролиферации кератиноцитов возникает папула, которая сливается с другими папулами, в результате чего образуется типичная псориатическая бляшка.
Клиническая картина
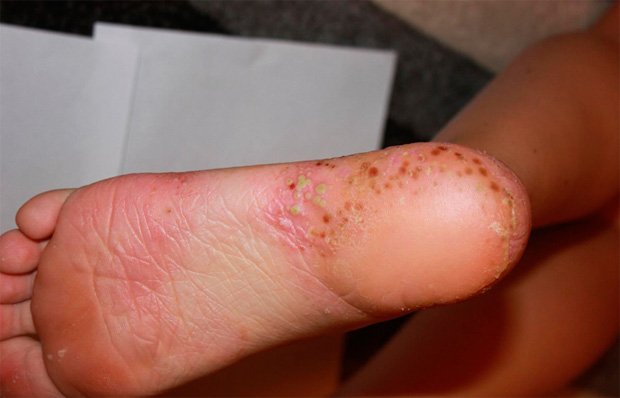
Псориаз ног проявляется наличием высыпаний на поверхности голени и подошвенной части ступней. В зависимости от того, как выглядит псориаз, различают следующие виды патологии:
- псориаз на поверхности голени;
- псориаз на стопах;
- псориаз на пальцах ног;
- псориатический артрит.
Псориаз на ступнях и ногах характеризуется следующими типичными признаками псориатических бляшек:
- Высыпания имеют плоскую поверхность.
- Папулы склонны к слиянию и образованию больших бляшек.
- На бляшках отмечается сильное шелушение.
- Преобладает бляшкообразующая форма папул.
- Псориаз на стопе характеризуется утолщением бляшек.
- Края высыпаний на голенях носят фестончатый, или полициклический характер, вызванный слиянием папул.
Особенности клинической картины псориаза стоп и ног обусловлены анатомическим утолщением и сухостью кожного покрова в этих областях.

Заболевание проходит несколько стадий развития:
- начальная стадия;
- стадия прогрессирования;
- стационарная стадия;
- стадия регрессии;
- стадия ремиссии.
На начальной стадии болезни появляются единичные папулы, часто на месте ссадин и микротравм кожи, например, на передней поверхности голени, которая быстро утолщается и воспаляется. На стадии прогрессирования увеличивается количество новых папул, в результате чего образуются псориатические бляшки.
В зависимости от этиологических факторов и индивидуального течения заболевания прогрессирующая стадия переходит в стационарное течение. При этом новые папулы и бляшки не образуются, а проявившееся высыпание переходит в активное воспаление и шелушение.
Затем бляшки регрессируют. При благоприятном течении болезни период высыпаний переходит в фазу ремиссии.
При появлении высыпаний на пятках и подошвах есть риск поражения ногтей, но они могут и самостоятельно изменяться, вне связи с кожными высыпаниями, например, на фоне псориатического артрита. При патологическом процессе на ногтях меняется их внешний вид, ногтевое ложе отекает, а ногтевая пластина утолщается и расслаивается.
При тяжелом течении заболевания вероятно вовлечение в воспалительный процесс и мелких суставов стоп. Клинически этот процесс проявляется развитием артропатии или артрита. Суставы увеличиваются в размерах, что приводит к деформации формы ноги (дактилит). Палец становится синюшным, отечным и в фазе острого воспаления напоминает сосиску с багровым оттенком.
Иногда встречается и воспаление тазобедренного и коленного суставов, что способно привести к инвалидизации больного.
Диагностика
При подозрении на псориатические высыпания требуется обратиться к врачу-дерматологу. Для установления диагностика следует внимательно изучить анамнез заболевания и провести внешний осмотр пациента.
При осмотре делают диагностические пробы на повышенный ангиогенез. Для этого соскабливают поверхность бляшки, в результате чего развивается интенсивная кровоточивость из раневой поверхности, проверяют и другие патогномоничные феномены (стеаринового пятна), оценивают поражение ногтей.
Для уточнения назначают гистологические исследования кожи на наличие характерных признаков псориаза (телец Рене).
Лечение
Псориаз любой локализации должен лечиться комплексно. Главное направление, как лечить псориаз на ногах – определяет лечащий врач. Терапия может быть общей и местной.
Лекарства от псориаза на ногах делятся на несколько фармакологических групп:
- глюкокортикоиды;
- нестероидные противовоспалительные средства;
- адсорбирующие вещества для приема внутрь;
- антигистаминные препараты;
- иммунодепрессанты;
- витаминные комплексы.
Псориаз лечат методами физиотерапии, а главная роль отводится лечению ультрафиолетовыми лучами (фототерапия).
При развитии изолированного псориаза стопы лечение предлагается местное с использованием мазей или кремов. Прежде чем лечить проявления псориаза на ногах, требуется определиться с активными компонентами лекарственных средств.
Препараты для местной терапии делят таким образом:
- гормональные (Дайвобет, Флукортолон, Флуцитонолол, Клобетазол);
- негормональные (Дайвонекс, Кальципотриол, Карталин, Нафталан, Псориазин).
Гормональные мази содержат глюкокортикостероидные гормоны, которые эффективны в отношении серьезного воспаления. Такие средства дополняют компонентами из других лекарственных групп: витамины А и D, антибиотики, антиоксиданты и регенерирующие средства.
Недостаток применения гормональных средств – их способность вызывать побочное действие. Главные побочные эффекты применения глюкокортикостероидов:
- привыкание с постепенным повышением терапевтической дозы;
- нарушение гормонального обмена (собственная вторичная надпочечниковая недостаточность при злоупотреблении кортикостероидами);
- повышенная нагрузка на печень и почки;
- нарушения кожного покрова (гиперпигментация, атрофия);
- снижение местного иммунитета;
- увеличение проницаемости сосудов.

Негормональные средства в зависимости от принадлежности к основной фармакологической группе подразделяются на:
- индифферентные средства (салициловая и цинковая мази);
- дегтярные мази;
- солидоловые мази (Карталин);
- витаминосодержащие комплексы (Дайвонекс, Кальципотриол);
- мази на основе нефтепродуктов (Нафталан);
- препараты, содержащие иприн (Псориазин);
- гомеопатические средства (Псориатен).
Негормональные мази не вызывают привыкания и характеризуются минимальными побочными действиями, поэтому их чаще всего назначают для стартового лечения псориаза.
Главный терапевтический эффект применения негормональных средств направлен на увлажнение и питание кожных покровов. Витаминные комплексы улучшают процессы регенерации клеточного эпителия и заживление псориатических бляшек.
При неэффективности местной терапии прибегают к фототерапии с применением химических фотосенсибилизаторов (светотерапия, ПУВА-терапия).
К системному лечению с применением гормональных средств приходят лишь после неудачных попыток местной терапии либо при наличии неоспоримых диагностических критериев, являющихся показаниями.
При лечении требуется избегать воздействия провоцирующих факторов и соблюдать щадящую диету.
Прогноз

Псориаз характеризуется медленно прогрессирующим течением с чередованием периодов рецидивов и ремиссий.
При правильном лечении можно достичь продолжительной ремиссии заболевания, что приводит к улучшению социального статуса и качества жизни пациентов.
Несвоевременное лечение или полное его отсутствие способно привести к развитию тяжелых форм болезни с инвалидизацией больного.
Главные проявления псориаза на ногах в виде типичных псориатических бляшек являются распространенной формой болезни.
Лечение заболевания должно быть ступенчатым, начинают с наименее безопасных для организма препаратов. Лишь при неэффективности местной негормональной терапии прибегают к использованию глюкокортикостероидов, в том числе для системного применения.
Источник
Причина заболевания
Версия развития псориаза – аутоиммунный процесс в организме. Главная роль при этом отводится провоцирующим факторам и нарушениям иммунной системы.
Частота появлений высыпаний псориаза на ногах обусловлена сухостью кожных покровов в области голени и ступней. Повышенная сухость и кожный зуд вызывают сильное шелушение эпидермиса в этих областях.
Важную роль в развитии заболевания играет и наличие микротравм кожного покрова. На месте повреждений начинают разрастаться клетки эпидермиса. При псориазе на этом этапе происходит нарушение дифференцировки клеток с преобладанием кератиноцитов.
Последние начинают сильно разрастаться и вызывать воспалительные процессы в окружающих тканях. На месте пролиферации кератиноцитов возникает папула, которая сливается с другими папулами, в результате чего образуется типичная псориатическая бляшка.
Клиническая картина
Псориаз ног проявляется наличием высыпаний на поверхности голени и подошвенной части ступней. В зависимости от того, как выглядит псориаз, различают следующие виды патологии:
- псориаз на поверхности голени;
- псориаз на стопах;
- псориаз на пальцах ног;
- псориатический артрит.
Псориаз на ступнях и ногах характеризуется следующими типичными признаками псориатических бляшек:
- Высыпания имеют плоскую поверхность.
- Папулы склонны к слиянию и образованию больших бляшек.
- На бляшках отмечается сильное шелушение.
- Преобладает бляшкообразующая форма папул.
- Псориаз на стопе характеризуется утолщением бляшек.
- Края высыпаний на голенях носят фестончатый, или полициклический характер, вызванный слиянием папул.
Особенности клинической картины псориаза стоп и ног обусловлены анатомическим утолщением и сухостью кожного покрова в этих областях.
Заболевание проходит несколько стадий развития:
- начальная стадия;
- стадия прогрессирования;
- стационарная стадия;
- стадия регрессии;
- стадия ремиссии.
На начальной стадии болезни появляются единичные папулы, часто на месте ссадин и микротравм кожи, например, на передней поверхности голени, которая быстро утолщается и воспаляется. На стадии прогрессирования увеличивается количество новых папул, в результате чего образуются псориатические бляшки.
В зависимости от этиологических факторов и индивидуального течения заболевания прогрессирующая стадия переходит в стационарное течение. При этом новые папулы и бляшки не образуются, а проявившееся высыпание переходит в активное воспаление и шелушение.
Затем бляшки регрессируют. При благоприятном течении болезни период высыпаний переходит в фазу ремиссии.
При появлении высыпаний на пятках и подошвах есть риск поражения ногтей, но они могут и самостоятельно изменяться, вне связи с кожными высыпаниями, например, на фоне псориатического артрита. При патологическом процессе на ногтях меняется их внешний вид, ногтевое ложе отекает, а ногтевая пластина утолщается и расслаивается.
При тяжелом течении заболевания вероятно вовлечение в воспалительный процесс и мелких суставов стоп. Клинически этот процесс проявляется развитием артропатии или артрита. Суставы увеличиваются в размерах, что приводит к деформации формы ноги (дактилит). Палец становится синюшным, отечным и в фазе острого воспаления напоминает сосиску с багровым оттенком.
Иногда встречается и воспаление тазобедренного и коленного суставов, что способно привести к инвалидизации больного.
Диагностика
При подозрении на псориатические высыпания требуется обратиться к врачу-дерматологу. Для установления диагностика следует внимательно изучить анамнез заболевания и провести внешний осмотр пациента.
При осмотре делают диагностические пробы на повышенный ангиогенез. Для этого соскабливают поверхность бляшки, в результате чего развивается интенсивная кровоточивость из раневой поверхности, проверяют и другие патогномоничные феномены (стеаринового пятна), оценивают поражение ногтей.
Для уточнения назначают гистологические исследования кожи на наличие характерных признаков псориаза (телец Рене).
Лечение
Псориаз любой локализации должен лечиться комплексно. Главное направление, как лечить псориаз на ногах – определяет лечащий врач. Терапия может быть общей и местной.
Лекарства от псориаза на ногах делятся на несколько фармакологических групп:
- глюкокортикоиды;
- нестероидные противовоспалительные средства;
- адсорбирующие вещества для приема внутрь;
- антигистаминные препараты;
- иммунодепрессанты;
- витаминные комплексы.
Псориаз лечат методами физиотерапии, а главная роль отводится лечению ультрафиолетовыми лучами (фототерапия).
При развитии изолированного псориаза стопы лечение предлагается местное с использованием мазей или кремов. Прежде чем лечить проявления псориаза на ногах, требуется определиться с активными компонентами лекарственных средств.
Препараты для местной терапии делят таким образом:
- гормональные (Дайвобет, Флукортолон, Флуцитонолол, Клобетазол);
- негормональные (Дайвонекс, Кальципотриол, Карталин, Нафталан, Псориазин).
Гормональные мази содержат глюкокортикостероидные гормоны, которые эффективны в отношении серьезного воспаления. Такие средства дополняют компонентами из других лекарственных групп: витамины А и D, антибиотики, антиоксиданты и регенерирующие средства.
Недостаток применения гормональных средств – их способность вызывать побочное действие. Главные побочные эффекты применения глюкокортикостероидов:
- привыкание с постепенным повышением терапевтической дозы;
- нарушение гормонального обмена (собственная вторичная надпочечниковая недостаточность при злоупотреблении кортикостероидами);
- повышенная нагрузка на печень и почки;
- нарушения кожного покрова (гиперпигментация, атрофия);
- снижение местного иммунитета;
- увеличение проницаемости сосудов.
Негормональные средства в зависимости от принадлежности к основной фармакологической группе подразделяются на:
- индифферентные средства (салициловая и цинковая мази);
- дегтярные мази;
- солидоловые мази (Карталин);
- витаминосодержащие комплексы (Дайвонекс, Кальципотриол);
- мази на основе нефтепродуктов (Нафталан);
- препараты, содержащие иприн (Псориазин);
- гомеопатические средства (Псориатен).
Негормональные мази не вызывают привыкания и характеризуются минимальными побочными действиями, поэтому их чаще всего назначают для стартового лечения псориаза.
Главный терапевтический эффект применения негормональных средств направлен на увлажнение и питание кожных покровов. Витаминные комплексы улучшают процессы регенерации клеточного эпителия и заживление псориатических бляшек.
При неэффективности местной терапии прибегают к фототерапии с применением химических фотосенсибилизаторов (светотерапия, ПУВА-терапия).
К системному лечению с применением гормональных средств приходят лишь после неудачных попыток местной терапии либо при наличии неоспоримых диагностических критериев, являющихся показаниями.
При лечении требуется избегать воздействия провоцирующих факторов и соблюдать щадящую диету.
Прогноз
Псориаз характеризуется медленно прогрессирующим течением с чередованием периодов рецидивов и ремиссий.
При правильном лечении можно достичь продолжительной ремиссии заболевания, что приводит к улучшению социального статуса и качества жизни пациентов.
Несвоевременное лечение или полное его отсутствие способно привести к развитию тяжелых форм болезни с инвалидизацией больного.
Главные проявления псориаза на ногах в виде типичных псориатических бляшек являются распространенной формой болезни.
Лечение заболевания должно быть ступенчатым, начинают с наименее безопасных для организма препаратов. Лишь при неэффективности местной негормональной терапии прибегают к использованию глюкокортикостероидов, в том числе для системного применения.
Отеком называют скопление в тканях избыточного количества жидкости. Причины такого явления могут быть самыми различными.
Выделяют общий отек, который происходит по причине почечных заболеваний, проблем с сердечнососудистой системой, беременности, употребления воды и соли в избыточном количестве, частый прием аспирина или стероидов, сосудорасширяющих средств или эстрогенов. Общий отек часто сопутствует нарушенному обмену веществ или при нарушении питания, например, так называемые голодные отеки.
Отек общего характера, который можно диагностировать визуально, говорит о накоплении от четырех до девяти литров излишней жидкости в организме.
Отек может носить местный характер, ограничиваясь одним органом или участком тела. Такой отек может возникнуть, например, при тромбофлебите.
Различные патологии почек становятся причиной сильных отеков ног. Обычно отек распространяется на обе ноги и располагается чаще всего с тыльной стороны конечности. Он не сопровождается зудом, местным повышением температуры и болью. Но при этом отмечается некоторая припухлость век, темные круги под глазами, а также изменение цвета мочи и снижение ее общего количества.
Острая респираторная инфекция также является причиной последующих отеков ног. Это говорит о том, что заболевание прошло с осложнением на почки.
Различные заболевания кишечника также могут являться причиной отеков. Визуально они похожи на почечные, но сопровождаются диареей, а не изменениями частоты и объемов мочеиспускания.
Варикозные болезни — одна из частых причин появления отеков. Отеки образуются постепенно и не сразу становятся заметны. Вертикальное положение в течение длительного времени, провоцирует их усиление, обычно отеки проявляются к вечеру. К утру после отдыха они исчезают, но могут проявиться опять во второй половине дня. Наличие и прогрессирование других сопутствующих заболеваний, приводит к тому, что отеки становятся более выраженными. Часто такие отеки сопровождаются образованием на коже язвочек и пигментных пятен. При этом отек несимметричен и может быть расположен лишь на одной конечности. Нарушение оттока крови и повышенное давление внутри вен при этом заболевании и являются причиной появления отека. При длительном застое крови, давление нарастает изначально в крупных венах, а потом и в мелких ссудах. Высокое давление в капиллярах приводит к выжиманию жидкости в ткань из сосудов, так и образуется отек.
Отечность на ногах может быть свидетельством и других заболеваний. Например, явно выраженная отечность мягких тканей как одной, так и обеих конечностей, не проходящий до нескольких суток, не характерен для варикоза. Причиной такого поражения одной конечности может быть, например, острый тромбоз глубоких вен, а при поражении обеих конечностей — тромбоз или даже острая сердечная недостаточность. Что касается тромбоза глубоких вен, то он может возникать и как осложнение при варикозном расширении вен.
Сигналами организма о наличии как острой, так и хронической сердечной недостаточности могут быть отеки при длительном хождении или стоянии, учащенный пульс, отдышка, хрипы в легких. Отек в таком случае обычно распространяется снизу вверх и нарастает к вечеру.
Отек при сердечной недостаточности отличают характерные особенности. Главная из них, это явная зависимость от положения тела. При движении отеки располагаются симметрично по обеим ногам, тогда как у лежачего больного отекает поясничная область.
В случае нарушении функций щитовидной железы так же могут появляться упругие, без ямок при надавливании отеки в нижних частях голеней. Также при этом может наблюдаться отечность языка и плеч, сонливость, вялость, склонность к запорам и зябкость.
- Когда причинной отека является простая усталость и неудобная обувь, отек помогут снять следующие упражнения.
- По несколько минут в день, сидя или стоя, прижимайте к полу — то носок, то пятку попеременно.
- Одну — две минуты походите на носочках.
- Босыми ногами старайтесь поднять маленький шарик или карандаш с пола.
- Попеременно сжимайте и растопыривайте пальцы ног.
- Совершайте ступнями вращательные движения попеременно в разные стороны.
Ждем Вас:390035, гор. Рязань, ул. Братиcлавская, дом 9
Нам можно позвонить:
тел/факс в Рязани -+7 4912 764598
новый телефон для справок +7 4912 996774
тел -+7 910 5763789
+7 964 1603789
БЕСПЛАТНЫЙ ТЕЛЕФОН ДЛЯ ЖИТЕЛЕЙ РОССИИ
— 8 8005003789
Наши продукты продаются в Рязани:
— Аптека №4. ул. Семашко. дом 5
«24K The Secret» (Секрет 24-го Карата ) заставляет организм запускать уникальные функции самовосстановления организма человека, создавать мощный лимфодренаж и микроциркуляцию крови на уровне клетки, регенерацию мышечной и межсуставной активности, процессов метаболизма путём воздействия всех составляющих этого уникального продукта, базированного на применении самых современных израильских биотехнологий.
Основа 100% натуральной Иловой ФИТОаппликации «24К The Secret» (Секрет 24-го Карата ) — ил Мёртвого моря, биотехнологии, уникальные экстракты и масла Иудейской пустыни, Шотландского высокогорья и Альпийских лугов из следующих трав: — Аллой, Адамов Корень, Девясил, Донник, Лавровый лист, Омела, Полынь, Розмарин, Эвкалипт, Эфедра
Компоненты: камфара, салициловая кислота, прополис, глицерин, ароматические масла, биомикрокапсулы с витаминами А и Е, маслом бурачника (Borage oil).
Источник
