Отеки беременных клиника диагностика лечение
Водянка
беременных проявляется стойкими отеками
и является самым ранним симптомом
гестоза. Задержка жидкости в организме
беременных на первых этапах развития
болезни связана в большей мере не с
нарушением выделительной функции почек,
а с расстройством водно-солевого обмена,
задержкой солей натрия, повышенной
проницаемостью сосудистой стенки, за
счет гормональной дисфункции (увеличение
активности альдостерона и антидиуретического
гормона).
Различают
скрытые и явные отеки. О скрытых отеках
свидетельствует патологическая (300 г и
более за неделю) или неравномерная
еженедельная прибавка массы тела. Явные
видимые отеки по их распространенности
различаются по степеням: I степень —
отеки нижних конечностей; II степень —
отеки нижних конечностей и живота; III
степень — отеки ног, стенки живота и
лица; IV степень — анасарка. Вследствие
снижения диуреза и задержки жидкости
в организме беременной быстро нарастает
масса тела, снижается диурез, отмечается
никтурия. Отеки начинаются обычно с
области лодыжек, затем постепенно
распространяются вверх. У некоторых
женщин одновременно с лодыжками начинает
отекать и лицо, которое становится
одутловатым. Черты лица грубеют, особенно
заметны отеки на веках глаз. При их
распространении на живот над лобком
образуется тестоватая полушка. Нередко
отекают половые губы. Утром отеки менее
заметны, потому что во время ночного
отдыха жидкость равномерно распределяется
По всему телу. За день (в силу вертикального
положения) отеки спускаются На нижние
конечности, низ живота. Возможно
накопление жидкости в «Розных полостях.
Даже
при выраженных отеках общее состояние
и самочувствие беремен-«ых продолжает
оставаться хорошим, жалоб они не
предъявляют, а при Клиническом и
лабораторном исследованиях не
обнаруживается существенных отклонений
от нормы. Зарубежные авторы относят
отеки к физиологическому явлению,
поскольку считается, что они не оказывают
особого влияния на исход беременности,
перинатальную заболеваемость и смертность
при условии, если у матери не происходит
развития гипертензии и протеинурии.
Однако только у 8—10% пациенток отечный
синдром не переходит в следующую стадию
заболевания. У остальных к отекам
присоединяются гипертензия и протеинурия.
Поэтому отеки следует относить к
патологическому явлению.
Диагностика
водянки беременных основывается на
обнаружении отеков во время беременности,
не зависящих от экстрагенитальных
заболеваний. Для правильной оценки
водянки беременных необходимо исключить
заболевания сердечно-сосудистой системы
и почек, при которых также возможна
задержка жидкости в организме.
О
задержке жидкости в тканях при водянке
дополнительно свидетельствует увеличение
окружности голеностопного сустава на
1 см и более в течение недели, а также
наличие отечности пальцев и положительного
симптома кольца: кольцо, которое обычно
носят на среднем или безымянном пальце,
приходится надевать на мизинец. Правильное
представление о накоплении в организме
жидкости можно получить, сопоставляя
ежедневное количество выпитой и
выделенной жидкости, или измеряя в
динамике массу тела беременной.
Соседние файлы в предмете Акушерство и гинекология
- #
- #
Источник
Отеки при беременности: виды, причины, диагностика, лечение. Многие женщины во время периода беременности начинают страдать от различного рода отеков. Встает вопрос: «Что является причиной отеков и что делать, чтобы от них избавиться?». В этой статье мы постараемся помочь будущим мамочкам в этом вопросе. Мы расскажем о видах отеков, симптомах, причинах, опасностях, с ними связанных, ну и, конечно же, о методах лечения данного заболевания. Итак, начнем.
Виды отеков
Отеки при беременности у женщин в период беременности можно разделить на два вида: физиологические и патологические.
- Физиологические отеки появляются чаще всего из-за увеличенных физических нагрузок, жары и чрезмерного употребления соли, которая мешает выводу жидкости из организма женщины.
- Патологические же отеки появляются при нарушении в организме женщины водно — соленого обмена, а также могут указывать на наличие гестоза или другие нарушения жизнедеятельности ряда внутренних органов.
Физиологические сами по себе могут быть малозаметны и прослеживаются в области стоп и кистей рук. При надавливании на отекшие части тела можно почувствовать давление скопившейся жидкости на мягкие ткани. Физиологические отеки в области ног могут проявляться у женщин, страдающих варикозным расширением вен, а также у женщин с избыточным весом из-за еще большей нагрузки на них.
Патологические отеки проявляются в более тяжкой форме. Отекать могут не только руки и ноги, а также живот и лицо. Самым сложным является генерализированный (общий) отек, когда отек мягких тканей прослеживается в большей части отделов женского тела. Этот отек по праву носит название «водянка».
Отеки в области рук и пальцев
Отеки при беременности / Нередко беременная женщина может услышать рекомендацию снять на время беременности обручальное и другие кольца, т.к. опухание рук у женщин в положении – явление не редкое. Обручальное кольцо бывает просто невозможно снять обычным способом, и когда оно уже начинает просто врезаться в кожу, некоторым приходится его просто разрезать.
Часто причиной возникновения отеков рук могут стать патологические отклонения в работе почек. Если женщина еще до беременности страдала заболеваниями почек, ей обязательно следует предупредить об этом своего врача, и при первых же симптомах обратиться к нему и сдать анализ мочи. При подтверждении диагноза врач, возможно, назначит уже стационарное лечение.
Ближе к третьему месяцу беременности женщина из-за опуханий рук может начать страдать синдромом запястного канала. Это проявляется в виде болей и онемении в области запястья, также появляется зуд, слабость пальцев, дрожь в руках. Данный синдром – это повод обратиться к врачу, однако не лишним будет знать, как снимать данные проявления.
При первых же неприятных ощущениях необходимо потрясти кистями рук, далее поднять руки к верху для обеспечения оттока крови. Затем спокойно положить руки на мягкую поверхность. Если синдромы начали проявляться во время сна, женщине следует просто поменять положение тела. Руки должны лежать прямо и свободно, их ничто не должно передавливать.
Однако если уже после родов данный синдром не прошел и периодически вторгается в жизнь женщины, тогда, скорее всего, придется решать этот вопрос освобождения нерва уже операбельным путем.
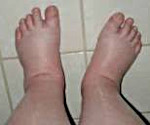
Отеки ног
Отеки при беременности. При отечности ног увеличивается риск появления венозных звездочек, так называемого варикозного расширения вен. Чаще всего опухания ног мучают уже в течение третьего триместра беременности. Лодыжки и ступни ног в течение всего дня отекают. Если ночью отек спадает, то особой опасности он не несет. Однако бывает так, что и после ночи отечность ног никуда не ушла. В этом случае необходимо обратиться к своему врачу, чтобы тот выяснил причину, т.к. в этом случае может быть под угрозой жизнь ребенка, особенно если отекают не только ноги, но также от этого страдают пальцы рук и лицо.
Отек лица
Чаще всего из-за сбоев в работе почек на лице в области глаз появляются отечности, и припухают веки. Также у многих беременных женщин прослеживается отечность носа, когда при повышенной сухости в носу и зуде отекает носовая слизистая. Этот отек по ощущениям схож с насморком, однако он появляться в одно и то же время (к примеру, или только утром, или только вечером, или только ночью). Он может проявляться на разных сроках беременности, у некоторых женщин длясь аж весь период. Сам по себе он не несет никакого вреда женщине, если не связан с какими-либо осложнениями. Однако не стоит забывать, что при затрудненном дыхании кислорода ребенку поступает меньше, а это уже чревато последствиями.
В случае лечения отека лица необходимо удостовериться, что это действительно отечность, а не, допустим, аллергическая реакция на что-либо. Вместе с носом могут отекать губы. При этом необходимо обратиться к кардиологу, особенно если губы начали синеть, т.к. причиной такого поведения организма может стать проблема с сердцем.
Каковы причины отеков?
Отеки при беременности. Причины отеков у беременных женщин достаточно разнообразны. Увеличение матки во время беременности приводит к тому, что она, увеличиваясь в размерах, начинает давить на другие органы и мягкие ткани. При этом происходит нарушение кровотока в сосудах, вследствие чего появляется отек.
Второй причиной может быть истончение кровеносных сосудов, которые из-за нарушения кальциевого обмена в организме женщины становятся тоньше, чем до беременности. При этом тонкие стенки сосудов начинают усиленно пропускать жидкость в мягкие ткани, провоцируя отек.
Следующей причиной является начинающий тромбоз. При этом место отека краснеет, и появляются болевые ощущения. Чаще всего это происходит в области ног.
Декомпенсация в сердечном отделе также является причиной отеков, указанных выше. В этом случае не исключена, а скорее даже предписана экстренная госпитализация.
Легкий физиологический отек появляется при злоупотреблении соленой пищей и увеличении физической нагрузки.
Патологический отек, который заканчивается водянкой, может быть спровоцирован генетической предрасположенностью организма, а также стрессом и нарушением нейроэндокринной регуляции.
Диагностика
Определение скрытого отека производится двумя способами. Первый возможен при регулярном взвешивании. Излишняя прибавка в массе более чем на 300гр в неделю может указывать на скрытый отек. Второй способ предполагает введение врачом ¼ мл физраствора подкожно. Если через 40 мин. физраствор полностью не рассосался, это также свидетельствует на наличие отека.
Увеличение в обхвате голеностопной окружности больше 1см в неделю тоже указывает на отек.
Ну и последний способ в домашних условиях удостовериться, что у вас отек – это сопоставить количество выпитой за сутки жидкости с собранной за сутки мочой. Это количество должно быть примерно одинаковым. Если разница будет 150 мл и больше, значит внутренний отек гарантирован.
Какой вред могут нанести отеки?
Отеки при беременности. Те отеки, которые появляются в течение дня, но к утру спадают, и после сна их уже нет, опасности в себе не несут. Но если к утру отеки не спали, а наоборот усугубились, не откладывайте поездку к врачу, т.к. это может свидетельствовать начало гестоза, во время которого отеки увеличиваются, повышается давление, вместе с мочой происходит выведение белка из организма, появляются судороги. Первая стадия гестоза еще не так опасна, но на четвертой происходит старение плаценты и появляется реальная опасность гибели матери и ребенка.
Лечение отеков у беременных
Избавиться от физиологических отеков поможет бессолевая диета и контроль суточного употребления воды. Употребление малого количества жидкости в день может вызвать такую реакцию организма, при которой жидкость будет накапливаться в мягких тканях впрок.
Помочь в борьбе с патологическими отеками может врач, назначив специальную диету, опираясь на результаты анализов. Также в любом случае не стоит забывать, что «движение — это жизнь» и бережная физкультура всегда будет не лишней.
Медикаментозное лечение
В домашних условиях медикаментозное лечение особо не практикуется, т.к. лекарств против отечности в аптеке не купишь. Обычно для выведения жидкости из организма используют различные мочегонные препараты, однако во время беременности такие лекарства применять запрещено. Поэтому если диетические способы не подходят, а отеки все увеличиваются, лечащий врач, скорее всего, назначит госпитализацию.
При стационарном лечении назначаются капельницы на основе препаратов, направленных специально на укрепление сосудов. А также капельницы с использованием липолиевой кислоты и других витаминов, в состав которых обязательно будут входить магний и витамин Е. При гомеопатических расстройствах в состав лечения также входит хлорид натрия, однако только после дополнительного обследования, т.к. данный препарат влияет на жизненно важные органы.
Альтернативное лечение
К альтернативным методам лечения можно отнести лечение народными средствами, йогу, иглоукалывания. Однако данные методы должны быть одобрены личным врачом, т.к. они могут иметь противопоказания при применении в отношении к беременной женщине.
Народные методы лечения заключаются в применении различных трав.
Например:
- Хорошим средством является настой из таких растений, как: толокнянка, брусника, медвежье ушко, боярышник, хвощ. Однако при заболевании почек данный настой не рекомендуется.
- При отеках очень хорош настой из корня петрушки. На один стакан воды одну столовую ложку корня. Наставать ночь.
- Также можно пить настой, залив кипятком кукурузные рыльца, а часа через 2 добавив мед (опять же если нет на мед противопоказаний). Применять по 1 ложке каждые 3 часа в течение дня.
- Обычный зеленый чай является хорошим мочегонным средством.
- У врача также можно уточнить специальные травяные сборы, которые легко купить в любой аптеке.
- Если при приеме трав самочувствие ухудшится, то от их применения стоит сразу отказаться и обратиться к врачу.
Диета при отечности
При диете предусмотрен отказ от таких продуктов питания, как: сыры, колбасы, различные копчености, жирных высококалорийных продуктов, например, тортов и мороженого, халвы. Запрещены жареные блюда, помидоры, квашеная капуста, соленые огурцы, селедка, соленые орехи и т.д. Нужно есть больше овощей и фруктов, хотя от животной пищи полностью отказываться ни в коем случае нельзя, т.к. ребенку необходимо большое количество белка.
Употребление воды в течение дня также должно быть достаточным. Количество жидкости зависит от срока беременности, в среднем это 2 л в день. Однако при питье нужно отказаться от кофе и газировки. Соки желательно употреблять в свежевыжатом виде, а не из «тетра пака». При отеках хорош брусничный и клюквенный морс, а также десятичасовой настой из кураги. В ежедневном рационе должны присутствовать яблоки и творог.
Профилактика отечности при беременности
К профилактике можно отнести ежедневные прогулки, легкую зарядку, равномерные физические нагрузки и правильное питание. Контроль выпиваемой жидкости: в первые два триместра 2л, в третьем сократить почти вдвое. Полноценный отдых и здоровый сон около 10 часов (также в расписании дня должен присутствовать дневной сон).
Регулярное взвешивание поможет вычислить нежелательные процессы. Чтобы женщина себя хорошо чувствовала, роды прошли легче, а ребенок был здоров, она должна за весь период беременности набрать в среднем не более 12-ти кг. Сверхнорма указывает либо на наличие внутренних отеков, либо на лишний вес у ребенка. И то, и другое не желательно.
Также важно не забывать укреплять сосуды. С этим помогут консультации врача, рекомендации которого будут основаны на сроке беременности и имеющихся противопоказаниях.
Рекомендуемые статьи:
- Вирусные заболевания при беременности
- Капли в нос при беременности
- Лавровый лист при беременности
- Энтеросгель при беременности
- Вторые роды
Источник
Водянка беременных проявляется стойкими отеками и является самым ранним симптомом гестоза. Задержка жидкости в организме беременных на первых этапах развития болезни связана в большей мере не с нарушением выделительной функции почек, а с расстройством водно-солевого обмена, задержкой солей натрия, повышенной проницаемостью сосудистой стенки, за счет гормональной дисфункции (увеличение активности альдостерона и антидиуретического гормона).
Различают скрытые и явные отеки. О скрытых отеках свидетельствует патологическая (300 г и более за неделю) или неравномерная еженедельная прибавка массы тела. Явные видимые отеки по их распространенности различаются по степеням: I степень — отеки нижних конечностей; II степень — отеки нижних конечностей и живота; III степень — отеки ног, стенки живота и лица; IV степень — анасарка. Вследствие снижения диуреза и задержки жидкости в организме беременной быстро нарастает масса тела, снижается диурез, отмечается никтурия. Отеки начинаются обычно с области лодыжек, затем постепенно распространяются вверх. У некоторых женщин одновременно с лодыжками начинает отекать и лицо, которое становится одутловатым. Черты лица грубеют, особенно заметны отеки на веках глаз. При их распространении на живот над лобком образуется тестоватая полушка. Нередко отекают половые губы. Утром отеки менее заметны, потому что во время ночного отдыха жидкость равномерно распределяется По всему телу. За день (в силу вертикального положения) отеки спускаются На нижние конечности, низ живота. Возможно накопление жидкости в «Розных полостях.
Даже при выраженных отеках общее состояние и самочувствие беремен-«ых продолжает оставаться хорошим, жалоб они не предъявляют, а при Клиническом и лабораторном исследованиях не обнаруживается существенных отклонений от нормы. Зарубежные авторы относят отеки к физиологическому явлению, поскольку считается, что они не оказывают особого влияния на исход беременности, перинатальную заболеваемость и смертность при условии, если у матери не происходит развития гипертензии и протеинурии. Однако только у 8—10% пациенток отечный синдром не переходит в следующую стадию заболевания. У остальных к отекам присоединяются гипертензия и протеинурия. Поэтому отеки следует относить к патологическому явлению.
Диагностика водянки беременных основывается на обнаружении отеков во время беременности, не зависящих от экстрагенитальных заболеваний. Для правильной оценки водянки беременных необходимо исключить заболевания сердечно-сосудистой системы и почек, при которых также возможна задержка жидкости в организме.
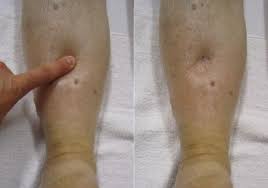
О задержке жидкости в тканях при водянке дополнительно свидетельствует увеличение окружности голеностопного сустава на 1 см и более в течение недели, а также наличие отечности пальцев и положительного симптома кольца: кольцо, которое обычно носят на среднем или безымянном пальце, приходится надевать на мизинец. Правильное представление о накоплении в организме жидкости можно получить, сопоставляя ежедневное количество выпитой и выделенной жидкости, или измеряя в динамике массу тела беременной.
Источник

Водянка беременных – одно из проявлений позднего токсикоза, характеризующееся скоплением жидкости в мягких тканях при отсутствии протеинурии и артериальной гипертензии. Основными симптомами данного состояния являются стойкие отеки, ухудшение общего самочувствия, нарушение работы сердечно-сосудистой системы. Клиническая диагностика водянки беременных заключается в объективном осмотре женщины, контроле над прибавкой массы тела. Дополнительно используются лабораторные анализы, УЗИ. Лечение водянки беременных проводится в амбулаторных условиях с назначением медикаментозной терапии. В тяжелых случаях показана госпитализация.
Общие сведения
Водянка беременных – форма ОПГ-гестоза, развивающаяся вследствие нарушения водно-солевого баланса. При этом наблюдается повышение проницаемости сосудистых стенок и выход плазмы в межклеточное пространство. Как следствие, нарушаются реологические характеристики крови, отмечается повышение гематокрита, гемоглобина. Такие изменения при водянке беременных ведут к расстройству маточно-плацентарного кровообращения и нередко провоцируют хроническую гипоксию плода. Примерно в 25% случаев данная акушерская патология приводит к развитию нефропатии беременных. Диагностируется водянка беременных преимущественно при многоплодии, первые признаки обычно возникают в сроке 27-30 недель. Прогноз при данном диагнозе для матери и плода благоприятный.
Причины водянки беременных
Этиопатогенез водянки беременных до конца не изучен. Специалисты связывают происходящие в организме женщины изменения с нарушением нейроэндокринной регуляции, вследствие чего наблюдается расстройство кровообращения в капиллярной и прекапиллярной сети на фоне водно-солевого дисбаланса. В результате крово- и лимфоотток при водянке беременных замедляются, сосудистая стенка становится более проницаемой, возникают отеки. Таким образом, нарушение метаболизма является основной причиной данной формы ОПГ-гестоза. Наиболее склонны к развитию водянки беременных пациентки, страдающие избыточным весом, так как в этом случае изначально присутствует расстройство обменных процессов.
Водянка беременных зачастую возникает на фоне других экстрагенитальных патологий: артериальной гипертензии, сахарного диабета, эндокринопатий, заболеваний почек, легких. В группу риска также входят женщины, страдающие пороками сердца (при наличии анемии). Водянка беременных чаще диагностируется у пациенток с отягощенным анамнезом, если предыдущие вынашивания плода также сопровождались гестозами. Факторами, способствующими развитию водянки беременных, являются возраст матери младше 18 или старше 30 лет, наличие внутриутробной задержки плода, резус-конфликта. Не стоит исключать влияние негативных условий труда и пагубных привычек.
Классификация водянки беременных
Водянка беременных проявляется отёчностью мягких тканей вследствие скопления жидкости. Специалисты выделяют три стадии заболевания в зависимости от локализации и выраженности патологических симптомов:
- 0 – отечность отсутствует, на данном этапе водянка беременных носит скрытый характер, заподозрить ее можно только по снижению диуреза и быстрому увеличению массы тела.
- I – патология сопровождается незначительными отеками на нижних конечностях – стопах и голенях.
- II – отеки при водянке беременных распространяются на ноги и руки, иногда отмечается скопление свободной жидкости в зоне передней брюшной стенки.
- III – диагностируется анасарка (отечность всего тела), распространяющаяся абсолютно на все анатомические структуры, включая лицо.
Точно установить стадию развития водянки беременных может только акушер-гинеколог, сопоставив выявленные патологические симптомы с результатами лабораторных и инструментальных исследований, данными объективного осмотра.
Симптомы водянки беременных
Водянка беременных обычно возникает во второй половине гестации, клиническая картина зависит от степени прогрессирования болезни. На начальных этапах отмечается незначительная отечность конечностей, на запущенных стадиях отеки распространяются на все тело. Характерный признак водянки беременных – стремительное увеличение массы тела (более 300 г в неделю). При этом женщина ощущает жажду. Из-за задержки жидкости в организме позывы к мочеиспусканию становятся гораздо реже обычного. Общее состояние пациентки при водянке беременных удовлетворительное. Может присутствовать тахипноэ, тахикардия, повышенная утомляемость.
Кожа женщин, страдающих водянкой беременных, имеет глянцевый оттенок, что дает возможность визуально отличить данную патологию от проблем с почками. В последнем случае дерма будет бледной, при наличии заболеваний сердца – синюшной. Также при водянке беременных возникает симптом кольца – украшение начинает плотно прилегать к пальцу, его трудно снять, а порой даже прокрутить. Свидетельствовать о наличии отеков способна и обувь, больная предъявляет жалобы на то, что ранее удобные туфли или сапоги становятся тесными, не застегиваются, сдавливают конечности.
Диагностика водянки беременных
Заподозрить развитие водянки беременных можно путем постоянного контроля над весом женщины. В норме недельная прибавка составляет 300 г, при данном заболевании этот показатель увеличивается до 400-700 г. Также показано отслеживание суточного диуреза. При водянке беременных наблюдается учащение ночного мочеиспускания, при этом объем выделений будет на 75 мл больше, чем обычно. Однако суточный диурез постоянно уменьшается. Такой признак является характерным именно для водянки беременных. При лабораторном исследовании мочи протеинурия не выявляется.
При водянке беременных женщинам назначают общий анализ крови. О наличии патологии свидетельствует повышение гемоглобина и уровня хлоридов, гипопротеинемия. В ходе диагностики водянки беременных проводится проба Мак-Клюра-Олдрича (выполняется внутрикожная инъекция 0,2 мл физраствора). Образовавшийся пузырь в норме рассасывается через 45-60 минут, при наличии патологии этот период составляет всего 15-20 минут. Из инструментальных методов при водянке беременных используется УЗИ. С его помощью удается обнаружить свободную жидкость в брюшной полости.
Лечение водянки беременных
Больные с водянкой беременных 0 и I стадии наблюдаются в амбулаторных условиях. Пациенткам показано строгое соблюдение питьевого режима, сбалансированное питание. Суточный объем потребляемой жидкости не должен превышать 1 л. Также при водянке беременных нужно ограничить количество соли до 3-4 г в день. В меню следует включить белковую пищу: мясо, рыбу, творог. Обязательным является присутствие свежих фруктов и овощей в ежедневном рационе. Кроме того, женщина, страдающая водянкой беременных, должна больше отдыхать.
Водянка беременных предполагает медикаментозное лечение. Назначаются седативные препараты, спазмолитики, десенсибилизирующие средства. Прием диуретиков при водянке беременных не рекомендуется, так как данные препараты способствуют выходу плазмы из кровеносного русла, что может способствовать усугублению отеков. При II-III стадии болезни ведение беременности продолжают в условиях стационара. Пациенткам также назначается консервативное лечение и постельный режим.
Прогноз и профилактика водянки беременных
Прогноз при водянке беременных благоприятный. Своевременно оказанная медицинская помощь и соблюдение предписаний врача позволяют доносить плод до 38-40 недель гестации и родить здорового младенца. Начинать профилактику водянки беременных следует еще на ранних этапах вынашивания. Прежде всего, следует определить, принадлежит ли женщина к группе риска по развитию данной патологии. Абсолютно всем пациенткам для предупреждения водянки беременных следует придерживаться сбалансированного питания, меню должно включать белковую пищу, овощи и фрукты.
Профилактика водянки беременных предполагает соблюдение режима труда и отдыха. Спать женщине нужно не менее 10 часов в сутки, обязателен дневной отдых на протяжении 60 минут. Следует придерживаться активного образа жизни – заниматься плаванием, ходьбой, гимнастикой, если для них нет противопоказаний. Больным, которые принадлежат к группе риска по развитию водянки беременных, назначаются препараты, способствующие восстановлению свойств клеточных мембран.
Источник