Отек задней черепной ямки
Доступность и распространенность рентгеновской компьютерной томографии (КТ), а также и магнитно-резонансной томографии (МРТ) привели к значительному росту выявляемости опухолей головного мозга [ОГМ] (в т.ч. в задней черепной ямке [ЗЧЯ]) у лиц пожилого и старческого возраста (ЛПСВ) и в то же время значительно снизили интерес к анализу неврологических проявлений внутричерепных новообразований, несмотря на то, что начальные проявления ОГМ имеют важнейшее значение при установлении как нозологического, так и предположительного гистобиологического диагноза. Наиболее часто первоначальную симптоматику ОГМ расценивают (в зависимости от ведущих симптомов и синдромов) как цереброваскулярную патологию, воспалительные поражения структур ЗЧЯ, как последствия черепно-мозговой травмы или как сосудистую деменцию, что приводит к запоздалой диагностике ОГМ (занимающих значительное место среди причин, приводящих к смерти ЛПСВ).
К важным причинам позднего выявления ОГМ у ЛПСВ относятся морфофункциональные изменения, присущие таким лицам, обусловленные естественными и приобретенными в течение жизни патологическими процессами в сочетании с неврологическими, психическими и соматическими нарушениями. Возрастное уменьшение объема головного мозга, расширение субарахноидальных пространств, уменьшение гидрофильности мозга являются основными факторами, предрасполагающими к длительному латентному течению ОГМ у больных пожилого и старческого возраста.
Проведенный Б.Д. Дюшеевым и соавт. (НИИ им. акад. Н.Н. Бурденко, 2014) ретроспективный анализ дебюта и последующего развития клинической картины опухолей ЗЧЯ как отображения процесса в его динамике позволил выделить 4 варианта (типа) течения опухолей указанной локализации:
острый тип — клиническая картина характеризуется апоплектиформным началом, нередко напоминающим клиническую картину острой цереброваскулярной патологии по типу церебрального инсульта; нарастание клинической симптоматики характеризуется бурным течением, как правило, с отсутствием моносимптомного периода: в начале заболевания внезапно появляются общемозговые и очаговые симптомы; подобное острое развитие клинической симптоматики наиболее характерно для больных с метастатическими новообразованиями ЗЧЯ (почти у каждого третьего больного), менее характерно для больных с первичными ОГМ ЗЧЯ невриномами и менингиомами (важным патогенетическим механизмом «острого» течения заболевания, т. е. декомпенсации состояния больных пожилого и старческого возраста в течение короткого времени, при этом типе опухолей, кроме острых нарушений ликвородинамики, следует признать большую роль сопутствующей патологии в виде недостаточности мозгового кровообращения на фоне гипертонической болезни и/или церебрального атеросклероза; иногда латентное течение новообразования на фоне сопутствующей патологии прерывается в результате осложнения или обострения сопутствующей патологии либо после легкой черепно-мозговой травмы);
подострый тип — развитие клинической картины опухолей ЗЧЯ отличается относительно быстрым темпом развития и прогрессирования общемозговой и локальной неврологической симптоматики (больные госпитализируются в нейрохирургическое учреждение в сроки не более чем через 1 год от начала клинических проявлений заболевания); подострый тип развития клинической картины заболевания также чаще наблюдается при метастатических опухолях ЗЧЯ, промежуточное положение занимают первичные внутримозговые опухоли ЗЧЯ (подострое течение заболевания имеет место у каждого десятого больного с невриномой ЗЧЯ и почти у каждого шестого больного с менингиомой ЗЧЯ);
ремиттирующий тип — развитие клинической картины опухолей ЗЧЯ характеризуется ослаблением или даже полным регрессом очаговых и общемозговых симптомов в клинической картине заболевания; непостоянство очаговых и общемозговых симптомов, появление отдельных симптомов только в периоды экзацербаций и последующий их регресс придают этому типу течения заболевания волнообразный характер; ремиссии в течение заболевания, придавая атипичность клинической картине ОГМ, нередко связанные с проводимым медикаментозным лечением, часто уводят клиницистов от своевременного установления нозологического диагноза, при этом наиболее часто подобное течение заболевания клиницисты трактуют как церебро-васкулярную патологию; среди факторов, определяющих наличие ремиссий при опухолях ЗЧЯ у ЛПСВ, следует отметить следующие: во-первых, кистозную дегенерацию этих опухолей с непостоянством гидро-динамического давления в полости кисты; во-вторых, ремиссии, которые в течении заболевания могут быть обусловлены излиянием кистозной жидкости в субарахноидальное пространство со спонтанной «декомпрессией» сдавленных ранее окружающих структур; в-третьих, несомненно, важная роль в возникновении ремиссий в течении заболевания принадлежит комплексу ряда компенсаторных реакций мозга и организма в целом (к последним могут быть отнесены: включение коллатерального кровообращения; улучшение ликворообращения как в субарахноидальном пространстве мозга, так и по водопроводу и/или через отверстия Люшка и Мажанди IV желудочка); нельзя не учитывать роль медикаментозной терапии, которая способствует оптимизации коллатерального мозгового кровообращения, уменьшает отек мозга, улучшает функцию сердечно-сосудистой системы; также важная роль принадлежит преморбидным анатомо-топографическим взаимоотношениям образований ЗЧЯ и локализации опухоли относительно ликворопроводящих путей; более частые ремиссии в течении заболевания отмечаются при первичных внутримозговых опухолях (кистозно-перерожденных ангиоретикулемах и астроцитомах) и доброкачественных экстрацеребральных опухолях (менингиомах и невриномах); ремиссии при метастатических поражениях ЗЧЯ крайне редки и кратковременны (чаще на фоне массивной дегидратационной терапии);
медленно-прогрессирующий (или бластоматозный) тип — развитие клинической картины характеризуется постепенным нарастанием первоначально возникших симптомов с последовательным присоединением локальных и общемозговых симптомов; длительность клинических проявлений при этом типе клинического течения всегда более 1 года; по медленно-прогрессирующему типу протекает большинство неврином и менингиом ЗЧЯ; однако медленно-прогрессирующий (бластоматозный) тип формирования клинической картины не исключает и метастатическое поражение ЗЧЯ.
Таким образом, начальные проявления ОГМ ЗЧЯ у ЛПСВ имеют важнейшее значение при установлении как нозологического, так и предположительного гисто-биологического диагноза. Многообразие вариантов клинического течения опухолей ЗЧЯ практически при всех гисто-биологических типах у ЛПСВ следует расценивать как проявление анатомо-физиологических особенностей, характерной сопутствующей полиморбидности у данной категории больных. Невриномы ЗЧЯ, как правило, дебютируют очаговыми симптомами. Менингиомы ЗЧЯ в отличие от неврином характеризуются большей пестротой очаговых первоначальных симптомов и заметным увеличением доли общемозговых симптомов в начальной фазе клинических проявлений ОГМ. Среди первоначальных симптомов метастатических и внутримозговых опухолей ЗЧЯ превалирует общемозговая симптоматика, очаговые симптомы в дебюте заболевания более свойственны срединной локализации этих новообразований.
Источник
Оглавление темы «Хирургия задней черепной ямки.»:
Алгоритм обследования при опухоли задней черепной ямки (мостомозжечкового угла, внутреннего слухового прохода)Хотя существует множество заболеваний, поражающих область задней черепной ямки, с большинством из них оториноларинголог общего профиля не сталкивается. В этой статье мы рассмотрим наиболее часто встречающиеся новообразования, поражающие седьмой и восьмой черепной нервы в области внутреннего слухового прохода и мостомозжечкового угла. Очень часто эти пациенты сначала обращаются или к оториноларингологу, или к врачу общей практики, поэтому важно вовремя поставить диагноз и начать правильное лечение (либо направить пациента к узкому специалисту). Также в этой статье мы обсудим два основных хирургических доступа к задней черепной ямке, ретросигмоидный (субокципитальный) и транслабиринтный. Дифференциальная диагностика опухолей мостомозжечкового угла:
а) Анатомия задней черепной ямки. VII (лицевой) и VIII (преддверно-улитковый) черепные нервы (ЧН) покидают ствол мозга на уровне выхода из корешков в области моста, проходят через мостомозжечковый угол (ММУ) и через внутреннее слуховое отверстие вступают в медиальную часть внутреннего слухового прохода (ВСП). Затем нервы следуют по ВСП до его дна (латеральной части). Лицевой нерв идет кпереди и выше от улитковой ветви ЧН VIII. Верхняя преддверная и нижняя преддверная ветви расположены кзади. Лицевой и верхний преддверный нерв спереди отделены от улиткового и нижнего преддверного нервов поперечным гребнем, расположенным у латерального края ВСП. Лицевой нерв отделен от верхнего преддверного нерва вертикальной костной перегородкой («гребень Билла», названный в честь доктора William House). Покинув ВСП, нервы следуют ко внутреннему уху, сосцевидному отростку или среднему уху, и, наконец, иннервируют улитку, преддверие и полукружные каналы, мышцы лица и внутреннего уха. Передняя нижняя мозжечковая артерия, ветвь базилярной артерии, также расположена в области мостомозжечкового угла (ММУ). Обычно от нее отходит ветвь к внутреннему уху, которая проходит через внутренний слуховой проход (ВСП) (лабиринтная или внутренняя слуховая артерия).
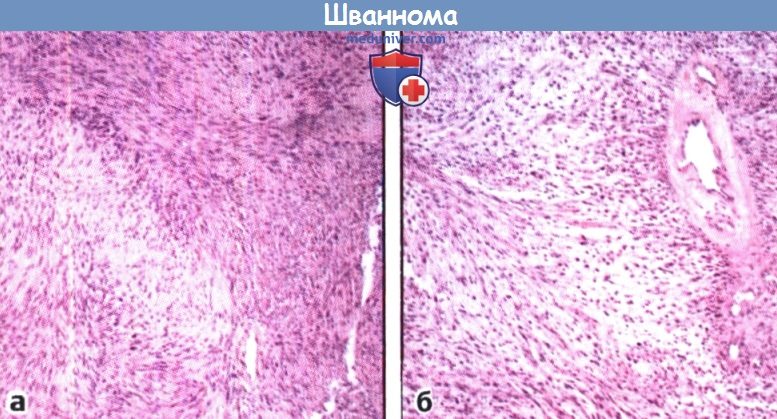
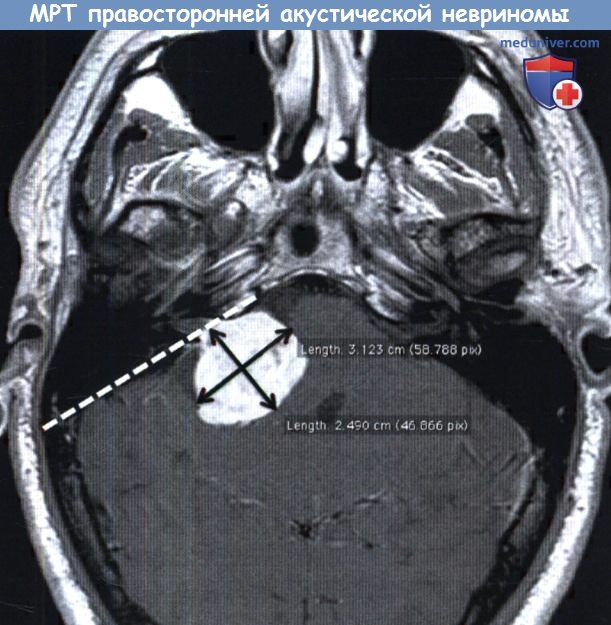
б) Эпидемиология опухолей задней черепной ямки. Наиболее распространенной опухолью мостомозжечкового угла (ММУ) является вестибулярная шваннома (ВШ), также известная под названием акустической невриномы. Частота встречаемости составляет около одного случая на 100000 человек. Второй по распространенности опухолью внутреннего слухового прохода (ВСП) является менингиома. Как правило, у женщин менингиомы встречаются в два раза чаще, чем у мужчин, обычно на пятом десятке жизни. Другие опухоли и заболевания встречаются значительно реже, но о них также следует помнить, потому что алгоритм лечения будет принципиально иным. в) Патогенез. Вестибулярная шваннома представляет собой новообразование, происходящее из шванновских клеток вестибулярной части VIII черепного нерва. Шванномы нижней ветви возникают примерно в два раза чаще шванном верхней ветви. Существует два характерных типа гистологического строения шванном, Антони невринома типа А и Антони невринома типа Б. Первый характеризуется наличием компактных клеток и телец Верокаи, в которых клеточные ядра выстраиваются в «палисадные» ряды вдоль безъядерных, чистых участков. Для типа В характерна более рыхлая строма, миксоидные изменения, меньшее число клеток. Обычно опухоли имеют смешанный тип строения, но с преобладанием типа А. Скорость роста вестибулярной шванномы (ВШ) вариабельна. Согласно исследованию Sughrue и соавт., которые проанализировали данные 982 пациентов из 34 публикаций, у которых имелся приемлемый слух, а размер опухоли не превосходил 2,5 см, средняя скорость роста составляла 2,9 ±1,2 мм/год, минимальный период наблюдения за пациентом составлял 26 месяцев. У пациентов с медленно растущими образованиями ( Менингиомы — это медленнорастущие опухоли, происходящие из арахноидального эндотелия. И несмотря на то, что большинство менингиом возникает спорадически, риск их появления выше у пациентов с нейрофиброматозом II типа (НФ 2) и дерматофитией, распространяющейся на волосистую часть кожи головы. Нейрофиброматоз II типа (НФ2) — генетическое заболевание, наследуемое по аутосомно-доминантному типу, развитие которого обусловлено мутацией гена на хромосоме 22 (22q12), которая вызывает нарушение строения белка-супрессора опухолевого роста, мерлина (также известен как шванномин). У пациентов с НФ2 повышен риск возникновения двусторонних вестибулярных шванном (ВШ) и других опухолей центральной нервной системы, в том числе менингиом, других шванном и эпендимом.
г) Анамнез и осмотр. Клинически опухоли мостомозжечкового угла (ММУ) и внутреннего слухового прохода (ВСП) обычно проявляются односторонним снижением слуха и односторонним тиннитусом. Пациент, у которого имеется асимметричная тугоухость или асимметричный тиннитус, должен насторожить врача в отношении патологии ретрокохле-арного отдела слухового анализатора. На настоящий момент не существует общепринятых рекомендаций о том, асимметрия какой степени должна стать поводом к проведению дополнительной диагностики, хотя работа в этом направлении ведется. Подозрение на новообразование должно возникнуть при наличии снижения слуха в 10 дБ и более на нескольких частотах, особенно в сочетании с плохой разборчивостью речи или поражением других черепных нервов. Всем пациентам с подозрением на опухоль латерального отдела основания черепа необходимо провести полный осмотр органов головы и шеи, в том числе отоскопию, а также собрать подробный анамнез. Следует уточнить у пациента следующие вопросы: время появления тугоухости и шума в ушах; наличие инфекционных заболеваний ушей в анамнезе; наличие в анамнезе операций на голове и шее; наличие жалоб на головокружение, шаткость, падения, нарушения координации, головные боли; сведения об опухолях головного мозга у родственников, в том числе акустических неврином и менингиом; наличие в анамнезе других опухолей нервной системы или любых злокачественных новообразований; наличие симптомов поражения других черепных нервов (например, гипестезия лица, диплопия, дисфагия, аспирация, дисфония, слабость языка или мышц плечевого пояса). Наличие лицевых болей или спазмов лицевой мускулатуры должно насторожить врача в отношении распространенной формы вестибулярной шванномы (ВШ) или наличия другой, более редкой опухоли ММУ. Для получения сведений о состоянии внутреннего уха у всех пациентов с подозрением на опухоль ретро-кохлеарного отдела необходимо исследовать состояние вестибулярного анализатора. Стандартное исследование должно включать определение спонтанного нистагма и индуцированного нистагма, желательно с использованием очков Френзеля, которые устраняют фиксацию взора; пробу с резким поворотом головы; пробу Дикса-Холлпайка, которая позволяет исключить доброкачественное позиционное пароксизмальное головокружение; пробу Ромберга; мозжечковые пробы; шаговый тест Фукуды. У пациентов с вестибулярной шванномой (ВШ) часто обнаруживают корректирующие саккады при повороте головы в сторону опухоли; резкое вращение головы вызывает нистагм с быстрой фазой, направленной в здоровую сторону; смещение в большую сторону при проведении шагового теста Фукуды. У пациентов с крупными опухолями могут отмечаться признаки дисфункции мозжечка, гипестезия лица, исчезновение роговичного рефлекса, которые вызваны нарушением работы ЧН V, а также симптомы, связанные с повреждением других черепных нервов.
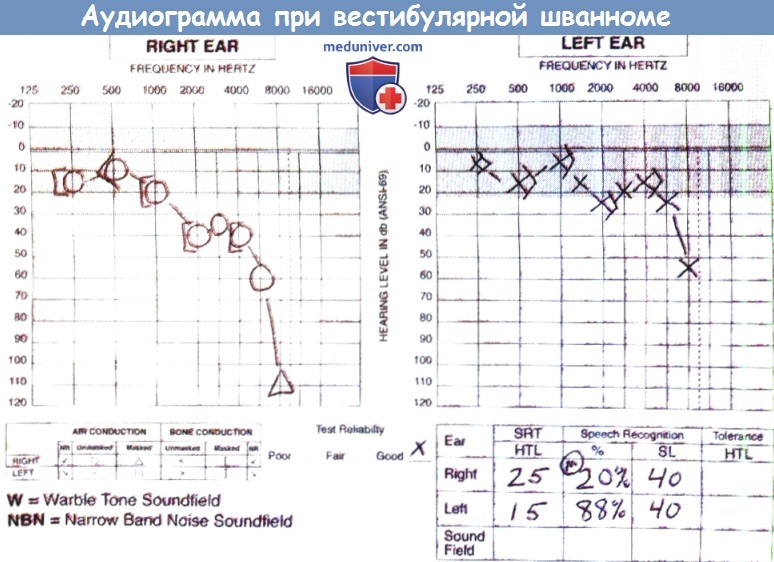
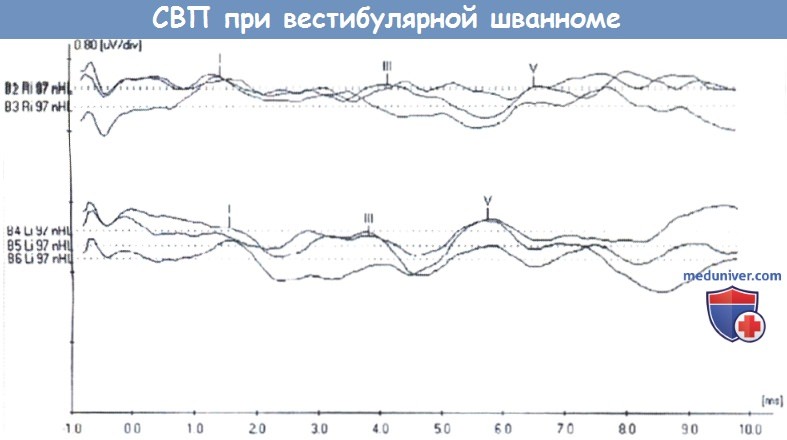
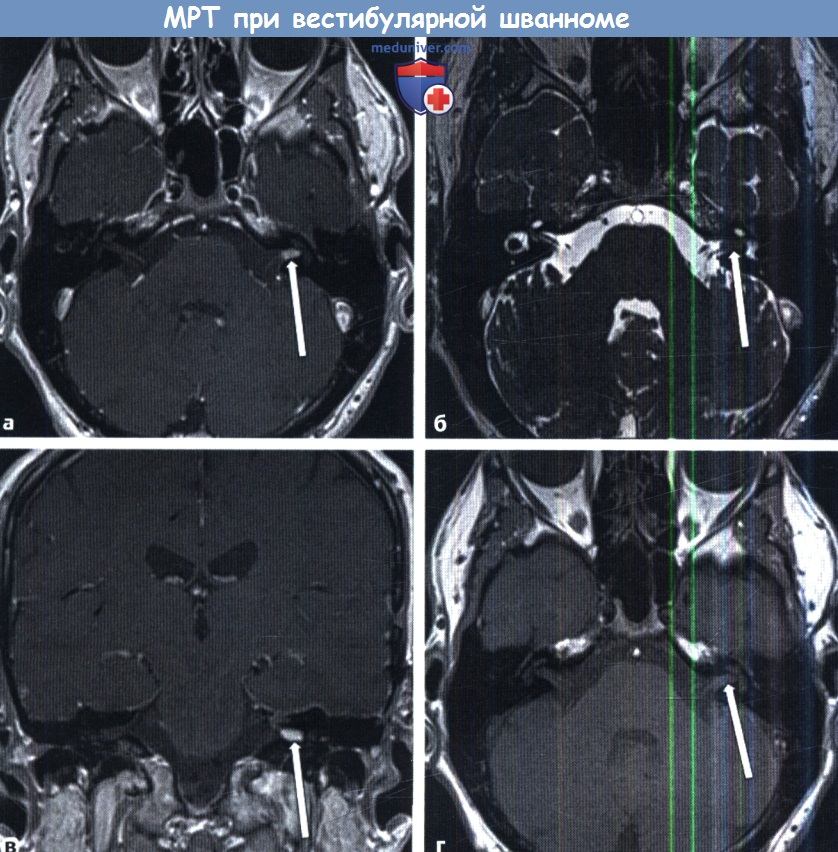
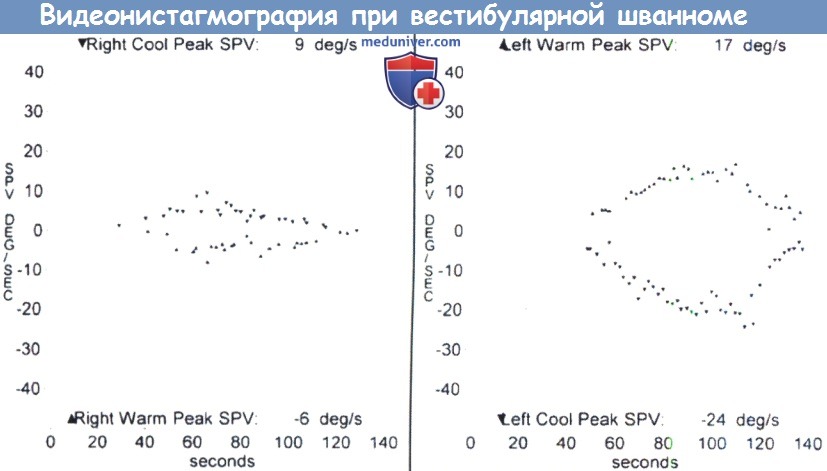
д) Обследование. Всем пациентам с подозрением на опухоль мостомозжечкового угла (ММУ) и внутреннего слухового прохода (ВСП) должна быть выполнена аудиометрия, в том числе с исследованием разборчивости речи. Классическими находками при аудиометрии являются асимметричная тугоухость и нарушение восприятия речи на стороне поражения. Также иногда наблюдается парадоксальный феномен, когда увеличение громкости речи ведет к ухудшению ее восприятия пациентом. В прошлом для скрининга ретрокохлеарных заболеваний широко использовался метод слуховых вызванных потенциалов ствола мозга (СВП), но его чувствительность в выявлении опухолей небольшого размера невелика. Суммационные слуховые вызванные потенциалы (СВП) (stacked ABR) обладают большей чувствительностью, но и они не лишены недостатков, которые в первую очередь касаются вариабельности чувствительности при обследовании разных пациентов. Золотым стандартом диагностики опухолей мостомозжечкового угла (ММУ) является МРТ головного мозга с гадолинием, в том числе с визуализацией внутреннего слухового прохода (ВСП) тонкими срезами (<3 мм). Важно просматривать Т1 и Т2 томограммы (в том числе с контрастом) и в аксиальной, и во фронтальной плоскостях. Сигнал от вестибулярной шванномы (ВШ), менингиом и злокачественных опухолей на изображениях в режиме Т1 обычно усилен. По результатам МРТ дифференцировать вестибулярную шванному (ВШ) от менингиомы достаточно сложно. Для менингиом может быть характерно обнаружение «дурального хвоста» из твердой мозговой оболочки и/ или гиперостозы близлежащих костных структур. Под «хвостом» понимают интенсивное накопление контрастного вещества в твердой мозговой оболочке по краям менингиомы, которая выглядит как «хвост». На Т1 томограммах без контраста можно выявить липомы мостомозжечкового угла (ММУ), а томограммы полученные в режиме Т2 полезны для диагностики эпидермоидных и арахноидных кист. Также на Т2 томограммах могут быть выявлены объемные образования во внутреннем слуховом проходе, например, вестибулярная шваннома (ВШ). Обычно вестибулярная шваннома (ВШ) препятствует скоплению ликвора в области опухоли, поэтому очаг поражения на Т2 будет гипоинтенсивным. И хотя этот способ диагностики не является высокочувствительным, он может использоваться в качестве скринингового метода у пациентов с низкой вероятностью обнаружения опухоли, когда гадолиний не вводился. На стандартной МРТ головного мозга без отдельных тонких срезов внутреннего слухового прохода (ВСП), либо при безконтрастном исследовании можно пропустить опухоль небольшого размера. При наличии серьезных подозрений на опухоль исследование стоит повторить. Если проведение МРТ невозможно (металлические имплантаты, недоступность), следующим предпочтительным методом диагностики будет КТ височных костей и головного мозга тонкими срезами с контрастным усилением; но его чувствительность по сравнению с МРТ ниже, а вероятность пропустить опухоль малого диаметра больше. Также СВП или КТ с контрастом можно использовать у пожилых пациентов или пациентов, находящихся в тяжелом состоянии, у которых опухоль малого диаметра (менее 1 см) в любом случае не станет показанием к проведению какого-либо лечения, даже при ее успешном обнаружении. Если у пациента имеется подтвержденная опухоль мостомозжечкового угла (ММУ), либо у него обнаружились отклонения при проведении вестибулярных проб, следует провести видеонистагмографию (ВНГ). На стороне опухоли обычно отмечается ослабление реакций при проведении калорических проб. По результатам ВНГ можно консультировать пациентов в отношении предполагаемого восстановления функции после лечения; пациенты, у которых отклонения при проведении калорических проб были более выражены, обычно восстанавливаются быстрее, потому что компенсаторные процессы, происходящие в противоположном ухе и центральной нервной системе (ЦНС), уже запущены. Некоторые врачи перед началом лечения выполняют электронейрографию лицевого нерва, чтобы диагностировать его субклиническое поражение; данный метод исследования может быть полезен для составления прогноза и плана лечения. Согласно современным исследованиям, результаты электронейрографии (ЭНГ) не обладают достаточнымнингового метода у пациентов с низкой вероятностью обнаружения опухоли, когда гадолиний не вводился. На стандартной МРТ головного мозга без отдельных тонких срезов внутреннего слухового прохода (ВСП), либо при безконтрастном исследовании можно пропустить опухоль небольшого размера. При наличии серьезных подозрений на опухоль исследование стоит повторить. Если проведение МРТ невозможно (металлические имплантаты, недоступность), следующим предпочтительным методом диагностики будет КТ височных костей и головного мозга тонкими срезами с контрастным усилением; но его чувствительность по сравнению с МРТ ниже, а вероятность пропустить опухоль малого диаметра больше. Также СВП или КТ с контрастом можно использовать у пожилых пациентов или пациентов, находящихся в тяжелом состоянии, у которых опухоль малого диаметра (менее 1 см) в любом случае не станет показанием к проведению какого-либо лечения, даже при ее успешном обнаружении.
Если у пациента имеется подтвержденная опухоль мостомозжечкового угла (ММУ), либо у него обнаружились отклонения при проведении вестибулярных проб, следует провести видеонистагмографию (ВНГ). На стороне опухоли обычно отмечается ослабление реакций при проведении калорических проб. По результатам ВНГ можно консультировать пациентов в отношении предполагаемого восстановления функции после лечения; пациенты, у которых отклонения при проведении калорических проб были более выражены, обычно восстанавливаются быстрее, потому что компенсаторные процессы, происходящие в противоположном ухе и центральной нервной системе (ЦНС), уже запущены. Некоторые врачи перед началом лечения выполняют электронейрографию лицевого нерва, чтобы диагностировать его субклиническое поражение; данный метод исследования может быть полезен для составления прогноза и плана лечения. Согласно современным исследованиям, результаты ЭНГ не обладают достаточным прогностическим весом в отношении восстановления функции лицевого нерва после резекции опухоли; однако эти исследования проводились с малым числом участников. Для оценки прогностической значимости отклонений при ЭНГ лицевого нерва, требуются дополнительные исследования. После обнаружения опухоли на МРТ, перед тем, как принять решение о выполнении слухосохраняющей операции, обычно выполняется исследование СВП, чтобы оценить их исходный уровень. Если перед операцией удается зарегистрировать пики, значит, в ходе самой операции имеет смысл отслеживать состояние улиткового нерва при помощи интраоперационного исследования СВП. Обычно у взрослых определение СВП проводится без седации, в большинстве лечебных учреждений это исследование выполняется амбулаторно. Результаты традиционной аудиометрии у пациентов с вестибулярной шванномой (ВШ) или другими опухолями мостомозжечкового угла (ММУ) обычно приводят согласно двум классификациям. Шкала, разработанная Американской академией оториноларингологии — хирургии головы и шеи (AAO-HNS), основана на результатах определения среднего чистого тона (РТА) по воздушной проводимости на частотах 0,5, 1, 2 и 3 кГц, а также на результатах исследования уровня различения речи (SRS). Классификация Gardner-Robertson подразделяет снижение слуха на пять категорий, от 1 (норма) до 5 (глухота) на основании либо показателя разборчивости речи, либо наименьшего из порогов среднего чистого тона и порогов восприятия речи (SRT).
д) Стадии опухоли задней черепной ямки. Вестибулярная шваннома (ВШ ) обычно классифицируют в зависимости от размера: маленькие (менее 10 мм), средние (10-30 мм), большие (30-40 мм), гигантские (более 40 мм). Обычно измеряется размер только той части опухоли, которая расположена вне слухового прохода. Интарканаликулярные опухоли описывают как просто «интраканаликулярные». Внемеатальный диаметр опухоли определяется по МРТ или КТ в аксиальной проекции, показывающей максимальный размер. Определяется два линейных размера: максимальный диаметр в плоскости, параллельной каменистому гребню височной кости, а также максимальный диаметр в плоскости, перпендикулярной первой. Размер опухоли определяется как квадратный корень из произведения этих двух значений, округление до ближайших 0,5 см. Менингиомы описываются согласно классификации ВОЗ. Менингиомы I типа по ВОЗ встречаются чаще всего и обычно характеризуются наиболее благоприятным течением. Наиболее распространены менинготелиальный, фибробластический и переходный варианты. Менингиомы II (атипичная) и III (апластическая) типов встречаются реже. — Также рекомендуем «Алгоритм лечения опухоли задней черепной ямки (мостомозжечкового угла, внутреннего слухового прохода)» |
Источник