Отек век при катаракте
Операция по замене хрусталика, помутневшего при катаракте, является единственным возможным способом лечения заболевания. Такие оперативные вмешательства проводятся часто и во многих клиниках. Тем не менее осложнения после замены хрусталика глаза возможны. Какими они бывают и можно ли их избежать?
Почему возникают негативные последствия после замены хрусталика?
Если операция по замене хрусталика при катаракте выполнена опытным офтальмохирургом, то она не влечет за собой особых проблем. Для профессионалов, которые провели не одно оперативное вмешательство, удаление хрусталика и размещение на его месте импланта — интраокулярной линзы — простая и быстрая операция. Процесс выздоровления проходит спокойно у большинства пациентов. Вероятность осложнений возникает нечасто. Но все же их нельзя исключать, хоть они и являются достаточно редкими явлениями.
Любой из видов осложнений имеет конкретные причины происхождения. После проведения оперативного вмешательства часто возникает отек глаза. С такой неприятностью сталкиваются многие пациенты в послеоперационный период. Обычно она связана с ослабленным состоянием роговицы. Еще одна причина — особенность реакции организма на ультразвук. Он применяется в тех случаях, когда пациент слишком поздно обратился за медицинской помощью. Если катаракта была запущена, то офтальмохирургам требуется использовать более мощные ультразвуковые волны. Часто это оказывает повышенное воздействие на глазное яблоко.
Возможной причиной возникновения осложнений после замены хрусталика при катаракте может стать и врачебная ошибка. Такие ситуации не так часто встречаются в медицинской практике, но исключать их нельзя. Проблемы могут возникнуть из-за технических или тактических ошибок врача, который проводил операцию. Обычно врачебные ошибки совершаются случайно. Потому и предугадать их риск сложно. Проведение операции при катаракте — единственный возможный метод лечения и офтальмохирурги имеют достаточный опыт в ее выполнении. Но это не отменяет вероятности осложнений, возникших по вине врача.
Какие бывают интраоперационные осложнения при замене хрусталика?
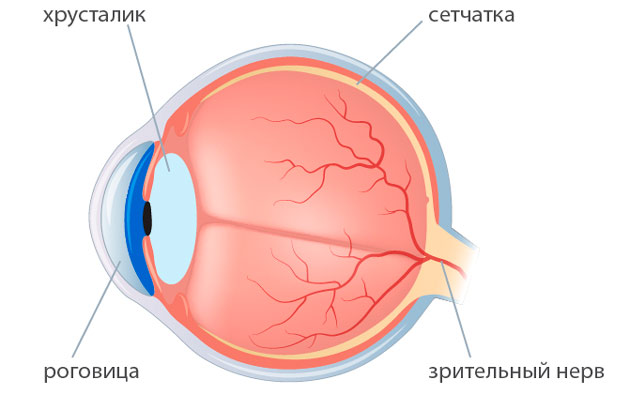
Замена хрусталика при катаракте считается хорошо отлаженной процедурой. Но даже при проведении этой высокотехнологичной операции возможны осложнения. Одним из них является разрыв стенки капсулы, внутри которой прежде располагался помутневший хрусталик глаза, и выпадение его раздробленных частиц в область стекловидного тела. Это осложнение часто влечет за собой развитие глаукомы и поражение сетчатки. Исправить ситуацию может помочь проведение повторной операции. Обычно окулисты наблюдают за пациентом в течение 2-3 недель. После этого хирургическим способом происходит удаление засоренного стекловидного тела.
Смещение интраокулярной линзы в сторону сетчатки — еще один вид осложнений, возможных после замены хрусталика при катаракте. Происходит это из-за неправильного расположения импланта. Это и провоцирует отек макулы — самого центра сетчатой оболочки глаза, в которой фокусируются световые лучи. В этом случае единственным возможным способом устранения этой проблемы является проведение повторной операции и замена «неправильного» хрусталика новым.
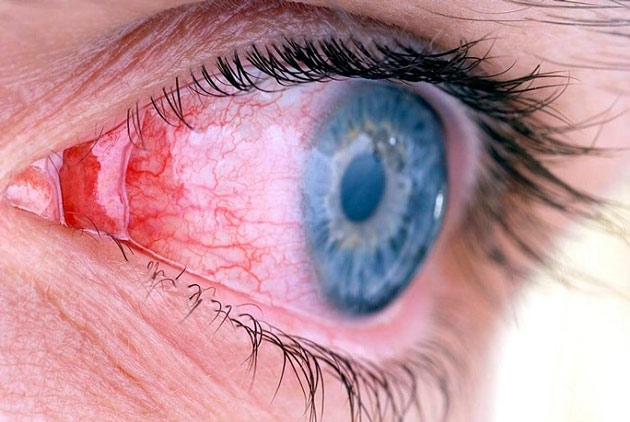
Особым видом осложнения является супрахориоидальное кровоизлияние. Это скопление геморрагического содержимого в пространстве между склерой — белковой оболочкой глаза и сосудистой. В большинстве случаев кровоизлияние при катаракте возникает у пациентов преклонного возраста или сопутствующих заболеваниях: глаукоме или гипертонии. Опасность такого осложнения в том, что оно может привести к стремительному снижению зрения и потере глаза.
Воспалительные процессы как осложнения после замены хрусталика
Применять их следует на протяжении 2-3 недель. Регулярность использования подбирается индивидуально.
Если иммунитет пациента был ослаблен еще до постановки диагноза «катаракта», то обычные признаки воспаления могут сопровождаться симптомами увеита или иридоциклита. При увеите воспаляются различные части сосудистой оболочки глаза:
- радужка;
- цилиарное тело;
- хориоидеа.
Проявляется это заболевание покраснением, болезненными ощущениями в области зрительных органов, светочувствительностью, затуманенностью зрения, повышенной слезливостью. В некоторых случаях перед глазами могут возникать мушки, плавающие пятна. Основа лечения увеита заключается в применение мидриатиков, стероидных, иммуносупрессивных препаратов.
Другим офтальмологическим заболеванием, которое может стать последствием воспалительного процесса является иридоциклит. Эта патология затрагивает собой радужную оболочку глаза и цилиарное тело. Болезнь «дает о себе знать» отеком, покраснением, болевыми ощущениями. В особо сложных случаях и при запущенной катаракте радужка может изменять окраску, зрачок — сужаться и деформироваться.
Консервативное лечение иридоциклита включает в себя следующие виды терапии:
- антибактериальную;
- противовоспалительную;
- противовирусную.
Виды осложнений, которые можно лечить консервативно
Гифема — негативное последствие, которое может возникать после операции по удалению катаракты. Это кровоизлияние в переднюю камеру глазного яблока, заполненную внутриглазной жидкостью. То есть, возникает скопление крови между хрусталиком и радужкой. Гифема возникает из-за того, что при проведении операции офтальмохирург нечаянно повредил сосуды цилиарного тела или радужной оболочки глаза. Такое состояние не представляет серьезной опасности для пациента, хотя может сохраняться несколько месяцев. Гифема не вызывает болевых ощущений и не нарушает зрение. Лечится она с помощью дополнительных промываний. Врачи чаще всего назначают гормональные капли, например, «Дексаметазон», и мидриатики, например, «Атропин».
Неудачно проведенная операция по удалению катаракты может стать причиной повышения внутриглазного давления. Такое состояние часто называют «послеоперационной глаукомой».

К причинам, которые вызывают повышение внутриглазного давление, относятся:
- воспалительные процессы или кровоизлияния внутри глаза;
- недостаточно хорошо смытые гелеобразные суспензии, применяемые при операции;
- смещение искусственного хрусталика ближе к радужке и его давление на зрачок;
- попадание влаги в прооперированный глаз в течение недели после операции;
- воздействие слишком яркого освещения на радужную оболочку глаза.
Пациенты с послеоперационной глаукомой отмечают возникновение болевых ощущений в глазах, повышенное слезотечение, затуманенную видимость. Давление нормализуется после использования специальных капель, например: «Тимолол», «Бринзопт», «Пилокарпин». Если лечение при помощи капель не помогает, то окулист назначает проведение пункции с промыванием засоренных протоков глазного яблока.
Послеоперационный астигматизм — еще одно возможное осложнение, которое может возникнуть после удаления катаракты. При замене хрусталика изменяется форма роговицы. Из-за этого нарушается рефракция глаза и зрение становится нечетким. Корректируется послеоперационный астигматизм контактными линзами, которые имеют торический дизайн, цилиндрическими или сфероцилиндрическими очками.
Очень важно различать симптомы астигматизма, который может развиться спустя несколько месяцев после установки импланта, и диплопию, которая является побочным эффектом хирургического вмешательства. При диплопии нарушаются функции мышц глаза, из-за чего изображение раздваивается. Это состояние проходит через несколько дней и не требует лечения.
Какие осложнения после замены хрусталика требуют проведения операции?
После удаления катаракты возможно возникновение серьезных осложнений. Они требуют проведения повторного оперативного вмешательства. При неправильной фиксации интраокулярной линзы, которая размещается внутри капсульного мешка вместо помутневшего хрусталика, ИОЛ может самостоятельно смещаться назад, вперед или в сторону. В таких ситуациях пациент жалуется на двоящееся изображение отдаленных предметов, быструю усталость зрительных органов. Этот вид осложнения считается довольно тяжелым. Его опасность в том, что при отсутствии принятых мер у пациента может развиться глаукома или отслоиться сетчатка. Консервативное лечение в этом случае будет бесполезно. Исправить ситуацию сможет только повторное проведение операции. Во время нее офтальмохирург скорректирует положение искусственного хрусталика.
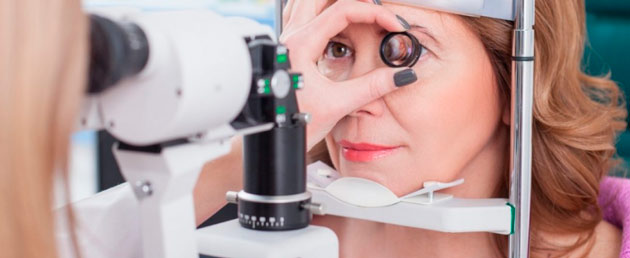
Одним из возникающих после удаления катаракты осложнений является регматогенная отслойка сетчатки. Это довольно серьезная патология, которая требует хирургического вмешательства. Регматогенная отслойка происходит из-за того, что слой сетчатки при отделении от стенки глазного яблока, утрачивает доступ к питательным веществам и начинает отмирать. Опасно это состояние тем, что оно может привести к полной потере зрения. Выявить его можно по жалобам пациента на возникновение пелены перед глазами. Лечение осуществляется с помощью проведения:
- лазерной коагуляции — лечебной процедуры, при помощи которой офтальмохирурги устраняют дистрофические и дегенеративные изменения сетчатки;
- витрэктомии — хирургической операции, применяющейся при кровоизлияниях в стекловидное тело, отслоении сетчатки, травмах зрительного анализатора;
- экстрасклерального пломбирования — метода лечения патологий сетчатки путем сдавливания ее специальной пломбой, зафиксированной с наружной стороны склеры.
Редким, но весьма опасным осложнением после удаления катаракты глаза, является эндофтальмит. Это тяжелый воспалительный процесс, при котором происходит скопление гноя в стекловидном теле. Он возникает из-за попадания внутрь глаза инфекции во время операции, при инфицировании слезных протоков. Эндофтальмит часто развивается у людей с ослабленным иммунитетом и у тех, кто перенес другие офтальмологические патологии, например: блефарит, конъюнктивит и т. д. Симптомы заболевания:
- резкая боль в глазах;
- отечность в области век;
- существенное снижение зрения;
- покраснение склеры.

При эндофтальмите необходима экстренная госпитализация в офтальмологическое отделение. Если необходимые меры по лечению заболевания не будут своевременно приняты, это может привести к потере глаза или развитию менингита.
Могут ли осложнения возникнуть спустя несколько месяцев?
Некоторые виды осложнений могут «дать о себе знать» через несколько месяцев после операции. Основным из них является развитие вторичной катаракты. Обычно это состояние возникает спустя от 6 месяцев до года. В таком случае помутнение образуется не на хрусталике. Страдает капсула, внутри которой располагается интраокулярная линза. Пациенты отмечают симптомы, присущие катаракте. Осложнение характеризуется:
- размытостью очертаний изображения;
- ослабленной цветопередачей предметов;
- возникновением «мушек» перед глазами.
Лечение вторичной катаракты осуществляется двумя методами. Первый — хирургическая капсулотомия. Эта операция позволяет удалить засоренную пленку капсульного мешка. Второй способ — очистка задней стенки капсулы при помощи лазера.
Другой вид осложнения, который может возникнуть после замены хрусталика, помутневшего при катаракте, это кистоидный макулярный отек. Воспалительный процесс развивается в центральной части сетчатки. Его причиной является разрыв капсулы хрусталика или инфекций в стекловидном теле. При кистоидном макулярном отеке происходит поражение желтого тела — самой важной части сетчатки, в которой фокусируются лучи света.
Опасность этого состояния еще и в том, что ранняя диагностика затруднена. Симптомы выражены нечетко. Поставить точный диагноз возможно только при проведении оптической томографии глаза и ангиографии сетчатки. В лечении заболевания важную роль играет прием противовоспалительных препаратов.
Как избежать осложнений после замены хрусталика?

Для того, чтобы избежать осложнений после удаления катаракты, следует соблюдать рекомендации окулиста. Это позволит ускорить процесс реабилитации и избежать осложнений.
- Не следует резко наклонять голову.
- Спать лучше на том боку, где находится здоровый глаз.
- Следить за тем, чтобы во время гигиенических процедур в прооперированный глаз не попадала вода.
- Избегать зрительных нагрузок. Меньше читать, смотреть телевизор, работать за компьютером.
- Принимать витамины, употреблять больше фруктов и овощей.
- Отказаться от вредных привычек, особенно от курения.
- Не поднимать тяжести, вес которых более 10 кг.
- Отказаться от управления автомобилем.
При соблюдении рекомендаций, данных врачом после замены хрусталика, осложнений удастся избежать.
Источник
Кожа век очень тонкая, поэтому их отекание — достаточно распространенная проблема. Иногда этот признак свидетельствует о развитии различных болезней, как системных, так и офтальмологических. Зачастую веки отекают вследствие усталости, недосыпа, стресса и неправильного питания. Рассмотрим особенности данного симптома.
Механизм развития отеков век

Основная причина отека верхних и нижних век — это скопление жидкости в них.
Отечность может возникнуть у детей и взрослых, но чаще — у людей старше 30 лет. Нередко она спадает без какого-либо лечения. Отекают, как правило, верхние веки, реже — нижние. Отеки могут быть односторонними и двусторонними, когда они появляются только на одном или обоих глазах соответственно.
Кожа век очень тонкая. При этом в них есть 2 слоя:
- Передний, или поверхностный, состоящий из кожи и мышц, при сокращении которых происходит моргание.
- Задний, или глубокий, который состоит из двух структур. Плотная соединительная ткань под кожей век называется хрящом. Вторая составляющая этого слоя — конъюнктива — прозрачная оболочка, которая покрывает глазное яблоко снаружи и заднюю поверхность век.
Организм человека примерно на 70% состоит из жидкости. Она находится преимущественно в клетках, а незначительная ее часть — в межклеточном пространстве. Если содержание воды между клетками увеличивается и начинает превышать ⅓ от общего объема, возникают отеки. Так как кожа век самая тонкая, то отечность в этой области лица и становится заметной раньше всего.
Выделяется несколько видов отеков — гидростатические, мембраногенные и гипопротеинемические. Данная классификация основана на причинах отечности, которых может быть очень много. Перечислим некоторые из них.
Отек век: причины
Разделим все возможные причины отеков век на 3 группы:
- офтальмологические;
- неофтальмологические;
- не связанные с заболеваниями.
Что касается офтальмологических факторов, то практически при всех глазных заболеваниях возникает отек верхнего века, в некоторых случаях — и нижнего. В числе этих болезней:
- конъюнктивит;
- ячмень;
- блефарит;
- кератит;
- эндофтальмит;
- абсцесс века;
- иридоциклит и др.
Любая воспалительная офтальмопатология сказывается на состоянии век. Они отекают, краснеют, зудят. Иногда наблюдается выделение секрета.
Также отек века может возникнуть при болезнях, которые напрямую не связаны с глазами. К ним относятся:
- повышенное внутричерепное давление;
- вегетососудистая дистония;
- аллергия;
- дерматит;
- брюшная водянка (асцит);
- анемия;
- гипотериоз;
- онкологическое заболевание.
Это список может быть длиннее. На состоянии глаз и органов зрения могут отразиться болезни почек, печени, сосудов, патологии эндокринной системы и пр.
Существуют и другие причины отеков век:
- нездоровый образ жизни, частое употребление алкоголя, несбалансированное питание;
- гормональные сбои;
- длительное воздействие на глаза ультрафиолетовых лучей;
- укусы насекомых;
- побочное действие лекарственных препаратов;
- зрительное переутомление;

- татуаж;
- операции на глазах, например, лазерная коррекция зрения или блефаропластика;
- врожденный дефект век;
- стресс.
Также отек век может вызвать травма глаза, в том числе ожог. Иными словами, болезней, патологических процессов и состояний, способных стать виновниками возникновения данного симптома, очень много. При этом причины отека верхних век могут отличаться от факторов, спровоцировавших отечность век нижних. Чтобы точно определить причину, необходимо изучить сопутствующие признаки, которые наблюдаются при отеках век.
Признаки отека век
Отек верхнего или нижнего века может сопровождаться следующими симптомами:
- покраснение или, напротив, бледность кожного покрова;
- ощущается натяжение кожи и ее истончение, что проявляется в повышенном блеске;
- просвечивание сосудов;
- мелкая сыпь;
- припухлость, увеличение век в размерах;
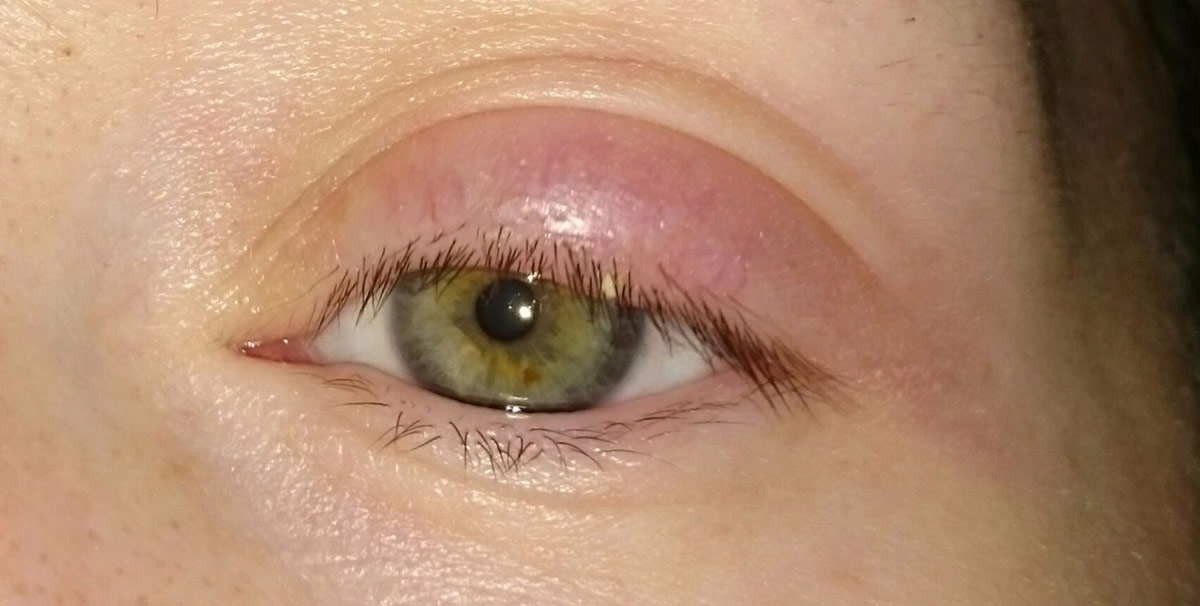
- сужение глазной щели;
- болезненные ощущения;
- уплотнение века;
- зуд, жжение;
- выделение секрета.
Это лишь часть симптомов, которые связаны непосредственно с веками. При блефарите у больного могут седеть и выпадать ресницы. Аллергический конъюнктивит сопровождается сильным зудом. Кератит приводит к снижению остроты зрения. Только в ходе обследования может быть выявлена истинная причина отека века.
Что делать, если отекают веки?
Купировать данный симптом можно различными способами. Однако необходимо выявить патологию, которая приводит к его появлению. Если веки отекают часто, отеки не спадают на протяжении длительного времени, обратитесь к офтальмологу. Возможно, потребуется консультация и у других специалистов. Хотя зачастую окулист способен быстро выявить причину отечности. Ему достаточно получить информацию о заболеваниях пациента, осмотреть веко, проверить остроту зрения. Доктор определяет, повышена ли температура у больного, есть ли эритема, развивается отек на обоих глазах или на одном. При подозрении на ту или иную патологию назначаются соответствующие диагностические методы.
Избавиться от отеков помогают следующие способы:
- медикаментозная терапия;
- лимфодренажный массаж;
- физиопроцедуры;
- упражнения для глаз;
- косметические маски и народные средства;
- хирургическая операция.
Выбор метода лечения определяется причиной отека века, его локализацией и другими факторами. Медикаменты выбираются, исходя из конкретной патологии. Перечислять все виды лекарственных средств, применяемых при отеках век, можно долго. Опишем другие способы борьбы с этим симптомом.
Лимфодренажный массаж при отеках век
Массаж показан для устранения отеков при отсутствии воспаления. Также подобные процедуры не подходят при травмах и хронических заболеваниях. В ходе выполнения лимфодренажного массажа лишняя вода, накопившаяся в межклеточном пространстве, уходит. Массирование век повышает тонус мышц, улучшает кровообращение, что помогает снять отечность. Процедура выполняется косметологом руками или с помощью специального прибора. Можно сделать массаж и самостоятельно. Придерживайтесь такого алгоритма:
- тщательно вымойте руки и лицо и нанесите на веки увлажняющий крем или масло;
- выполняйте круговые движения от внешнего уголка глаза к внутреннему и обратно средним и указательным пальцами;
- сделайте несколько легких нажатий на глазные яблоки;

- похлопайте пальцами по коже вокруг глаз;
- выполните несколько движений по векам от переносицы к вискам и в обратную сторону;
- круговыми движениями пальцев помассируйте область вокруг глаз и около висков;
- завершите процедуру контрастным умыванием.
Массируются веки обоих глаз. Делается лимфодренажный массаж ежедневно. Сначала посоветуйтесь с врачом, который расскажет о противопоказаниях к данной процедуре. Она может навредить не только при травмах и воспалениях. Ограничениями являются и такие заболевания, как катаракта, отслоение сетчатки, глаукома.
Физиопроцедуры при отеках век
Физиотерапевтические процедуры можно назвать массажем на клеточном уровне. Они достаточно эффективные, назначаются курсами и почти не имеют противопоказаний. Подобная терапия способствует оттоку лишней жидкости и улучшению кровообращения, помогает быстро устранить отеки и покраснение. Применяются физиопроцедуры при различных офтальмопатологиях. При отечности век используются такие методы:
- электростимуляция;
- миостимуляция;
- фракционный термолиз;
- криотерапия.

Сегодня пользуется популярностью мезотерапия — подкожные инъекции. Могут применяться различные растворы, но чаще всего используется гиалуроновая кислота. Терапия позволяет быстро устранить отеки век, разгладить морщины, повысить тонус кожи лица и мышц. Однако эффект от инъекций временный. Если отечность глаз вызвана патологией, то необходимо лечить именно ее, а не купировать отдельный симптом.
Как помогает гимнастика для глаз устранить отеки век?
Зарядка для расслабления глазных мышц также способствует снятию с век отеков, покраснения и других признаков. Но этот метод лечения должен рассматриваться в качестве дополнительного, а не основного. Кроме того, он может стать профилактикой возникновения отечности, мешков и синяков под глазами. Чтобы расслабить мышцы век, можно делать следующие упражнения:
- плотно закройте глаза, сосчитайте до 5 и широко распахните веки, повторите эти действия несколько раз;
- зажмуривайтесь и раскрывайте глаза, немного надавив на внутренние их уголки пальцами;
- подтяните нижнее веко к верхнему и задержите его в таком положении на 5 секунд;
- медленно вращайте глазными яблоками по и против часовой стрелки.

После гимнастики можно сделать массаж век.
Как маски помогают снять отеки век?
Маски для лица можно приобрести в аптеке, косметологическом салоне или приготовить самостоятельно. Прежде чем прибегать к их помощи, проконсультируйтесь со специалистом. Также желательно провести аллергические пробы. В интернете можно найти множество народных рецептов. В качестве примера перечислим некоторые из них:
- Петрушка со сметаной. Их нужно смешать 1 к 2 и приготовить примочки. Считается, что эти ингредиенты улучшают микроциркуляцию крови и питают кожу.
- Морковь и корень петрушки. Их необходимо измельчить, перемешать, сделать компрессы, которые прикладываются к глазам на 15 минут.
- Черный или зеленый чай. Заварка используется для лечения некоторых недугов довольно часто. Примочки из чая помогают успокоить кожу и снять с глаз усталость.
- Маска из сырого тертого картофеля. Ее наносят на лицо и веки на 10 минут. Некоторые люди прикладывают к глазам сырой или вареный картофель. Горячие маски и примочки не рекомендуется использовать при воспалениях.

Отеки век — это и косметологическая проблема. Маски помогают решить ее, но временно. Кроме того, пользы от них не будет, если отечность вызвана каким-либо серьезным заболеванием.
Хирургическое лечение отеков век
Операции назначаются, когда не удается вылечить заболевание консервативными способами, а также при косметических дефектах век. Они могут возникнуть при неблагоприятном течении какой-либо офтальмопатологии. Так, например, блефарит способен привести к трихиазу, эктропиону или энтропиону.
Пластика век — это достаточно распространенная сегодня процедура. Однако не всем она по карману. В ходе таких операций не только исправляются различные дефекты, но и производится подтяжка век и удаление лишней жировой ткани.

Профилактика отеков век
Специфической профилактики отеков век не разработано, так как они являются следствием развития многих болезней. Но есть возможность предотвратить возникновение отечности, не связанной с патологиями. Стоит придерживаться ряда простых правил:
- правильно питаться;
- спать ночью по 7-8 часов;
- отказаться от алкоголя и курения;
- своевременно лечить все болезни.
Источник
