Отек сетчатки глаза прогноз

Сетчатка глаза – внутренняя оболочка, которая отвечает за восприятие светового излучения и его преобразование в нервные импульсы, их первоначальную обработку. Очень часто заболевания сетчатки осложняются отеком. Выясним, что такое отек сетчатки глаза. Какими признаками проявляется нарушение и к каким последствиям приводит. Разберемся в основных причинах проблемы и эффективных методах лечения.
Причины

При отеке сетчатки нарушается зрительное восприятие форм и цветов.
Главные причины отека сетчатки – сосудистые нарушения и воспалительные патологии зрительного анализатора. Чаще всего возникновение отечности сетчатой оболочки обусловлено:
- травмой или перенесенной операцией, после которых нарушается кровоснабжение глазных структур;
- сотрясением мозга, повреждением участков центральной нервной системы, которые отвечают за зрительное восприятие;
- ангиопатией (чаще диабетической);
- ретинопатией, возникающей на почве артериальной гипертонии;
- венозным тромбозом сетчатки;
- воспалительными офтальмологическими патологиями, приводящими к дистрофии структур зрительного анализатора;
- смещением или деформацией стекловидного тела.
В группе риска – люди, страдающие хроническими воспалительными болезнями глаз, сахарным диабетом, артериальной гипертонией.
Механизм развития
При повреждении сосудистых стенок в глазу или развитии воспалительных процессов во внутренней оболочке скапливается влага. Центральная зона сетчатки (макула, желтое пятно) достаточно быстро отекает. Далее отечность распространяется на периферию. Жидкость скапливается в венозных сосудах, вызывая из расширение. Сосудистые стенки повреждаются и влага выходит в окружающие ткани, соответственно, состояние усугубляется.
Макулярный отек сетчатки является обратимым нарушением, при грамотном лечении проходит. Однако, при продолжительном отсутствии грамотной терапии отечные участки замещаются соединительной тканью, что приводит к стойкому снижению и даже полной утрате зрения.
Классификация

Иногда отек макулы развивается у беременных женщин на фоне позднего токсикоза.
В зависимости от причины отек сетчатки глаза бывает:
- Диабетический. Патологический процесс становится следствием диабетической ретинопатии, возникшей на фоне сахарного диабета. Нарушение углеводного обмена сопровождается поражением кровеносных сосудов всех органов, в том числе глаз. В результате увеличивается проницаемость сосудистых стенок, через которые жидкость проникает в ткани. Поражение может охватывать всю сетчатку либо только ее центральную часть – макулу.
- Кистозный. При кистозном отеке сетчатки в пораженных тканях формируются полости, в которых накапливается жидкость. Давление в оболочках глаза нарушается, развиваются воспалительные процессы, в области макулы скапливается инфильтрат.
- Дистрофический. Причиной отека становятся происходящие в сетчатке дистрофические процессы. Чаще всего этот вид патологии развивается у пожилых людей вследствие возрастных изменений, происходящих в организме.
По области поражения выделяют:
- диффузный отек сетчатки – локализуется в центральной области, распространяется на довольно большую площадь;
- фокальный – не затрагивает центральную зону, имеет достаточно ограниченный участок поражения.
Как проявляется отек сетчатки глаза
Обычно патология сопровождается:
- снижением остроты зрения;
- светобоязнью;
- нарушением цветовосприятия (все видимые изображения приобретают розоватый фон);
- нечетким видением (туман перед глазами, размытые изображения, искаженные линии и формы).
Не всегда симптомы отека сетчатки ярко выражены. В 70 % случаев нарушение офтальмолог выявляет у пациента во время планового профилактического обследования.
Диагностика
Чтобы выявить макулярный отек сетчатки глаза, прибегают к различным методам инструментальной диагностики. Обычно проводят:
- офтальмоскопию (визуальный осмотр глазного дна через офтальмоскоп) – позволяет обнаружить отечность на поздних стадиях развития;
- оптическую когерентную томографию (ОКТ) – осуществляется измерение и оценка значений толщины и объема сетчатой оболочки, соотношения ее размеров с параметрами прочих глазных структур;
- ретинальную томографию – помогает выявить отек и определить степень тяжести патологического нарушения;
- флуоресцентную ангиографию с применением контраста – предоставляет данные о состоянии капилляров глаз, их проницаемости, тем самым помогает выявить/уточнить причину отека.
Лечение
Причины и лечение отека сетчатки глаза тесно взаимосвязаны. Чтобы вылечить возникшее осложнение, важно установить и устранить основной провоцирующий фактор. Если отек развился на фоне сахарного диабета или артериальной гипертензии, параллельно обязательно проводят лечение основного заболевания.
Медикаментозное
На начальном этапе развития лечение отека сетчатки глаза проводится медикаментами местного и системного действия. Могут назначаться:
- гормональные глюкокортикостероиды;
- нестероидные противовоспалительные средства;
- препараты, улучшающие кровообращение и обменные процессы в тканях глаза;
- ферментные средства, обладающие рассасывающим и противоотечным действием.
При отсутствии результатов гормональные препараты вводят инъекционно в область стекловидного тела. Если же улучшений не наблюдается, прибегают к лазерной терапии или хирургическому вмешательству.
Лазерное

Наиболее эффективна лазерная коагуляция на ранних стадиях патологических процессов.
Лазерная коагуляция обычно назначается при фокальной форме отека, имеющего сосудистое происхождение. Также процедура широко используется в терапии отечности, вызванной поражением сосудов при сахарном диабете.
С помощью лазерного излучения поврежденные сосуды, через которые влага проникает в сетчатку, спаиваются между собой. При этом центр макулы воздействию не подвергается.
Спаянные сосуды скрепляют сетчатку и стекловидное тело, препятствуют истончению сетчатой оболочки, предотвращают ее отслойку. Процедура характеризуется высокой эффективностью, редко вызывает осложнения. Главное – знать, что нельзя делать после лазерной коагуляции и четко выполнять рекомендации врача весь период реабилитации.
Хирургическое
Если проблема вызвана образованием эпиретинальной мембраны (при дистрофической форме патологии), вылечить отек можно только хирургическим путем. Также операция показана при деформации или смещении стекловидного тела. Его удаление (виртэктомия) позволяет нормализовать давление и кровообращение в сетчатке, тем самым устранить причину нарушения.
С момента начала лечения отека сетчатки до полного восстановления центрального зрения может пройти от 2 до 12 месяцев.
Отек сетчатки глаза – серьезное нарушение, сопровождающееся ухудшением четкости зрения, нарушением цветовосприятия. При отсутствии грамотной терапии происходит стойкое снижение, а в некоторых ситуациях и полная потеря зрительной функции.
При возникновении любых настораживающих признаков нужно сразу обращаться к офтальмологу. Чем раньше начать лечение, тем благоприятнее прогноз на выздоровление и тем меньше будет длиться терапевтический курс.
Источник
Макулярный отек сетчатки — это синдром, характеризующийся отеком центральной части сетчатки глаза (макулы), что вызывает нарушение центрального зрения. Диаметр макулы относительно небольшой и составляет примерно 5 мм, однако, именно эта часть сетчатки характеризуется скоплением клеток, обладающих светочувствительной функцией, – фоторецепторов, и формирует центральное предметное зрение. Скопление жидкости в центральной зоне сетчатки, и получило название макулярный отек глаза или отек макулы.

Почему развивается отек макулы?
Макулярный отек сетчатки глаза не классифицируется как отдельная нозология, а является симптомом, который возникает при следующих глазных заболеваниях:
- Тромбоз центральной вены сетчатки и ее ветвей.
- Диабетическая ретинопатия, как глазное осложнение сахарного диабета.
- Последствия офтальмологических операций (в частности, после осложненного удаления катаракты).
- Воспаления сосудистой оболочки глаза (увеиты).
- Посттравматические изменения вследствие ранения и тупой травмы органа зрения.
- Отслойка сетчатки.
- Доброкачественные и злокачественные внутриглазные новообразования.
- Глаукома.
- Воздействие токсических веществ.
Кроме того, отек макулярной области сетчатки может возникать при различных не офтальмологических заболеваниях: инфекционные болезни (ВИЧ, токсоплазмоз, туберкулез); атеросклероз; ревматизм; патология почек; артериальная гипертензия; заболевания головного мозга (менингит, травмы головы); болезни крови; аллергические реакции.
Образование отека макулы имеет различные механизмы, которые зависят от основной причины заболевания.
Диабетический макулярный отек развивается вследствие поражения сосудов сетчатки глаза, что вызывает изменение проницаемости капилляров, пропотевание и застой жидкости в макулярной области.

При окклюзии центральной вены сетчатки кистозный макулярный отек развивается по причине нарушения венозного оттока, вследствие чего жидкость проникает в околососудистую область и накапливается в центральной зоне сетчатки.
При посттравматических и воспалительных поражениях сетчатки возникают витреоретинальные сращения (соединительнотканные мембраны, соединяющие стекловидное тело с сетчаткой). Вследствие этого стекловидное тело оказывает тракционное (тянущее) воздействие на сетчатку, таким образом, вызывая отек макулы, а иногда и отслоение или разрыв сетчатки.
 |
| Тракционный макулярный отек сетчатки |
Механизм послеоперационного отека макулы (синдрома Ирвина-Гасса) до конца не изучен. Вероятнее всего, он также вызван формированием витреомакулярных тракций. Из всех офтальмологических операций макулярный отек глаза чаще всего возникает после удаления катаракты. По статистике чаще макулярным отеком осложняется операция экстракапсулярной экстракции (в 6,7% случаев) в сравнении с операцией факоэмульсификации.
Симптомы макулярного отека сетчатки глаза
Клиника макулярного отека обусловлена накоплением жидкости непосредственно в слоях макулы, что вызывает следующие нарушения зрения:
- нечеткое, смазанное изображение преимущественно в центральной зрительной области;
- эффект визуальной деформации прямых линий;
- изображение в ряде случаев может приобретать розоватый цвет;
- повышенная фоточувствительность, болезненное восприятие яркого света, вплоть до формирования фотофобии;
- в некоторых случаях наблюдается циркадность ухудшения остроты зрения (циклично, в зависимости от времени суток).
 |
| Симптомы отека макулы |
При неосложненном течении макулярного отека глаза абсолютной потери зрения чаще всего не происходит, но восстанавливается зрение достаточно медленно – от двух месяцев до года. Хронический отек макулы, сохраняющийся более 6 мес., характеризуется необратимым повреждением зрительных рецепторов сетчатки с последующим их замещением фиброзной тканью и необратимым снижением центрального зрения. Это доказывает актуальность ранней верификации диагноза и необходимость полноценного лечения данной патологии.
Классификация отека макулы
В зависимости от причины, вызвавшей отек макулярной зоны, патогенеза развития и клинических проявлений выделяют следующие виды макулярного отека сетчатки глаза:
Диабетический макулярный отек
Диабетический макулярный отек – это отек, формирующийся в результате осложненного течения сахарного диабета и развития диабетической ретинопатии, при этом в зависимости от площади поражения различают две формы:
- Фокальный – отек не распространяется на макулярную зону и занимает по площади менее 2-х диаметров диска зрительного нерва (ДЗН).
- Диффузный занимает более двух диаметров ДЗН и захватывает центральную область сетчатки. Такой отек макулы имеет более неблагоприятное течение, поскольку вызывает дегенеративные процессы с последующим развитием дистрофии сетчатки, стойкими и значительными нарушениями зрительной функции.
Диабетический отек макулы развивается в результате длительного течения сахарного диабета, осложненного диабетической ретинопатией. Механизм его формирования заключается в поражении мелких сосудов сетчатки, выработки эндотелиальных факторов роста. Нарушается проницаемость капилляров, часть плазмы проникает из сосудистого русла в сетчатку, таким образом, вызывая отек макулы. При фокальном отеке основную играет роль развитие микроаневризм сосудов сетчатки. При диффузном диабетическом макулярном отеке происходит поражение всей капиллярной сети сетчатки, расширение капилляров, истончение сосудистой стенки, нарушение проницаемости кровеносных сосудов. Стойкая гипергликемия при отсутствии адекватной коррекции вызывает утолщение и поражение мембраны капилляров, высвобождение свободных радикалов. В итоге это приводит к необратимым изменениям вплоть до гибели фоторецепторов. Наличие и степень отека макулы зависит от давности наличия сахарного диабета, степени коррекции гликемии, типа сахарного диабета, наличия сопутствующих заболеваний (тяжелая артериальная гипертензия, дислипопротеинемия, гипоальбуминемия).
Кистозный макулярный отек
Кистозный макулярный отек (КМО) – это формирование в сетчатке микрополостей (микрокист), заполненных жидкостью. Кистозный макулярный отек объединяет виды макулярного отека, вызванные различными заболеваниями, но имеющие общий патогенетический механизм – в сетчатке происходит накопление транссудата, вызванное изменением целостности гематоофтальмического барьера. В результате этих патологических процессов нарушается соотношение осмотического давления в сетчатке и сосудистой оболочке глаза, что в сочетании с образованием витреоретинальных тракций провоцирует выработку воспалительных факторов (фактор роста эндотелия, а также фактор роста тромбоцитов) и образование избыточного количества жидкости в макулярной области. Если кистозный макулярный отек существует непродолжительное время, то вероятность последующего восстановления высокая. Такой вариант считается относительно безопасным для глаз. При длительном течении кистозного макулярного отека существует риск слияния мелких кистозных образований в крупные кисты, что может привести к ламеллярному разрыву в центральной ямке сетчатки и необратимым нарушениям центрального зрения.
 |
| Кистозный макулярный отек |
Отек макулы при влажной дистрофии сетчатки
Данный вид макулярного отека связан с возрастными изменениями и возникает у людей в возрасте старше 40 лет при развитии возрастной макулярной дегенерации. «Влажная» (или экссудативная) форма возрастной макулярной дегенерации составляет около 10-20% от всех случаев. В основе патогенетического механизма формирования отека макулы лежит образование новых сосудов, которые, врастая под сетчатку, формируют субретинальную неоваскулярную мембрану. Сквозь нее в макулярную область сетчатки начинает пропотевать жидкость, вызывая последующий ее отек. Это в дальнейшем может привести к локальной отслойке сетчатки, субретинальному кровоизлиянию, гибели фоторецепторов, безвозвратному снижению зрения вплоть до слепоты. Возрастная макулярная дегенерация может прогрессировать с различной скоростью у разных пациентов. Однако, при раннем выявлении развития субретинальной неоваскулярной мембраны и проведении своевременного лечения можно добиться стойкой ремиссии и восстановить зрение.
 |
| Макулярный отек глаза при влажной форме макулодистрофии |
Диагностика макулярного отека
Отек макулы глаза является серьезной патологией, сопровождающейся утратой центрального зрения и потенциально приводящее к полной слепоте. Своевременное выявление заболевания на ранних стадиях помогает не только сохранить, но и восстановить зрение. Основные диагностические методы выявления заболевания включают как стандартные методы офтальмологического обследования, так и специализированные исследования:
- Офтальмоскопия позволит выявить выраженный отек сетчатки по характерной картине глазного дна. Однако, небольшой, локальный отек макулярной области иногда визуально не определяется, но его можно заподозрить по комплексу дополнительных косвенных признаков.
- Тест Амслера используется для выявления метаморфопсий и скотом.
- Оптическая когерентная томография (ОКТ) признана золотым диагностическим стандартом, позволяет оценить структурные изменения сетчатки, а также ее толщину и объем.
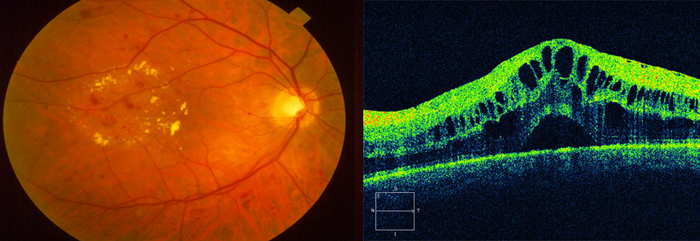 | |
| Осмотр глазного дна | Томография сетчатки |
- Гейдельбергская ретинальная томография (HRT) верифицирует отек макулярной области и измеряет толщину сетчатой оболочки в центральных отделах.
- Флюоресцентная ангиография (ФАГ) глазного дна позволяет выявить участки ишемии сетчатки, сосудистые нарушения, в особенности при окклюзии центральной вены.
Диагностический алгоритм определяется врачом индивидуально для каждого конкретного пациента и зависит от типа макулярного отека и наличия сопутствующих офтальмологических заболеваний.
Лечение макулярного отека
Выбор варианта лечения макулярного отека сетчатки глаза различается при разных видах отека, а также может варьировать в зависимости от причин и давности заболевания. Выделяют три основных варианта лечения макулярного отека глаза: консервативное, лазерное и хирургическое.
При диабетическом макулярном отеке самым действенным способом лечения является метод лазерной коагуляции. Лазерное лечение диабетического макулярного отека заключается в коагуляции измененных сосудов и централизации кровотока. Таким образом, купируется отек и предотвращается дальнейшее развитие заболевания. Лечение диабетического макулярного отека также включает интравитреальное введение лекарственных препаратов (кеналог). При пролиферативной диабетической ретинопатии интравитреально может вводиться anti-VEGF, что позволяет улучшить состояние сосудов сетчатки.
Лечение кистозного макулярного отека включает применение системных и местных нестероидных противовоспалительных препаратов, интравитреальное введение пролонгированных глюкокортикостероидов (Озурдекс) и ингибиторов эндотелиальных факторов роста. С целью оптимизации кровообращения в центральной области может также применяться лазерная коагуляция сетчатки.
При экссудативной форме возрастной макулярной дегенерации основное лечение макулярного отека глаза сводится к интравитреальным инъекциям ингибиторов эндотелиального фактора роста (Авастин, Луцентис, Афлиберцепт), что приводит к обратному развитию вновь образованных сосудов, а также восстановлению капиллярной сети и нормализации кровообращения в сетчатке.
Хирургическое лечение макулярного отека является наиболее высокотехнологичным и эффективным методом, когда иные способы лечения либо проявили свою нерезультативность, либо приводят к незначительному или нестойкому улучшению состояния сетчатки в макулярной области и не сопровождаются стабилизацией или повышением зрительных функций.
Оперативное лечение диабетического и кистозного макулярного отека сетчатки глаза заключается в выполнении операции, которая называется витрэктомия. В условиях Клиники им. Святослава Федорова витрэктомия выполняется в формате 25-27G, когда диаметр рабочей части инструмента составляет менее 0,5 мм! Малоинвазивный характер операции позволяет проводить ее в условиях местного обезболивания, без использования общего наркоза и без госпитализации пациента в стационар клиники. В ходе витрэктомии производится иссечение стекловидного тела и удаление эпиретинальных мембран, оказывающих тракционное воздействие на сетчатку и поддерживающих диабетический и кистозный макулярный отек. Лечение отека макулярной области вследствие развития у пациента влажной формы макулярной дегенерации сопровождается удалением субретинально расположенных новообразованных сосудов, формирующих субретинальную неоваскулярную мембрану, являющуюся причиной макулярного отека.
Своевременно проведенное лазерное или хирургическое лечение макулярного отека существенно оптимизирует результаты лечения и значимо влияет на прогноз заболевания. Кроме того, прогноз зависит от этиологии, давности заболевания, наличия сопутствующей патологии, степени выраженности отека и наличия осложнений. Самый благоприятный прогноз отмечают при послеоперационном отеке макулярной области с полным восстановлением зрения и купированием отека за несколько месяцев. Неблагоприятный прогноз для зрительной функции может быть при осложненных формах отека, при формировании дистрофических изменений, разрывов сетчатки, гибели фоторецепторов. Такие патологические процессы могут привести к необратимому нарушению зрительной функции вплоть до полной слепоты.
Микрохирургия глаза. Клиника им. Святослава Федорова оснащена новейшей аппаратурой, которая позволяет провести детальную диагностику и качественное высокотехнологичное лечение с минимальными рисками и максимальным зрительным результатом. Задачей пациента остается лишь следить за своим здоровьем и зрением, и вовремя обратиться к специалисту при наличии тревожных симптомов.
Источник
