Отек пространства диссе это
Гепатоциты. Строение гепатоцитов. Образование желчи.Гепатоциты имеют неправильную многоугольную форму. Средний диаметр клеток — 20-25 мкм. Различают апикальную (билиарную) поверхность гепатоцита, обращенную в просвет желчного капилляра, и базальную (васкулярную) поверхность — в сторону синусоидного капилляра. Своими латеральными поверхностями гепатоцитоты формируют печеночные балки. В центральной части клетки лежит одно-два округлых ядра. Часть из них представляет собой крупные, полиплоидные ядра. Причем число таких ядер увеличивается с возрастом и может достигать в старости 80%. В цитоплазме хорошо развита гранулярная эндоплазматическая сеть, участвующая в синтезе белков крови. Метаболизм углеводов связан с гладкой эндоплазматической сетью, которая рассеяна в цитоплазме в виде трубочек и пузырьков. Вблизи этих элементов гладкой эндоплазматической сети выявляются гранулы гликогена. Цитоплазма гепатоцитов изобилует митохондриями, число которых в одной клетке превышает 1000. Комплекс Гольджи хорошо развит. Встречаются пероксисомы, лизосомы, а также различные включения (жировые, пигментные и др.). Количество включений в гепатоцитах находится в связи с фазами пищеварения. После приема пищи резко возрастает количество гликогена, увеличивается число липидных включений. Для печени характерен выраженный суточный ритм: синтез и выделение желчи интенсивнее происходят днем, а гликоген в большом количестве накапливается ночью. Больше гликогена образуется в клетках, расположенных около центральной вены, а желчи — в гепатоцитах на периферии дольки.
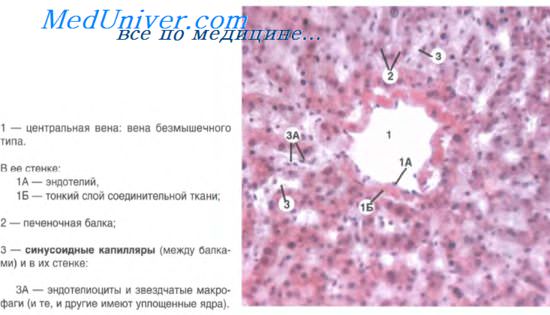
Гепатоциты располагаются обычно в виде двух тесно прилегающих друг к другу рядов, образуя при этом печеночные балки. Между апикальными (билиарными) поверхностями двух гепатоцитов образуется щелевидное пространство с диаметром 0,5-1 мкм. Эти межклеточные узкие щели называют желчными капиллярами. Последние начинаются слепо и в своей начальной части собственной стенки не имеют. Однако ближе к периферии дольки формируются канальцы Геринга — желчные проточки, стенка которых представлена как гепатоцитами, так и эпителиоцитами проточков (холангиоцитами). По мере увеличения калибра стенка проточка становится сплошной, выстланной однослойным эпителием, в составе которого располагаются малодифференцированные камбиальные холангиоциты. По проточкам желчь попадает в междольковые желчные протоки, выстланные однослойным кубическим эпителием. При обычных методах окраски желчные капилляры не выявляются, но обнаруживаются при импрегнации солями серебра, гистохимической реакцией на щелочную фосфатазу и другими методами. Таким образом, вырабатывая желчь, печень функционирует как экзокринная железа. Вместе с тем она выделяет в кровь такие вещества, как глюкоза, мочевина, белковые фракции и др., что характеризует печень как эндокринный орган. Из гепатоцитов эти вещества поступают через базальную (синусоидную) поверхность клетки. Между гепатоцитом и гемокапилляром здесь располагается перисинусоидное пространство Диссе, в которое гепатоцит выделяет белки, глюкозу, мочевину и другие вещества в процессе осуществления метаболических функций. В печеночной дольке существуют две системы, не связанные между собой и действующие по принципу противотока: желчеотводящая, по которой желчь идет от центра на периферию дольки, и кровеносная, по которой кровь движется от периферии к центру дольки. Между желчными и кровеносными капиллярами нет непосредственного соединения, и в условиях нормы желчь не поступает в кровоток. Просвет желчного капилляра является замкнутым благодаря наличию между образующими его соседними гепатоцитами межклеточных контактов нескольких типов — плотных, щелевых и десмосом. В просвет желчного капилляра выступают микроворсинки, образованные на билиарной поверхности гепатоцитов. Базальная поверхность гепатоцитов обращена в сторону перисинусоидного пространства Диссе. В это пространство выступают также многочисленные микроворсинки, что увеличивает активную поверхность гепатоцитов. Само перисинусоидное пространство, представляет собой узкую щель (шириной 0,2-1 мкм). Если одну стенку его образует базальная поверхность гепатоцитов, то другую — стенка синусоидного гемокапилляра. В пространстве Диссе находятся жидкость, богатая белками, а также аргирофильные фибриллы, единичные фибробласты, отростки звездчатых клеток и др. В нем обнаружены особые мелкие клетки — перисинусоидальные липоциты, или клетки Ито. Они обладают способностью накапливать в цитоплазме липиды и депонировать жирорастворимые витамины. Эти клетки называют также жиронакапливающими, или жирозапасающими, клетками. Их рассматривают как особый тип соединительнотканных интерстициальных клеток. С функциями клеток связывается синтез и секреция белков коллагена и участие в развитии цирроза печени. В перисинусоидальном пространстве располагаются pit-клетки, относящиеся к большим гранулярным лимфоцитам (натуральные киллеры), которые выделяют вещества, стимулирующие пролиферацию гепатоцитов, участвуют в защитной функции. Стенка внутридольковых синусоидов выстлана эндотелием, в котором, кроме плоских и тонких эндотелиоцитов, имеются многочисленные вкрапления более крупных звездчатых клеток. Последние известны под названием звездчатые макрофагоциты, или клетки Купфера. Это производные моноцитов крови и представляют собой печеночные макрофаги. В цитоплазме этих клеток много пиноцитоз-ных и фагоцитозных пузырьков, плотных телец (вторичных лизосом). Печеночные макрофаги способны поглощать из крови циркулирующие вещества, накапливать их в цитоплазме, захватывать и переваривать бактерии, обломки эритроцитов. Они способны к амебоидному движению и могут выходить в просвет синусоидов. Набухая, эти клетки выполняют роль сфинктеров синусоидных капилляров. Эндотелиоциты соединяются в пласт при помощи плотных межклеточных контактов. В выстилке синусоидных капилляров обнаружено наличие мелких отверстий, посредством которых сообщаются между собой просвет синусоидов и пространство Диссе. Поры имеют диаметр около 100 нм. Участки истонченной цитоплазмы эндотелиоцитов, где концентрируются эти отверстия, называют ситовидными пластинками. Они играют роль фильтра. В стенке внутридольковых синусоидных кровеносных капилляров на большом протяжении отсутствует базальная мембрана, что облегчает проникновение веществ из крови в перисинусоидное пространство и в обратном направлении. Эндотелий синусоидных гемокапилляров, печеночные макрофаги, структуры в перисинусоидном пространстве составляют вместе гепатогематический барьер, или гистион, через который происходит обмен веществ между эпителием печени и кровью. Наряду с классическими представлениями о строении печеночной дольки, имеются и другие трактовки ее гистоархитектуры. Так, согласно одной из гипотез, элементами дольки являются не печеночные балки, а пластины, состоящие из одного слоя гепатоцитов. Печеночные пластины отгораживают, как стенками, цилиндрические синусоидные пространства (лакуны), по которым протекает кровь. Кроме классических печеночных долек, описаны так называемые портальные дольки и печеночные ацинусы. Центром портальной дольки признается триада, а периферическими ориентирами являются центральные вены трех смежных долек. В целом портальная долька имеет форму треугольника. В ее пределах кровь течет по направлению от центра на периферию. Печеночный ацинус образуют сегменты двух соседних классических долек, расположенных между близлежащими центральными венами. Ацинус имеет ромбовидную форму. У острых углов ромба находятся центральные вены, а у тупого — триада. Эти представления о структурно-функциональных единицах печени помогают понять особенности поражений разных отделов печеночной дольки в условиях патологии. Возрастные изменения печени характеризуются понижением метаболической и пролиферативной активности гепатоцитов, накоплением в их цитоплазме липофусцина и дистрофическими явлениями. Между печеночными дольками разрастается соединительная ткань. Иногда это сопровождается явлениями цирроза печени. Реактивность и регенерация печени. Ткани печени отличаются высокой чувствительностью к действию повреждающих факторов. Действие ОВ, ионизирующей радиации, комбинированных повреждений приводит к резкому нарушению кровообращения в печени, связанного с его особенностями в этом органе. Нарушается интеграция гепатоцитов в составе печеночных балок, в клетках снижается количество гликогена, изменяется активность окислительно-восстановительных ферментов, подавляется фагоцитарная активность печеночных макрофагов. На месте гибнущих гепатоцитов разрастается рыхлая волокнистая соединительная ткань. Эпителий печени проявляет способность к физиологической и репаративной регенерации. При удалении в эксперименте на животных до 70% массы печени уже через 2 недели происходит полное восстановление. Этот феномен наблюдается каждый раз при многократных резекциях, проводимых с интервалом около месяца. Однако высокая регенерационная способность печени не характерна для человека. В целом, гепатоциты и холангиоциты относятся к растущей клеточной популяции. Учебное видео анатомии печени, строения и схемы печеночной дольки
— Вернуться в оглавление раздела «гистология» Оглавление темы «Строение желудка. Строение кишечника.»: |
Источник
Определение.
Венозное полнокровие — патологическое состояние, характеризующееся переполнением кровью венозного участка кровеносного русла.
Классификация.
По распространенности венозное полнокровие может быть:
- общим,
- местным.
По длительности существования различают венозное полнокровие острое и хроническое.
Встречаемость.
Общее венозное полнокровие является распространенным осложнением различных сердечных заболеваний.
Местное венозное полнокровие встречается реже как результат закупорки или сдавления венозных сосудов.
Условия возникновения.
Общее венозное полнокровие возникает в результате сердечной недостаточности, то есть нарушения насосной функции сердца. Местное венозное полнокровие связано с нарушением оттока венозной крови на каком-то ограниченном участке.
Механизм возникновения.
При остро возникшей слабости сердечной деятельности вены, а вслед за ними и капилляры оказываются расширенными и переполненными кровью, что сопровождается нарушением оттока тканевой жидкости. Кроме того результатом острого нарушения деятельности сердца в связи с повышением давления в верхней полой вене переполненными оказываются также лимфатические сосуды и лимфатические капилляры. Все это сопровождается довольно резким увеличением в размерах ряда органов и развитием в них зернистой дистрофии за счет гипоксии. Тканевая жидкость может накапливаться в серозных полостях.
При хронической сердечной недостаточности, связанной с постинфарктным кардиосклерозом, пороком сердца или другой патологией, увеличение в размерах органов дополняется также развитием в них жировой дистрофии и разрастанием соединительной ткани. Последнее объясняется тем, что в условиях хронической гипоксии фибробласты начинают размножаться ускоренными темпами. В легких хроническое венозное полнокровие из-за повышения давления крови в капиллярах сопровождается выходом эритроцитов в просвет альвеол, где возникший в результате их разрушения свободный гемоглобин перерабатывается альвеолоцитами и макрофагами в гемосидерин. За счет отложений гемосидерина легкое приобретает ржавый цвет, а за счет разрастания соединительной ткани уплотняется, что приводит к так называемой бурой индурации (уплотнению) легкого.
Острое местное венозное полнокровие сопровождается отеком тканей, а иногда, как например, при тромбозе воротной вены, и скоплением тканевой жидкости в полости брюшины.
При хроническом местном венозном полнокровии механизм возникновения изменений тот же, что и при общем.
Макроскопическая картина.
При остром общем венозном полнокровии органы существенно увеличиваются в размерах, при этом, например, масса селезенки может увеличиваться до трех раз, масса печени — до двух раз.
Для хронического общего венозного полнокровия характерны:
- Бурая индурация легких (легкие уплотнены, коричневатого цвета, на поверхности разреза имеют сетчатый рисунок).
- Мускатная печень (увеличенная печень с поверхности, а особенно на разрезе по своему рисунку напоминает срез мускатного ореха за счет чередования желтокоричневых участков паренхимы и красных полнокровных участков).
- Цианотическая индурация селезенки (увеличенная, селезенка имеющая синюшный (цианотичный) цвет, несколько уплотнена за счет разрастания соединительной ткани.
- Цианотическая индурация почек (в уплотненных почках на разрезе корковое вещество выглядит светлосинюшным, а мозговое — темно-синюшным).
- Акроцианоз (синюшная окраска кожи пальцев, кончиков ушей, носа, иногда всего лица).
- Анасарка (отек кожи, жировой клетчатки и мышц, более выраженный на конечностях).
- Асцит (скопление транссудата — отечной жидкости, содержащей не более 3% белка — в полости брюшины).
- Гидроторакс (скопление транссудата в плевральных полостях).
- Гидроперикард (скопление транссудата в полости сердечной сорочки).
- Гидроцеле (скопление транссудата в серозных полостях яичек).
В финале заболевания, незадолго до наступления летального исхода могут также отмечаться:
- Отек легких (масса каждого легкого около 1 кг, кусочки такого легкого тонут в воде).
- Отек и дислокация (смещение в большое затылочное отверстие с ущемлением в нем ствола) головного мозга.
Микроскопическая картина.
При остром общем венозном застое отмечается переполнение кровью вен и капилляров, отек тканей. В печени это сопровождается расширением и визуализацией пространств Диссе, в легких — отеком и разволокнением перибронхиальной клетчатки и висцеральной плевры), в головном мозге — расширением перивазальных пространств. Помимо этого, поскольку острый общий венозный застой сопровождается и лимфатическим застоем, в органах визуализируются расширенные лимфатические капилляры, которые в норме практически неразличимы. При хроническом венозном застое отмечаются:
- в легком скопления эритроцитов и макрофагов с гемосидерином в просветах альвеол, внеклеточный гемосидерин в утолщенных межальвеолярных перегородках, гемосидерин в альвеолоцитах;
- в печени — выраженная атрофия печеночных балок в центрах долек, переполнение кровью синусоидов в этих зонах и центральных вен; в гепатоцитах па периферии дольки могут быть жировые вакуоли; в случаях сердечного фиброза — разрастания соединительной ткани вокруг центральных вен;
- в селезенке — переполнение кровью красной пульпы, разрастания соединительной ткани;
- в почке — переполнение кровью vasa recti, фиброз в интерстиции;
- в других органах — переполнение кровью вен, фиброз и липоматоз стромы.
Клиническое значение.
Острый венозный застой в тяжелых случаях сопровождается отеком легких с явлениями дыхательной недостаточности и отеком головного мозга с его дислокацией (смещением) в большое затылочное отверстие и нарушением функции жизненноважных центров продолговатого мозга. Хронический венозный застой хотя и сопровождается дистрофическими изменениями тканей, обусловленными хронической гипоксией, редко проявляется умеренной функциональной недостаточностью тех или иных органов.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Определение.
Отек — скопление тканевой жидкости в серозных полостях или избыточное ее накопление в строме органов.
Классификация.
По распространенности отек может быть:
- местный,
- регионарный,
- распространенный.
По характеру патологического состояния, вызвавшего отек, он может быть:
- травматическим,
- аллергическим,
- воспалительным,
- застойным,
- нефрогенным,
- кахектическим.
По механизму развития различают отек:
- гидростатический,
- мембраногенный (вазопатический),
- гипопротеинемический.
Встречаемость.
Отек — едва ли не самое распространенное патологическое состояние. Встречается при нарушениях оттока венозной крови, при воспалении, при травмах, при заболеваниях почек.
Условия возникновения.
Отек возникает либо при затруднении попадания тканевой жидкости в кровеносные или лимфатические сосуды, либо при выходе жидкости за их пределы.
Механизмы возникновения.
Гидростатический отек возникает при повышении давления крови в капилляре при местном или общем венозном застое. При этом не только тканевая жидкость не может поступать «капилляр, но наоборот. повышенный градиент давления обеспечивает фильтрацию жидкой части крови за пределы неизмененной сосудистой схемки. По такому механизму развиваются застойный отек при передавливании конечности тугой повязкой, кардиогенный отек при сердечной недостаточности.
Мембраногенный отек возникает при нормальном гидростатическом давлении в капилляре, но при повышении проницаемости его стенки. Такой механизм имеет место при травматическом и аллергическом отеках за счет действия на эндотелий гистамина, выделяемого разрушающимися тканевыми лаброцитами. Гистамин, а также целый ряд других веществ вызывают повышение проницаемости микрососудов при воспалении.
Диспротеинемический отек связан со значительным снижением в крови содержания белка и, соответственно, онкотического давления, за счет чего тканевая жидкость перестает поступать в сосуд. Такие отеки отмечаются при голодании, длительной назоликворее после перелома основания черепа, при циррозе печени, сопровождающемся портальной гипертензией и значительной потерей альбумина через кишечник.
Макроскопическия картина.
В полостях скапливается светло-соломенная прозрачная. слегка опалеснируюшая жидкость, содержащая до 3% балка. Органы и части тела увеличены в размерах. При отеке головного мозга твердя мозговая оболочка напряжена. Отечная жировая клетчатка зачастую имеет желеобразный вид.
Микроскопическая картина.
Отечные ткани разрыхлены: паренхиматозныe элементы отстоят друг от друга и от питающих их капиляров на большем расстоянии, что сопровождается их гипоксией, проявляющейся зернистой дистрофией, а иногда и некробиотическими изменениями. При отеке легких помимо интерстиция жидкость скапливается в альвеолах. При отеке печени начинают визуализироваться расширенные пространства Диссе. Отек головного мозга сопровождается появлением оптически пустых перивазальных пространств.
Клиническое значение.
Значительные выпоты в плевральных полостях и полости перикарда ведут к нарушению экскурсии, а. соответственно, и функции легких и сердца. Массивный односторонний внутриплевральный вы пот ведет к смешению средостения и за счет» раздражения блуждающего нерва может привести к рефлекторной остановке сердца. Отек головного мозга ведет к его дислокации и ущемлению продолговатого мозга в большом затылочном отверстии. Отек легких сопровождается тяжелой дыхательной недостаточностью.
Отек тканей ведет к нарушению газообмена в них. Гипоксическому повреждению структурных элементов и недостаточности функции органа. Наличие распространенных отеков, кроме того, для клиницистов является маркером тяжелого поражения сердца, почек или выраженной гипопротеинемии.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник

