Отек пазух на кт
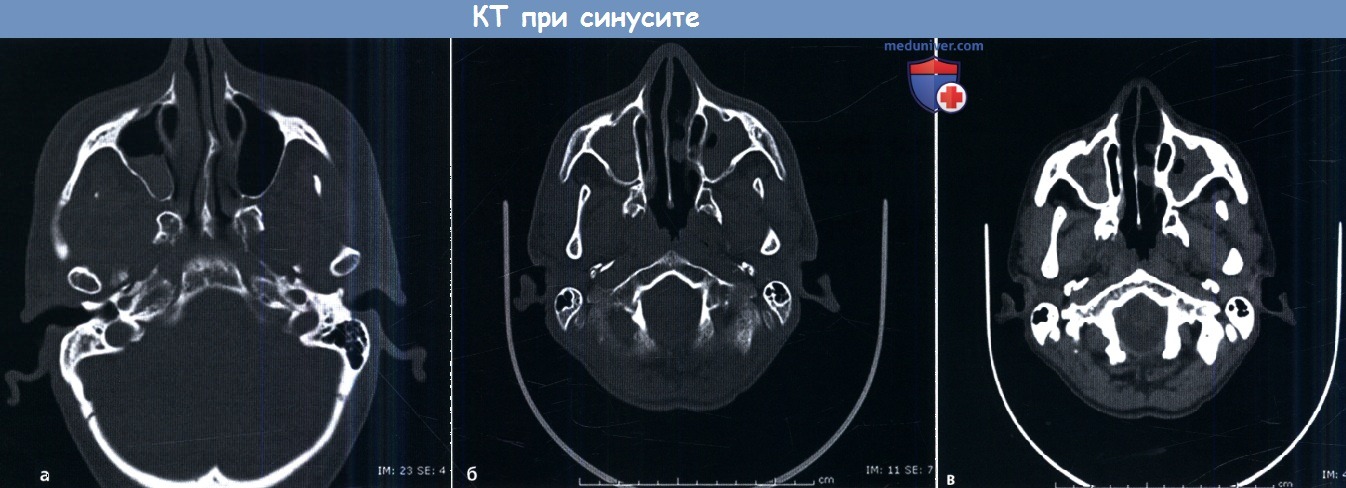
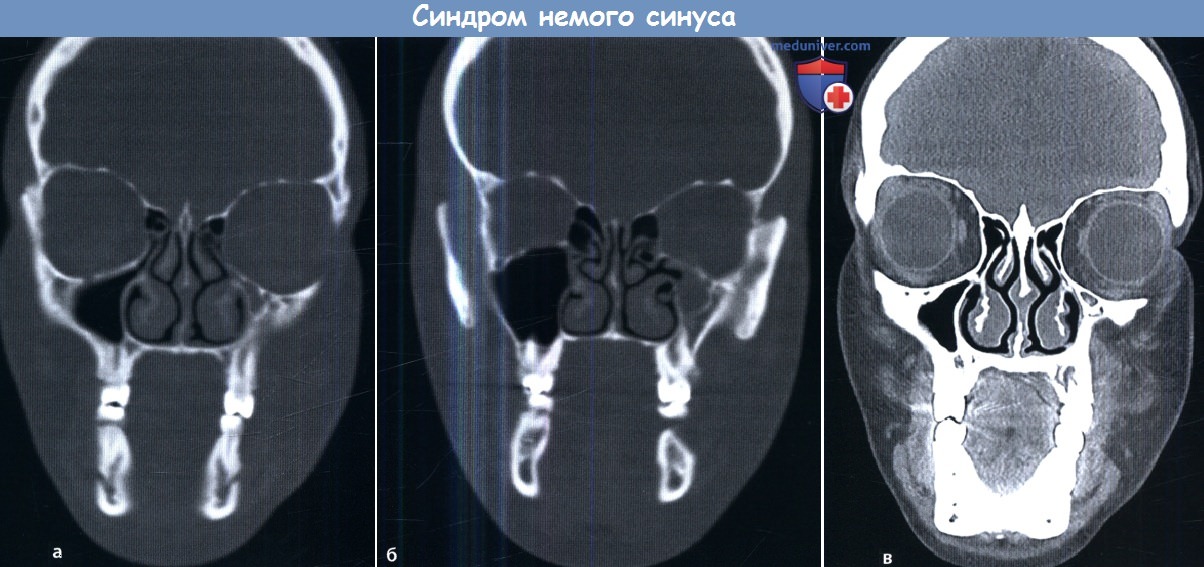
КТ при синусите (гайморите)Применение лучевых методов исследования является необходимым при неэффективности консервативной терапии или подозрении на вовлечение в процесс глазницы или внутричерепных структур. В случаях острого синусита обычно используется КТ без контраста. При высокой степени подозрения на распространение инфекции в глазницу или полость черепа выполняется МРТ с контрастным усилением и без него. Характерным диагностическим признаком острого синусита является наличие уровня воздух-жидкость, возможно наличие густого или «пузырящегося» секрета. Наиболее характерны эти признаки для поражения гайморовой пазухи. Оценить наличие уровня жидкости в лобных или решетчатых пазухах может быть сложно из-за их небольшого размера. Утолщение слизистой и полипозная ткань способны имитировать наличие уровня жидкости. И наоборот, почти полное заполнение пазухи жидкостью выглядит как крупный полип. Данные лучевых методов обследования при синусите часто неспецифичны. Заключение рентгенологов обычно содержит описание локализации и степени выраженности затемнения пазух и утолщения слизистой. Для дифференциальной диагностики острого и хронического синусита внимание необходимо обращать на костные перегородки между пазухами. Длительно текущее воспаление пазух часто сопровождается реакцией периоста и утолщением костных стенок (утолщение мукопериоста), которое иногда может быть крайне выраженным. При подозрении на хронический риносинусит КТ помогает определить наличие анатомических вариантов строения пазух, предрасполагающих к хроническому течению.
КТ является методом выбора при обследовании больного с хроническим риносинуситом, т.к. она позволяет полностью оценить костные структуры черепа. При наличии в пазухах содержимого повышенной плотности полезно использовать мягкотканное окно. Вид секрета околоносовых пазух на МРТ зависит от содержания в нем белка. Как правило, чем больше в секрете белка, тем более интенсивным будет его сигнал на Т1 и менее интенсивным на Т2. Однако если содержимое пазухи будет иметь повышенную плотность, как в случае грибкового синусита, в обоих режимах МРТ оно будет иметь черный цвет, симулируя вид здоровой пазухи. При наличии в пазухах содержимого повышенной плотности всегда необходимо исключение грибкового процесса. Также причиной обнаружения в пазухах содержимого повышенной плотности могут являться застойный секрет, кровь, опухоли. При планировании эндоскопических эндоназальных операций крайне важно учитывать локализацию утолщенной слизистой и наличие тех или иных анатомических вариантов развития. Патологические процессы околоносовых пазух нередко подразделяют на: инфундибулярный, остиомеатального комплекса, сфеноэтмоидального кармана, спорадический, полипозный, лобного кармана, одонтогенный и т.п. При инфундибулярном типе процесс ограничен верхнечелюстной пазухой и ее естественным соустьем. Проявления заболевания, затрагивающего область остиомеатального комплекса, нередко варьируют, но присутствует поражение одной из пазух, дренирующихся в эту область (верхнечелюстной, лобной, передних клеток решетчатого лабиринта).
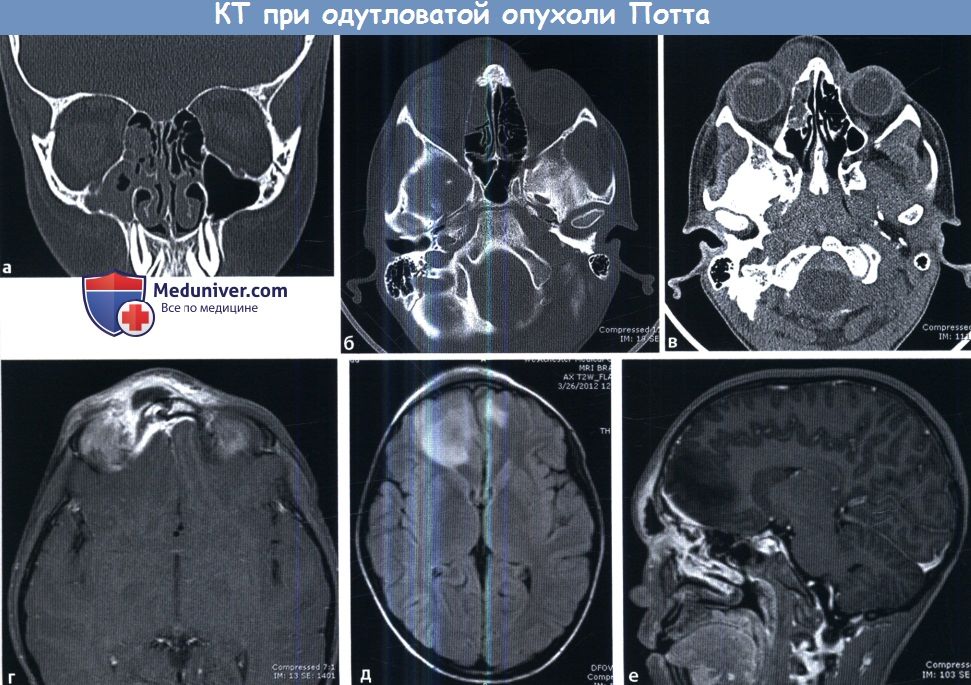
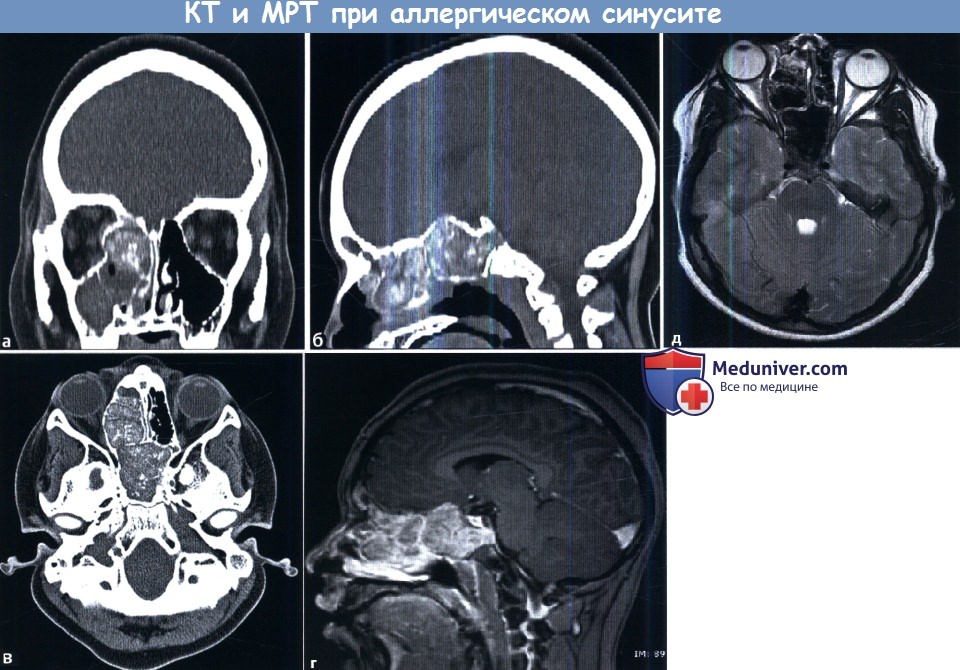
При поражении сфеноэтмоидального кармана вовлечены клиновидная пазуха и задние клетки решетчатого лабиринта. При спорадическом типе, как следует из названия, определенной схемы распространения процесса не существует. Полипозный процесс характеризуется полипозным разрастанием в просвете пазух. При поражении лобного кармана вов-леченнной оказывается лобная пазуха той же стороны. При одонтогенном процессе поражается верхнечелюстная пазуха, в ее просвете зачастую определяется яркое кистоподобное образование, исходящее из верхнечелюстного зуба. Необходимо обращать внимание на возможные осложнения риносинусита. Следует просматривать паренхиму головного мозга на наличие эпидурального или субдурального абсцесса, которые проявляются жидкостным содержимым повышенной плотности, смещающим вещество мозга. При использовании внутривенного контраста облегчается диагностика эмпиемы благодаря повышению контрастности твердой мозговой оболочки. На МРТ эмпиема характеризуется гиперинтенсивным сигналом. При этмоидите возможно распространение инфекции на глазницу. При использовании контраста необходимо оценивать кавернозные синусы на предмет их тромбоза. На КТ синус будет расширен, возможно наличие сгустка с пониженной плотностью. Вторым признаком тромбоза является увеличение ипсилатеральной верхней глазничной вены. Для диагностики патологии кавернозного синуса может использоваться и рутинная МРТ с контрастированием. Облегчает визуализацию пещеристых синусов проведение трехмерной МРТ высокого разрешения с последовательностью импульсов градиент-эхо и контрастированием. Допустимо также использование протокола турецкого седла. Следует отметить, что МР-венография не является методом выбора для визуализации кавернозных синусов. Аллергический грибковый синусит проявляется затемнением сразу нескольких пазух. Характерно агрессивное течение процесса с диффузным распространением, приводящим к изменениям костной ткани и выраженному истончению кортикального слоя. В центре пазухи возможно наличие секрета повышенной плотности. Внешний вид секрета на МРТ, как было отмечено выше, зависит от содержания в нем белка. Обычно они гипоинтенсивны в режиме Т2 и варьируют при Т1.
— Вернуться в оглавление раздела «отоларингология» Оглавление темы «КТ височных костей и пазух носа»:
|
Источник
Опухоли полости носа и придаточных пазух
Злокачественные новообразования слизистой оболочки полости носа и придаточных пазух составляют от 0,2 до 1,4% всех злокачественных опухолей. Среди мужчин и женщин встречаются одинаково часто. Развиваются преимущественно у лиц старше 50 лет. Наиболее высокая заболеваемость отмечается в Китае и странах Восточной Азии.
Определенное значение в возникновении рака полости носа и его придаточных пазух имеют профессиональные вредности (очищение никеля, деревопереработка, обработка кожи). Развитию злокачественных новообразований в параназальных синусах может способствовать введение в них контрастного вещества фторотраста и вредные привычки (курение, злоупотребление алкоголем). Фоновыми процессами, которые предшествуют развитию опухоли, являются также хронические воспалительные изменения слизистой оболочки полости носа и придаточных пазух. К новообразованиям полости носа и околоносовых пазух, имеющим тенденцию к озлокачествлению, относят переходно-клеточную папиллому и аденому латеральной стенки носа.
Чаще всего злокачественные опухоли полости носа и околоносовых пазух исходят из верхнечелюстной пазухи (75-80%), решетчатого лабиринта и полости носа (10-15%). Реже поражаются клиновидная и лобная пазухи (1-2%).
Основной морфологической формой злокачественных опухолей этой локализации является плоскоклеточный ороговевающий (57%) и неороговевающий (19,3%) рак. Крайне агрессивным течением и склонностью к отдаленному метастазированию отличаются цилиндромы верхнечелюстной пазухи.
Регионарные метастазы при злокачественных опухолях верхней челюсти обнаруживаются сравнительно редко (14,9%) и локализуются преимущественно в верхней группе лимфатических узлов глубокой яремной цепи. При низкодифференцированных опухолях метастазы могут быть двусторонними. Отдаленные метастазы отмечаются редко и локализуются в легких, печени реже в костях.
Международная гистологическая классификация злокачественных опухолей носа и придаточных пазух
I. Эпителиальные опухоли
1. Плоскоклеточный рак.
2. Веррукозный (плоскоклеточный) рак.
3. Спиноцеллюлярный (плоскоклеточный) рак.
4. Переходно-клеточный рак.
5. Аденокарцинома.
6. Слизистая аденокарцинома.
7. Аденокистозный рак.
8. Мукоэпидермоидный рак.
9. Другие.
10. Недифференцированный рак.
II. Опухоли мягких тканей
1. Злокачественная гемангиоперицитома.
2. Фибросаркома.
3. Рабдомиосаркома.
4. Нейрогенная саркома.
5. Злокачественная фиброксантома.
6. Прочие.
III. Опухоли кости и хряща
1. Хондросаркома.
2. Остеогенная саркома.
3. Прочие.
IV. Опухоли лимфоидной и кроветворной ткани
1. Лимфомы:
а) лимфосаркома;
б) ретикулосаркома;
в) плазмоцитома;
г) болезнь Ходжкина.
V. Смешанные опухоли
1. Злокачественная меланома.
2. Эстезионейробластома.
3. Прочие.
VI. Вторичные опухоли
VII. Неклассифицируемые опухоли
Международная классификация по системе TNM.
Применима только для рака максиллярного синуса и пазухи решетчатой кости.
Т — первичная опухоль:
Тх — недостаточно данных для оценки первичной опухоли,
Т0 — первичная опухоль не определяется,
Tis — преинвазивная карцинома.
Гайморова пазуха
Т1 — опухоль ограничена слизистой оболочкой без эрозии или деструкции кости,
Т2 — опухоль, эрозирующая или разрушающая внутренние структуры,
ТЗ — опухоль распространяется на любую из следующих структур: кожа щеки, задняя стенка максиллярного синуса, нижняя или медиальная стенка орбиты, пазуха решетчатой кости,
Т4 — опухоль распространяется на структуры орбиты и/или на любую из следующих структур: решетчатая пластинка, задний решетчатый или клиновидный синус, носоглотка, мягкое небо, крыловидная часть верхней челюсти или височная ямка, основание черепа.
Решетчатый синус
T1 — опухоль поражает этмоидальную зону с эрозией или без эрозии кости,
Т2 — опухоль распространяется в полость носа,
ТЗ — опухоль поражает переднюю часть орбиты и/или гайморову пазуху,
Т4 — опухоль распространяется в полость черепа, в орбиту на верхушку, поражает клиновидную и/или лобную пазухи и/или кожу носа.
N/pN — регионарные лимфатические узлы:
N/pNx — недостаточно данных для оценки регионарных лимфатических узлов,
N/pN0 — нет признаков метастатического поражения регионарных лимфатических узлов. pN0 — гистологическое исследование материала выборочного участка тканей шеи включает 6 и более лимфатических узлов; гистологическое исследование материала, полученного с помощью радикальной шейной лимфаденэктомии, включает 10 и более лимфатических узлов,
N/pN1 — метастазы в одном лимфатическом узле на стороне поражения, до 3 см и менее в наибольшем измерении,
N/pN2 — метастазы в одном или нескольких лимфатических узлах на стороне поражения, до 6 см в наибольшем измерении; или метастазы в лимфатических узлах шеи с обеих сторон или противоположной стороны, до 6 см в наибольшем измерении:
N/pN2a — метастазы в одном лимфатическом узле на стороне поражения, до 6 см в наибольшем измерении,
N/pN2b — метастазы в нескольких лимфатических узлах на стороне поражения, до 6 см в наибольшем измерении,
N/pN2c — метастазы в лимфатических узлах с обеих сторон или с противоположной стороны, до 6 см в наибольшем измерении.
N/pN3 — метастаз в лимфатическом узле, более 6 см в наибольшем измерении.
Требования к определению категории рТ соответствуют требованиям к определению категории Т.
М — отдаленные метастазы:
Мх — наличие отдаленных метастазов не может быть оценено,
М0 — нет отдаленных метастазов,
М1 — отдаленные метастазы.
Группировка по стадиям
Стадия 0TisN0М0Стадия IТ1N0М0Стадия IIТ2N0М0Стадия IIIТ1-2N1М0ТЗN0-1М0Стадия IVAT4N0-1М0Стадия IVBЛюбая Т N2-3 М0Стадия IVCЛюбая Т Любая N M1
Клиника. Клинические проявления злокачественных опухолей полости носа и околоносовых пазух обусловлены локализацией, распространенностью, формой роста и морфологическим строением опухоли.
Злокачественные опухоли полости носа чаще располагаются на латеральной стенке. Экзофитный рост более присущ железистому раку и саркомам. Наиболее ранними признаками указанных новообразований являются затрудненное дыхание через нос и слизисто-гнойные выделения. Плоскоклеточный рак характеризуется эндофитным ростом и ранним изъязвлением. При локализации рака на латеральной стенке нередко развиваются явления синусита. Опухоли полости носа распространяются в направлении верхнечелюстной пазухи и решетчатого лабиринта. Клинические проявления злокачественных новообразований решетчатого лабиринта в основном сходны с течением опухолей полости носа. Один из первых симптомов — умеренные боли в лобной области, корне носа и одной из орбит.
Злокачественные опухоли верхнечелюстной пазухи длительное время протекают бессимптомно или маскируются клиникой хронического синусита. При дальнейшем развитии опухоли клинические проявления определяются ее исходной локализацией (передненижневнутренний, верхнезадневнутренний, верхнезадненаружный, передненижненаружный сегменты пазухи) и направлением роста.
Для новообразований, располагающихся в передненижне-внутреннем сегменте, характерно одностороннее нарушение носового дыхания, слизистые, слизисто-гнойные или кровянистые выделения. Опухоль распространяется в полость носа, на альвеолярный отросток, твердое небо, при разрушении передней стенки пазухи инфильтрирует мягкие ткани щеки.
Клиническое течение опухоли, исходящей из верхнезадне-внутреннего сегмента, характеризуется затрудненностью носового дыхания, слизисто-гнойными и кровянистыми выделениями из носа. Дальнейший рост опухоли приводит к деформациям в области медиального угла глаза и его смещению вверх (при разрушении нижней стенки орбиты) и кнаружи (при разрушении внутренней стенки орбиты и распространении в решетчатый лабиринт).
Опухоль, исходящая из верхнезадненаружного сегмента, вызывает выраженные боли в области II ветви тройничного нерва. При прорастании в жевательную мускулатуру и крылонебную ямку развиваются явления контрактуры жевательных мышц.
Новообразования передненижненаружного сегмента вызывают боли, расшатывание зубов, деформацию альвеолярного отростка верхней челюсти в задних отделах. При разрушении задней стенки опухоль прорастает в височно-нижнечелюстной сустав, жевательную мускулатуру, крылонебную ямку и вызывает выраженное сведение челюстей.
Новообразования лобных пазух характеризуются выраженными болевыми ощущениями в области поражения. С увеличением опухоли возникает деформация лица, особенно при прорастании в орбиту (смещение глазного яблока вниз и кнаружи, отек век).
Диагностика злокачественных новообразований полости носа и околоносовых пазух включает: тщательный сбор анамнеза, внешний осмотр и пальпацию, ороскопию, переднюю и заднюю риноскопию, фарингоскопию, пальцевое исследование носоглотки, фиброскопию носоглотки, рентгенологическое исследование, морфологическое исследование пунктата из пазухи или кусочка ткани из опухоли носа. Большое значение в уточнении диагноза имеет рентгенологическое исследование (рентгенография костей лицевого черепа в полуаксиальной, носоподбородочной и косой проекциях, в том числе с использованием контрастных веществ, томография, компьютерная томография). В ряде случаев заключительным этапом постановки диагноза может быть диагностическая гайморотомия с биопсией, поскольку рентгенологический метод при отсутствии клинических признаков злокачественной опухоли не имеет решающего значения. В клинический минимум обследования необходимо включать рентгенографию органов грудной клетки и ультразвуковое исследование органов брюшной полости.
Лечение злокачественных опухолей полости носа и околоносовых пазух комбинированное. Хирургический и лучевой методы могут использоваться при ограниченных экзофитных опухолях полости носа с четкими границами.
На первом этапе комбинированного лечения осуществляется дистанционная гамма-терапия в суммарной очаговой дозе 40-45 Гр. Облучение проводят преимущественно с двух полей — переднего и бокового, размеры которых определяются в зависимости от распространения и направления роста опухоли. При облучении решетчатого лабиринта используют три поля (переднее и два боковых). В объем облучаемых тканей включаются заглоточные лимфатические узлы. Подчелюстные и шейные лимфатические узлы облучают при подтвержденном метастатическом поражении. Через 3-4 нед после завершения лучевой терапии выполняется операция.
Для удаления новообразований, расположенных в области дна полости носа и носовой перегородки, используется внутриротовой доступ с рассечением слизистой оболочки передних отделов верхнего преддверия полости рта. Хрящевую часть носовой перегородки пересекают, обнажают дно полости носа и широко удаляют опухоль. При расположении опухоли в нижних отделах латеральной стенки носа используют доступ по типу Денкера. Затем удаляют переднюю и медиальную стенки верхнечелюстной пазухи с иссечением нижней и средней (по показаниям) носовых раковин. Для более широкого доступа к опухоли резецируют нижний отдел лобного отростка и носовую кость.
При раке клеток решетчатого лабиринта используют доступ разработанный Муром. В объем удаляемых тканей включают лобный отросток верхней челюсти, слезную и частично носовую кости, все клетки решетчатого лабиринта. Дополнительно выполняют ревизию основной и лобной пазухи. Распространенные поражения требуют удаления всех клеток решетчатого лабиринта, верхнемедиальных отделов верхней челюсти и экзентерации орбиты.
Рак верхнечелюстной пазухи является показанием к полному удалению челюсти (предпочтительно электрохирургическому) или расширенным операциям с доступом по Муру. Электрохирургический метод заключается в поэтапном проваривании удаляемых тканей с помощью биполярных электродов. Удаляют сваренные фрагменты пораженной верхней челюсти вместе с медиальной стенкой верхнечелюстной пазухи, носовыми раковинами, а затем передние, средние и задние клетки решетчатого лабиринта. При разрушении костных стенок орбиты выполняют экзентерацию. Ограниченное прорастание опухоли в полость черепа является показанием к краниофациальной резекции. В связи с уродующими последствиями хирургических вмешательств в план лечения необходимо включать экзопротезирование или пластическое замещение послеоперационных дефектов.
Новообразования лобной пазухи удаляют по методу Мура или Прайзингера. В объем удаляемых тканей включают носовые кости, лобные отростки верхней челюсти, сетчатую пластинку решетчатого лабиринта и верхнюю часть носовой перегородки. По показаниям осуществляют экзентерацию орбиты.
Послеоперационное облучение (дистанционная гамма-терапия, контактная, внутритканевая лучевая терапия) показано при отсутствии уверенности в радикальности оперативного вмешательства или наличии резидуальной опухоли.
Хирургические вмешательства на регионарном лимфатическом аппарате (шейная фасциально-футлярная лимфаденэктомия, операция Крайла) выполняют при клинически определяемых метастазах в рамках комбинированного лечения. Профилактическую лимфаденэктомию не производят.
Больным, у которых нельзя выполнить радикальное комбинированное лечение из-за распространенности процесса либо из-за общих противопоказаний, проводят химиолучевое лечение или дистанционную лучевую гамма-терапию но радикальной программе в дозе 70 Гр с обязательным уменьшением объема облучения после подведения дозы 40-50 Гр. Химиолучевое лечение является также методом выбора терапии низкодифференциро-ванных опухолей полости носа и придаточных пазух.
Лекарственное лечение применяют в качестве неоадъювантной химиотерапии либо с паллиативными целями в рамках химиолучевого лечения. Могут быть использованы следующие препараты и их комбинации: 5-фторурацил, адриамицин, метотрексат, цисплатин, блеомицин, в том числе в виде регионарной артериальной химиотерапии.
Рецидивы опухолей полости носа и придаточных пазух возникают обычно в течение первого года после операции. Лечение их сводится к облучению (с учетом ранее подведенной дозы) или комбинированной терапии в различных вариантах.
Саркомы верхней челюсти отличаются быстрым ростом и относительно редким регионарным и отдаленным метастазированием. Наиболее часто встречаются остеогенные саркомы, хондросаркомы, злокачественные фиброзные гистиоцитомы (по данным РОНЦ им. Н.Н. Блохина РАМН).
Лечение комплексное (операция, лучевая терапия, химиотерапия). Последовательность и комбинацию методов лечения определяют, исходя из морфологической формы и степени дифференцировки опухоли.
Эстезионейробластома (обонятельная эстезионейроэпителиома) — редкая опухоль (3% опухолей носовой полости), развивается из обонятельного эпителия верхнего носового хода и решетчатой пластинки решетчатой кости. Часто встречается внутричерепное распространение через естественные отверстия решетчатой пластинки. Выбор метода лечения зависит от размера и локализации опухоли. При ранних стадиях заболевания проводится в основном монотерапия; чаще это радикальное оперативное вмешательство, обычно с использованием методик черепно-лицевых резекций, которые включают удаление комплекса решетчатой пластинки и решетчатой кости. Адъювантная лучевая терапия показана при распространенных процессах или подозрении на наличие микроскопической резидуальной опухоли.
Эстезионейробластома имеет тенденцию давать множественные локальные рецидивы. Отдаленное метастазирование наблюдается в 10-20% случаев. При наличии метастазов и рецидивов опухоли в ряде случаев может быть эффективной химиотерапия. Определенных схем лекарственного лечения этой опухоли нет. Отмечена активность циклофосфамида, винка-алкалоидов, док-сорубицина, цисплатина.
Нейроэндокринная карцинома. Несмотря на продукцию данной опухолью гормонов, она редко приводит к развитию паранеопластического синдрома. Биологическое поведение опухоли и прогноз зависят от гистологической структуры: от низкозлокачественных, хорошо дифференцированных опухолей «карциноидного типа» к умеренно злокачественному, или умеренно дифференцированному, нейроэндокринному раку и до высокоагрессивной недифференцированной карциномы. Лечение низкозлокачественных опухолей включает консервативную резекцию в комбинации с лучевым лечением. При недифференцированных опухолях, когда быстро возникают отдаленные метастазы, изучается возможность комбинации химио- и лучевого лечения.
Прогноз. По данным различных авторов, пятилетняя выживаемость больных после комбинированного лечения с использованием предоперационной лучевой терапии и электрохирургических резекций при раке верхнечелюстной пазухи I-II стадий составляет 73,6%, III — 54,9%, IV стадии — 24,2%. Наличие регионарных метастазов снижает пятилетнюю выживаемость до 37,5%. Применение химиолучевого лечения при распространенных низкодифференцированных опухолях верхнечелюстной пазухи и полости носа позволяет получить непосредственный положительный результат у 74% больных. Наихудшие пятилетние показатели выживаемости имеют место при использовании лучевой терпаии или хирургического вмешательства как самостоятельного метода лечения (18-35%).
Общая трех- и пятилетняя выживаемость при комбинированном лечении ограниченных процессов полости носа составляет 87,3% и 83,5% соответственно. Комплексное лечение распространенных опухолей полости носа позволяет добиться трехлетней выживаемости у 37,1% больных.
Профилактика заключается в своевременном лечении предраковых заболеваний, отказе от курения, улучшении условий труда на вредных производствах.
Источник