Отек лица после удаления лимфоузлов
Лимфостаз головы и шеи является не очень распространенным поздним побочным эффектом лечения рака головы и шеи. Это является хроническим заболеванием с потенциально серьезными последствиями для качества жизни. К сожалению, знания о данном состоянии бедны. Здесь мы предлагаем обзор текущих клинических характеристик лимфостаза головы и шеи после лечения рака.
КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА ЛИМФОСТАЗА ГОЛОВЫ И ШЕИ ЧТО ТАКОЕ ЛИМФОСТАЗ?
Лимфостаз — это хроническое состояние, отек, вызванный повреждением лимфатической системы (вторичный лимфостаз) или пороками развития лимфатической системы (первичный лимфостаз). Нарушения нормального функционирования лимфатической системы приводят к недостаточной очистке лимфатической жидкости (лимфы) и скоплению её в определенных частях тела.
Лимфатическая система — больше, чем просто система сбора жидкости, она также является жизненно важным компонентом иммунной системы (транспортируя иммунные клетки вокруг тела). Следовательно, блокада лимфотока приводит к накоплению жидкости, а также другим вредным изменениям, включая локализованную иммунную депрессию. Лимфостаз, как правило, наблюдается в конечностях (руках и ногах), но также очень распространен на лице и в паху.
ЧТО ТАКОЕ ЛИМФОТАЗ ГОЛОВЫ И ШЕИ ЛИМФОСТАЗ И КАК ОН ВОЗНИКАЕТ?
Вторичный лимфостаз головы и шеи, как правило, возникает в результате повреждения лимфатической системы при биопсии или лечении рака. Удаление лимфатических узлов при раке (биопсия или резекция) является основной причиной развития вторичного лимфостаза у пациентов. Это является прямым следствием важной роли лимфатических узлов в сборе лимфы из мелких лимфатических сосудов и сливе её в более крупные сосуды, ведущие к сердцу.
Лучевая терапия также может привести к повреждению всех оставшихся лимфатических узлов и сосудов, расположенных в поле излучения. Это вторая потенциальная причина лимфостаза при лечении рака. К сожалению, большое число узлов в области головы и шеи увеличивает риск радиационно-индуцированного повреждения.
Нарушение лимфотока в области головы и шеи в результате накопления лимфатической жидкости, приводит к развитию хронического и прогрессирующего отека, который может влиять на различные области головы, шеи и лица. Как и при лимфостазе рук или ног, лимфостаз головы и шеи надо лечить на ранних стадиях, чтобы облегчить симптомы и предотвратить или отсрочить прогрессирование заболевания.
Неуправляемый отек вызывает дополнительные повреждения от перенапряжения остальных здоровых лимфатических сосудов, а также может инициировать каскад вредных событий, в том числе локализованные воспаления, ослабление иммунной системы, и в конце концов упрочнению отека и огрубению кожи, еще более усугубляя проблему.
Упрочнение является результатом изменений, которые происходят в тканях, в том числе фиброз (рубцевание), пролиферация (разрастание) соединительной ткани и накопление жира — возможный результат измененного поведения стволовых клеток. Эта тяжелая стадия заболевания менее реагирует на традиционные методы лечения, а вместо этого может потребоваться хирургическое вмешательство.
КАКОВЫ СИМПТОМЫ ЛИМФОСТАЗА ГОЛОВЫ И ШЕИ?
Основной симптом лимфостаза — это отек, который обычно развивается на 2-6 месяце после лечения рака. На ранних стадиях отек головы и шеи может трудно наблюдаться. Лимфостаз может развиваться внутри гортани и глотки, или наружно в области шеи и лица, или сочетание того и другого, в зависимости от того, какие лимфатические каналы повреждены. Реже опухоль может прогрессировать до точки, где это создает серьезные функциональные проблемы, такие как затруднение дыхания и глотания, а также очевидные проблемы с очертаниями лица и связанных с ними психологических проблем, возникающие от деформации шеи и лица. В целом, лимфостаз имеет потенциал, чтобы серьезно ухудшить качество жизни пациентов.
Симптомы лимфостаза от легкого до умеренного могут включать:
- Видимые отеки под подбородком, на шее или лице, включая глаза и губы.
- Ощущение стянутости или ограничение движения в этих областях, включая челюсть или плечи.
Симптомы лимофтсаза от умеренного до тяжелого могут включать:
- Выраженный отек лица и шеи.
- Отеки на ощупь жесткие и твердые.
- Проблемы со зрением или слухом.
- Затруднение дыхания, глотания, приема пищи или речи.
- Заложенность носа, хронические ушные боли.
КАК ПРОВОДИТСЯ ДИАГНОСТИРОВАНИЕ?
Лимфосцинтиграфия или других методы визуализации, включающие инъекции контрастных веществ для рассмотрения лимфатической патологии течения жидкости, нужны для постановки окончательному диагноза. Чаще наличие лимфостаза оценивается на основе наблюдений, результатах физического обследования, симптоматики, а также обзора истории болезни пациента. Исключить альтернативные причины отеков необходимо. Соответственно, на ранних стадиях заболевания особенно трудно диагностировать.
Субъективные выводы по симптоматике часто теряют свое значение, тогда как объективные показатели изменения объема более трудно получить. Это особенно верно для ранних стадий и особенно в таких областях, как под подбородком, где нет симметричного аналога, который может быть использован для сравнения (в отличие, например, от отека на одной стороне лица, который можно сравнить с другой не пораженной стороной).
Внешний лимфостаз — легко видимый отек лица или шеи определяется с помощью специальных измерений. Внутренний лимфостаз является более трудным в диагностировании. Используется эндоскопия или зеркало для измерения 11 внутренних анатомических мест.
ФАКТОРЫ РИСКА РАЗВИТИЯ ЛИМФОСТАЗА ПОСЛЕ ЛЕЧЕНИЯ РАКА
Принципиально повышает риск возникновения лимфостаза тогода, когда были повреждены лимфоузлы. Чем больше узлов удалено, тем больше вероятность развития лимфостаза головы и шеи. Кроме того, суммарная доза лучевой терапии, а также количество дней излучения также увеличивает риск развития заболевания. В дополнение к количеству удаленных лимфатических узлов, дополнительными факторами, увеличивающими шанс развития лимфостаза, являются:
- Химиотерапия до или после операции,
- Высокий индекс массы тела,
- Генетические факторы, связанные с лимфостазом,
- Снижению общей оценки здоровья.
РАСПРОСТРАНЕННОСТЬ ЛИМФОСТАЗА ГОЛОВЫ И ШЕИ ПОСЛЕ ЛЕЧЕНИЯ РАКА
Рак головы и шеи составляет только 3-5% из всех раков, но в этой группе населения получение лимфостаза является значительным (около 50%). Эта цифра, вытекают из четырех европейских исследований, в которых изучался данный вопрос. Более крупные и комплексные исследования внутреннего и внешнего лимфостаза говорит о том, что распространенность его на голове и шее после лечения рака может быть тревожным (до 75.3%).
Больше информации о лимфостазе и его комплексном лечении тут
Источник
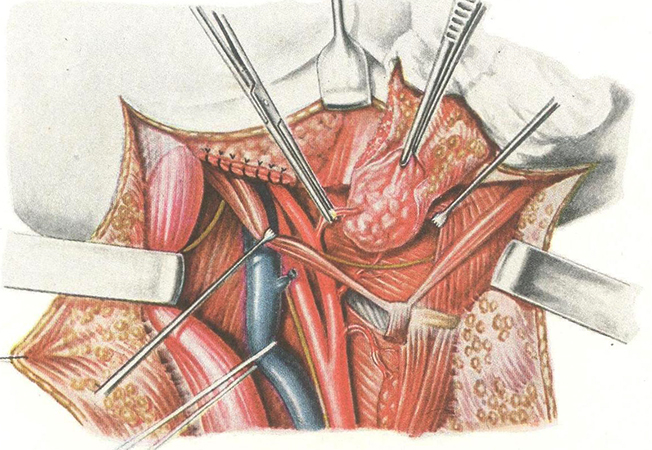
Самой важной и частой зоной распространения метастазов и патогенных микробов может являться абсолютно любой отдел лимфатической системы.
Лимфатическая система играет особую роль в человеческом организме. Помимо того, что участвует в обмене веществ, она ещё и защищает человека от вредного воздействия патогенных микроорганизмов (бактерий, вирусов, грибков), злокачественных новообразований. Данная система состоит из лимфатических сосудов, лимфатических узлов, стволов и протоков, лимфатической жидкости. Лимфатические узлы локализуются в любой части тела.
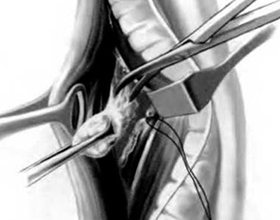
Удаление лимфатического узла или лимфаденэктомия представляет собой хирургический процесс, при котором происходит извлечение лимфоузла из организма с последующим его гистологическим исследованием.
Виды лимфаденэктомии:
- Частичная, когда удаляется только определённая часть лимфатических узлов.
- Радикальная, когда удаляются все лимфатические узлы на поражённом участке.
Основные причины, при которых проводится удаление лимфатических узлов:
- Неспецифический лимфаденит или хронический воспалительный процесс, вызванный болезнетворными микроорганизмами (стрептококками, стафилококками).
- Злокачественное новообразование любого органа.
Данный вид оперативного вмешательства занимает приблизительно 2 часа и зависит от распространённости патологического процесса. Хирургическое лечение выполняется либо под местной анестезией, либо под общим наркозом (лапароскопия, лапаротомия).

Достаточно часто после удаления лимфоузлов развивается то или иное осложнение.
Возможные последствия
- Снижение или потеря чувствительности при повреждении нервных стволов, парестезии, онемение конечности или части тела.
- Лимфатический отёк или лимфедема. В месте удаления лимфоузла, лимфатической системе сложно справиться с фильтрацией жидкости, в результате она накапливается с постепенным развитием отёка. Происходит блокировка оттока лимфы. Симптомы: стянутость кожных покровов, чувство тяжести, ломота, снижение гибкости конечности, дискомфортные ощущения в области послеоперационного шва.
- Присоединение инфекции: нагноение послеоперационного шва, сепсис, септический шок. Основные проявления: повышение температуры тела, озноб, покраснение и боль в области раны, её нарывание.
- Обширное кровотечение, в некоторых случаях с развитием анемии.
- Тромбоэмболические осложнения: тромбоз вен, тромбоэмболия лёгочной артерии.
- Болевой синдром. Часто имеет временный характер.
- Синяки, уплотнения, кровоизлияния.
- Расхождение швов.
- Частые инфицирования и воспалительные патологические состояния. Это связано с тем, что лимфатическая система является частью иммунной системы.
- Некроз краёв послеоперационной раны. Кожа становится синюшного или багрового цвета, на ней появляются пузыри, заполненные жидкостью с неприятным запахом.
- Возникновение флегмоны. Распространённый (разлитой), гнойный процесс, локализованный в коже и подкожной клетчатке. Является следствием несвоевременного лечения некротических очагов. Практически всегда данное осложнение вызывается стафилококками или стрептококками.
- Если рана обширная, возможно развитие лимфореи, то есть истечение лимфы из повреждённого сосуда.
- Лимфатический затёк или накопление лимфатической жидкости в области послеоперационной раны. Образуется в первые 30 дней после хирургического лечения. Симптомы: боли ноющего или тупого характера, ощущение распирания в области повреждения, подъём температуры тела.
- Лимфоцеле или скопление остаточной лимфы в виде капсульных образований. Данное осложнение не лечат, за ним просто наблюдают и регулярно проводят ультразвуковую диагностику.
- Образование забрюшинных лимфатических кист с постепенным преобразованием их в абсцесс. Часто появляются после оперативных вмешательств по поводу рака шейки матки и её тела.
- Воспаление лимфатических сосудов или лимфангоит является довольно поздним осложнением.
- Рожистое воспаление. Является острым инфекционным заболеванием. Характеризуется местным воспалительным процессом кожных покровов и слизистых оболочек. Возможно повышение температуры. Данный процесс возникает в результате травматического повреждения отёчной части тела.
- Косметический дефект на месте хирургического доступа. Как правило, в последствии остаётся шрам.
- Со стороны психики возможно появление тревоги, страха и депрессии.
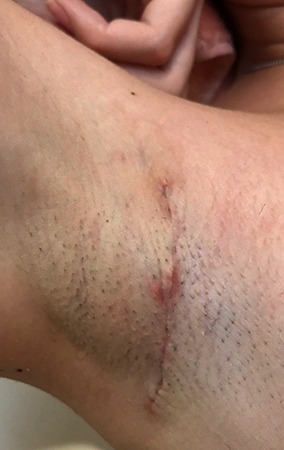
Рекомендации
- После проведения оперативного лечения необходимо выполнять специальные упражнения с целью предупреждения отёчного синдрома.
- Рекомендуется записаться и отходить курс лимфодренажного массажа, лечебной физкультуры. Обязательно нужно регулярно ухаживать за кожей. По необходимости одевать компрессионный трикотаж.
- Питаться правильно, стараться сохранить свой идеальный вес. При ожирении, как можно быстрее постараться его сбросить. Ведь повышенный вес является огромным риском для возникновения осложнений после удаления лимфатических узлов.
- Ежесекундно, необходимо контролировать своё состояние, защищать себя от инфекционных воздействий и повреждений. Также рекомендуется носить удобное бельё и одежду.
- При возникновении любых симптомов следует обратиться к врачу.

Выводы
В практике врача любой специальности встречаются патологические состояния, при которых, необходимо удаление и исследование лимфатических узлов. Как следует из достоверных научных источников последних лет, лимфаденэктомия является обязательным элементом практически любой операции, связанной с онкологией или хроническим воспалением. Подобные оперативные вмешательства способствуют выздоровлению большинства больных, улучшению их самочувствия. Это всё позволяет рекомендовать их к внедрению в клиническую практику.
Источник
Здесь приведена информация о том, как предотвратить развитие инфекции и уменьшить отечность кисти и руки после операции по удалению подмышечных лимфоузлов.
Вернуться к началу
Информация о лимфатической системе

Рисунок 1. Лимфоузлы и лимфатические сосуды
Ваша лимфатическая система выполняет две функции:
- Помогает бороться с инфекциями.
- Способствует выведению жидкости из организма.
Ваша лимфатическая система состоит из лимфоузлов, лимфатических сосудов и лимфатической жидкости (см. рисунок 1).
- Лимфатические узлы — это небольшие железы в форме фасоли, расположенные вдоль лимфатических сосудов. Ваши лимфатические узлы фильтруют лимфатическую жидкость, задерживая бактерии, вирусы, раковые клетки и продукты обмена веществ.
- Лимфатические сосуды — это крохотные трубочки, похожие на кровеносные сосуды, по которым проходит лимфатическая жидкость к лимфоузлам и от них.
- Лимфатическая жидкость — это прозрачная жидкость, которая перемещается по лимфатической системе. Она переносит клетки, которые помогают бороться с инфекциями и другими болезнями.
Подмышечные лимфоузлы — это группа лимфоузлов в области вашей подмышки, которые отводят лимфатическую жидкость от вашей молочной железы и руки.
Количество узлов у всех людей разное.
Удаление подмышечных лимфоузлов — это операция по удалению группы этих узлов.
Вернуться к началу
Информация о лимфедеме
Иногда, в результате удаления лимфоузлов, лимфатической системе становится сложно справляться с выведением жидкости. В этом случае лимфатическая жидкость накапливается и вызывает отек. Такой отек называется лимфедема. Лимфедема может образоваться в руке, кисти, молочной железе или туловище с той стороны, где были удалены лимфоузлы (она называется стороной, подвергнутой лечению).
Признаки лимфедемы
Лимфедема может развиться внезапно или постепенно, и произойти это может спустя месяцы или годы после операции. Следите за признаками лимфедемы, к которым относятся:
- чувство тяжести, ломота или боль в молочной железе, руке, кисти или пальцах;
- стянутость кожи руки, кисти или молочной железы;
- снижение гибкости в руке, кисти или пальцах;
- отек или изменения на коже, такие как стянутость или вдавления (когда на коже остается след от надавливания).
Если у вас появился отек, вы можете заметить следующее:- вены на кисти руки со стороны, подвергнутой лечению, менее заметны, чем на кисти другой руки;
- кольца на пальце(-ах) руки со стороны, подвергнутой лечению, сидят туже или не надеваются;
- рукав рубашки со стороны, подвергнутой лечению, сидит плотнее, чем обычно.
Если у вас проявились какие-либо признаки лимфедемы или появились сомнения, обратитесь к своему врачу или медсестре/медбрату. Если у вас нет признаков лимфедемы, вы можете измерить кровяное давление на стороне, подвергнутой лечению.
Вернуться к началу
Профилактика лимфедемы
Важно предотвращать развитие инфекции и отечность, чтобы снизить риск возникновения лимфедемы.
Предотвращение развития инфекции
Лимфедема может возникнуть у вас с большей вероятностью, если в руке со стороны, подвергнутой лечению, появится инфекция. Это происходит из-за того, что для борьбы с инфекцией ваш организм будет вырабатывать дополнительные белые кровяные тельца и лимфатическую жидкость, и эта жидкость не будет выводиться должным образом.
Порез или ожог на кисти или руке со стороны, где проводилась операция, может привести к инфекции. Чтобы снизить риск развития инфекции, следуйте приведенным ниже советам:
- Используйте лосьон или крем, чтобы ваши руки и кутикулы оставались мягкими. Не обрезайте кутикулы ножницами; лучше отодвигайте их специальной палочкой для кутикулы.
- Надевайте защитные перчатки, когда выполняете работы во дворе или в саду, моете посуду и используете сильнодействующие моющие средства или проволочные мочалки.
- Надевайте наперсток во время шитья; избегайте уколов иглами и булавками.
- Пользуйтесь средством от насекомых для предотвращения их укусов.
- Будьте осторожны, брея зону подмышки на руке, подверженной риску; рассмотрите возможность использования электробритвы. Не используйте опасную бритву или крем для удаления волос (депилятор), они могут поранить кожу.
- Берегитесь солнечных ожогов. Пользуйтесь солнцезащитным средством с фактором SPF не менее 30 и наносите его почаще.
Уход за порезами и царапинами
- Промойте пораненый участок водой с мылом.
- Нанесите на него мазь с антибиотиком, например Bacitracin® или Neosporin®.
- Наложите сверху чистую марлевую салфетку или пластырь Band-Aid®.
- Следите за признаками инфекции, включая покраснение, отек, нагрев окружающих тканей или чувствительность.
Уход за ожогами
- Приложите к ожогу пакет со льдом или холодную воду на 15 минут.
- Промойте участок водой с мылом.
- Наложите сверху чистую марлевую салфетку или пластырь Band-Aid®.
- Следите за признаками инфекции, включая покраснение, отек, нагрев окружающих тканей или чувствительность.
Профилактика отеков
Сразу после операции
Сразу же после операции ваша рука может быть немного отекшей. Такая отечность может сохраняться в течение 6 недель, но она носит временный характер и постепенно исчезнет.
После операции у вас также могут быть болевые и другие ощущения, например покалывания и пощипывания.
Это типичные ощущения, которые не обязательно являются признаками лимфедемы.
Приведенные ниже рекомендации помогут снять отек:
- Продолжайте выполнять упражнения 5 раз в день или в соответствии с полученными указаниями. Тренируйте руку до тех пор, пока не восстановится нормальная амплитуда движений плеча и руки. На это может потребоваться 4-6 недель после операции. Возможно, будет полезно выполнять упражнения на растяжку еще дольше, если вы чувствуете натяжение в грудной клетке или под рукой. Если через 4-6 недель нормальная амплитуда движения не восстановится, позвоните своему врачу или медсестре/медбрату.
- Медленно откройте кисть и вытяните пальцы. Мягко закройте кисть и сожмите ее в кулак. Повторите это упражнение 10 раз, а затем отдохните. Повторяйте это упражнение несколько раз в день.
- Если вы спите на спине, приподнимите руку, подложив под нее сбоку от себя 1 или 2 подушки. Если вы в состоянии спать лежа на стороне, не затронутой операцией, положите перед собой 1 или 2 подушки. Положите руку на эти подушки. Если вы перенесли пластическую операцию молочной железы, следите за тем, чтобы ваша рука не поднималась выше установленного для вас уровня.
Долгосрочная перспектива
Не существует надежного способа профилактики лимфедемы.
Тем не менее, мы советуем придерживаться приведенных ниже рекомендаций, чтобы снизить риск ее возникновения:
- При сдаче крови на анализ и при получении уколов в руку, просите использовать для этого ту руку, которая не подвержена риску возникновения лимфедемы. Если вы перенесли двустороннюю операцию по удалению подмышечных лимфоузлов, обсудите с врачом, какую руку будет безопаснее для этого использовать.
- Возобновляя физические упражнения и повседневные дела после операции, обязательно делайте это постепенно. Сначала носите что-то тяжелое незатронутой рукой или обеими руками, пока не восстановите силу с той стороны, где была проведена операция.
- Регулярно тренируйте и растягивайте свои мышцы.
Если вы чувствуете дискомфорт, остановитесь и сделайте перерыв. Проконсультируйтесь со своим врачом, прежде чем возобновлять интенсивные физические нагрузки, такие как поднятие тяжестей или игра в теннис. - Поддерживайте или постарайтесь достигнуть здорового веса тела.
- Не носите плотно прилегающие или тяжелые ювелирные украшения, а также одежду с тугими резинками, которые оставляют след на руке. Все это может вызвать отек.
- Не используйте электрогрелки или горячие компрессы на руке или плече, которые подвержены риску.
- Если у вас на руке или кисти образовался отек, запишите, когда начался этот процесс. Если он не проходит спустя 1 неделю, позвоните совему врачу или медсестре/медбрату.

- если любой участок руки, кисти, молочной железы или туловища со стороны, затронутой лечением, стал:
- горячим на ощупь;
- красным;
- более болезненным;
- более отекшим
- если у вас поднялась температура до 101º F (38,3º C) или выше.
Вернуться к началу
Источник
