Отек легких патологическая физиология

- Авторы
- Файлы
- English
Чеснокова Н.П.
1
Брилль Г.Е.
1
Моррисон В.В.
1
Полутова Н.В.
1
Понукалина Е.В.
2
1 ФГБОУ ВО «Саратовский Государственный медицинский университет им. В.И. Разумовского Минздрава России»
2 ФГБОУ ВО «Саратовский Государственный медицинский университет им. В.И. Разумовского Минздрава России»
1
1
1
1
2
1
2
Abstract:
Keywords:
9.1. Отек легких: патогенетические разновидности
Отек легких – это патологическое состояние, характеризующееся усиленной транссудацией жидкости из сосудов микроциркуляторного русла легких в интерстициальную ткань или альвеолы.
Как известно, основными механизмами, препятствующими развитию отека легких, являются, прежде всего, сохранность структуры альвеолярно-капиллярной мембраны, а также преобладание внутрисосудистого онкотического давления над гидродинамическим давлением составляющим в среднем 5 – 12 мм рт. ст.в сосудах микроциркуляторного русла.
По этиологии и патогенезу отеки могут быть гемодинамическими, мембранозными, лимфодинамическими, вследствие гипопротеинемии.
Гемодинамический отек легких возникает при повышении гидростатического давления в легочных капиллярах. При возникновении легочной гипертензии, величина гидродинамического давления возрастает и как только давление превышает 25 – 30 мм рт. ст. начинается развитие отека легких. В соответствии с механизмами развития различают три формы легочной гипертензии: гипердинамическую, застойную и сосудистую.
Гипердинамическая форма наблюдается при увеличении притока крови в сосуды малого круга кровообращения (например, при почечной недостаточности, избытке альдостерона и АДГ, избыточной трансфузии жидкости, дефиците предсердного натрий-уретического фактора, перерезке блуждающего нерва или повреждении его центров, избыточной продукции катехоламинов).
Развитие отека легких может иметь место и при застойной форме гипертензии, т.е. в случаях затруднения оттока крови из сосудов малого круга кровообращения (при левожелудочковой сердечной недостаточности, развивающейся вследствие митрального и аортального стеноза, инфаркте миокарда, постинфарктном кардиосклерозе).
В основе так называемой сосудистой гипертензии, приводящей к развитию отека легких, лежит увеличение сосудистого сопротивления разнообразного генеза. При альвеолярной гиповентиляции рефлекторно возникает спазм легочных артериол, ограничивающий кровоток через плохо вентилируемые альвеолы и препятствующий сбросу венозной крови в большой круг кровообращения. И, наоборот, в участках со сниженным кровотоком (например, при тромбозе, эмболии легочных сосудов ) под влиянием механизмов ауторегуляции наблюдаются бронхоконстрикция и уменьшение легочной вентиляции.
Мембранозный отек легких возникает при повышении проницаемости сосудистой стенки под влиянием БАВ, ионов водорода, лизосомальных ферментов, эндотоксинов, белков, освобождающихся из тканей при сепсисе, травмах, кровопотерях, при аутоиммунных процессах, образовании комплексов антиген-антитело и т.д.. Через поврежденный эндотелий и базальную мембрану легочных сосудов вода, электролиты, белки плазмы, форменные элементы крови перемещаются в интерстиций легочной ткани.
Лимфодинамический отек наблюдается при блокаде лимфатического дренажа. У здорового человека отток лимфы составляет 15 – 20 мл/ч, по мере необходимости он может увеличиваться в 15 раз. При врожденном дефекте развития лимфатических сосудов, формировании лимфоэктазий, воспалении лимфатических сосудов или их компрессии затрудняется лимфоотток, и жидкость накапливается в легочной ткани.
Гипопротеинемия также способствует возникновению отека легких, так как нарушается равновесие Старлинга и жидкость устремляется в ткани.
9.2. Стадии развития отека легких: интрамуральная, интерстициальная и альвеолярная
1. Интрамуральная стадия характеризуется разрыхлением аргирофильного и эластического каркаса легочной ткани, утолщением альвеолярно-капиллярных мембран.
2. Интерстициальная – сопровождается отеком межальвеолярных перегородок, периваскулярных перибронхиальных пространств. Эта стадия возникает при накоплении в легочной ткани БАВ (клеточного и гуморального происхождения), вызывающих массивное повреждение эндотелия микроциркуляторного русла и увеличение проницаемости сосудистой стенки. Через поврежденную стенку плазма выходит в интерстиций легочной ткани. На первых этапах жидкость не попадает в альвеолы, вследствие работы компенсаторных механизмов: так, повышение интерстициального гидростатического давления увеличивает скорость тока жидкости от малорастяжимого перимикроваскулярного к более растяжимому бронховаскулярному интерстицию, в котором находятся терминальные лимфатические сосуды, впадающие в конечном итоге в центральную вену. По мере накопления отечной жидкости вокруг терминальных лимфатических сосудов ток легочной лимфы может возрастать в 15 раз, поддерживая тем самым баланс жидкости в легких (рис.13).
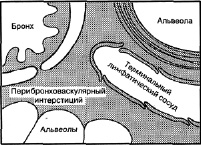
Рис.13. Схема путей транспорта экссудата в паренхиме легких
Отек легких возникает только тогда, когда резервные дренажные возможности лимфатических сосудов первоначально недостаточны или исчерпываются. Накопление жидкости в интерстиции ведет к набуханию волокон коллагена и эластина и снижению растяжимости легочной ткани. Происходит компрессия бронхиол, кровеносных и лимфатических сосудов “водными манжетами”. После достижения критического уровня жидкость устремляется в альвеолы и начинается альвеолярный отек.
3. Альвеолярная стадия характеризуется накоплением жидкости в альвеолах. Жидкость из интерстиция фильтруется в альвеолы, проходя между эпителиальными клетками, вымывает сурфактант, заполняет альвеолы и воздухоносные пути. Поступление жидкости в альвеолы усугубляет гипоксемию. Альвеолы заполняются транссудатом, богатым фибриногеном. Образующаяся фибриновая выстилка создает условия для формирования гиалиновых мембран. Под влиянием транссудата сурфактант смывается с поверхности альвеол и вызывает вспенивание транссудата в процессе вдыхания воздуха. Последнее приводит к эмболии воздухоносных путей, дальнейшему подавлению синтеза сурфактанта, развитию ателектазов. Снижается объем оксигенированной крови из-за перфузии невентилируемых альвеол. Кровь, проходя через эти альвеолы, остается венозной и смешивается с кровью, прошедшей мимо альвеол с нормальной оксигенацией; развивается циркуляторная гипоксия.
Библиографическая ссылка
Чеснокова Н.П., Брилль Г.Е., Моррисон В.В., Полутова Н.В., Понукалина Е.В. ЛЕКЦИЯ 9 ОТЕК ЛЕГКИХ : ЭТИОЛОГИЯ И ПАТОГНЕЗ // Научное обозрение. Медицинские науки. – 2017. – № 2. – С. 51-52;
URL: https://science-medicine.ru/ru/article/view?id=978 (дата обращения: 18.07.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Отек легких – это тяжелое состояние, при котором из-за наполнения альвеол жидкостью нарушается газообмен и развивается гипоксия. Не все пациенты относятся к данному состоянию достаточно серьезно, потому что не знают основ физиологии легких. Расскажем об этом в нашей статье, а также поговорим о причинах развития отека легких.
Основы физиологии легких
Для понимания процесса развития отека легкого необходимо представлять себе их внутреннее строение и механизм их функционирования. Легкие – это парный орган дыхательной системы человеческого организма. Каждое легкое находится в плевральном мешке. Они разделены средостением и представляют собой систему разветвленных трубок, которые погружены в интерстициальную ткань.
Через ткань каждого легкого проходит артерия, вена, лимфатические сосуды и бронх. Каждый бронх разделяется на бронхиолы, которые после деления заканчиваются альвеолами (тонкостенными мешочками, окруженными мелкой сетью капилляров). Именно в альвеолах и происходит газообмен, обеспечивающий замену углекислого газа на кислород.
При вдохе дыхательные пути наполняются атмосферным воздухом, и этот воздух, дойдя до альвеол, проникает через альвеолярную стенку, базальную мембрану и стенку капилляров в кровь. Углекислый газ, находящийся в крови, проникает в альвеолы и удаляется из организма при выдохе, а кислород прикрепляется к красным кровяным тельцам (эритроцитам).
В сосудистое русло легких поступает и венозная, и артериальная кровь. Через легочную артерию, ответвляющуюся от правого желудочка, к легким доставляется венозная кровь. Она обогащается кислородом из альвеол и, собираясь в четыре вены, доставляется в левое предсердие. В дальнейшем обогащенная кислородом кровь поступает в большой круг кровообращения и разносится ко всем тканям, органам и системам организма.
Патогенез отека легкого

В зависимости от причины развития отека легкого заполнение альвеол жидкостью может протекать вследствие таких патологических механизмов:
- Повышение гидростатического давления приводит к интенсивной нагрузке на стенки капилляров. В результате застоя повышенного объема крови в капиллярной сети малого круга кровообращения прочность стенок кровеносных сосудов утрачивается, и жидкая часть крови просачивается в интерстициальную ткань легкого. Затем жидкость поступает в альвеолы и не позволяет им участвовать в газообмене: это приводит к нехватке кислорода (гипоксии). У больного появляется удушье и признаки накопления в организме углекислого газа (цианоз кожных покровов).
- Нарушение целостности альвеолярной мембраны, которое может развиваться в силу различных причин, приводит к поступлению жидкой части крови в альвеолы.
- Низкий уровень белка в крови приводит к нарушению разницы между давлением, создаваемым кровью и межклеточной жидкостью. В результате этого жидкая часть крови поступает из сети капилляров в интерстициальную ткань легкого и альвеолы.
Причины
 Нередко отек легких вызывает инфаркт миокарда.
Нередко отек легких вызывает инфаркт миокарда.
Отек легкого может быть:
- кардиогенным;
- некардиогенным;
- токсическим.
Кардиогенный отек легкого провоцируется застоем крови в легких и повышением давления в капиллярах выше 30 мм. рт. ст. Данное состояние наступает при нарушении систолической и диастолической функции сердца и систолы левого желудочка. Кардиогенный отек легких может развиваться при таких заболеваниях и состояниях:
- левожелудочковая недостаточность;
- инфаркт миокарда;
- стенокардия;
- пороки сердца;
- миокардит;
- кардиосклероз;
- гипертоническая болезнь.
Некардиогенный отек легкого провоцируется повышением проницаемости капилляров. Его причинами могут становиться:
- пневмосклероз;
- бронхиальная астма II-III стадии;
- пневмония;
- плеврит;
- пневмоторакс;
- рак легких;
- шоковые состояния при панкреонекрозе, аспирации и сепсисе;
- цирроз печени;
- сепсис;
- гиперальбуминемия;
- экссудативная энтеропатия;
- почечная недостаточность;
- стеноз почечной артерии;
- феохромоцитома;
- раковый лимфангиит;
- наркозависимость;
- поражения токсическими газами и веществами;
- переливания крови и больших доз инфузионных растворов;
- длительный прием аспирина в пожилом возрасте;
- голодание;
- аспирация желудочного содержимого;
- интенсивные физические нагрузки;
- гестоз при беременности;
- анафилактический шок;
- пищевая аллергия;
- внутричерепное кровоизлияние;
- травмы грудной клетки;
- травмы головного мозга;
- резкий подъем на высоты свыше 3 км.
Токсический отек легкого вызывается рефлекторной реакцией организма на поступление ядовитых веществ в дыхательную систему. Он характеризуется периодичностью:
- в первом периоде развивается рефлекторная реакция организма, которая характеризуется признаками раздражения дыхательных путей: кашлем, одышкой, слезотечением;
- в периоде стихания раздражений у больного клинические симптомы отсутствуют на протяжении 4—24 часов;
- период непосредственного отека легкого характеризуется нарастающей симптоматикой в течение 4-6 часов и может длиться около суток.
После завершения такого отека могут развиться различные осложнения: повторный отек легкого, эмфизема, пневмония и пневмосклероз.
Причинами развития токсического отека легкого могут стать:
- наркотические анальгетики;
- рентгеноконтрастные средства;
- диуретики;
- некоторые цитостатики;
- нестероидные противовоспалительные средства;
- токолитики.
Лечение отека легкого проводится после оказания мероприятий по неотложной помощи и выявления причины его развития. После опроса и осмотра больного (если он находится в сознании) составляется индивидуальный план проведения диагностических мероприятий, который может включать в себя различные инструментальные и лабораторные методики:
- пульсоксиметрия;
- рентгенография грудной клетки;
- измерение центрального венозного давления;
- ЭКГ;
- УЗИ сердца;
- катетеризация легочной артерии;
- биохимия крови;
- коагулограмма;
- определение концентрации газов в артериальной крови.
Видеопрезентация на тему «Отек легких»
Источник
Патофизиология
Отек легких обусловлен транссудацией (пропотеванием) жидкости из легочных капилляров в интерстициальное пространство, а затем из интерстициального пространства в альвеолы. Жидкость, находящуюся в интерстициальном пространстве и альвеолах, называют внесосудистой водой легких. Жидкость перемещается через легочные капилляры приблизительно так же, как и через капилляры других органов (глава 28); этот процесс можно выразить уравнением Старлинга:
Q=K x [(Pc — Pi) — ? х (Пс — Пi)],
где Q — суммарный транскапиллярный кровоток; Pc и Pi — гидростатическое давление в капилляре и интерстициальном пространстве соответственно; Пс — Пi — онкотическое давление в капилляре и интерстициальном пространстве соответственно; К — коэффициент фильтрации, характеризующий отношение эффективной площади поверхности капилляров к массе ткани; а— коэффициент отражения, указывающий на проницаемость эндотелия капилляров для альбумину.
Если а равна 1, то капилляры абсолютно непроницаемы для альбумина, если ? равна 0, то альбумин свободно проникает через капилляры. В норме эндотелий легочных капилляров частично проницаем для альбумина, так что концентрация альбумина в интерстиции составляет приблизительно 50% от концентрации в плазме; следовательно, Пi должна составлять около 14 мм рт. ст. (50% от концентрации в плазме). Pc зависит от силы тяжести и в норме колеблется от О до 15 мм рт. ст. (в среднем 7 мм рт. ст.). Pi в норме составляет -4 — -8 мм рт. ст. Следовательно, силы, способствующие транссудации жидкости (Pc, Pi, Пi), почти равны силам, способствующим ее реабсорбции (Пс). Суммарное количество жидкости, перемещающееся из легочных капилляров, относительно невелико (около 10-20 мл/ч у взрослых) и быстро реабсорбируется лимфатическими сосудами, возвращающими ее в системный кровоток. Мембрана альвеолярных клеток в норме проницаема для воды и газов, но абсолютно непроницаема для альбумина (и других белков). Жидкость начинает поступать из интерстициального пространства в альвеолы и накапливаться там только в том случае, если отрицательное в норме Pi становится положительным (относительно атмосферного давления). Благодаря уникальной ультраструктуре легких и их способности увеличивать лимфатический отток, в легочном интерстиции может скопиться большое количество жидкости, прежде чем Pi станет положительным. Отек легких развивается только после истощения этого резерва.
Выделяют четыре стадии отека легких:
Стадия I: Вначале имеется только интерстициальный отек легких. По мере снижения растяжимости легких возникает тахипноэ. При рентгенографии грудной клетки выявляют усиление легочного рисунка и перибронхиальные муфты.
Стадия II: Жидкость заполняет интерстициальное пространство легких и начинает поступать в альвеолы, вначале скапливаясь в углах между межальвеолярными перегородками (серповидное наполнение). Газообмен практически не нарушен.
Стадия III: Многие альвеолы заполнены жидкостью и уже не содержат воздуха. Особенно много альвеол заполнено жидкостью в нижерасположенных участках легких. Перфузия участков легких, где альвеолы заполнены жидкостью, приводит к значительному увеличению фракции шунта. Часто выявляют гипоксемию и гипокапнию (вследствие одышки и гипервентиляции).
Стадия IV: Жидкость не только заполняет альвеолы, но и распространяется по дыхательным путям в виде пены.
Имеются выраженные нарушения газообмена, обусловленные внутрилегочным шунтированием и обструкцией дыхательных путей. Выявляют тяжелую гипоксемию и прогрессирующую гиперкапнию.
Причины отека легких
Отек легких развивается либо в результате повышения трансмурального градиента гидростатического давления в легочных капиллярах (кардиогенный отек), либо вследствие нарушения проницаемости альвеолокапиллярной мембраны (некардиогенный отек). Отдифференцировать эти два вида отека можно по содержанию белка в отечной жидкости. При кардиогенном отеке содержание белка в отечной жидкости низкое, при некардиогенном, наоборот, высокое.
Менее распространенные причины отека легких: длительная тяжелая обструкция дыхательных путей, быстрое расправление коллабированного легкого, пребывание на большой высоте над уровнем моря, нарушение лимфооттока от легких, тяжелая ЧМТ. Отек легких, вызванный обструкцией дыхательных путей, развивается в результате повышения трансмурального давления в легочных капиллярах, что в свою очередь обусловлено выраженным отрицательным гидростатическим давлением в интерстициальном пространстве. Нейро-генный отек легких обычно обусловлен существенным повышением симпатического тонуса, приводящим к выраженной легочной гипертен-зии, что может вызвать деструкцию альвеолокапиллярной мембраны.
1. Кардиогенный отек легких
Значительное увеличение Pc может повысить содержание внесосудистой воды в легких и, соответственно, вызвать отек легких. Как видно из уравнения Старлинга, снижение Пс усиливает эффект повышения Pc. Выделяют два основных механизма увеличения Pc: легочная венозная гипертензия и выраженное увеличение легочного кровотока. Повышение давления в легочных венах пассивно передается на легочные капилляры и приводит к увеличению Pc. Давление в легочных венах повышается при левожелудочковой недостаточности, митральном стенозе. Увеличение легочного кровотока, превышающее компенсаторную способность легочных сосудов, тоже приводит к повышению Pc. Увеличение легочного кровотока может быть обусловлено внутрисердечным или периферическим шунтированием слева направо, гипергидратацией, тяжелой анемией или физической нагрузкой.
Лечение
Цель лечения — снижение давления в легочных капиллярах. Для этого улучшают функцию ЛЖ, устраняют гипергидратацию или снижают легочный кровоток. С этой целью применяют диуретики, вазодилататоры и инотропные препараты. Очень эффективны вазодилататоры, особенно нитраты: снижение преднагрузки уменьшает застой в легких, снижение постнагрузки приводит к увеличению сердечного выброса. Полезно применение положительного давления в дыхательных путях.
2. Некардиогенный отек легких и респираторный дистресс-синдром взрослых
При некардиогенном отеке легких содержание внесосудистой воды в легких увеличено вследствие повышения проницаемости или деструкции альвеолокапиллярной мебраны. Защитный эффект онкотического давления плазмы становится несостоятельным по мере увеличения утечки альбумина в интерстициальное пространство легких; вследствие этого исчезает сила, противостоящая нормальному или даже пониженному гидростатическому давлению в легочных капиллярах, что приводит к транссудации жидкости в ткань легких. Некардиогенный отек легких может возникать при остром повреждении легких, сопряженном с различными патологическими состояниями, (табл. 50-7); его принято называть респираторным дистресс-синдромом взрослых (РДСВ). Термин «некардиогенный отек легких» иногда применяют для описания менее тяжелого, чем при РДСВ, отека легких, когда содержание внесосудистой воды увеличено преимущественно в интерстициальном пространстве.
Патофизиология
РДСВ представляет собой легочные проявления синдрома системной воспалительной реакции (CCBP).
Ключевым звеном патогенеза РДСВ является тяжелое повреждение альвеолокапиллярной мембраны. Причин РДСВ много (табл. 50-7), но вне зависимости от них реакция легких достаточно стереотипна. Эта реакция включает высвобождение большого количества цитокинов и других вторичных медиаторов, активацию комплемента, системы свертывания, фибринолиза и каскада кининов. В первую очередь высвобождается фактор некроза опухоли, интерлейкины 1 и 6 (IL-1 и IL-6), активирующий тромбоциты фактор, а также различные простагландины и лейкотриены. Последующая активация нейтрофилов и макрофагов в легких под-
ТАБЛИЦА 50-7. Причины РДСВ

вергает легочную паренхиму воздействию свободных радикалов и протеаз. Высвобождающиеся медиаторы увеличивают проницаемость легочных капилляров, сужают сосуды легких и изменяют их реактивность, что угнетает важный механизм — гипоксическую легочную вазоконстрикцию. Интенсивно разрушаются альвеолоциты I и II типа. Скопление жидкости в альвеолах наряду с нарушением образования сурфактанта приводит к коллапсу альвеол. Экссудативная фаза РДСВ может быстро разрешаться или затягиваться на неопределенный период времени; за ней часто следует фаза фиброза (фиброзирующий альвеолит), которая иногда приводит к образованию необратимых рубцов в легких. Тяжесть повреждения альвеолоцитов II типа коррелирует с выраженностью фиброза.
Клинические проявления
РДСВ (синонимы: шоковое легкое, болезнь гиалиновых мембран взрослых, легкое после искусственного кровообращения, легкое после аппарата ИВЛ) является тяжелой формой некардиогенного отека легких. Имеются клинические и лабораторные критерии диагноза РДСВ (табл. 50-8); необходимо исключить тяжелую дисфункцию ЛЖ
ТАБЛИЦА 50-8. Критерии диагноза РДСВ

(ДЗЛА должно быть ниже 18 мм рт. ст.) и хронические заболевания легких. Легкие часто поражаются неравномерно; в большей степени поражаются нижерасположенные участки легких.
РДСВ чаще всего возникает при сепсисе и травме. Отмечается выраженная одышка и затрудненное дыхание. Всегда развивается гипоксемия, обусловленная выраженным внутрилегочным шунтированием. Хотя вентиляция мертвого пространства увеличена, РаСО2 обычно снижено вследствие выраженного увеличения минутного объема дыхания. Гиперкапническая дыхательная недостаточность присоединяется уже на ранних этапах в тяжелых случаях, или же развивается постепенно по мере ослабления дыхательных мышц или прогрессирующей деструкции альвеолокапиллярной мембраны. При инвазивном гемодинамическом мониторинге выявляют легочную гипертензию в сочетании с нормальным или низким ДЗЛА. При ангиопульмонографии могут быть обнаружены множественные мелкие дефекты наполнения, представляющие собой тромбоэмболы; эта находка сопряжена с высокой летальностью.
Лечение
Помимо интенсивной респираторной терапии, необходимо лечить основной патологический процесс (например, сепсис, артериальную гипотонию). Для лечения гипоксемии применяют кислородотерапию и ПДКВ или ППДДП. В нетяжелых случаях можно использовать ППДДП через лицевую маску, но большинству больных требуется интубация трахеи и респираторная поддержка с помощью аппарата ИВЛ. Раннее интенсивное применение ПДКВ (или ППДДП) позволяет снизить FiO2 до нетоксического уровня. Вместе с тем нельзя допускать высокого пикового давления на вдохе (> 50 см вод. ст.), потому что перерастяжение альвеол может усугубить повреждению легких. Некоторые врачи при очень низкой растяжимости легких предлагают использовать пермиссивную гиперкапнию (с рН > 7,2), с тем чтобы не допустить высокого пикового давления на вдохе. При необходимости высокого ПДКВ большую гемодинамическую стабильность позволяет обеспечить синхронизированная перемежающаяся принудительная ИВЛ. Иногда при рефрактерной гипоксемии (в том числе с гиперкапнией) применяют ИВЛ с управлением по давлению и обратным соотношением вдох/выдох, ВЧИ ИВЛ, экст-ракорпоральную мембранную оксигенацию. Распространенный фиброз легких осложняет респираторную терапию и влечет за собой остаточную дисфункцию легких.
При тяжелом РДСВ благоприятное влияние может оказать оксид азота. Ингаляция оксида азота снижает давление в легочной артерии, а также уменьшает внутрилегочное шунтирование за счет селективного увеличения перфузии вентилируемых участков легких. Кортикостероиды неэффективны.
Осложнения и летальность при РДСВ в большей степени сопряжены с основным патологическим процессом и его осложнениями, нежели с самой дыхательной недостаточностью. Наиболее распространенные тяжелые осложнения — это сепсис, почечная недостаточность и кровотечение из ЖКТ. При длительном течении РДСВ очень часто осложняется нозокомиальной пневмонией. Диагностировать нозокомиальную пневмонию бывает достаточно трудно; при высокой вероятности заболевания (лихорадка, гнойная мокрота и лейкоцитоз) назначают антибиотики. У некоторых больных целесообразно брать на бактериологическое исследование отделяемое из бронхов с помощью фибробронхо-скопа (используют защищенную щеточную биопсию и бронхоальвеолярный лаваж). Факторы риска инфекции: колонизация грамотрицательными микроорганизмами; нарушение целостности слизистых и кожи различными катетерами; нарушения питания; иммунодефицит. Почечная недостаточность обычно обусловлена гиповолемией, сепсисом или действием нефротоксинов; если к РДСВ присоединяется почечная недостаточность, то летальность может превышать 60%. Для профилактики желудочно-кишечных кровотечений используют сукральфат, антациды и Н2-блокаторы.
Еще по теме Отек легких:
- Острая левожелудочковая недостаточность — интерстициальный и альвеолярный отек легких. Некардиогенный отек легких.
- Отек легких при избыточном разрежении в альвеолах: отек гортани. Респираторные состояния, вызванные неуточненными внешними агентами. Неблагоприятные эффекты, неклассифицированные в других рубриках. Асфиксия. Удушение (путем сдавления)
- Вызванные ИВЛ отек легких, повреждение легких и «волюмотравма» (травма объемом)
- Отек легких
- Отек легких
- Отек легких
- Отек легких
- Острый отек легких
- ОТЕК ЛЕГКИХ
- Отек легких
- ОТЕК ЛЕГКИХ
- КАРДИОГЕННЫЙ ОТЕК ЛЕГКИХ
Источник
