Отек легких лошади лечение

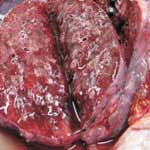 Гиперемия и отек легких (Hyperaemia et oedema pulmonum) – заболевание животных, характеризующееся переполнением кровью легочных капилляров и вен с выпотеванием плазмы крови в просвет бронхов, бронхиол и полости альвеол и инфильтрацией выпотом междольковой соединительной ткани. В результате у животного уменьшается дыхательная поверхность легких, затрудняется газообмен и возникает сердечная недостаточность.
Гиперемия и отек легких (Hyperaemia et oedema pulmonum) – заболевание животных, характеризующееся переполнением кровью легочных капилляров и вен с выпотеванием плазмы крови в просвет бронхов, бронхиол и полости альвеол и инфильтрацией выпотом междольковой соединительной ткани. В результате у животного уменьшается дыхательная поверхность легких, затрудняется газообмен и возникает сердечная недостаточность.
Различают активную и пассивную (застойную) гиперемию, активный и гипостатический отек легких. Чаще болеют лошади, реже – собаки и овцы и в единичных случаях – другие виды животных.
Этиология. Активная гиперемия и активный отек легких обычно возникает у животных при тяжелой работе (преимущественно в жаркое время года), транспортировке животных в душных вагонах, при солнечных и тепловых ударах. У спортивных лошадей во время скачек, у собак во время длительной охоты. К активной гиперемии приводит вдыхание животными горячего воздуха, действие сильно раздражающих газов. Коллатеральная активная гиперемия у животных может развиваться при пневмотораксе и тромбозе легочной артерии.
Пассивная гиперемия и гипостатический отек легких развивается у животных при декомпенсированных пороках сердца, травматическом перикардите, миокардитах, миокардиодистрофии, расширении сердца, интоксикациях, болезнях почек, метеоризме желудочно-кишечного тракта, вдыхание хлора, фосгена, сернистого газа, гипостазе легкого, избытке гистамина, тепловом и солнечном ударе, длительном вынужденном лежании животных и т.д.
Отек легких может быть симптомом некоторых инфекционных болезней (пастереллез, злокачественный отек, сибирская язва, контагиозная плевропневмония, чума плотоядных и др.).
Предрасполагающими факторами являются: длительные перегрузки в работе и тренинге.
Патогенез. Отек легких развивается в результате нарушения водного обмена и коллоидной системы крови. При этом происходит набухание слизистой оболочки органов дыхания, уменьшение просвета дыхательных путей, снижается эластичность альвеолярных стенок, затрудняется поступление воздуха в альвеолы и выход его из альвеол. В стенке альвеол уменьшается количество углеводов, что усугубляет нарушение газообмена, снижает резервную щелочность и частично усиливает высвобождение хлора из соединений. Хлор в момент выделения способствует увеличению порозности сосудов и задержанию жидкости. Задержание жидкости обусловлено и длительной гипоксией. При сложившемся гидродинамическом и коллоидно-осмотическом давлении замедляются ток крови и лимфы, резорбция жидкости и белка из ткани легкого. Эндотелий набухает, расширяются капилляры и метартериолы. Возникшие отклонения возбуждают дыхательный центр, способствуют усилению секреции слюны и пота, что ведет к большому сгущению крови, перегрузке сердечно — сосудистой системы, нарушению обмена веществ в тканях, трофики головного мозга, почек, поперечнополосатой мускулатуры. Жидкость, вышедшая в дыхательные пути, вспенивается, что еще больше нарушает обмен газов.
Патологоанатомические изменения. Легкие увеличены в объеме, темно-красного цвета; поверхность их блестящая с точечными кровоизлияниями, консистенция — тестоватая. В бронхах и трахее пенистая жидкость розоватого цвета; на их слизистой заметны мелкие кровоизлияния. С поверхности разреза легких стекает обильное количество пенистой крови. Для длительных пассивных гиперемий в легких характерны разрастание соединительной ткани, ателектаз отдельных участков и отложение бурого пигмента. В таких случаях легкое по внешнему виду приближается к селезенке (спленизация легкого).
Клинические признаки. Клинические симптомы у больных активной гиперемией легких животных развиваются бурно и быстро. У животных в течение нескольких часов появляются возбуждение, страх и буйство, сопровождающееся быстро нарастающей сильной смешанной одышкой; дыхание у больного животного учащается в 3-5 раз; при этом у животного затрудняется как вдох, так и выдох. Больное животное стоит с широко расставленными передними конечностями, ноздри у них расширены, глаза становятся влажными, как бы выпячиваются из орбит; появляется слезотечение. Дыхание становится шумным и толчкообразным. Яремные и другие поверхностные вены переполняются кровью и резко выступают на поверхности тела. Слизистые оболочки в первое время гиперемированы, становятся затем цианотичными. Пульс становится учащенным, аритмичным, вначале хорошего наполнения, впоследствии нитевидный, мягкий (пульсовая волна слабеет). В тяжелых случаях чувство страха и беспокойства у больного животного сменяется угнетением и вялостью. При пассивной гиперемии описанные симптомы проявляются у больного животного медленно и не так ярко, при этом на первый план выступают явления основного заболевания и сердечной слабости. В тяжелых случаях трахеальные хрипы слышны даже на расстоянии; из носа, особенно при кашле, вытекает пенистая или кровянистая жидкость. При аускультации легких с обеих сторон прослушиваются влажные крупно- , средне- и мелкопузырчатые хрипы, дыхание у больного животного становится жестким везикулярным. Перкуторный звук, из ясно легочного переходит в тимпанический (потеря тонуса альвеолами), а при заполнение альвеол данного участка (обычно нижние части), он становится, как бы притупленным и тупым. Дыхательные шумы в этих участках ослабевают и исчезают. При благоприятном течении болезни, когда быстро устраняются этиологические факторы, симптомы гиперемии и отека у больного животного могут исчезнуть в течение нескольких часов.
При неблагоприятном течении болезни, когда отек легких у больного животного прогрессируют, четко проявляются симптомы наступающей асфиксии и сердечно – сосудистой недостаточности: прогрессирующая одышка, синюшность видимых слизистых оболочек, аритмичный пульс малого наполнения, переполнение кровью яремных вен. На этом фоне у больного животного может развиться агональное состояние и наступить смерть от паралича дыхательного центра.
При пассивной гиперемии и гипостатическом отеке легких, клинические признаки болезни нарастают медленно, иногда в течение нескольких дней и при этом выражены слабее.
Диагноз ставят на основании характерных клинических симптомов болезни (прогрессирующей одышки, влажных хрипов в легких, признаков асфиксии). Рентгенологически в нижних отделах легочного поля устанавливают обширные участки затенения.
Дифференциальный диагноз. При проведении дифференциальной диагностики ветспециалисты должны исключить у больного животного тепловой удар, диффузный бронхит, крупозную пневмонию, легочное кровотечение, остро протекающие инфекционные болезни и всевозможные интоксикации.
Лечение. Учитывая, что у больных животных часто бывает неблагоприятный исход и возможность быстрого наступления смерти, владельцы животных и ветспециалисты должны принять экстренные меры по лечению. Основной целью ветспециалиста при лечении должно стать — разгрузка малого круга кровообращения и понижения проницаемости легочных капилляров. В тяжелых случаях болезни необходимо немедленно приступить к кровопусканию (кровь выпускают в количестве 0,5 -1% веса больного животного). Кровопускание облегчает работу сердца, снижает кровоснабжение легких и одышку. Приступают к устранению этиологических факторов болезни, животных переводят в умеренно прохладное, чистое, хорошо вентилируемое помещение, освобождают их от работы и тренинга. Внутривенно в максимальных дозах (крупным животным 100-200 мл) вводят гипертонические растворы кальция хлорида(10%), натрия хлорида, глюкозы. При пассивной гиперемии, гипостатическом отеке и развитии сердечной недостаточности подкожно вводят сердечные средства: кофеин, кордиамин, коразол и др.
При проведение комплексного лечения при гиперемии и отеке легких, с учетом клинического состояния больного животного, применяют подкожное введение кислорода (лошади до 8-10л), новокаиновую блокаду нижних шейных симпатических узлов, внутривенное введение новокаина (50-100мл 1%-ного раствора на инъекцию лошади), малые дозы расширяющих бронхи средств (эфедрин, эуфилин, атропин), мочегонные и слабительные. При появлении симптомов гипостатической пневмонии проводят курс лечения антибиотиками, в том числе современными цефалоспоринового ряда.
Профилактика. Профилактика болезни должна быть направлена на строгое соблюдение режима эксплуатации и тренинга спортивных и рабочих животных, предохранения от перегревания, от вдыхания раздражающих и ядовитых газов, запрещение транспортировки животных с повышенной температурой тела, нельзя заводить животных в помещение после дезинфекции их аэрозолями.
Источник
Анастасия Евсеенко, ООО «Эквимедика»
Патологии сердечно-сосудистой системы встречаются у лошадей сравнительно редко. Это связано с тем, что обычно жеребята с врождённым пороком сердца гибнут ещё до своего рождения. Намного чаще встречаются заболевания дыхательной системы. Однако тем важнее помнить, что случаются исключения из правил.
Мерин, 15 лет, англо-тракененской породы. Содержание конюшенное, нёс нагрузки хобби-класса (в среднем 1–1,5 часа в день) плюс прогулки в леваде. У нынешних владельцев около 6 лет. Явных жалоб никогда не было, упитанность чуть ниже средней. В анамнезе эпизод стрептококковой инфекции около 6 месяцев назад.
Владелец лошади стал отмечать отсутствие энтузиазма при работе, кашель и незначительные белые слизистые истечения из носа. При осмотре в покое все показатели — в пределах физиологической нормы, при аускультации трахеи и лёгких — увеличение жёсткости дыхания (бронхиальное дыхание), особенно с левой стороны грудной клетки. Лошадь оставлена под наблюдением.
Через 5 дней — без изменений. Проведён курс лечения комбинированным противомикробным препаратом, содержащим сульфаметоксазол и триметоприм (Бисептол) длительностью 8 дней.
Через 14 дней с момента первых жалоб (по окончании курса Бисептола) явных улучшений в состоянии пациента не отмечалось, общее состояние лошади удовлетворительное, ЧСС — 44 уд./мин., скорость наполнения капилляров (СНК) — 2, ЧД увеличена, при аускультации лёгких — жёсткое дыхание. В связи с этим было принято решение о проведении курса глюкокортикостероидов и селективного бета-2-адреномиметика кленбутерола (Бронхопульмин) продолжительностью 14 дней.
После чего (спустя 28 дней с момента первых жалоб) лошадь была переведена на ингаляционные препараты, содержащие сальбутамол (бета-2-адреномиметик) и беклометазон (глюкокортикостероид) сначала через день, а потом и ежедневные, т.к. положительный эффект от применения был, но непродолжительное время.
Через 2 месяца с момента первых жалоб во время шага под седлом появился тремор, тахипноэ (ЧД — до 36/мин.), ЧСС — 60/мин., достаточно обильные слизистые истечения из носа. Кроме того, при аускультации лёгких обнаружены хрипы, при аускультации сердца — посторонние шумы.
Было проведено ЭхоКГ- и ЭКГ-обследования, биохимическое и общее клиническое исследование крови. Сильных отклонений лабораторные исследования не показали. На ЭхоКГ было выявлено увеличение размеров полостей и сердца в целом, сильное увеличение диаметра лёгочной артерии по сравнению с диаметром корня аорты (см. табл. 1 с измерениями) и регургитационный поток на аортальном клапане.
 |
ЭхоКГ-обследование. Правый парастернальный доступ. Выходной тракт левого желудочка в сочетании с цветовым доплеровским картированием потока. Поток регургитации на клапане аорты, увеличение диаметра легочной артерии. |
Таблица 1. Некоторые величины эхокардиографических показателей
Измерения сердца | Нормы | Через 2 мес. | Через 7 мес. |
МЖП д (право, М, | 2,3–3,5 | 2,12 | 2,32 |
МЖП с (право, М, | 3,2–5,2 | 4,24 | 3,67 |
ВДЛЖд (право, М, | 9,8–13,14 | 18,52 | 18,14 |
ВДЛЖс (право, М, | 5,8–8,8 | 11,19 | 11,77 |
ССЛЖ д (право, М, | 1,8–3,2 | 2,89 | 2,03 |
ССЛЖ с (право, М, | 3,0–4,7 | 4,63 | 4,24 |
Аорта | 6,71 | ||
Лёгочная артерия | 7,37 | ||
ВДЛП (лево, 2D, | 18,52 |
На ЭКГ изменений ритма выявлено не было. ЭКГ записывалась с первого отведения, левый электрод помещался слева на уровне и чуть позади локтевого отростка, правый электрод — на вершину правой лопаточной ости рядом с холкой, третий электрод (заземление) помещался справа в районе коленной складки. ЧСС оставалась на уровне 60/мин.
В результате проведённого обследования был поставлен диагноз «лёгочная гипертензия, недостаточность аортального клапана и миокардиальная дисфункция на фоне дилатации». Из этого следует вывод, что такие клинические проявления, как тахипноэ, кашель, одышка, вялость и выделения из носа, были результатом отёка лёгких, вызванного лёгочной гипертензией, усиливающейся во время физических и психоэмоциональных нагрузок.
 |
ЭКГ-обследование через 2 месяца с момента первых жалоб. ЧСС — 60. Нарушений ритма нет. |
 |
ЭКГ обследование через 5 месяца с момента первых жалоб. ЧСС — 78–80. Фибрилляция предсердий с нарушением желудочкового ритма. |
В данном случае лёгочная гипертензия может быть как первичным заболеванием, в котором не удаётся выявить этиологию, так и вторичным по отношению к ХОБЛ или повреждению клапана аорты. Однако хочется отметить, что недостаточность аортального клапана возникла, скорее всего, позднее в результате повышенной нагрузки при гипертензии и/или как следствие перенесённой стрептококковой инфекции, т.к. на первом этапе обследования аускультативно никаких изменений не выявлялось.
Лошади назначен фуросемид в дозе 220 мг в/м 2 раза в сутки и аспаркам (на 7 дней) для предотвращения гипокалиемии (т.к. биохимическое исследование крови выявило низкий уровень калия). Через 4 дня после проводимой терапии ЧСС колебалась на уровне 54–56/мин., ЧД — 14–18/мин., общее состояние улучшилось, истечения прекратились. Кроме того, к назначениям был добавлен эналаприл (240 мг), доза фуросемида снижена до 160 мг в/м 2 раза в сутки.
Спустя 10 дней после начала лечения инъекции фуросемида заменили на пероральную форму в поддерживающей дозе 200 мг 2 раза в сутки. Эналаприл был заменён на хинаприл (доза 120 мг/сутки). Смена препарата основана на результатах зарубежных исследований, которые показали низкую биодоступность эналаприла при пероральном применении. Кроме того, в рацион ввели электролитную подкормку. Общее состояние лошади удовлетворительное, ЧСС — 54–58/мин., ЧД — 20/мин., СНК — 2.
Через 5 месяцев с момента первых клинических симптомов (3 месяца с начала адекватного лечения) началась фибрилляция предсердий, вызванная, по-видимому, увеличением их площади в результате хронической объёмной перегрузки.
Внешне состояние лошади сильно не изменилось. На электрокардиограмме выявлена фибрилляция предсердий с нарушением желудочкового ритма, ЧСС — 78–80/мин.
Через 7 месяцев после первых клинических проявлений (2 месяца с момента возникновения фибрилляции предсердий) стали появляться признаки застойной сердечной недостаточности: отёки на ногах, подгрудке и препуции. В течении недели они распространились и на вентральную стенку живота, несмотря на увеличение дозы фуросемида (400 мг 2 раза в сутки внутрь). ЧСС — около 86/мин., ЧД повышена, слизистые бледные. Наблюдается угнетение и нежелание передвигаться, аппетит снижен. На ЭхоКГ выявлено усиление аортальной регургитации, регургитация на клапане лёгочной артерии, митральном и трикуспидальном клапанах.
После дополнительного в/м введения фуросемида (160 мг) в течение нескольких дней удалось добиться уменьшения отёков и незначительного улучшения общего состояния животного. В дальнейшем рассматривается применение дигоксина при невозможности контролировать состояние лошади с использованием диуретиков и блокатров АПФ. На данный момент он не применялся ввиду возможных побочных эффектов.
В заключение необходимо отметить, что, несмотря на то, что агрессивное медикаментозное лечение до некоторой степени позволяет улучшить качество жизни животного и, возможно, продлить её, оно всегда экономически нецелесообразно. Лошади с таким диагнозом не в состоянии нести никаких физических нагрузок, кроме того, лечение обходится недёшево, при этом не оказывая существенного влияния на результат. Поэтому, безусловно, большинство подобных случаев оканчивается эвтаназией. Возможно, именно поэтому мы до сих пор практически безоружны перед лицом различных сердечных патологий у лошадей.
Биохимическое исследование сыворотки крови на различных этапах диагностики и лечения
Показатели | Норма | Первые | Через | Через | Через | |
1 | Общий белок (г/л) | 55–75 | 58,3 | 52,5 | 61,9 | 54,7 |
2 | Альбумины (г/л) | 27–40 | 32,7 | 29,79 | 36,8 | 31,3 |
3 | АЛТ (Ед/л) | до 20 | ||||
4 | АСТ (Ед/л) | 150–400 | 171,6 | 229,9 | 271,2 | 243 |
5 | Глюкоза (ммол/л) | 3,5–6,5 | 4,9 | 4,78 | 5,1 | 4,9 |
6 | Об. билирубин | 10–45 (до 60) | 33,1 | 42,77 | 27,6 | 22,8 |
7 | Пр. билирубин | 4–12 | 4,6 | 7,84 | 7 | 7,3 |
8 | Мочевина (ммоль/л) | 4–8 | 4,4 | 3,7 | 5 | 4,4 |
9 | Креатинин (мкмоль/л) | 60–145 | 136 | 90,96 | 134,7 | 125,5 |
10 | Холестерин | 2,3–4,0 | 2 | 2,1 | 2,5 | 2,7 |
11 | Триглицериды | 0,10–0,56 | ||||
12 | КФК (Ед/л) | 100–300 | 71 | 118 | 157 | 109 |
13 | ЛДГ (Ед/л) | 75–500 | 223,4 | 409,9 | 332,4 | 223 |
14 | ГГТ (Ед/л) | 10–40 | 9,7 | 11 | 22,7 | |
15 | Кальций (ммоль/л) | 2,6-3,9 | 3,08 | 2,63 | 3,1 | 3,17 |
16 | Фосфор (ммоль/л) | 1,1-1,9 | 1,12 | 0,76 | 0,86 | 1,22 |
17 | Натрий (ммоль/л) | 135-145 | 135,7 | 130,5 | 141,4 | 133 |
18 | Калий (ммоль/л) | 3,5-4,5 | 4 | 3,03 | 3,23 | 4,5 |
19 | Хлор (ммоль/л) | 94-107 | 101 | 102,3 | ||
20 | Железо (мкмоль/л) | 14-42 | ||||
21 | Магний (мкмоль/л) | 0,6-0,9 | 0,75 | |||
22 | Щелочная | 90-250 | 81,2 | 143,9 | 171,9 | 59 |
23 | Фибриноген (г/л) | 1-5 | 1,81 | |||
24 | С-реакт. белок (г/л) |
Автор выражает благодарность владельцу лошади
за неоценимый вклад в изучение данного вопроса.
Список литературы
1. Boon, June A. Veterinary echocardiography/ June A. Boon — 2nd ed.
2. Cardiology of the horse. Second edition. Edited by Celia M. Marr, Mark Bowen.
3. Кардиология. Под ред. Б. Гриффина и Э. Тополя. Пер. с анг. — М.: «Практика», 2008. — 1248 с.
4. Ноттенбелт Д., Паскоу Р. Атлас болезней лошадей. Пер. с англ. — М.: Софион, 2008. — 433с., 1026 ил.
5. Райдинг Э. Эхокардиография. Практическое руководство / Элисдэйр Райдинг. Пер. с англ. — М.: МЕДпресс-информ, 2010. — 280с.
6. Робинсон Э. Болезни лошадей. Современные методы лечения. Пер. с англ. — М.: ООО «Аквариум-Принт», 2007. — 1008 с.
7. Харкевич Д. А. Фармакология: Учебник. — 8-е изд., перераб., доп. и испр. — М.: ГЭОТАР-Медиа, 2005. — 736 с.
СВМ № 2/2014
Источник
ÐипеÑÐµÐ¼Ð¸Ñ Ð¸ оÑек Ð»ÐµÐ³ÐºÐ¸Ñ — Hyperaemia et oedema pulmonum
ÐипеÑÐµÐ¼Ð¸Ñ Ð¸ оÑек Ð»ÐµÐ³ÐºÐ¸Ñ — Hyperaemia et oedema pulmonum — заболевание, Ñ Ð°ÑакÑеÑизÑÑÑееÑÑ Ð¿ÐµÑеполнением кÑовÑÑ Ð»ÐµÐ³Ð¾ÑнÑÑ ÐºÐ°Ð¿Ð¸Ð»Ð»ÑÑов и вен Ñ Ð¿Ð¾ÑледÑÑÑим вÑпоÑеванием Ð¿Ð»Ð°Ð·Ð¼Ñ ÐºÑови в пÑоÑÐ²ÐµÑ Ð±ÑÐ¾Ð½Ñ Ð¾Ð², бÑÐ¾Ð½Ñ Ð¸Ð¾Ð» и полоÑÑи алÑвеол и инÑилÑÑÑаÑией вÑпоÑом междолÑковой ÑоединиÑелÑной Ñкани. РазлиÑаÑÑ Ð°ÐºÑивнÑÑ Ð¸ паÑÑивнÑÑ Ð³Ð¸Ð¿ÐµÑемиÑ, акÑивнÑй и гипоÑÑаÑнÑеÑкий оÑек Ð»ÐµÐ³ÐºÐ¸Ñ . ЧаÑе болеÑÑ Ð»Ð¾Ñади, Ñеже — Ñобаки и овÑÑ Ð¸ в единиÑнÑÑ ÑлÑÑаÑÑ - живоÑнÑе дÑÑÐ³Ð¸Ñ Ð²Ð¸Ð´Ð¾Ð².
ÐÑиологиÑ. ÐкÑÐ¸Ð²Ð½Ð°Ñ Ð³Ð¸Ð¿ÐµÑÐµÐ¼Ð¸Ñ Ð¸ акÑивнÑй оÑек легкиÑ
возникаÑÑ Ð¾Ð±ÑÑнопÑи напÑÑженном и ÑаÑÑом дÑÑ
ании во вÑÐµÐ¼Ñ ÑкаÑек Ñ ÑпоÑÑивнÑÑ
лоÑадей, во вÑÐµÐ¼Ñ Ð´Ð»Ð¸ÑелÑной оÑ
оÑÑ Ñ Ñобак, пÑи вдÑÑ
ании живоÑнÑми гоÑÑÑего воздÑÑ
а, дейÑÑвии ÑилÑно ÑаздÑажаÑÑиÑ
газов, ÑилÑном возбÑждении. ÐоллаÑеÑалÑÐ½Ð°Ñ Ð°ÐºÑÐ¸Ð²Ð½Ð°Ñ Ð³Ð¸Ð¿ÐµÑÐµÐ¼Ð¸Ñ Ð¼Ð¾Ð¶ÐµÑ ÑазвиÑÑÑÑ Ð¿Ñи пневмоÑоÑакÑе и ÑÑомбозе легоÑной аÑÑеÑии.
ÐаÑÑÐ¸Ð²Ð½Ð°Ñ Ð³Ð¸Ð¿ÐµÑÐµÐ¼Ð¸Ñ Ð¸ гипоÑÑаÑнÑеÑкий оÑек легкиÑ
ÑегиÑÑÑиÑÑÑÑ Ð¿Ñи декомпенÑиÑованнÑÑ
поÑокаÑ
ÑеÑдÑа, ÑÑавмаÑиÑеÑком пеÑикаÑдиÑе, миокаÑдиÑаÑ
, инÑокÑикаÑиÑÑ
, болезнÑÑ
поÑек, Ñепловом и ÑолнеÑном ÑдаÑе, длиÑелÑном вÑнÑжденном лежании живоÑнÑÑ
. ÐÑек легкиÑ
Ð¼Ð¾Ð¶ÐµÑ Ð±ÑÑÑ ÑимпÑомом некоÑоÑÑÑ
инÑекÑионнÑÑ
болезней (паÑÑеÑеллез, злокаÑеÑÑвеннÑй оÑек, ÑибиÑÑÐºÐ°Ñ Ñзва, конÑÐ°Ð³Ð¸Ð¾Ð·Ð½Ð°Ñ Ð¿Ð»ÐµÐ²ÑопневмониÑ, ÑÑма плоÑоÑднÑÑ
и дÑ.).
ÐÑедÑаÑполагаÑÑие ÑакÑоÑÑ: длиÑелÑнÑе пеÑегÑÑзки в ÑабоÑе и ÑÑенинге.
СимпÑомÑ. ÐлиниÑеÑкие ÑимпÑÐ¾Ð¼Ñ Ñ Ð±Ð¾Ð»ÑнÑÑ
акÑивной гипеÑемией и оÑеком легкиÑ
ÑазвиваÑÑÑÑ Ð¾ÑÐµÐ½Ñ Ð±ÑÑÑÑо и бÑÑно. Ð ÑеÑение неÑколÑкиÑ
ÑаÑов поÑвлÑÑÑÑÑ Ð²Ð¾Ð·Ð±Ñждение, бÑйÑÑво, ÑÑÑаÑ
. ÐÑÑ
ание ÑÑановиÑÑÑ Ð½Ð°Ð¿ÑÑженнÑм и ÑÑаÑеннÑм, Ñ
оÑоÑо замеÑна одÑÑка, ÑопÑовождаÑÑаÑÑÑ Ð³Ð»ÑÑ
им влажнÑм каÑлем. ÐÐ»Ñ Ð¾Ð±Ð»ÐµÐ³ÑÐµÐ½Ð¸Ñ Ð´ÑÑ
Ð°Ð½Ð¸Ñ Ð¶Ð¸Ð²Ð¾ÑнÑе ÑÑоÑÑ Ð² позе Ñ ÑиÑоко ÑаÑÑÑавленнÑми в ÑÑоÑÐ¾Ð½Ñ Ð¿ÐµÑедними конеÑноÑÑÑми, ноздÑи Ñ Ð½Ð¸Ñ
ÑаÑÑиÑенÑ, влажнÑе Ñ
ÑÐ¸Ð¿Ñ ÑлÑÑÐ½Ñ Ð½Ð° ÑаÑÑÑоÑнии, во вÑÐµÐ¼Ñ Ð²ÑдоÑ
а и оÑкаÑÐ»Ð¸Ð²Ð°Ð½Ð¸Ñ Ð¸Ð· ноÑовÑÑ
оÑвеÑÑÑий вÑделÑеÑÑÑ Ð¿ÐµÐ½Ð° Ñ ÐºÑаÑноваÑÑм оÑÑенком. ÐÑи аÑÑкÑлÑÑаÑии пÑоÑлÑÑиваÑÑÑÑ Ð² ÑÑаÑ
ее, бÑонÑ
аÑ
и легкиÑ
влажнÑе кÑÑпно- и мелкопÑзÑÑÑаÑÑе Ñ
ÑипÑ, дÑÑ
ание жеÑÑкое везикÑлÑÑное. ÐеÑкÑÑоÑнÑй звÑк легкиÑ
во вÑÐµÐ¼Ñ Ð³Ð¸Ð¿ÐµÑемии и наÑала оÑека ÑимпаниÑеÑкий, в далÑнейÑем пÑиÑÑплÑннÑй. Ð ÑлÑÑаÑÑ
благопÑиÑÑного ÑеÑÐµÐ½Ð¸Ñ Ð±Ð¾Ð»ÐµÐ·Ð½Ð¸, еÑли бÑÑÑÑо ÑÑÑÑÐ°Ð½ÐµÐ½Ñ ÑÑиологиÑеÑкие ÑакÑоÑÑ Ð¸ пÑоведено ÑнеÑгиÑное леÑение, ÑимпÑÐ¾Ð¼Ñ Ð³Ð¸Ð¿ÐµÑемии и оÑека легкиÑ
могÑÑ Ð¸ÑÑезнÑÑÑ Ð² ÑеÑение неÑколÑкиÑ
ÑаÑов. ÐÑи неблагопÑиÑÑном ÑеÑении, когда оÑек легкиÑ
пÑогÑеÑÑиÑÑеÑ, ÑеÑко пÑоÑвлÑÑÑÑÑ ÑимпÑÐ¾Ð¼Ñ Ð°ÑÑикÑии и ÑеÑдеÑно-ÑоÑÑдиÑÑой
недоÑÑаÑоÑноÑÑи: пÑогÑеÑÑиÑÑÑÑÐ°Ñ Ð¾Ð´ÑÑка, ÑинÑÑноÑÑÑ ÑлизиÑÑÑÑ
, аÑиÑмиÑнÑй пÑлÑÑ Ð¼Ð°Ð»Ð¾Ð³Ð¾ наполнениÑ, пеÑеполнение ÑÑемнÑÑ
вен, Ð¼Ð¾Ð¶ÐµÑ ÑазвиÑÑÑÑ Ð°ÑоналÑное ÑоÑÑоÑние и наÑÑÑпиÑÑ ÑмеÑÑÑ Ð¾Ñ Ð¿Ð°ÑалиÑа дÑÑ
аÑелÑного ÑенÑÑа.
ÐÑи паÑÑивной гипеÑемии и гипоÑÑаÑиÑеÑком оÑеке Ð»ÐµÐ³ÐºÐ¸Ñ ÐºÐ»Ð¸Ð½Ð¸ÑеÑкие пÑизнаки наÑаÑÑаÑÑ Ð¼ÐµÐ´Ð»ÐµÐ½Ð½Ð¾, иногда в ÑеÑение неÑколÑÐºÐ¸Ñ Ð´Ð½ÐµÐ¹, пÑи ÑÑом вÑÑÐ°Ð¶ÐµÐ½Ñ Ð¾Ð½Ð¸ Ñлабее.
Ðиагноз ÑÑавÑÑ Ð½Ð° оÑновании Ñ
аÑакÑеÑнÑÑ
клиниÑеÑкиÑ
ÑимпÑомов. РенÑгенологиÑеÑки ÑÑÑанавливаÑÑ Ð² нижниÑ
оÑделаÑ
легоÑного Ð¿Ð¾Ð»Ñ Ð¾Ð±ÑиÑнÑе ÑÑаÑÑки заÑÐµÐ½ÐµÐ½Ð¸Ñ Ð Ð´Ð¸ÑÑеÑенÑиалÑном диагнозе иÑклÑÑаÑÑ ÐºÑÑпознÑÑ Ð¿Ð½ÐµÐ²Ð¼Ð¾Ð½Ð¸Ñ, оÑÑÑо пÑоÑекаÑÑие инÑекÑионнÑе болезни и инÑокÑикаÑии.
ÐеÑение. УÑÑÑанÑÑÑ ÑÑиологиÑеÑкие ÑакÑоÑÑ Ð±Ð¾Ð»ÐµÐ·Ð½Ð¸, живоÑнÑÑ Ð¿ÐµÑеводÑÑ) в ÑмеÑенно пÑÐ¾Ñ Ð»Ð°Ð´Ð½Ð¾Ðµ, ÑиÑÑое, Ñ Ð¾ÑоÑо венÑилиÑÑемое помеÑение, оÑвобождаÑÑ Ð¾Ñ ÑабоÑÑ Ð¸ ÑÑенинга. ÐнÑÑÑивенно в макÑималÑнÑÑ Ð´Ð¾Ð·Ð°Ñ Ð²Ð²Ð¾Ð´ÑÑ Ð³Ð¸Ð¿ÐµÑÑоннÑеÑкие ÑаÑÑвоÑÑ ÐºÐ°Ð»ÑÑÐ¸Ñ Ñ Ð»Ð¾Ñида, наÑÑÐ¸Ñ Ñ Ð»Ð¾Ñида, глÑÐºÐ¾Ð·Ñ (ÑеÑ. 73-75). ÐÑи ÑазвиÑии оÑека Ð»ÐµÐ³ÐºÐ¸Ñ ÑекомендÑÑÑ ÑмеÑеннÑе кÑовопÑÑÐºÐ°Ð½Ð¸Ñ (0,5% кÑови Ð¾Ñ Ð¼Ð°ÑÑÑ Ñела однокÑаÑно). ÐÑи паÑÑивной гипеÑемии, гипоÑÑаÑиÑеÑком оÑеке и ÑазвиÑии ÑеÑдеÑной недоÑÑаÑоÑноÑÑи подкожно вводÑÑ ÑеÑдеÑнÑе ÑÑедÑÑва: коÑеин, коÑдиамин, ÑÑÐ¸Ñ Ð¸ дÑ. (ÑеÑ. 3, 18, 19, 76).
РкомплекÑе леÑебнÑÑ Ð¼ÐµÑопÑиÑÑий Ð¿Ð¾ÐºÐ°Ð·Ð°Ð½Ñ Ñ ÑÑеÑом клиниÑеÑкого ÑоÑÑоÑÐ½Ð¸Ñ Ð¶Ð¸Ð²Ð¾Ñного подкожное введение киÑлоÑода (лоÑади до 8-10 л), Ð½Ð¾Ð²Ð¾ÐºÐ°Ð¸Ð½Ð¾Ð²Ð°Ñ Ð±Ð»Ð¾ÐºÐ°Ð´Ð° нижнеÑейнÑÑ ÑимпаÑиÑеÑÐºÐ¸Ñ Ñзлов, внÑÑÑивенное введение новокаина (50-100 мл 1%-ного ÑаÑÑвоÑа на инÑекÑÐ¸Ñ Ð»Ð¾Ñади, ÑеÑ. 78), малÑе Ð´Ð¾Ð·Ñ ÑаÑÑиÑÑÑÑÐ¸Ñ Ð±ÑÐ¾Ð½Ñ Ð¸ ÑÑедÑÑв (ÑÑедÑин, аÑÑопин — ÑеÑ. 65, 66, 118, 119), моÑегоннÑе, ÑлабиÑелÑнÑе. ÐÑи поÑвлении ÑимпÑомов гипоÑÑаÑиÑеÑкой пневмонии пÑоводÑÑ ÐºÑÑÑ Ð»ÐµÑÐµÐ½Ð¸Ñ Ð°Ð½ÑибиоÑиками или ÑÑлÑÑаниламидами (ÑеÑ. 52- 54).
73. ÐеÑебенкÑ
Rp.: Sol. Calcii chloridi 10% — 10,0 D. in ampullis
S. ÐнÑÑÑивенно на 1 введение.
74. ÐоÑади
Rp.: Sol. Glucosi 40% -300,0 Sol. Novocaini 0,25% -50,0 M. f. solutio steril.
D. S. ÐнÑÑÑивенно на 1 введение поÑле кÑовопÑÑканиÑ.
75. ÐоÑове
Rp.: Sol. Natrii chloridi 10% — 100,0 Â Sterilisetur
D. S. ÐнÑÑÑивенно на 1 введение.
76. ÐоÑади
Rp.: Aetheris medicinalis 5,0
Sol. Camphorae oleosae in ampul. 10% — 10,0 M. D. S. Ðодкожно на 1 введение.
77. Собаке
Rp.: Sol. Atropini sulfatis 0,1% _ 1,0 D. t. d. N 2 in ampullis S. Ðодкожно no 1 ампÑле ÑÑÑом и веÑеÑом.
78. ÐоÑади
Rp.: Sol. Novocaini 1% — 100,0 Steriliseturl
D. S. ÐнÑÑÑивенно на 1 введение.
ÐÑоÑилакÑика напÑавлена на ÑÑÑогое ÑоблÑдение Ñежима ÑкÑплÑаÑаÑии и ÑÑенинга ÑпоÑÑивнÑÑ Ð¸ ÑабоÑÐ¸Ñ Ð¶Ð¸Ð²Ð¾ÑнÑÑ , пÑÐµÐ´Ð¾Ñ Ñанение Ð¾Ñ Ð¿ÐµÑегÑеваниÑ, Ð¾Ñ Ð²Ð´ÑÑ Ð°Ð½Ð¸Ñ ÑаздÑажаÑÑÐ¸Ñ Ð¸ ÑдовиÑÑÑ Ð³Ð°Ð·Ð¾Ð².
ÐÐ¾Ñ Ð¾Ð¶Ð¸Ð¹ маÑеÑиал по Ñеме:
Источник
