Отек легких и фибрилляция предсердий
Лечение фибрилляции предсердий. Выбор лекарства
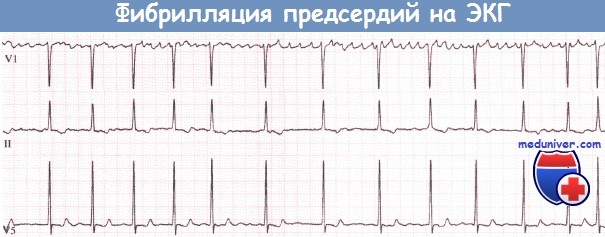
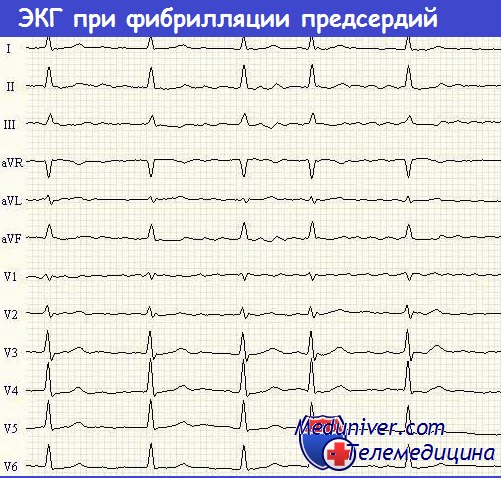
Фибрилляция предсердий характеризуется нерегулярными предсердными волнами и неправильной последовательностью АВ-проведения, в результате чего наблюдается нерегулярное возникновение комплексов QRS. Волны фибрилляции предсердий лучше всего видны в стандартном отведении V1, но обычно заметны и в отведениях II, III и aVF. Они могут быть большими и деформированными или маленькими, вплоть до незаметных. В последнем случае абсолютно неправильный желудочковый ритм свидетельствует о наличии фибрилляции предсердий.
Первый эпизод фибрилляции предсердий. При возникновении впервые фибрилляции предсердий требуется тщательное клиническое обследование с целью определить, является ли данная аритмия первично электрическим феноменом или она вторична по отношению к гемодинамическим нарушениям. Вероятность фибрилляции предсердий повышается с возрастом и при наличии органических поражений сердца. Фибрилляции без органических поражений называются одиночными. Значительная патология митрального или аортального клапана, гипертензия, ишемическая болезнь сердца, кардиомиопатия, дефект межпредсердной перегородки и миоперикардит относятся к заболеваниям, часто связанным с развитием фибрилляции предсердий.
Тромбоэмболия легочной артерии, тиреотоксикоз, курение, употребление кофе и алкоголя, чрезмерный стресс, или усталость — также хорошо известные причины фибрилляции предсердий.
При отсутствии органической патологии сердца или синдрома Вольф-Паркинсона-Уайта достаточно устранить провоцирующие факторы и проводить наблюдение на предмет возникновения рецидивов. Если же имеет место тяжелое заболевание сердца, то терапия должна быть направлена на лечение конкретной сердечной патологии; в противном случае высок риск рецидивов, даже при использовании фармакологической терапии и (или) электрической кардиоверсии. Выполнение кардиоверсии показано для купирования первого эпизода фибрилляции предсердий, если состояние пациента требует использования преимущества гемодинамического вклада предсердного сокращения (например, при аортальном стенозе) или замедления желудочкового ритма для продления диастолического периода заполнения (например, при митральном стенозе).
Пароксизмальная форма фибрилляции предсердий. Терапия выбора для купирования коротких пароксизмов при отсутствии скрытого заболевания сердца — покой, назначение седативных средств и сердечных гликозидой. Потребность в длительной терапии обусловлена необходимостью ограничить частоту сокращений желудочков во время приступов. Терапию осуществляют с помощью препаратов дигиталиса, бета-блокаторов или блокаторов кальциевых каналов (см. описание лечения трепетания предсердий).
При наличии заболевания сердца развитие гемодинамических нарушений или застойной сердечной недостаточности требует немедленного восстановления синусового ритма. Выполнение экстренной кардиоверсии для профилактики или лечения отека легких обязательно, если фибрилляции предсердий развивается на фоне гемодинамически значимого аортального или митрального стеноза. Предпочтительный метод — электрическая (постоянным током) дефибрилляция, синхронизированная с комплексом QRS, с энергией от 100 Вт/с вначале до 200 Вт/с при втором и последующих разрядах.
Если состояние гемодинамики у пациента стабильно, корректировать частоту сокращений желудочков можно внутривенным введением дигоксина, бета-блокаторов или антагонистов кальция. Сегодня предпочтительным считается внутривенное введение верапамила или дилтиазема из-за быстрого начала их действия. Кроме того, в отличие от дигоксина, ваготонические эффекты которого на фоне преобладающего симпатического тонуса не проявляются, у верапамила сохраняется способность вызывать депрессию АВ-узла, хотя со временем может потребоваться коррекция дозы. Антиаритмические препараты класса IA — хинидин, прокаинамид и дизопирамид — эффективно восстановливают и поддерживают синусовый ритм при фибрилляции предсердий.
Техника кардиоверсии-дефибрилляции показана на нашем видео ролике «Видео техники дефибрилляции»
Наиболее часто применяется хинидин. В наши дни используются традиционные дозировки и схемы введения (от 200 до 600 мг перорально каждые 6-8 ч), тогда как в прошлом применялись агрессивные и потенциально токсичные приемы введения хинидиновых препаратов. Во время попытки медикаментозной кардиоверсии необходимо, в дополнение к контролю содержания препарата в сыворотке, тщательно следить за продолжительностью интервала Q-T, опасаясь его избыточного удлинения (когда скорригированный интервал Q-T становится на 25 % продолжительнее исходного). При неэффективности препаратов класса IA назначают антиаритмические средства класса 1С (флекаинид и пропафенон), которые переводят фибрилляцию предсердий в синусовый ритм. Препараты класса 1С к тому же эффективно поддерживают синусовый ритм. Весьма действенны внутривенные формы этих препаратов, но они не разрешены к использованию в США.
Ибутилид для в/в введения, новое средство класса III, восстанавливал сунусовый ритм у 31 % пациентов, но его разрешается применять только под строгим контролем, поскольку оно может резко увеличить интервал QT и, соответственно, риск развития кратковременных эпизодов torsades de pointes.
Эффективен для профилактики рецидивов фибрилляции предсердий и амиодарон — препарат III класса. Основные ограничения в использовании амиодарона определяются спектром его отрицательных побочных эффектов и необычайно длительным периодом полувыведения, препятствующим гибкой коррекции терапии. Однако применение низких доз амиодарона (Cordarone, кордарон; 200-300 мг/сут) привело к значительному снижению отрицательных побочных эффектов. Еще один препарат III класса соталол (Betapace, бетапэйс) также можно успешно использовать для профилактики рецидивов фибрилляции предсердий, но в настоящее время он не одобрен для назначения по этим показаниям в Соединенных Штатах Америки. У больных с фибрилляцией предсердий, рефрактерной ко всем медикаментозным способам терапии (как традиционным, так и экспериментальным), и у больных, у которых нарушения ритма сопровождаются тяжелыми клиническими проявлениями, в качестве альтернативного метода используется катетерная деструкция зоны, примыкающей к пучку Гиса, с целью модификации проведения или формирования полной АВ-блокады.
Однако поскольку эта процедура часто приводит к зависимости от кардиостимулятора, прибегать к ней следует как к крайнему средству коррекции частоты сокращений желудочков при фибрилляции предсердий.
Персистирующая форма фибрилляции предсердий. Если повторные эпизоды персистирующей фибрилляции предсердий (длящиеся дни и недели) не вызывают гемодинамических нарушений, большинство врачей избегают многократного выполнения электрической кардиоверсии. Эта разновидность фибрилляции предсердий приводит в конечном итоге к развитию постоянной формы фибрилляции предсердий. Следовательно, наилучшим подходом в терапии является коррекция частоты сокращений желудочков во время рецидивов. Мембраностабилизирующие антиаритмические препараты могут использоваться для попытки снизить частоту рецидивов, но их эффективность непредсказуема, и риск развития побочных эффектов высок. Флекаинид успешно применялся у больных с сохраненной функцией левого желудочка без признаков ишемической болезни сердца. Если клинические проявления рецидивов вызывают тяжелые субъективные ощущения, рассматривают вопрос о возможности выполнения катетерной деструкции АВ-узла.
Хроническая форма фибрилляции предсердий. Выполнение фармакологической или электрической кардиоверсии по поводу хронической формы фибрилляции предсердий показано прежде всего в тех случаях, когда можно надеяться на улучшение гемодинамики у пациента. Обычно проводится не более одной попытки электрической кардиоверсии при назначении адекватных доз мембраностабилизирующих антиаритмических препаратов. Это обусловлено крайне низкой вероятностью того, что синусовый ритм сохранится на длительное время, если после кардиоверсии произошел возврат к постоянной форме фибрилляции предсердий. В таком случае лечение будет направлено на коррекцию частоты ответа желудочков по указанным выше правилам.
Антикоагулянтная терапия у больных с фибрилляцией предсердий
Цель антикоагулянтной терапии у больных с фибрилляцией предсердий — уменьшение числа случаев смертности при системной и легочной эмболии. Принятие решения о начале антикоагулянтного лечения по поводу фибрилляции предсердий базируется на балансе между относительным риском эмболии и риском осложнений в виде явного кровотечения, вторичного по отношению к антикоагулянтной терапии. В табл. 2.4 содержатся показания и относительные противопоказания к терапии антикоагулянтами у больных с фибрилляцией предсердий. Эти же показания применимы и к плановой кардиоверсии при недавно возникшей персистирующей фибрилляции предсердий или хронической форме фибрилляции предсердий. Антикоагулянтную терапию варфарином (Coumadin, кумадин) начинают за 3 нед до плановой кардиоверсии и продолжают в течение 4 нед после кардиоверсии из-за повышенного риска развития эмболии в первые дни после возврата к синусовому ритму. При проведении антикоагулянтной терапии варфарин назначают в дозах, достаточных для увеличения протромбинового времени до значения, соответствующего показателю 2,0-3,0 по шкале INR (International Normalized Ratio).
Показания для антикоагулянтной терапии при фибрилляции предсердий:
— Гипертензия, предыдущие эпизоды транзиторных ишемических атак или инсультов, застойная сердечная недостаточность, дилатационная кар-диомиопатия, клинически проявляющаяся ишемическая болезнь сердца, митральный стеноз, недостаточность сердечных клапанов, тиреотоксикоз
— За 3 нед и более или более чем через 4 нед после избирательной кардиоверсии
— Возраст старше 65 лет
Противоречивые показания для антикоагулянтной терапии при фибрилляции предсердий:
— Ишемическая болезнь сердца или поражение сердца при гипертонической болезни при нормальных размерах левого предсердия, после первого эпизода пароксизмальной фибрилляции предсердий
— Элективная кардиоверсия фибрилляции предсердий короткой продолжительности при нормальных размерах левого предсердия
Показания для антикоагулянтной терапии при фибрилляции предсердий отсутствуют: короткие эпизоды изолированной фибрилляции предсердий у больных моложе 65 лет
Относительные противопоказания для антикоагулянтной терапии при фибрилляции предсердий:
— Невозможность контроля протромбинового времени
— Деменция
— Опухоли
— Эпизоды избыточной кровоточивости в анамнезе
— Неконтролируемая тяжелая гипертензия
— Вернуться в раздела «Аритмии сердца»
— Вернуться в оглавление раздела «Кардиология»
Оглавление темы «Аритмии сердца»:
- Бета-адреноблокаторы при хронической сердечной недостаточности (ХСН)
- Имплантируемые сердечные дефибрилляторы (ИСД) и трансплантация сердца при сердечной недостаточности
- Принципы анализа ритма сердца — диагностика аритмий
- Что такое синусовый ритм и синусовая тахикардия на ЭКГ? Диагностика
- Лечение предсердных экстрасистол. Критерии диагностики
- Лечение пароксизмальных наджелудочковых тахикардий (ПНЖТ) с механизмом re-entry. Критерии диагностики
- Лечение пароксизмальной наджелудочковой тахикардии (ПНЖТ) при синдроме Вольфа-Паркинсона-Уайта. Критерии диагностики
- Лечение предсердных тахикардий. Критерии диагностики
- Лечение трепетаний предсердий. Критерии диагностики
- Лечение фибрилляции предсердий. Выбор лекарства
Источник
Мерцательная аритмия — довольно распространенный диагноз среди пациентов терапевтического, а особенно кардиологического профиля. Аритмия характеризуется неритмичными сокращениями сердца, а точнее под сокращениями сердца в этом варианте аритмии считается систола желудочков. Предсердия сокращаются неэффективно за счет большой частоты — от 350 до 700 раз в минуту, поэтому особой роли в перекачке крови они не играют — они как будто мерцают, дрожат.
Выделяют 3 варианта аритмии в зависимости от частоты желудочковых сокращений (ЧСС): когда сердце бьется медленно — брадисистолический (средняя ЧСС менее 60 ударов в минуту), нормально — нормосистолический (ЧСС от 60 до 90 ударов в минуту) и быстро — тахисистолический (ЧСС более 90 ударов в минуту).
Что такого нехорошего происходит при данном виде аритмии?
1. Вследствие очень быстрого сокращения предсердий кровь, которая в норме течет ламинарно, то есть линейно, начинает течь с завихрениями и застаиваться в определенных участках предсердий. Это создает условия для образования сгустков крови — тромбов. Наиболее удачное место для их образования — ушко левого предсердия. Сгустки эти могут с током крови распространиться далее по артериям. Чаще всего конечная остановка тромбов — артерии головного мозга. Происходит ишемический инсульт, кардиоэмболический его вариант, когда причиной закупорки артерии служит эмбол (в данном случае — тромб) из полости сердца.
2. При тахиситолическом варианте фибрилляции предсердий, когда желудочки сокращаются до 180 ударов в минуту, происходит ухудшение общего состояния пациента. Если человек страдает ишемической болезнью сердца с многососудистым поражением коронарных артерий, когда по данным коронароангиографии или МСКТ сердца выявляют сочетанное поражение 2 или более артерий сердца, либо стволовое поражение, то это может привести к нестабильной стенокардии, либо даже к инфаркту миокарда. Если значительно снижена сократительная функция левого желудочка, то такая аритмия может спровоцировать отек легких или шоковое состояние — снижение артериального давления;
На данной коронароангиограмме представлен бассейн левой коронарной артерии с многососудистым поражением
3. При брадисистолическом варианте мерцательной аритмии, когда сокращения желудочков могут урежаться до 40 ударов в минуту и менее, обычно возникает головокружение, возможна потеря сознания вследствие недостаточности кровообращения — приступы Морганьи-Эдемса-Стокса. Для такой аритмии есть отдельное название — синдром Фредерика. В сердце происходит блокировка проводящих путей в области предсердно-желудочкового узла, так называемая полная АВ-блокада. При этом происходит разобщение работы предсердий и желудочков. Такой вариант возникает либо при инфаркте миокарда, либо при передозировке препаратов, урежающих частоту сердечных сокращений. Но возможен и вариант, когда явная причина для такой редкой частоты отсутствует. Если причина — инфаркт миокарда, то необходимо проводить лечение по восстановлению кровотока в артерии сердца — реваскуляризацию. Если причина в передозировке препаратов, то, естественно, следует прекратить их прием. Когда же явной причины нет, то вариант ее лечения — установка постоянного электрокардиостимулятора;
4. Постоянное неэффективное сокращение предсердий приводит к застою крови в полостях сердца. Это приводит к постепенному «расползанию» сердца с формированием огромного сердца. Увеличение полостей сердца чревато развитием хронической сердечной недостаточности (ХСН). Это происходит из-за 2 основных факторов. Во-первых, при расширении полостей сердца расползается и клапанный аппарат с развитием относительной недостаточности клапанов. Это приводит к обратному забросу крови из полостей желудочков в полости предсердий. КПД сердца снижается еще сильнее. Во-вторых, расширение полостей сердца приводит к истончению ее стенок, что сказывается на сократительной способности миокарда. ХСН проявляется заметным снижением качества жизни — постоянной слабостью, одышкой при нагрузках, кашлем, возникновением отеков, застойных пневмоний и так далее.
Все вышеперечисленные осложнения требуют обязательного лечения в условиях медицинского учреждения.
На этом все. Спасибо Вам за то, что подписываетесь на мой канал, комментируете и оцениваете мои статьи, делитесь ими с Вашими друзьями. Хорошая статья — для хороших людей. Берегите себя и своих близких!
Источник
Оглавление темы «Фибрилляции предсердий — диагностика, лечение.»:
- Признаки мерцания предсердий на ЭКГ
- ЭКГ при фибрилляции предсердий (ФП)
- Причины фибрилляции предсердий и их прогноз
- Классификация фибрилляции предсердий
- Шкалы риска тромбоэмболии при фибрилляции предсердий
- Фибрилляция предсердий. Лечение пароксизма фибрилляций предсердий
- Антикоагулянты для профилактики тромбоэмболии при фибрилляции предсердий
- Лечение фибрилляции предсердий стратегией контроля частоты
- Лечение фибрилляции предсердий стратегией контроля ритма
- Лечение рефрактерной (стойкой) фибрилляции предсердий
Фибрилляция предсердий. Лечение пароксизма фибрилляций предсердий
Фибрилляция предсердий (ФП) (с частотой сокращения желудочков более 150 уд/мин) — маркер плохого прогноза и независимый фактор, повышающий внутрибольничную летальность.
Пароксизм фибрилляции предсердий (ФП) связан с тяжелым поражением ЛЖ (обширным ИМ) и наличием СН (со значимыми гемодинамическими проявлениями).
Фибрилляция предсердий обусловлена появлением микро «re-entry» в предсердии, встречается при ИМ в 10-15% случаев (у пожилых лиц в 2—3 раза выше). Ранняя (в первые сутки ИМ) ФП носит, как правило, преходящий характер.
В более поздние сроки появление фибрилляции предсердий (ФП) связано с растяжением левого предсердия у больных с выраженной дисфункцией ЛЖ, перикардитом или ишемическим повреждением предсердий. Пароксизм ФП может вызвать смерть у 25% больных на фоне обширного ИМ передней локализации, особенно при ЧСС более 160 уд/мин или при большом дефиците пульса, когда мал выброс крови в аорту.
Появление фибрилляции предсердий (ФП) повышает летальность при ИМ в 2 раза, поэтому ее надо быстро купировать.
Прогностическое значение фибрилляций предсердий при инфаркте миокарда определяется частотой сокращения желудочков, размерами ЛПр и временем купирования приступа.
В период пароксизма тахисистолической формы фибрилляций предсердий могут усилиться ишемия и ИМ, возникнуть серьезные гемодинамические последствия (аритмогенный КШ, ОЛЖН, снижение мозгового кровотока) не только вследствие быстрого и малоэффективного сокращения желудочков, но и из-за потери транспортной функции предсердиями.
Появление фибрилляции предсердий (ФП) на фоне ИМ часто чревато системной эмболизацией инсультами и летальностью, особенно у больных с ИМ передней стенки.

ЭКГ при фибрилляции предсердий
Лечение пароксизма фибрилляций предсердий на фоне ИМ проводится по общим правилам При хорошей переносимости и отсутствии тахисистолии можно воздержаться от специального лечения, так как СР часто восстанавливается спонтанно.
При плохой переносимости фибрилляции предсердий (ФП) проводят электрическую кардиоверсию (но велика вероятность возобновления ФП) или внутривенно вводят амиодарон (лучший препарат для купирования ФП при ИМ), который в последующем назначают в течение 6 недель для снижения риска повторного развития фибрилляции предсердий (ФП).
Показания к экстренному восстановлению сердечного ритма с помощью электроимпульсной терапии выраженные нарушения гемодинамики (больной задыхается, не может лежать, а сидит, имеется гипотензия), рецидивирующие боли в сердце, расширение зоны инфаркта или ишемии. В этом случае нельзя терять время, так как возможно быстрое развитие отека легких.
При фибрилляции предсердий и трепетании предсердий имеется высокая частота сокращения желудочков и гипотензия, что способствует расширению зоны некроза миокарда Лечение этих наджелудочковых тахиаритмий должно быть быстрым, особенно если частота сокращений желудочков более 100 уд/мин.

Фибрилляция предсердий (ФП): волны f отчетливо проявляются в отведении V1, едва заметны в отведении II и не видны в отведении V5.
При стабильном состоянии больного и отсутствии выраженных нарушений гемодинамики проводят фармакологическую терапию.
Первый шаг (когда восстановление сердечного ритма не показано) — урежение частоты сокращения желудочков при высокой исходной тахикардии и перевод тахисистолической формы ФП в брадисистолическую (с частотой сокращения желудочков менее 60 уд/мин).
Используют внутривенно антиаритмические препараты, блокирующие проведение импульса в АВ-узле пропранолол, амиодарон, дигоксин и с осторожностью — верапамил (из-за его кардиодепрессивного действия).
Дигоксин и амиодарон являются препаратами выбора у больных с наличием явной сердечной недостаточности (СН). Вводят:
• Амиодарон — по 300—400 мг (5 мг/кг) без разведения за 5— 10 мин, суточная доза до 1200 мг;
• Адреноблокаторы (уменьшающие ишемию миокарда и симпатический тонус) — пропранолол (внутривенно по 5 мг за 5 мин) тиметопролол (болюс— 5 мг, затем каждые 5—10 мин до достижения общей дозы 20 мг), потом его же назначают внутрь (каждые 6 ч по 25—50 мг). Бета-адреноблокаторы не показаны при тяжелой СН и ХОБЛ.
В отсутствие противопоказаний большая часть больных может после перенесенного ИМ принимать амбулаторно АБ (снижающие частоту сокращений желудочков и рецидивы ФП);
• Сердечные гликозиды, единственное показание для назначения которых при ИМ — это пароксизмы фибрилляций предсердий. Дигоксин вводят внутривенно болюсом в насыщающей дозе по 1 мг (0,6—1 мг для больного с массой тела 70 кг) за 5 мин. Но начало эффекта дигоксина проявляется лишь через несколько часов.
В ряде случаев дигоксин в малой дозе добавляют к бета-адреноблокатору (удлиняющим рефрактерность АВ-узла), если у больного имеется быстрый желудочковый ритм и легкая ХСН.
При отсутствии эффекта (но после урежения сокращения желудочков), через 1 час для восстановления сердечного ритма (это не всегда надо) вводят амиодарон;
• всем больным с фибрилляциями предсердий показано внутривенное введение гепарина (доза зависит от длительности фибрилляций предсердий). Так, при длительности ФП более 48 ч необходим прием антикоагулянтов, особенно при крупноочаговых передних ИМ. Больной с повторными эпизодами ФП должен принимать оральные антикоагулянты (чтобы снизить риск развития инсульта), даже если у него имеется СР при выписке из больницы.
Учебное видео ЭКГ при суправентрикулярной тахикардии (синусовой тахикардии, фибрилляции предсердий, трепетании предсердий)

— Также рекомендуем «Шкалы риска тромбоэмболии при фибрилляции предсердий»
Источник
