Отек квинке как лечить зубы
Стоматолог – самый страшный врач. Конечно, это шуточное утверждение, но визита к зубному боятся не только дети – даже взрослым людям бывает трудно справиться с паникой. На помощь приходит самообладание, иногда требуются успокоительные таблетки – практика использования перед пломбировкой давно стала рутинной. Однако самый лучший способ для того, чтобы расслабиться в кресле и дать доктору сделать свою работу – это укол анестетика, то есть препарата, на время блокирующего болевые ощущения. Человек, обратившийся за медицинской помощью, ничего не чувствует в зоне вмешательства – и специалист беспрепятственно проводит все необходимые манипуляции. Конечно, это значительно упрощает ситуацию и для врача, и для пациента – однако помешать воспользоваться техникой обезболивания может аллергия на анестезию в стоматологии. К сожалению, она встречается не так уж редко – и способна привести к самым разным последствиям: от кожной сыпи до анафилактического шока.
Причины
 Чувствительность к анестетикам, использующимся на приеме у стоматолога, является разновидностью лекарственной непереносимости. Она может быть связана:
Чувствительность к анестетикам, использующимся на приеме у стоматолога, является разновидностью лекарственной непереносимости. Она может быть связана:
- с выработкой особых специфических иммунных антител (сенсибилизацией);
- с псевдоаллергической реакцией;
- с передозировкой препарата.
Риск развития симптомов повышается:
- При быстром введении лекарства.
- При использовании анестетика на голодный желудок.
- В случае лечения человека, истощенного длительной болезнью.
Сенсибилизация характерна для так называемой истинной аллергии, ложная же протекает без участия антител. Симптомы одинаковы, поэтому отличить их без специальных анализов не представляется возможным. Вероятность формирования чувствительности выше у людей, уже столкнувшихся с эпизодом лекарственной непереносимости, страдающих бронхиальной астмой, атопическим дерматитом или же получающих множество фармакологических препаратов одновременно – они способны усиливать аллергенный потенциал друг друга.
У некоторых людей чувствительность обусловлена реакцией не на сам анестетик, а на дополнительные компоненты:
- Адреналин (Эпинефрин);
- консерванты;
- антиоксиданты;
- стабилизаторы (сульфит, ЭДТА);
- бактериостатические добавки (парабены);
- латекс в составе ампулы с лекарством.
Истинная аллергическая реакция на анестетик развивается только после повторного введения препарата.
Иммунной системе нужно время для выработки антител, поэтому возникновение нарушений при первичном использовании действующего вещества означает либо наличие сенсибилизации в прошлом, либо псевдоаллергию или передозировку. Это принцип работает со всеми лекарствами и методами обезболивания (в т.ч. если планируется эпидуральная анестезия). Однако есть нюанс: когда пациент уже чувствителен к определенному фармакологическому средству, и оно имеет схожую антигенную структуру с препаратом, вводящимся впервые, истинная аллергия все же может развиваться сразу.
Симптомы
Реакции на анестетики в стоматологической практике могут быть:
- немедленными (реагиновый тип);
- отсроченными.
Согласно данным статистических исследований, большинство эпизодов проявлений чувствительности регистрируются, в среднем, спустя час или два после медицинского вмешательства. Это позволяет оперативно выявить и предотвратить в будущем нежелательные реакции, а также провести дифференциальную диагностику со схожими состояниями. Однако вместе с тем не редкость – замедленные формы, манифестирующие спустя 12 часов и более с момента инъекции анестетика.
Местные (локальные) признаки
 Это группа симптомов, область проявлений при развитии которых ограничена контактной зоной – то есть местом введения препарата. Аллергия на анестезию характеризуется:
Это группа симптомов, область проявлений при развитии которых ограничена контактной зоной – то есть местом введения препарата. Аллергия на анестезию характеризуется:
- Отеком.
- Покраснением (гиперемией).
- Ощущением распирания, давления.
- Болезненностью десны, зуба – при накусывании.
Описанные признаки сами по себе не опасны, однако они могут развиваться вместе с другими патологическими реакциями – крапивницей, отеком Квинке. Если клиническая картина включает только локальные симптомы, их купирование (прекращение) происходит даже без лечения спустя несколько дней – разумеется, при условии, что анестетик, ставший причиной развития нарушений, не вводится повторно.
Дерматологические проявления
К этой группе принадлежат все виды поражения кожных покровов, связанные с аллергической непереносимостью местных анестетиков в стоматологии. Они развиваются и по немедленному, и по отсроченному типу, не опасны для жизни или создают весьма значимую угрозу.
Крапивница
Характеризуется следующим комплексом проявлений:
- покраснение кожи;
- отек, сильный зуд;
- возникновение сыпи в виде волдырей;
- общая слабость;
- головная боль;
- повышение температуры тела.
Иногда отмечается также снижение артериального давления (гипотензия). Волдыри мелкие или крупные (вплоть до 10–15 см в диаметре), розовые, сливаются между собой. Лихорадка носит название «крапивной», значения термометрии колеблются от 37,1 до 39 °C. Сыпь исчезает самостоятельно, может сохраняться до 24 часов; не исключено повторное возникновение после первоначального купирования симптомов.
Отек Квинке
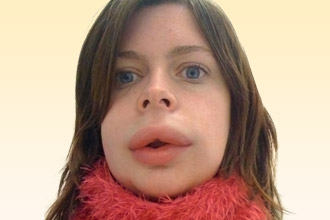 Это аллергическая реакция, которая нередко наблюдается в сочетании с крапивницей; в процессе развития затрагиваются разные участки кожи, рыхлой клетчатки. Локализуется преимущественно в области:
Это аллергическая реакция, которая нередко наблюдается в сочетании с крапивницей; в процессе развития затрагиваются разные участки кожи, рыхлой клетчатки. Локализуется преимущественно в области:
- Глаз, носа, губ, щек.
- Полости рта.
- Гортани, бронхов.
Припухлость формируется достаточно быстро, нарастает в течение нескольких часов, имеет эластическую консистенцию, возвышается над уровнем кожи. Наиболее опасно расположение в дыхательных путях (в частности, в гортани) – это грозит удушьем и, при неоказании своевременной помощи – летальным исходом. Клиника включает такие симптомы как:
- значительный отек губ;
- бледность кожных покровов;
- затруднение дыхания, которое постепенно нарастает;
- «лающий» кашель;
- одышка.
Если затронут желудочно-кишечный тракт, появляется:
- тошнота;
- рвота;
- боль в животе;
- диарея.
Если локализация отека не угрожает жизни, он может самостоятельно купироваться спустя 10–12 часов. В ином случае пациенту требуется неотложная медицинская помощь для восстановления проходимости дыхательных путей.
Анафилактический шок
Это наиболее тяжелое последствие реакции на стоматологический анестетик, имеющее следующие симптомы:
- Слабость.
- Головокружение.
- Покалывание и зуд кожи.
- Крапивница, отек Квинке.
- Тошнота, рвота.
- Затруднение дыхания.
- Резкая боль в животе.
- Судороги.
Развитие анафилактического шока не определяется величиной дозировки лекарства – даже минимальное количество способно провоцировать симптомы.
 Есть несколько форм патологии, все они характеризуются резким падением артериального давления и гипоксией (кислородным голоданием) организма из-за нарушения кровообращения. Возникают в разное время: от нескольких секунд до 2–4 часов с момента введения препарата.
Есть несколько форм патологии, все они характеризуются резким падением артериального давления и гипоксией (кислородным голоданием) организма из-за нарушения кровообращения. Возникают в разное время: от нескольких секунд до 2–4 часов с момента введения препарата.
Аллергия на обезболивание может также обусловливать появление симптомов ринита (насморка), конъюнктивита (слезотечение, покраснение и отек век), изолированного зуда кожи, не сопровождающегося высыпаниями. Без лечения патологические признаки сохраняются несколько дней, постепенно ослабевают.
Как узнать, есть ли аллергия на анестезию?
Реакция вызвана взаимодействием лекарственного вещества, с иммунными антителами класса IgE. Их обнаружение лежит в основе большинства диагностических тестов, однако в первую очередь используется сбор анамнеза. Это опрос пациента для оценки характера симптомов и вероятности их связи с аллергической непереносимостью.
Лабораторные методы
Их использование широко практикуется стоматологами во всем мире для прогнозирования реакции на анестетики, пломбировочные материалы и другие компоненты, применяющиеся в процессе лечения. Однако положительный результат исследования – еще не диагноз; суждение о наличии аллергии должно подкрепляться и другими сведениями (например, анамнезом – объективными проявлениями, наблюдавшимися после инъекции препарата в прошлом).
Наиболее часто применяются:
- общий анализ крови (повышение количества клеток-эозинофилов);
- иммуноферментный, хемилюминисцентный метод для обнаружения специфических антител;
- определение уровня триптазы, гистамина;
- тест активации базофилов.
Все методы имеют разный уровень и временной промежуток чувствительности. Так, определение уровня триптазы можно проводить накануне стоматологического вмешательства (с целью оценки вероятного риска) или в течение суток с момента манифестации симптомов (максимальные значения при анафилаксии наблюдаются спустя 3 часа, а нарастание начинается уже через 15 минут). Поиск антител чаще всего рекомендуется выполнять на протяжении 6 месяцев после реализации аллергической реакции.
Прик-тест
 Признан самой безопасной кожной пробой в случае определения вероятности чувствительности к местным анестетикам в стоматологии. Проводится с использованием:
Признан самой безопасной кожной пробой в случае определения вероятности чувствительности к местным анестетикам в стоматологии. Проводится с использованием:
- Компакт-ланцетов.
- Вещества-аллергена.
- Разводящей жидкости.
- Контрольных препаратов (отрицательный, позитивный).
На кожу (как правило, на предплечье) наносится раствор исследуемого вещества. Рядом – контрольные суспензии. Везде делаются пометки. Затем выбранный участок прокалывается ланцетом, который при правильном использовании не затрагивает кровеносные сосуды, но обеспечивает быстрое всасывание препаратов (и высокий уровень безопасности для пациента). В течение заданного времени производится наблюдение за реакцией – покраснение, отек, волдырь указывают на положительный результат (наличие чувствительности).
Лечение
Осуществляется как неотложное (в кабинете стоматолога, на улице или дома после развития симптомов) или плановое (назначается врачом для устранения проявлений, которые не угрожают жизни, но доставляют дискомфорт).
Ограничение применения лекарства-аллергена
Этот метод также называется элиминацией. Пациенту необходимо отказаться от анестетика, который вызвал ухудшение состояния и, если требуется, пройти диагностику для определения иммунологической природы реакции. Если она подтверждается, следует исключить использование провоцирующего препарата в любой форме – при этом важно обращать внимание не на торговое название средства, а на основное действующее вещество и дополнительные компоненты (если «виновниками» нарушений стали они).
Важно понимать, что опасность представляют не только стоматологические манипуляции. Зубной врач должен быть осведомлен о наличии непереносимости, но осторожность требуется и в иных ситуациях – например, при использовании спреев и леденцов для горла, содержащих местные анестетики, а также при подготовке к гастроскопии и другим процедурам, предполагающим потребность в локальном обезболивании.
Лекарственная терапия
 Для купирования симптомов аллергических реакций назначаются:
Для купирования симптомов аллергических реакций назначаются:
- антигистаминные средства (Цетрин, Зиртек);
- топические глюкокортикостероиды (Элоком);
- сорбенты (Смекта, Энтеросгель).
В большинстве случаев препараты принимаются внутрь в форме таблеток. Использование накожных средств – мазей, лосьонов – требуется при дерматологических поражениях, сопровождающихся сыпью, зудом. Сорбенты выполняют вспомогательную роль, ускоряя выведение аллергенов из организма, назначаются не всем пациентам.
Для неотложной помощи при анафилактическом шоке требуется, в первую очередь, Адреналин (его выпускают также в составе шприц-ручки Эпипен для самостоятельного применения). Показаны системные глюкокортикостероиды (Дексаметазон, Преднизолон), антигистаминные (Супрастин) и другие препараты (Мезатон, Аскорбиновая кислота, растворы для внутривенных инфузий). Эти средства вводятся и при крапивнице, отеке Квинке.
Можно ли найти альтернативу местной анестезии?
Использование болеутоляющих препаратов в стоматологической практике стало рутинным и привычным не так давно – до сих пор некоторые специалисты предлагают обойтись без укола. Стоит заметить, что это, хотя и звучит пугающе, на самом деле является выходом при простых манипуляциях – например, лечении незапущенного кариеса. Но такой вариант – не для всех. Во-первых, нужно иметь практически здоровые зубы, а во-вторых – высокий болевой порог.
Те пациенты, которым ужас внушает даже не жужжание, а только вид бормашины, при развитии чувствительности оказываются в крайне затруднительной ситуации. Как лечить зубы при аллергии на анестезию? Есть два варианта:
- Замена препарата.
- Наркоз (медикаментозное усыпление).
В первом случае требуется заранее подобрать лекарство, к которому нет сенсибилизации – для этого проводятся диагностические пробы (прик-тест, лабораторные исследования). Стоит учесть, что риск формирования чувствительности никуда не исчезает, и если после лечения зубов прошло много времени, нет гарантии, что не возникнет реакция – требуется повторное обследование.
Тесты выполняются с тем препаратом, который будет вводиться стоматологом – так можно оценить вероятность непереносимости всех компонентов, содержащихся в ампуле.
Наркоз обеспечивает полное отсутствие боли (пациент находится без сознания), однако имеет противопоказания – в частности, тяжело протекающие патологии сердечно-сосудистой, дыхательной системы. Он может характеризоваться разными осложнениями в процессе медикаментозного сна и после пробуждения – и среди них также есть аллергические реакции. Обсуждать потребность в наркозе стоит индивидуально на очной консультации с врачом, поскольку практически невозможно дистанционно правильно оценить уровень риска и другие важные моменты. К тому же, повторять процедуру часто нельзя, поэтому лучше запланировать лечение нескольких проблемных зубов за раз.
Автор: Торсунова Татьяна
Источники: medscape.com, mdlinx.com,
health.harvard.edu.
Источник
Аллергическая реакция на введение анестетика
Кононенко Ю.Г., Н.М. Рожко, Рузин Г.П. Местное обезболивание в амбулаторной стоматологии. М., 2002. С. 268 — 272
Аллергические состояния протекают по типу реакций между чужеродным для организма антигеном (аллергеном) и антителом, которое образовалось при первом попадании в организм данного антигена.
Чаще всего аллергические состояния протекают по типу анафилактических реакций, когда комплекс антиген-антитело высвобождает из клеток биологически активные вещества, расположенные в соединительной ткани всех органов, при этом возникают анафилактический шок, бронхиальная астма, вазомотор-ный ринит, отек Квинке и т.п.
Аллергическая реакция на местные анестетики (вернее, на раствор анестетика) развивается сравнительно часто, что обусловлено большим количеством факторов обезболивающего раствора: анестетики (новокаин, лидокаин), консерванты (парабены), антиоксиданты (дисульфит натрия) и т.п.
Клинически в аллергических реакциях выделяют 4 степени тяжести: легкая, средней тяжести, тяжелая, очень тяжелая (в том числе — молниеносная форма анафилактического шока). При аллергической реакции легкой формы возникает зуд и покраснение кожи, субфебрильная температура, которая может держаться несколько дней. Форма аллергии средней тяжести развивается на протяжении часов и несет определенную угрозу для жизни больного.
Отек Квинке — астматическая форма аллергического состояния. Развивается через несколько минут после введения аллергена и начинается с отека верхних дыхательных путей, век, губ, шеи, гортани, при этом возникает кашель, ларингоспазм. Иногда отек развивается медленно, возникает задышка, которая вызывает асфиксию.
Неотложная помощь (легкая и средняя форма): 1) придать больному горизонтальное положение; 2) инфильтрировать место инъекции обезболивающего раствора 0,5 мл 0,1% раствора адреналина; 3) ввести подкожно 1 % раствор димедрола 2 мл или 2% раствор супрастина 2мл; 4) внутривенно ввести 2,4% раствор эуфиллина 10 мл; 5) при тяжелой форме — внутривенное введение кортикостероидов — гидрокортизона 150-300 мг или преднизолона 50-100 мг, при невозможности внутривенного введения кортикостероиды вводят внутримышечно; 6) при нарастании асфиксии показана трахеотомия.
Примечание: у пациентов с сердечно-сосудистой патологией не рекомендуется обкалывать место введения раствора анестетика 0,1% раствора адреналина 0,5 мл. У таких пациентов мы наблюдали положительные результаты при применении корти-костероидов, которые снимали отек Квинке без рискованного введения адреналина.
При тяжелых аллергических состояниях возникает анафи-лактический шок.
Анафилактический шок — общая аллергическая реакция немедленного типа. Появляется через несколько минут после инъекции раствора анестетика, иногда возникает сразу после введения аллергена (молниеносная форма). Может развиваться даже от небольших (минимальных) доз препарата. Описаны случаи, когда анафилактический шок возникал сразу же при первом введении лекарств, что можно объяснить наследственностью, сенсибилизацией организма при вдыхании лекарств в виде пара т.п.
После введения аллергена (раствора анестетика) появляется чувство покалывания, зуд кожи лица, конечностей, чувство страха, резкая слабость, сжатие в груди, боль за грудиной и в области сердца, головная боль и боль в животе. При отсутствии неотложной помощи указанные симптомы прогрессируют, и у больных развивается анафилактический шок, при котором часто возника-ют ларингоспазм и бронхоспазм, которые сопровождаются отеком в области верхних дыхательных путей, острая недостаточность сердечно-сосудистой и дыхательной систем, потом наступает обморок, судороги и т.п. Смертность от таких осложнений составляет 20-70% и зависит от возраста больного, характера и объема поражений и от своевременности и адекватности лечения. Смерть наступает от острой сердечной недостаточности, острой гипоксии или асфиксии, отека головного мозга.
Известно 5 клинических форм анафилактического шока: кардиогенная — возникает боль за грудиной, приступы стенокардии; кишечная — характеризуется различной болью в животе, усиленной перистальтикой; церебральная — сопровождается резкой головной болью, тоническими и клоническими корчами, обмороком; астматическая — характеризуется асфиксией, клиникой бронхиальной астмы; кожная — сопровождается пятнами гиперемии на коже или папулоподобными высыпаниями на кожных покровах и слизистой оболочке.
В целом отмечается резкая бледность лица, лоб покрыт холодным потом, пульс нитевидный, артериальное давление снижено, слизистые оболочки сннюшны, зрачки расширенные. Из указанных выше симптомов некоторые занимают доминирующее положение в зависимости от формы анафилактического шока.
Лечение. 1. При возникновении легкой аллергической реакции можно ограничиться введением антигистаминных препаратов; внутримышечно вводят 2,5% раствор пипольфена 2 мл, или 2% раствор супрастина 2 мл, или 1% раствор димедрола 2 мл. Этого иногда бывает достаточно для нормализации состояния больного.
2. При возникновении аллергической реакции средней тяжести внутримышечно вводят антигистаминные препараты, при потребности проводят симптоматическую терапию (назначают сердечно-сосудистые средства или другие в зависимости от состояния больного).
При значительном ухудшении состояния больного применяют наиболее радикальный метод лечения — внутримышечное или внутривенное введение глюкокортикоидов, которые сразу улучшают состояние больного.
3. При анафилактическом шоке:
а) в первую очередь нужно изолировать больного от аллергена. Для этого необходимо немедленно ввести 0,1% раствор адреналина гидрохлорида 0,5 мл в место введения обезболивающего раствора;
б) если больной находится в состоянии асфиксии, постоянно обеспечивают проходимость верхних дыхательных путей. Для этого можно повернуть голову больного набок, роторасширителем открыть рот, языкодержателем захватить язык и вытянуть его кпереди. При рвоте — очистить полость рта от рвотных масс и следить за проходимостью верхних дыхательных путей, при остановке дыхания — начать искусственное дыхание по методу рот в рот или с помощью портативного дыхательного аппарата.
В связи с тем что не во всех стоматологических кабинетах есть возможность оказать соответствующую помощь в полном объеме, пациентов, у которых могут возникнуть аллергические состояния при введении анестетика, нужно направлять в стоматологические поликлиники, где есть соответствующее оборудование, а врач-анестезиолог может оказать квалифицированную помощь;
в) внутримышечно или внутривенно вводят 90-150 мг раствора преднизолона или 100-300 мг гидрокортизона (конечно лучше ввести внутривенно, но если тяжело или невозможно попасть в вену (при спавшихся венах), то, чтобы не терять время, глюкокортикоид вводят в мышцу;
г) внутривенно вводят 5% раствор глюкозы 500 мл или изотонический раствор натрия хлорида вместе с 2,5% раствором пипольфена 2 мл, 0,1% раствором адреналина гидрохлорида 0,5 мл, при явлениях бронхоспазма вводят 2,4% раствор эуфиллина 10 мл, при сердечной недостаточности применяют диуретики и сердечные гликозиды — 2-4 мл раствора лазикса, 0,06% ра-створ коргликона 0,5-1 мл. Для ликвидации сопутствующих анафилактический шок болевого синдрома и судорог вводят анальгетики и нейролептики. Все эти мероприятия проводят на фоне ингаляции увлажненным кислородом, постоянно следят за проходимостью верхних дыхательных путей.
При отсутствии клинического эффекта указанные выше препараты вводят повторно.
4. При молниеносной форме анафилактического шока внутривенно и внутрисердечно вводят комплекс препаратов, в частности, адреналин, атропин, глюкокортикоиды в больших дозах. Проводят весь комплекс реанимационных мероприятий, включая непрямой массаж сердца и искусственную вентиляцию легких (молниеносная форма анафилактического шока длится в среднем 10 мин) — потом могут настать терминальные состояния, часто заканчивающиеся летально.
Терминальные состояния характеризуются катастрофическим снижением артериального давления, глубоким нарушением газообмена — это период перед наступлением биологической смерти.
Терминальные состояния протекают в такой последовательности: предагоная, агония, клиническая смерть.
Предагональное состояние: общая заторможенность, артериальное давление не определяется, пульс пальпируется только на больших артериях (сонной и бедренной), отмечается удушье, цианоз и бледность кожных покровов и слизистой оболочки. Возникает угроза остановки сердца.
Клинические симптомы, которые указывают на возможную остановку сердца:
— АД ниже 60 мм рт. ст. или вообще не определяется.
— Снижение частоты пульса до 30-40 в/минуту или тахикардия больше 150 в минуту, что часто сопровождается экстрасистолами.
Агональное состояние — больной в обморочном состоянии, АД отсутствует, пульс тяжело пропальпировать даже на сонной артерии. Наступает остановка сердца.
— Не прощупывается пульс на больших артериях (сонной и бедренной), отмечается отсутствие показаний на ЭКГ.
— Наступает остановка дыхания — через 30-60 с после остановки сердца.
— Расширяются зрачки и отсутствует реакция их на свет.
— Наступает клиническая смерть.
Источник
