Отек квинке формулировка диагноза
ОПРЕДЕЛЕНИЕ
Отек Квинке — это аллергическая реакция сенсибилизированного организма, характеризующаяся ограниченным отеком с четкими краями, распространяющимся на кожу, подкожную клетчатку, слизистые оболочки, с преимущественной локализацией в области лица, конечностей, гениталий, с возможным распространением на слизистые мягкого неба, гортани, желудочно-кишечного тракта.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Отек Квинке нередко сочетается с крапивницей, но может быть и самостоятельным проявлением острой аллергической реакции. Ангионевротический отек развивается внезапно «на глазах». Имеет вид большого, бледного иногда розового цвета, плотного инфильтрата, без зуда. Излюбленная его локализация — губы, щеки, лоб, виски, тыльная сторона стоп, мошонка. Особую опасность представляет отек слизистой рта, языка, гортани, что приводит к затруднению дыхания, асфиксии: вначале появляется «лающий кашель», осиплость голоса, затруднение вдоха и выдоха, одышка, вслед за этим быстро присоединяется стридорозное дыхание. Лицо становится цианотичным, затем бледным. Может наступить смерть от асфиксии. Распространение отека на слизистую пищевода, желудка и кишечника обусловливает возникновение абдоминального синдрома: жесточайшие боли в животе, неукротимая рвота с примесью желчи, усиленная перистальтика, метеоризм. Локализуясь на лице, отек Квинке может имитировать синдром Меньера с головной болью, тошнотой, рвотой, головокружением. При вовлечении мозговых оболочек появляются менингиальные симптомы, заторможенность, ригидность затылочных мышц, головная боль, рвота, судороги.
Ангионевротический отек может быть как острое неотложное состояние, так и как хроническое заболевание, протекающее с ремиссиями и обострениями.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ:
- • контакт с аллергеном;
- • отягощенный аллергологический анамнез;
- • быстрое развитие ангионевротического отека с характерной локализацией (губы, щеки, лоб, веки, тыл стопы, половые органы) и клинической картиной.
При локализации отека в области гортани, языка, слизистой рта:
- • осиплость голоса;
- • беспокойство;
- • «лающий кашель»;
- • затруднение дыхания;
- • одышка инспираторного, затем — экспираторного характера;
- • шумное, стридорозное дыхание;
- • цианоз лица, бледность;
- • одутловатость шеи и лица.
При локализации отека на лице он может распространиться на мозговые оболочки, тогда появятся менингиальные симптомы:
- • ридность затылочных мышц;
- • сильная головная боль;
- • рвота;
- • иногда судороги.
При распространении отека на слизистые желудочно-кишечного тракта появятся признаки, имитирующие признаки «острого живота»:
- • сильная боль в животе;
- • рвота с примесью желчи;
- • усиленная перистальтика;
- • метеоризм.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ:
• асфиксия.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Отек Квинке надо дифференцировать с:
- • «острым животом»;
- • обструкциями верхних дыхательных путей при схожей клинической картине.
ДИАГНОСТИКА И ФОРМУЛ ИРОВКА ДИАГНОЗА
Диагноз ставится на основании анамнеза и диагностических критериев после проведения дифференциальной диагностики с «острым животом» и обструкциями верхних дыхательных путей при схожей клинической картине.
Примерная формулировка диагноза
DS: Острый аллергоз: отек Квинке гортани на прием анальгина. ОДН 1 ст.
ТАКТИКА ФЕЛЬДШЕРА НА ДОГОСПИТАЛЬНОМ ЭТАПЕ В УСЛОВИЯХ ФАП
- 1. Оказать неотложную помощь.
- 2. Немедленно вызвать «скорую помощь» для экстренной госпитализации больного в стационар (ЛОР или реанимационное отделение).
- 3. До прибытия «скорой помощи» вести динамическое наблюдение за пациентом. Для раннего обнаружения ухудшения состояния больного или появления признаков возможных осложнений необходимо контролировать: пульс, АД, ЧДД, состояние сознания, кожных покровов и видимых слизистых, температуру тела. При необходимости корректировать лечение.
- 4. Оформить медицинскую документацию (индивидуальная карта амбулаторного больного или журнал регистрации амбулаторного больного, направление на госпитализацию).
- 5. Транспортировка осуществляется в положении, удобном больному: на носилках, сидячей коляске и др.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ
Все больные должны быть госпитализированы для дальнейшего лечения и/или наблюдения из-за угрозы развития поздней фазы острой аллергической реакции.
АЛГОРИТМ НЕОТЛОЖНОЙ помощи
- 1. Прекратить контакт с аллергеном.
- 2. Ввести антигистаминные препараты: супрастин 2% р-р или пипольфен 2,5% р-р, или димедрол 1% р-р по 2 мл в/м или в/в.
- 3. Преднизолон 60-90 мг или гидрокортизон 125 мг в/в или дексазон 8-12 мг в/в — при локализации в гортани и тяжелом состоянии.
- 4. При наличии или подозрении на отек гортани немедленно ввести адреналин (эпинефрин) 0,1% р-р 0,3-0,5 мл п/к или в/м.
- 5. Мочегонные: лазикс 40—80 мг в/в струйно в 10—20 мл физ. р-ра хлорида натрия при нормальном и высоком АД.
- 6. При необходимости ингаляции бронхолитиков (беротек, сальбутамол).
- 7. Оксигенотерапия.
- 8. Готовность к коникотомии.
- 1. Дайте определение ОА.
- 2. Назовите клинические формы ОА.
- 3. Укажите причины ОА.
- 4. Определите механизм развития ОА.
- 5. Назовите общие клинические проявления ОА.
- 6. Дайте определение АШ, крапивнице, отеку Квинке.
- 7. Укажите диагностические критерии АШ, крапивницы, отека Квинке.
- 8. С какими заболеваниями следует дифференцировать различные формы ОА?
- 9. Определите тактику фельдшера на догоспитальном этапе при АШ, крапивнице, отеке Квинке (на ФАП и СС и НМП).
- 10. Назовите показания к госпитализации при различных клинических формах ОА.
- 11. Определите алгоритм неотложной помощи при АШ, крапивнице, отеке Квинке.
Источник
- Аллергическая реакция на ампициллин в виде острой генерализованной крапивницы средней степени тяжести (L50.0).
- Фиксированная эритема, реакция гиперчувствительности к ко-тримоксазолу (T88.7).
- Аллергическая реакция на вакцину АДС-М в виде феномена Артюса (T88.7).
- Анафилактический шок на прокаин, гемодинамический тип, доброкачественное течение, средней степени тяжести (T88.6).
· КЛИНИЧЕСКАЯ КАРТИНА
· Она может включать различные кожные и системные проявления.
· КОЖНЫЕ ВЫСЫПАНИЯ
· Наиболее часто встречающийся симптом при лекарственной аллергии (ЛА) — разнообразные кожные высыпания.
· Кожные проявления реакций на ЛС могут возникать в рамках аллергических реакций, а также неаллергических реакций и реакций с неуточнёнными механизмами.
· •Аллергические реакции:
· ♦крапивница (I тип, III тип?);
· ♦отёк Квинке (I тип, III тип?);
· ♦пустулёзные сыпи (III тип);
· ♦аллергический васкулит (III тип);
· ♦экзантемы (III и IV типы);
· ♦феномен Артюса (III тип);
· ♦фотоаллергические сыпи (IV тип);
· ♦аллергический контактный дерматит (IV тип);
· ♦синдром Лайелла (II тип? IV тип?).
· •Неаллергические реакции и реакции с неуточнёнными механизмами:
· ♦экзантемы;
· ♦многоморфная экссудативная эритема;
· ♦узловатая эритема;
· ♦фиксированные токсидермии;
· ♦лихеноидные высыпания;
· ♦эксфолиативный дерматит;
· ♦эритродермия;
· ♦эритема 9-го дня (лихорадка 9-го дня, реакция Милиана);
· ♦угреподобные высыпания;
· ♦фототоксические сыпи;
· ♦синдром неаллергической гиперчувствительности.
· Экзантемы
· Они возникают примерно в 75% случаев лекарственных сыпей; могут быть кореподобными, пятнистыми, папулёзными; локализованными или генерализованными; нередко им сопутствует гиперемия слизистых оболочек.
· •Кореподобные, или макуло-папулёзные, высыпания — рис.1(причина — почти любой препарат, особенно барбитураты, сульфаниламиды, ампициллин и другие антибиотики) варьируют по внешнему виду от мелких пятен, напоминающих коревую сыпь, до бляшек, характерных для розового лишая.
·
· Рис. 1 Кореподобные высыпания
· •Пурпурозные высыпания (причина — гидрохлоротиазид, мепробамат, антикоагулянты) — не исчезающие при надавливании лиловые или красноватые пятна разной величины, обычно мелкие. Чаще всего их выявляют на нижних конечностях, но они могут возникать в любом месте и указывать на более серьёзное заболевание — геморрагический васкулит.
· Характерный симптом экзантем — кожный зуд, может возникать небольшая лихорадка, в крови иногда выявляют эозинофилию. Кореподобная сыпь может быть начальным симптомом таких грозных осложнений, как токсический эпидермальный некролиз, сывороточная болезнь, синдром гиперчувствительности. Высыпания возникают в течение двух недель с момента применения нового ЛС или в течение нескольких дней при повторном использовании препарата, к которому сенсибилизирован больной. Вещества из одной химической группы (например, фенитоин и карбамазепин) могут вызывать перекрёстные реакции.
· Крапивница
· Её лёгко определить по типичным чётко очерченным отёчным волдырям (рис. 2). Элементы сыпи могут быть единичными или обширными, сливными. Чаще крапивница возникает в первые недели приёма препарата, но может проявиться
· в любое время от начала лечения.
· Формы крапивницы
· •IgE-опосредованная (причиной могут быть антибиотики, сульфаниламиды, местные анестетики, рентгеноконтрастные средства, препараты крови, латекс):
· ♦немедленная (возникает в течение 30–60 мин после воздействия ЛС);
· ♦отсроченная (возникает спустя 1–72 ч после воздействия ЛС).
· •Псевдоаллергическая:
· ♦обусловленная изменением сосудистой реакции на брадикинин (например, при лечении ингибиторами АПФ);
· ♦обусловленная прямой неспецифической дегрануляцией тучных клеток (например, при применении опиатных анальгетиков, миорелаксантов);
· ♦обусловленная нарушением метаболизма арахидоновой кислоты (например, при лечении салицилатами, бензоатами, парацетамолом, индометацином).
· Крапивница может пройти самостоятельно в течение нескольких часов или после проведения медикаментозной терапии в различные сроки.
·
· рис.2. Крапивница
· Отёк Квинке (или ангионевротический отек — АО)
· До 50% случаев крапивницы сопровождаются отёком Квинке (рис 3). У лиц, ранее не сенсибилизированных, отёк Квинке наиболее часто возникает через 1–2 нед после начала приёма ЛС. Он может иметь различную локализацию. Отёки гортани и языка за счёт обтурации дыхательных путей могут создавать угрозу для жизни.
·
· рис.3. Отек Квинке
· Аллергический контактный дерматит могут вызвать следующие ЛС: блокаторы Н1-рецепторов гистамина (производные этилендиамина), аминогликозиды (неомицин, канамицин, амикацин, гентамицин, стрептомицин и др.), местные анестетики (бензокаин, прокаин, тетракаин и др. эфиры параоксибензойной кислоты), витамины, соли никеля, противотуберкулёзные средства. Для него характерно наличие эритемы и отёка, часто одновременно возникают везикулы и пузыри. При этом заболевании, в отличие от простого контактного дерматита, поражение часто распространяется и на те участки кожи, которые не контактировали с аллергеном
· СИСТЕМНЫЕ АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ НА ЛЕКАРСТВЕННЫЕ СРЕДСТВА
· К системным реакциям относят: анафилактический шок (АШ), синдром Стивенса–Джонсона, синдром Лайелла, сывороточную болезнь, лекарственный волчаночный синдром, системный васкулит.
Источник
Тактика лечения
Цели лечения:
1. Купирование острого отека.
2. Устранение отеков кожи и подкожной клетчатки.
3. Полная санация очагов хронической инфекции, что позволит уменьшить сенсибилизацию организма к различным аллергенам.
4. Выявление причинно-значимого аллергена.
5. Проведение диагностических мероприятий: специфическая — неспецифическая.
Немедикаментозное лечение: режим антигенного щажения, гипоаллергенная диета.
Медикаментозное лечение
В остром периоде лечение начинается с внутривенного введения антигистаминного препарата старого поколения — супрастин (хлоропирамин). При вм введении 1 ампуле -20 мг, 1-12 мес. 14 ампулысут., 1-6 лет 12 ампулысут., 6-14 лет 12-1 ампулысут., 2 раза, №3-7, курс 25 мг-140 мг.
Глюкокортикостероиды системного действия (обладают противовоспалительным эффектом, снижают проницаемость сосудов): преднизолон 1-2 мгкг в 1-2 сутки, затем дозы снижают № 3-5 дней.
Промывание желудка и очистительная клизма — для выведения остатков аллергена из желудочно-кишечного тракта.
Необходимо обильное щелочное питье для улучшения микроциркуляции и выведения с организма аллергена — активированный уголь, смекта.
Активированный уголь -1 таб.10 кг натощак 1-2 раза № 5-10 дней.
Показано применение антигистаминных препаратов старого поколения при легкой степени: фенистил раствор-капли в 1 мл 20 капель (диментинден малеат) 3 раза в сутки, до года — по 3-10 капель, от 1 года до 3 лет — по 1-15 капель, старше 3 лет — по 15-20 капель, № 7-10; курс 1 мл до 30 мл.
Супрастин (хлоропирамин) в таблетке 25 мг, до 1 года — 14 таб. 2 раза, от 1 до 6 лет по 14 таб. 3 раза в сутки, от 6 до 14 лет 12 таб. 2-3 раза, старше 14 лет по 1 таб. 3-4 раза во время еды, № 5-7; курс 2.5 таб. до 28 таб. Фенкарол (хифенадин) до 2-3 раз в день, до 3 лет — 0.005 г, от 3-7 лет — 0.01 г, от 7 до 12 лет — 0.01-0.015 г, старше — 0.025 г и др., № 5-7 дней; курс 75 мг до 525 мг.
На 4-й день больной остается на поддерживающих дозах пролонгированных антигистаминных препаратов 2 поколения (лоратадин, цетиризин) 1 раз в день по 5 мг или 10 мг, № 10-14 дней, курс лечения от 50 мг до 140 мг; дезлоратадин (эриус) 1 таблетке — 5 мг, с 12 лет и старше — по 5 мг 1 раз №21-28 дней, курс 21 таб. — 28 таб.
Для стабилизации аллергического процесса показано применение стабилизатора клеточных мембран — задитен (кетотифен), от 6 мес. до 2 лет — по 500 мкг 2 разасут.; от 2 лет — по 1 мг 2 разасут., длительно от 1 месяца до 5-6 месяцев.
С превентивной целью — антиоксиданты: тиосульфат натрия 5% внутрь, для стабилизации аллергического процесса.
Ферментные препараты (панкреатин) — для уменьшения сенсибилизации к пищевым аллергенам по 1 таб. 3 раза перед едой, № 21 день; курс — 63 таб.
При нарастании отеков по показаниям — мочегонные препараты (фуросемид) вв струйно по 1 мг 2 разасут., № 2-5 дней.
Инфузия дезагрегантов и антикоагулянов (пентоксифиллин, гепарин) — улучшают микроциркуляцию.
При значительной выраженности отека, локализации его в верхних дыхательных путях, ЖКТ, гипотонии необходимо введение 0.1% раствора адреналина 0.01 мгкг подкожно, возможно повторное ведение адреналина через 20 минут.
Для восстановления микробиоценоза кишечника используют продукты обмена молочной кислоты — эубиотики: хилак-форте раствор, до 3 лет — 15-30 капель 3 раза, с 3 лет — 20-40 капель 3 раза, взрослые — по 40-60 капель 3 раза, № 2-4 недели, курс лечения- 32 мл до 135 мл.
Линекс — до 2-х лет — по 1 капсуле 3 раза после еды; 2-12 лет — по 1 или 2 капсулы 3 раза, 12 и старше — по 2 кап. 3 раза №1 месяц; курс лечения 90 капсул до 180 капсул.
Смекта — 1 пакетик 3 г, 3 раза в день до 1 года 3 гсут., 1-2 года 3-6 гсут., 2 года и старше 6-9 гсут.; № 3-7 дней, курс 9 г — 63 г.
При выявлении заболеваний со стороны гепатобиллиарной системы и ЖКТ — антихеликобактерная-эрадикационная терапия: метронидазол (трихопол) 2-5 лет — 1 таб.сут.; 5-10 лет — 1.5 таб.сут.; 10 лет и старше — 2 таб.сут., №7; курс лечения 7 таб. до 14 таблеток; рокситромицин, до 12 лет — 5-10 мгкг 2 раза; выше 40 кг — по 300 мгсут. в 2 приема; №7, курс 700 мг-2100 мг.
Противоязвенные (ранитидин, омепразол, висмута трикалия дицитрат) 300-450 мгсут., курс 2100 мг — 3150 мг.
Гепатопротекторы (гепадиф, эссенциале) по 1-2 капсуле 2-3 раза, №3 недели, курс 42 до 126 капсул.
При высеваний грибковой флоры — противогрибковые препараты: флуконазол, 50-100 мгсут. 1 раз, курс №7-14 дней; 350 мг — 1400 мг; нистатин от 1-3 лет — 250 000 Ед 3-4 раза, 3 года и старше — 250 000 или 500 000 Ед 4 раза в день, №10-14 дней; курс 10 таб. до 56 таблеток.
При поступлении в стационар с диагностической целью в ремиссии, все вышеизложенные мероприятия соответственно не проводятся. Проводятся только выявление причинно-значимого аллергена.
Дальнейшее ведение: элиминационные мероприятия по группе пищевых аллергенов — диетотерапия (правильное питание), соблюдение режима дня. Достаточное пребывание на свежем воздухе, закаливание, контроль за окружающей средой больного ребенка, создание благоприятного климата в семье, санация очагов инфекции, своевременное лечение сопутствующей патологии, комплекс мероприятий, повышающих защитные силы организма ребенка (преимущественно немедикаментозные, фитотерапия — при отсутствии пыльцевой сенсибилизации). При выявлении гельминтов проведение противоглистной терапии.
Перечень основных и дополнительных медикаментов:
Основное:
1. Хлоропирамин
2. Хифенадин
3. Лоратадин
4. Цетиризин
5. Дезлоратадин
6. Эбастин
7. Диментинден малеат
8. Клемастин
9. Активированный уголь
10. Эубиотик: Хилак форте
11. Смектит
12. Линекс
13. Панкреатин
14. Гепатопротекторы
15. Натрия тиосульфат раствор для инъекции
16. Натрия хлорид раствор для вв инфузий 0.9%
17. Гепарин
18. Преднизолон
19. Фуросемид
20. Спирт этиловый граммы
21. Системы для инфузий
22. Системы бабочка
23. Вата стерильная
24. Марля
Дополнительные медикаменты:
1. Флуконазол
2. Метронидазол
3. Омепразол
4. Висмута трикалия дицитрат
5. Комбинированные препараты, содержащие гидроокись алюминия, гидроокись магния
6. Рабепрозол
7. Фамотидин
8. Урсодезоксихолевая кислота
9. Селимарин, фумарин
10. Макролиды
Индикаторы эффективности лечения:
1. Восстановление функции желудочно-кишечного тракта.
2. Отсутствие отечного синдрома.
3. Достижение клинико-лабораторной ремиссии.
4. Улучшение самочувствия.
Источник
Вы наверняка слышали про отек Квинке, а в инструкциях к лекарствам встречали ангионевротический отек. Это два названия одного ответа организма на аллергический стимул.
Отек Квинке (ангионевротический отек, гигантская крапивница) – острая аллергическая реакция, для которой характерен мгновенный и массивный отек кожи, подкожной жировой клетчатки и слизистого эпителия. В большинстве эпизодов отек распространяется на области с рыхлой подкожно-жировой клетчаткой, поэтому когда говорят про отек Квинке, представляют человека с опухшей шеей, веками и нижней частью лица. Реже возникает отек стоп, кистей, внутренних органов, кишки или мочеполовой системы.
Содержание:
1. Классификация
2. Причины
3. Симптомы
4. Диагностика
5. Лечение
6. Профилактика
7. Первая помощь
Надо сказать, что ангионевротический отек довольно распространенная аллергическая реакция – ее перенес каждый десятый житель планеты. По статистике, чаще всего отек Квинке диагностируется у женщин молодого и среднего возраста.
Отек Квинке. Классификация
Хоть и представляется просто аллергической реакцией отек Квинке, виды он свои все же имеет. Их не так много. Ангиоотек может протекать в острой форме (менее полутора месяцев) и в хронической (проявление подобной реакции на аллерген наблюдается от 1,5-3 месяцев и дольше). Также, отек Квинке может быть изолированным (это единственное проявление аллергии) или сочитающимся с крапивницей, бронхиальной астмой, зудом кожи и сыпью.
Отек Квинке может быть обусловлен механизмом развития реакции:
- наследственный (с помощью лабораторных исследований устанавливается относительный или абсолютный дефицит С1-ингибитора в крови. Но при ангиоотеке его наличие может попадать в референсные значения);
- приобретенный;
- развивается при употреблении некоторых медикаментов, на фоне аллергии, из-за некоторых заболеваний, в том числе инфекционных;
- идиопатический (выявление аллергена, вызывающего отек, не представляется возможным).
Причины отека Квинке

Рисунок 1 — Причинами возникновения отека Квинке может быть укус насемокого
Так как ангиоотек это про аллергию прежде всего, то спровоцировать начало отека может аллерген. При аллергической этиологии отек Квинке может сопровождаться дополнительными реакциями организма на присутствие аллергена. Это может быть бронхоспазм или крапивница, также нередко наблюдается риноконъюнктивит.
Чаще всего причинами возникновения отека Квинке становятся:
- пищевые продукты;
- пыльца растений;
- лекарственные препараты;
- косметические средства и парфюмерия;
- бытовая химия;
- укус насекомого;
- контакт с животным-аллергеном;
- паразитарная инфекция;
- вирусная инфекция;
- псевдоаллергический отек спровоцирован воздействием холода, тепла, солнечного света, стресса, излучения.
Симптомы отека Квинке

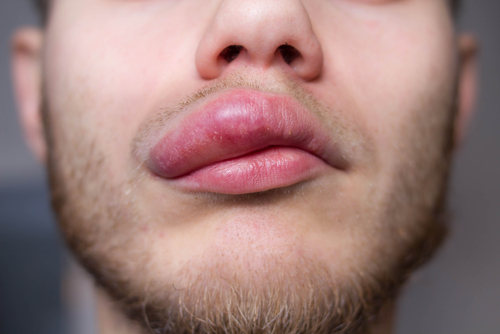
Рисунок 2 — Ангионевротический отек на губах
Отек развивается очень быстро. Как правило, от попадания аллергена в организм человека до проявленной реакции проходит от двух до пяти минут. Иногда (чаще при наследственной предрасположенности) ангиоотек развивается на протяжении нескольких часов.
Если возник отек Квинке, диагностика не составляет труда. Чаще всего ангионевротический отек локализуется на губах, веках, языке, щеках, гортани.
Для отека Квинке характерны следующие внешние проявления:
- часть тела, на которой локализуется отек, увеличена в размерах, контуры ее сглажены, а кожный покров не претерпел изменений;
- отек плотный;
- ощущение жжения, зуда и боли в месте отека;
- ощущение напряжения в тканях, захваченных отеком;
- кожа в месте отека бледная;
- беспокойство, тревожность.
Если ангиоотек возник на внутренних органах, то о его наличии может свидетельствовать «острый живот», рвота, усиленная перистальтика, тошнота, сильный понос. При отеке, поражающем мозговые оболочки, возникают неврологические нарушения: эпилептические припадки.
Если говорить об осложнениях, то отек гортани, миндалин, мягкого неба и языка часто приводит к появлению удушья. Так происходит в каждом третьем эпизоде отека Квинке. Если отек перешел на гортань, то наблюдается затрудненное дыхание (оно может быть свистящим и шумным), кашель, охриплость голоса. При отеке гортани дышать пострадавшему крайне тяжело, тем более дыхание может остановиться. Это, как вы понимаете, способно привести к летальному исходу, поэтому требует экстренного медицинского вмешательства.
Отек слизистых органов ЖКТ ведет к появлению диспепсического расстройства, также можно наблюдать симптомы перитонита.
Отек слизистых урогенитальной системы может привести к затрудненному мочеиспусканию, вплоть до острой задержки мочи.
Отек Квинке. Диагностика
Клиническая картина, возникающая во время ангиоотека, позволяет без труда поставить верный диагноз. Такое развитие событий возможно при локализации отека на открытых участках тела. Если же речь идет об отеке внутренних органов, то здесь диагностика проводится дольше и делать ее сложнее. Но самым сложным случаем в диагностировании отека Квинке является наследственный ангиоотек, так как выявить конкретный причинный фактор, вызвавший его развитие, крайне трудно.
Во время диагностических мероприятий первом шагом становится определение первопричины подобной реакции организма. Отек Квинке не возникает просто так, он может угрожать жизни, тем ответственнее нужно подходить к диагностике, а пациенту к рассказу о своем состоянии. Врач должен обязательно провести тщательный сбор анамнестических сведений. Именно поэтому врач-аллерголог проводит опрос не только о самочувствии пациента, его заболеваниях и эпизодах аллергических реакций в прошлом, но и о наличии у родственников пациента подобных случаев. Важно выявить ответ организма на лекарства, пищу, животных, бытовые аллергены, физические факторы и т. д. В процессе диагностики может назначаться забор крови на анализ и/или проведение кожных пробы на аллергию.
Что касается диагностирования наследственного ангиоотека (НАО), то первичный сбор информации от пациента и его тщательный осмотр позволяют наметить разграничение между наследственным или приобретенным ангиоотеком. Дополнительно должны быть проведены лабораторные исследования. Если отек Квинке наследственный, то в подавляющем числе случаев аллергическая реакция будет медленно нарастать (это те самые несколько часов, пока возникает отек) и долго сохраняться. Причем антигистаминные препарат действовать не будут, что понятно, так как отек вызван не аллергеном. Наследственный отек Квинке часто поражает дыхательные пути и пищеварительный тракт. При НАО сопутствующих аллергических реакций нет. То есть ни крапивницы, ни бронхоспазма, ни поллиноза и т.д. Наличие подобных дополнительных реакций характерно для отека аллергического генеза.
При наличии шумного, свистящего дыхания может потребоваться визуальный осмотр гортани (ларингоскопия). Если отек наблюдается в области слизистых ЖКТ, то необходима консультация хирурга и эндоскопические исследования.
Лечение отека Квинке

Рисунок 3 — При лечение необходимо отказаться от продуктов содержащих большое кол-во гистамина
Обычно при наличии у человека отека Квинке его госпитализируют. Зафиксированы случаи, когда ангионевротический отек был побежден с помощью антигистаминных безрецептурных препаратов, или приступ прошел сам собой. Если отек Квинке угрожает жизни пациента (например, отекла гортань, и случился приступ асфиксии), то специалистами должны быть проведены реанимационные мероприятия.
Если рассматривать лечебную терапию при ангиоотеке, то ее можно разделить на два этапа:
- купирование приступа;
- лечение причины возникновения отека – аллергии.
При купировании приступа вводятся антигистаминные средства. Чаще всего используют инъекции, так как гипотетическое отекание внутренних органов просто не даст проникнуть необходимым веществам через ЖКТ. Также, применяют медикаменты для сужения периферических сосудов, если у пациента снижено АД, или отек перешел на слизистые дыхательных путей, то используют адреналин. В экстренных случаях проводят реанимацию, интубацию или трахеостомию.
Лечение первопричины включает в себя выявление факторов риска, симптоматическую терапию и профилактику обострений. После локализации приступа и начала терапии показана специальная диета, которая исключает употребление наиболее аллергенных пищевых продуктов. За рамками такой диеты остаются продукты, содержащие большое количество гистамина или провоцирующие его выработку. Это какао и содержащие какао продукты, клубника, бананы, арахис, ферментированные сыры, квашеная капуста, шпинат, томаты, цитрусовые, яйца, молоко, рыба и т.д. Продолжительность такого режима лечения и питания зависит от характера течения заболевания, самого приступа и рассчитывается лечащим врачом. Симптоматическая терапия с противоаллергическими препаратами назначается врачом при хроническом течении болезни, когда отек Квинке проявляется не единожды, и существует риск рецидива.
Что касается НАО, то его лечение не имеет ничего общего с терапией обычного отека Квинке. Если не распознать НАО и начать лечить его неправильно, то в конце концов это заканчивается смертью пациента. Во время обострения НАО проводится заместительная терапия дефицита С1-ингибитора.
Профилактика отека Квинке
Первое, что необходимо сделать для предотвращения рецидивов отека Квинке, это выявить причину возникновения ангиоотека и по возможности избегать контактирования с аллергеном. Если отек возникает вследствие какого-то физического воздействия, стресса или имеет псевдоаллергическую природу, то влияние таких факторов необходимо ограничить. Без этого условия лечение будет бесполезным. Кроме этого, рекомендуется вплотную заняться своим здоровьем и вылечить очаги хронической инфекции (если есть), так как они ослабляют иммунитет и позволяют аллергенам лучше проникать в организм. Для поддерживающей терапии периодически в течение года необходимо пропивать курсы антигистаминных препаратов, назначенных врачом. Если отеки не имеют отношения к аллергическому генезу, то терапии предшествует обследование, сдача анализов и проб. А профилактика состоит из неспецифической гипоаллергенной диеты, которая ограничивает пациента в потреблении некоторых пищевых продуктов, особенно с доказанной аллергией на них.
Первая помощь при отеке Квинке

Рисунок 4 — Необходимо немедленно вызвать скорую помощь при отеке
Отек Квинке – коварное состояние, требующее оказания быстрой и грамотной помощи пострадавшему, так как чаще всего при эпизоде отека Квинке опухать начинают слизистые оболочки дыхательных путей, что чревато их перекрытием, асфиксией и летальным исходом. Поэтому лучше знать, как оказать первую помощь, чтобы не растеряться.
Итак, последовательность действий должна быть следующая:
- вызовите бригаду скорой помощи;
- если аллерген выявлен, то незамедлительно остановите контактирование с ним пострадавшего;
- если отек это реакция на укус насекомого или инъекцию с лекарством, то необходимо наложить это место давящую повязку. Если наложение повязки невозможно или затруднено, то с помощью холодного компресса или льда сузьте сосуды в месте укола (укуса), так вы замедлите движение аллергена в системном кровотоке;
- дайте пострадавшему возможность свободно дышать (ослабьте ворот рубашки, расстегните пуговицы, ремень на брюках);
- обеспечьте приток свежего воздуха;
- успокойте пострадавшего, находитесь рядом с ним до приезда бригады специалистов.
Помните, что паника – это самый главный враг. Оказывайте помощь спокойно и уверенно. Внимательно следите за своим здоровьем и здоровьем своих близких. Если у у вас, или у кого-то из родных есть аллергические реакции, в том числе были эпизоды отека Квинке, то желательно иметь медицинский браслет с информацией о заболевании.
Видео: Отек Квинке. Причины, симптомы.
Источник
