Отек головного мозга при опухоли что делать

Как правило, основным заболеванием отек мозга не является – обычно данное проявление отмечается как побочное при различных патологических состояниях. При этом его последствиями могут стать гораздо более тяжелые нарушения всех функций организма, плоть до летального исхода.
Механизм проявления
Отек мозга – реакция организма на сильные повреждения, влияющие на микроциркуляцию крови в органе. Вследствие недостаточности обмена веществ нарушается транспорт кислорода и, соответственно, эвакуация углекислого газа по артериям. Другими отклонениями, которые могут вызвать недуг, являются:
- нарушения электролитного, энергетического и белкового обмена;
- отклонения реакции среды крови от нормы;
- изменения белкового или электролитного давления плазмы в мозге.
Ввиду нарушения транспортных функций происходит набухание тканей, провоцирующее выход клеток крови через мембраны и присоединение молекул воды к белкам нервной системы. Данное состояние может вызвать ущемления важных мозговых центров вроде дыхания и терморегуляции.
Часто установить присутствие данного состояния сложно ввиду его маскировки за другими симптоматическими проявлениями. Наиболее вероятно опухание мозга, если клинические явления болезни не прогрессируют, а невралгические усиливаются.
Виды
По обширности протекания заболевание подразделяется на три вида – локальный, диффузный и генерализованный отек мозга.
В первом случае имеет место необширное образование, которое, как правило, охватывает часть мозга, пораженную гематомой, опухолью или абсцессом. Генерализованный отек распространяется на всю мозговую площадь. Встречается при черепно-мозговых травмах, длительном отсутствии доступа кислорода (удушения, утопления), при интоксикациях и значительных потерях белка организма. Диффузный отек мозга, как правило, распространяется только на одно полушарие
По происхождению можно выделить 4 вида отека:
- вазогенный (связан с нарушением гематоэнцефалического барьера, что означает попадание плазменных белков);
- цитотоксический (изменение осмотической регуляции мембран клетки);
- ишемический (кровоизлияния);
- интерстициальный (чрезмерное количество спинномозговой жидкости в тканях мозга).
По месту расположения можно выделить 3 разновидности патологии:
- отечность мозговых сосудов;
- отек мозгового вещества;
- отек мозгового ствола (самый опасный тип, так как блокирует жизненно важные функции организма).
В зависимости от фактора появления отека различаются такие виды патологии:
- послеоперационный;
- посттравматический (возникающий вследствие травматического воздействия);
- токсический (при любых тяжелых отравлениях);
- опухолевый (при наличии новообразований);
- воспалительный;
- эпилептический (возникающий при эпилепсии);
- ишемический (появляющийся после кровоизлияний);
- нейроэндокринный.
Причины
К наиболее распространенным проявлениям отека можно отнести:
- ушибы, травмы, удушения;
- травмы, образующиеся под твердой оболочкой мозга без нарушения оболочки черепа;
- опухоли;
- кровоизлияния после инсульта;
- инфекционные заболевания;
- аллергии;
- отравления;
- у новорожденных – удушения пуповиной, родовые травмы.
Практически всегда отек мозга возникает после оперативного вмешательства на голову и операций со спинномозговой анестезией. Повлиять на состояние могут и значительные кровопотери с понижением давления.
Симптомы
На ранних стадиях проявление заболевания не характерно. Зачастую патология прогрессирует быстро, поэтому симптоматика появляется неожиданно.
Самым главным симптомом отека является нестерпимая головная боль, которая имеет давящий характер. Быстро распространяется по всей голове, поэтому определить изначальное место локализации практически невозможно. Наблюдается высокое внутричерепное давления, шейное онемение и спутанность мыслей. Часто боль сопровождается появлением тошноты и рвоты.
Существуют более показательные и конкретные симптомы болезни, которые зависят от того, какой участок мозга был поврежден. Так, если наблюдается ухудшение зрения, то, вероятно, основной источник недуга находится в области зрительного анализатора в мозгу.
К очаговой симптоматике можно также отнести:
- спутанность временно-пространственной ориентации;
- судороги рук и ног;
- затрудненная речь;
- нарушение координации и работы вестибулярного аппарата;
- нарушения речи и внезапные потери сознания;
- амнезия;
- коматозное состояние.
Если какой-либо из симптомов проявился у человека, который ранее перенес инсульт, требуется неотложная медицинская помощь. Также на подобные проявления следует обратить внимание людям, которые имели травмы или сотрясения.
Диагностика
Для точной диагностики заболевания проводится комплекс процедур, направленных на точное установление заболевания:
- сбор анамнеза (анализ симптоматики и жалоб);
- анализ невралгических проявлений;
- осмотр глазного дна на предмет отека зрительного нерва;
- определение внутричерепного давления;
- МРТ и томография мозга.
Первая помощь
Попытка самостоятельного снятия отека без помощи врача может иметь летальный исход.
Первая помощь при появлении отека мозга включает в себя несколько действий. Во-первых, для снижения напряжения голову человека обкладывают пакетами со льдом. Кроме того, производится инъекция около 30 мл глюкозы и 15 мл пирацетама, вводятся глюкортикоиды и физиологический раствор лазикса. На больного надевается кислородная маска для обеспечения мозга достаточным доступом вещества.
После проведения мероприятий человек помещается в больницу: если отек мозга имеет травматическую природу, то в нейрохирургическое отделение невралгического стационара, при токсическом опухании больной госпитализируется в реанимационное или токсикологическое отделение.
Отек головного мозга после операции
Оперативное вмешательство, особенно связанное с хирургией мозга или черепа, может вызвать отек в головном мозге после операции. Период восстановления после таких вмешательств длительный. Сразу после проведения любой операции пациент помешается в нейрохирургическое отделение интенсивной терапии, а затем после стабилизации состояния переводится в обычную палату с соблюдением постельного режима.
Медикаментозное лечение отека производится под постоянным наблюдением врача, так как после операции может наблюдаться повышенная чувствительность к отдельным препаратам. Скорость выздоровления зависит от причин вмешательства, от возникших во время операции осложнений и от степени запущенности болезни.
При отсутствии негативных проявлений пациент продолжает восстановление под наблюдением врача в домашних условиях.
Отек головного мозга при раке
Часто при раке последней стадии происходит отекание мозговой ткани, которое значительно ухудшает состояние человека. Набухание часто является непосредственной причиной летального исхода пациентов, так как опухоль вытесняет здоровую ткань мозга. Так как орган находится в замкнутом пространстве, происходит сдавливание его тканей и, как следствие, отечное проявление.
Помочь облегчить состояние может удаление фрагмента черепной коробки для понижения внутричерепного давления, так как если не снизить нагрузку, ствол мозга может сдвинуться в затылочную часть, что может привести к летальному исходу.
Лечение
При незначительных сотрясениях известны случаи, когда симптомы проходили самопроизвольно без вмешательства врачей. Терапию состояния продумывает врач, исходя из причин отека и его симптомов.
Чаще всего лечение направлено на нормализацию доступа кислорода к пораженным частям мозга. Обычно для этого используются препаративные и хирургические лечения. Обычно используются следующие методики лечения:
- оксигенотерапия направлена на улучшение мозгового питания кислородом;
- гипотермия связана с понижением температуры тела для купирования отечных проявлений;
- медикаментозные препараты выбираются в зависимости от причин появления отека;
- внутричерепное давление понижает процедура вентрикулостомии, которая подразумевает дренирование излишков жидкости через катетер.
Во время операции может быть установлена и устранена причина отека. Так, если проявление было вызвано опухолью, ее удаляют хирургическим путем. В случае если патология была вызвана повреждением кровеносного сосуда, он восстанавливается.
Иногда по разрешению врача применяются народные методики лечения отека. Например, при развитии новообразований помогает отвар белой омелы. Для приготовления раствора на стакан молока берут около 3 граммов цветков растения.
Эффективна при лечении заболевания настойка прополиса – на грамм вещества приходится 10 грамм спирта. Прополис растворяется, а затем смесь процеживается. Употребляется раствор трижды в день до еды.
Отеки мозга у детей
Как правило, чаще всего отек головного мозга у детей возникает в результате родовой травмы. Значение имеет и то, как протекала беременность матери.
Например, в случае тяжелого проявления токсикоза может развиться гипоксия плода – недостаточность поступления кислорода к плоду. Кроме того, причиной отекания мозга у новорожденного могут стать длительные роды, запутывание ребенка в пуповине, инфекционное заражение в утробе и врожденные мозговые отклонения.
Симптомы заболевания у новорожденного:
- беспокойное поведение;
- непрекращающийся громкий плач;
- рвота;
- увеличение родничка.
Лечение ребенка должно быть начато быстро, иначе заболевание может привести к быстрой смерти. Обычно в подобной терапии врачи не рекомендуют медикаментозные методы. Лечение производится выводом лишней жидкости из тела. В отдельных случаях ребенку понижают температуру тела.
Последствиями могут стать различные отклонения развития, такие как нарушение коммуникативных навыков, моторики, интеллектуальные отклонения, ДЦП или эпилепсия. Даже после выздоровления обязательно длительное наблюдение у педиатра.
Прогноз и последствия
Даже в случае, если было проведено своевременная терапия. Врачи не дают гарантии благоприятного исхода для пациента.
В зависимости от тяжести поражения после лечения могут проявляться различные последственные симптомы. К ним относится:
- патологии сна и бодрствования;
- головные боли;
- рассеянность;
- невралгические отклонения;
- депрессии;
- отклонения в физическом состоянии организма;
- коммуникационные нарушения.
После хирургического вмешательства также у больного может наблюдаться ассиметрическое искажение лица, косоглазие, нарушения моторики и проявления эпилепсии.
На возможные остаточные факторы после заболевания влияет своевременность и правильность начатой терапии – ввиду отечного давления на мозговые центры многие системы организма могут пострадать. Кроме того, в случае гипоксии имеет место гибель нейронных клеток. Это может вызвать отказ аналитических центров и даже паралич всего организма. В критических случаях отмечается коматозное состояние.
При отсутствии адекватной терапии отеки мозга могут вызвать необратимые последствия, пагубно сказывающиеся на работе всего организма, вплоть до смерти. Именно поэтому при возникновении каких-либо симптомов недуга важно сразу же обратиться за медицинской помощью во избежание проблем.
Источник
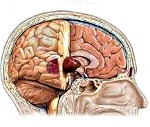
Опухоли головного мозга — внутричерепные новообразования, включающие как опухолевые поражения церебральных тканей, так и нервы, оболочки, сосуды, эндокринные структуры головного мозга. Проявляются очаговой симптоматикой, зависящей от топики поражения, и общемозговыми симптомами. Диагностический алгоритм включает осмотр невролога и офтальмолога, Эхо-ЭГ, ЭЭГ, КТ и МРТ головного мозга, МР-ангиографию и пр. Наиболее оптимальным является хирургическое лечение, по показаниям дополненное химио- и радиотерапией. При его невозможности проводится паллиативное лечение.
Общие сведения
Опухоли головного мозга составляют до 6% всех новообразований в организме человека. Частота их встречаемости колеблется от 10 до 15 случаев на 100 тыс. человек. Традиционно к церебральным опухолям относят все интракраниальные новообразования — опухоли церебральной ткани и оболочек, образования черепных нервов, сосудистые опухоли, новообразования лимфатической ткани и железистых структур (гипофиза и шишковидной железы). В связи с этим опухоли головного мозга делят на внутримозговые и внемозговые. К последним относят новообразования церебральных оболочек и их сосудистых сплетений.
Опухоли головного мозга могут развиваться в любом возрасте и даже носить врожденный характер. Однако среди детей заболеваемость ниже, не превышает 2,4 случая на 100 тыс. детского населения. Церебральные новообразования могут быть первичными, изначально берущими свое начало в тканях мозга, и вторичными, метастатическими, обусловленными распространением опухолевых клеток вследствие гемато- или лимфогенной диссеминации. Вторичные опухолевые поражения встречаются в 5-10 раз чаще, чем первичные новообразования. Среди последних доля злокачественных опухолей составляет не менее 60%.
Отличительной особенностью церебральных структур является их расположение в ограниченном интракраниальном пространстве. По этой причине любое объемное образование внутричерепной локализации в той или иной степени приводит к сдавлению мозговых тканей и повышению интракраниального давления. Таким образом, даже доброкачественные по своему характеру опухоли головного мозга при достижении определенного размера имеют злокачественное течение и могут привести к летальному исходу. С учетом этого особую актуальность для специалистов в области неврологии и нейрохирургии приобретает проблема ранней диагностики и адекватных сроков хирургического лечения церебральных опухолей.
Опухоли головного мозга
Причины опухоли головного мозга
Возникновение церебральных новообразований, как и опухолевых процессов другой локализации, связывают с воздействием радиации, различных токсических веществ, существенным загрязнением окружающей среды. У детей высока частота врожденных (эмбриональных) опухолей, одной из причин которых может выступать нарушение развития церебральных тканей во внутриутробном периоде. Черепно-мозговая травма может служить провоцирующим фактором и активизировать латентно протекающий опухолевый процесс.
В ряде случаев опухоли головного мозга развиваются на фоне проведения лучевой терапии пациентам с другими заболеваниями. Риск появления церебральной опухоли повышается при прохождении иммуносупрессивной терапии, а также у других групп иммунокомпрометированных лиц (например, при ВИЧ-инфекции и нейроСПИДе). Предрасположенность к возникновению церебральных новообразований отмечается при отдельных наследственных заболеваниях: болезни Гиппеля-Линдау, туберозном склерозе, факоматозах, нейрофиброматозе.
Классификация
Среди первичных церебральных новообразований преобладают нейроэктодермальные опухоли, которые классифицируют на:
- опухоли астроцитарного генеза (астроцитома, астробластома)
- олигодендроглиального генеза (олигодендроглиома, олигоастроглиома)
- эпендимарного генеза (эпендимома, папиллома хориоидного сплетения)
- опухоли эпифиза (пинеоцитома, пинеобластома)
- нейрональные (ганглионейробластома, ганглиоцитома)
- эмбриональные и низкодифференцированные опухоли (медуллобластома, спонгиобластома, глиобластома)
- новообразования гипофиза (аденома)
- опухоли черепно-мозговых нервов (нейрофиброма, невринома)
- образования церебральных оболочек (менингиома, ксантоматозные новообразования, меланотичные опухоли)
- церебральные лимфомы
- сосудистые опухоли (ангиоретикулома, гемангиобластома)
Внутримозговые церебральные опухоли по локализации классифицируют на суб- и супратенториальные, полушарные, опухоли серединных структур и опухоли основания мозга.
Метастатические опухоли мозга диагностируются в 10-30% случаев ракового поражения различных органов. До 60% вторичных церебральных опухолей имеют множественный характер. Наиболее частыми источниками метастазов у мужчин выступают рак легких, колоректальный рак, рак почки, у женщин — рак молочной железы, рак легких, колоректальный рак и меланома. Около 85% метастазов приходится на внутримозговые опухоли полушарий мозга. В задней черепной ямке обычно локализуются метастазы рака тела матки, рака простаты и злокачественных опухолей ЖКТ.
Симптомы опухолей головного мозга
Более ранним проявлением церебрального опухолевого процесса является очаговая симптоматика. Она может иметь следующие механизмы развития: химическое и физическое воздействие на окружающие церебральные ткани, повреждение стенки мозгового сосуда с кровоизлиянием, сосудистая окклюзия метастатическим эмболом, кровоизлияние в метастаз, компрессия сосуда с развитием ишемии, компрессия корешков или стволов черепно-мозговых нервов. Причем вначале имеют место симптомы локального раздражения определенного церебрального участка, а затем возникает выпадение его функции (неврологический дефицит).
По мере роста опухоли компрессия, отек и ишемия распространяются вначале на соседние с пораженным участком ткани, а затем на более удаленные структуры, обуславливая появление соответственно симптомов «по соседству» и «на отдалении». Общемозговая симптоматика, вызванная внутричерепной гипертензией и отеком головного мозга, развивается позже. При значительном объеме церебральной опухоли возможен масс-эффект (смещение основных мозговых структур) с развитием дислокационного синдрома — вклинения мозжечка и продолговатого мозга в затылочное отверстие.
- Головная боль локального характера может быть ранним симптомом опухоли. Она возникает вследствие раздражения рецепторов, локализующихся в черепных нервах, венозных синусах, стенках оболочечных сосудов. Диффузная цефалгия отмечается в 90% случаев субтенториальных новообразований и в 77% случаев супратенториальных опухолевых процессов. Имеет характер глубокой, достаточно интенсивной и распирающей боли, зачастую приступообразной.
- Рвота обычно выступает общемозговым симптомом. Основная ее особенность — отсутствие связи с приемом пищи. При опухоли мозжечка или IV желудочка она связана с прямым воздействием на рвотный центр и может являться первичным очаговым проявлением.
- Системное головокружение может протекать в виде ощущения проваливания, вращения собственного тела или окружающих предметов. В период манифестации клинических проявлений головокружение рассматривается как очаговый симптом, указывающий на поражение опухолью вестибулокохлеарного нерва, моста, мозжечка или IV желудочка.
- Двигательные нарушения (пирамидные расстройства) бывают в роли первичной опухолевой симптоматики у 62% пациентов. В остальных случаях они возникают позже в связи с ростом и распространением опухоли. К наиболее ранним проявлениям пирамидной недостаточности относится нарастающая анизорефлексия сухожильных рефлексов с конечностей. Затем появляется мышечная слабость (парез), сопровождающаяся спастичностью за счет мышечного гипертонуса.
- Сенсорные нарушения в основном сопровождают пирамидную недостаточность. Клинически проявлены примерно у четверти пациентов, в остальных случаях выявляются только при неврологическом осмотре. В качестве первичного очагового симптома может рассматриваться расстройство мышечно-суставного чувства.
- Судорожный синдром больше характерен для супратенториальных новообразований. У 37% пациентов с церебральными опухолями эпиприступы выступают манифестным клиническим симптомом. Возникновение абсансов или генерализованных тонико-клонических эпиприступов более типично для опухолей срединной локализации; пароксизмов по типу джексоновской эпилепсии — для новообразований, расположенных вблизи мозговой коры. Характер ауры эпиприступа зачастую помогает установить топику поражения. По мере роста новообразования генерализованные эпиприступы трансформируются в парциальные. При прогрессировании интракраниальной гипертензии, как правило, наблюдается снижение эпиактивности.
- Расстройства психической сферы в период манифестации встречается в 15-20% случаев церебральных опухолей, преимущественно при их расположении в лобной доле. Безынициативность, неряшливость и апатичность типичны для опухолей полюса лобной доли. Эйфоричность, самодовольство, беспричинная веселость указывают на поражение базиса лобной доли. В таких случаях прогрессирование опухолевого процесса сопровождается нарастанием агрессивности, злобности, негативизма. Зрительные галлюцинации характерны для новообразований, расположенных на стыке височной и лобной долей. Психические расстройства в виде прогрессирующего ухудшения памяти, нарушений мышления и внимания выступают как общемозговые симптомы, поскольку обусловлены растущей интракраниальной гипертензией, опухолевой интоксикацией, повреждением ассоциативных трактов.
- Застойные диски зрительных нервов диагностируются у половины пациентов чаще в более поздних стадиях, однако у детей могут служить дебютным симптомом опухоли. В связи с повышенным внутричерепным давлением может появляться преходящее затуманивание зрения или «мушки» перед глазами. При прогрессировании опухоли отмечается нарастающее ухудшение зрения, связанное с атрофией зрительных нервов.
- Изменения полей зрения возникают при поражении хиазмы и зрительных трактов. В первом случае наблюдается гетеронимная гемианопсия (выпадение разноименных половин зрительных полей), во втором — гомонимная (выпадение в полях зрения обоих правых или обоих левых половин).
- Прочие симптомы могут включать тугоухость, сенсомоторную афазию, мозжечковую атаксию, глазодвигательные расстройства, обонятельные, слуховые и вкусовые галлюцинации, вегетативную дисфункцию. При локализации опухоли головного мозга в области гипоталамуса или гипофиза возникают гормональные расстройства.
Диагностика
Первичное обследование пациента включает оценку неврологического статуса, осмотр офтальмолога, проведение эхо-энцефалографии, ЭЭГ. При исследовании неврологического статуса особое внимание невролог обращает на очаговую симптоматику, позволяющую установить топический диагноз. Офтальмологические исследования включают проверку остроты зрения, офтальмоскопию и определение полей зрения (возможно, при помощи компьютерной периметрии). Эхо-ЭГ может регистрировать расширение боковых желудочков, свидетельствующее о внутричерепной гипертензии, и смещение серединного М-эхо (при больших супратенториальных новообразованиях со смещением церебральных тканей). На ЭЭГ отображается наличие эпиактивности определенных участков головного мозга. По показаниям может быть назначена консультация отоневролога.
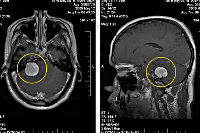
Подозрение на объемное образование головного мозга является однозначным показанием к проведению компьютерной или магнитно-резонансной томографии. КТ головного мозга позволяет визуализировать опухолевое образование, дифференцировать его от локального отека церебральных тканей, установить его размер, выявить кистозную часть опухоли (при наличии таковой), кальцификаты, зону некроза, кровоизлияние в метастаз или окружающие опухоль ткани, наличие масс-эффекта. МРТ головного мозга дополняет КТ, позволяет более точно определить распространение опухолевого процесса, оценить вовлеченность в него пограничных тканей. МРТ более результативна в диагностике не накапливающих контраст новообразований (например, некоторых глиом головного мозга), но уступает КТ при необходимости визуализировать костно-деструктивные изменения и кальцификаты, разграничить опухоль от области перифокального отека.

МРТ головного мозга. Вторичная опухоль в области базальных ядер слева, накапливающая контраст
Помимо стандартной МРТ в диагностике опухоли головного мозга может применяться МРТ сосудов головного мозга (исследование васкуляризации новообразования), функциональная МРТ (картирование речевых и моторных зон), МР-спектроскопия (анализ метаболических отклонений), МР-термография (контроль термодеструкции опухоли). ПЭТ головного мозга дает возможность определить степень злокачественности опухоли головного мозга, выявить опухолевый рецидив, картировать основные функциональные зоны. ОФЭКТ с использованием радиофармпрепаратов, тропных к церебральным опухолям позволяет диагностировать многоочаговые поражения, оценить злокачественность и степень васкуляризации новообразования.
В отдельных случаях используется стереотаксическая биопсия опухоли головного мозга. При хирургическом лечении забор опухолевых тканей для гистологического исследования проводится интраоперационно. Гистология позволяет точно верифицировать новообразование и установить уровень дифференцировки его клеток, а значит и степень злокачественности.
Лечение опухоли головного мозга
Консервативная терапия опухоли головного мозга осуществляется с целью снижения ее давления на церебральные ткани, уменьшения имеющихся симптомов, улучшения качества жизни пациента. Она может включать обезболивающие средства (кетопрофен, морфин), противорвотные фармпрепараты (метоклопрамид), седативные и психотропные препараты. Для снижения отечности головного мозга назначают глюкокортикостероиды. Следует понимать, что консервативная терапия не устраняет первопричины заболевания и может оказывать лишь временный облегчающий эффект.
Наиболее эффективным является хирургическое удаление церебральной опухоли. Техника операции и доступ определяются местоположением, размерами, видом и распространенностью опухоли. Применение хирургической микроскопии позволяет произвести более радикальное удаление новообразования и минимизировать травмирование здоровых тканей. В отношении опухолей малого размера возможна стереотаксическая радиохирургия. Применение техники КиберНож и Гамма-Нож допустимо при церебральных образованиях диаметром до 3 см. При выраженной гидроцефалии может проводиться шунтирующая операция (наружное вентрикулярное дренирование, вентрикулоперитонеальное шунтирование).
Лучевая и химиотерапия могут дополнять хирургическое вмешательство или являться паллиативным способом лечения. В послеоперационном периоде лучевая терапия назначается, если гистология тканей опухоли обнаружила признаки атипии. Химиотерапия проводится цитостатиками, подобранными с учетом гистологического типа опухоли и индивидуальной чувствительности.
Прогноз при опухолях мозга
Прогностически благоприятными являются доброкачественные опухоли головного мозга небольших размеров и доступной для хирургического удаления локализации. Однако многие из них склонны рецидивировать, что может потребовать повторной операции, а каждое хирургическое вмешательство на головном мозге сопряжено с травматизацией его тканей, влекущей за собой стойкий неврологический дефицит. Опухоли злокачественной природы, труднодоступной локализации, больших размеров и метастатического характера имеют неблагоприятный прогноз, поскольку не могут быть радикально удалены. Прогноз также зависит от возраста пациента и общего состояния его организма. Пожилой возраст и наличие сопутствующей патологии (сердечной недостаточности, ХПН, сахарного диабета и др.) затрудняет осуществление хирургического лечения и ухудшает его результаты.
Профилактика
Первичная профилактика церебральных опухолей заключается в исключении онкогенных воздействий внешней среды, раннем выявлении и радикальном лечении злокачественных новообразований других органов для предупреждения их метастазирования. Профилактика рецидивов включает исключение инсоляции, травм головы, приема биогенных стимулирующих препаратов.
Источник
