Отек десны после депульпирования

05.11.2019

Сроки, когда уходит отек щеки после лечения зуба, зависят от степени травмирования тканей. Опухлость вызывают повреждения кровеносных сосудов, связок и мягких тканей во время терапевтического или хирургического вмешательства. Снять ее можно холодными компрессами, противовоспалительными препаратами, полосканиями. Одновременно с этими мерами обязательна консультация врача – только он сможет отличить нормальную реакцию от осложнения.
Почему появляется отек после операций?
Чаще всего отек щеки возникает после удаления зубов, вживления имплантатов или любых вмешательств, сопровождающихся иссечениями слизистой. Его провоцируют как стандартные, считающие нормой, причины, так и патологические факторы.
Опухлость считается нормальной, если она появилась после:
- Осложненной экстракции. К ней относится отек щеки после удаления зуба мудрости, ретинированных или дистопированных единиц. Такие операции сопровождаются распиливанием кости, надрезами слизистой, сильным повреждением структур. Припухлость окружающих зуб тканей провоцирует асимметрию лица, сложности с открыванием рта, разговором, жеванием.
- Удаления на фоне воспалительных процессов. Ситуация возникает, когда в каналах зуба и на верхушке корня долгое время развивалась инфекция, которая привела к пульпиту, периодонтиту, кисте, гранулеме, абсцессу, периоститу. Несмотря на антисептическую обработку лунку и прием антибиотиков, невозможно сразу полностью избавиться от патогенных микроорганизмов.
- Разрезов на десне. Когда в мягких тканях присутствует полость с экссудатом, делают надрез, чтобы удалить образование и выпустить гной. Если отек уже был, он может увеличиться в первые пару суток.
- Установки дентальных имплантов. Отек щеки после имплантации зуба считается нормой, так как происходит нарушение целостности связок, мягких и костных структур.
Дополнительная информация! У определенной группы пациентов припухлость считается стандартной реакцией организма на вмешательство. К ним относятся люди с большим количество подкожной жировой клетчатки, страдающие сахарным диабетом и гипертонией.
Отечность причисляют к осложнению, если она возникла на фоне:
- «Сухой лунки». Так называется состояние, когда из лунки выпадает кровяной сгусток, препятствующий попаданию микробов. В этом случае инфекция проникает внутрь, развивается воспаление, появляется боль.
- Альвеолита. Заболевание сопровождается нагноением лунки, неприятным запахом изо рта, общей интоксикацией, сильными болезненными ощущениями. Развивается из-за выпадения сгустка крови, использования нестерильных хирургических инструментов. Для него характерно появление припухлости на третьи сутки.
- Гематомы. Она возникает из-за повреждения мягких тканей. Сама по себе не опасна и проходит на второй день. Но если присоединяется инфекция – воспаляются ткани, накапливается гной, отмечается неприятный запах и высокая температура.
Причины отечности после терапевтического лечения
Гораздо реже, чем при операциях, отек щеки возникает после терапевтического лечения зуба. Ситуация связана со следующими причинами:
- Некорректной анестезией. Припухлость возможна, если у пациента аллергия на определенный медикамент или врач попал иглой в сосуд. В первом случае десна покраснеет, появится сыпь, отдышка. Во втором слизистая приобретет синюшный оттенок. Чаще всего повреждения появляются при проводниковой анестезии, выполненной устаревшими инструментами, а не карпульными шприцами.
- Некачественное эндодонтическое лечение. Причиной отека щеки выступает не полностью удаленный нерв, плохо продезинфицированные или не пройденные до конца каналы, выведение пломбировочного материала за апекс (верхушку корня). В 99% случаев разовьется воспалительный процесс. Он приведет к формированию гранулемы и кисты.
- Гиперчувствительность. Аллергические реакции могут развиться на антисептики, пломбировочные материалы или другие препараты, использующиеся для лечения корневых каналов.
- Чрезмерная обработка корневых каналов. Возникает, если врач слишком интенсивно прочищал каналы. В этом случае появляется отек щеки вместе с зубной болью, посинение слизистой, пациенту становится сложно открыть рот, есть, разговаривать.
- Попадание антисептика в мягкие ткани. Еще один фактор, почему образуется гематома. Случается редко и обычно стоматолог замечает проблему еще на приеме.
- Нарушение правил асептики и антисептики. Опухлость вызывает проникновение инфекции в полость при использовании нестерильных инструментов, недостаточно обеззараживании раны.

Важно! В любой из указанных ситуаций припухлость появляется по вине врача. В каждом случае необходимо обратиться в больницу, так как инфекционный процесс приведет к осложнениям.
Когда отек – это норма?
Так как припухлость не всегда указывает на осложнения, следует различать обычную реакцию от патологического состояния. Нормой считается, если:
- отек щеки после удаления зуба спадает за несколько дней – от 1 до 3-х;
- опухоль не увеличивает и не сильно выражена;
- температура отсутствует или наблюдаются субфебрильные значения – в пределах 37,2 – 37,5°С;
- боль незначительная, ноющая, постепенно стихает, легко снимается анальгетиками;
- в лунке присутствует плотный кровяной сгусток, который на вторые или третьи сутки покрывается белой пленкой – фиброзной тканью.
Дополнительная информация! Отек щеки после удаления зуба мудрости держится несколько дольше – до 4-х дней. Если экстракция была сложной, возможно появление синяка на щеке.

В каких случаях отек говорит об осложнениях?
Речь идет об осложнениях, если щека не только опухла, но и появились дополнительные симптомы:
- отек щеки увеличивается;
- отмечается сильная боль, которая постоянно нарастает, при этом она лишь немного или вовсе не снимается обезболивающими препаратами;
- чувствуется натяжение в прооперированной области;
- температура выше 37,5°С;
- больно открывать рот, говорить, глотать;
- в лунке отсутствует кровяной сгусток или он покрыт пленкой желтого, серого или зеленого цвета;
- гнилостный запах изо рта.
Важно! При наличии хотя бы одного признака в сопровождении с отеком щеки необходимо обратиться к врачу, так как их причиной выступает присоединение инфекции. Устранением последствий занимается стоматолог-хирург, если проводилась операция, либо терапевт или эндодонтист, когда осуществлялось лечение корневых каналов.
Еще одна причина для беспокойства – присутствие одышки, гиперемии и зуда слизистой. Это указывает на аллергические реакции. Десна также может опухнуть при отсутствии боли – такая ситуация развивается при некачественно пролеченных корневых каналах.

Как предупредить появление отека и снять его?
Чтобы избежать чрезмерных отечностей, придерживаются следующих рекомендаций:
- сразу после операции присесть и отдохнуть полчаса;
- через 10 – 20 минут осторожно извлечь марлевый тампон, не повреждая сгусток: грязная марля – отличная среда для размножения патогенных микроорганизмов;
- не есть, не пить и не курить в течение 3-х часов;
- первые 2 – 3 дня можно делать только ротовые ванночки, интенсивные полоскания могут вымыть сгусток крови из лунки;
- избегать перегрева – запрещено принимать горячую ванну, ходить в баню и греть пораженный участок на протяжении недели;
- не кушать раздражающую пищу – горячую, холодную, острую, кислую, грубую, иначе десна будет распухать;
- ограничить физические нагрузки – занятия спортом отменить до тех пор, пока рана не затянется;
- спать на возвышении или полусидя;
- не лежать на прооперированном месте;
- соблюдать полноценную гигиену полости рта, аккуратно очищая зубы от налета возле раны;
- необходимо принимать все назначенные врачом лекарства.

Снять опухоль щеки помогут:
- противовоспалительные препараты: «Нимесил», «Кетонал», «Найз», «Ибупрофен»;
- антигистаминные средства в случае аллергической реакции: «Супрастин», «Тавегил», «Цетрин»;
- холодные компрессы – их делают ежечасно по 10 – 15 минут;
- раствор из 1 ч.л. соды, соли и 200 мл теплой воды: применяют каждые 1 – 2 часа, в первые дни прибегают к ротовым ванночкам, в последующие – к полосканиям;
- травяные отвары из ромашки, календулы, шалфея или коры дуба – 2 ст.л. сырья заливают 500 мл горячей воды, доводят до кипения на медленном огне, настаивают несколько часов, процеживают и применяют настой как ополаскиватель.
Важно! К опухшей щеке нельзя прикладывать теплые компрессы, массировать десну или пытаться самостоятельно выпустить гной. Это неизбежно приведет к дальнейшему распространению инфекции и серьезным осложнениям.
Источник
Добрый день.
3 недели назад была сделана депульпация на нижнем корневом зубе слева (одним днём), зуб запломбирован.
В течение 2 недель после этого десна слегка побаливала, но в последнюю неделю стала болеть ощутимее.
Вчера появился отёк десны около депульпированного зуба сбоку с внутренней стороны
(в виде валика толщиной около 7 мм), десна в этом месте мягкая, рыхлая, но цвет нормальный.
Лимфоузлы не увеличены, отёка щеки нет. Общее состояние несколько разбитое, как при лёгкой простуде.
Вопрос: что это, периодонтит или что-то другое?
Может ли сие «рассосаться» само, при консервативном лечении (полоскание, мази, противовоспалительные таблетки),
или необходимо перелечивать зуб (вскрыть его, удалить пломбу, ещё раз вычистить каналы и опять запломбировать)?
alexshishka
03.11.2008, 08:33
Дорогой Korsak!
Конечно, это периодонтит. Последствие это не собственно депульпирования, а последующих манипуляций, обработки канала, пломбирования.
По описанию, предполагаю обострение процесса. Неблагоприятное развитие процесса выражается в дальнейшем развитии симптомов, появлении болей при постукивании по зубу, его подвижность, ухудшении общего состояния, повышения температуры.
Тем не менее, 3 недели это срок, когда все потенциальные факторы осложнения должны бы уже реализоваться. Первые 2 недели побаливало — это иногда бывает, затем постепенно проходит. Настоящее развитие процесса следует признать неблагоприятным.
Придётся Вам посетить стоматолога, консервативно Вы можете только заглушить процесс. Не занимайтесь самолечением. На форуме без р. снимка невозможно дать точный совет.
Cпасибо!
Я так и думал. Сегодня сделаю новый рентген и пойду к другому врачу.
Вчера был у своего врача (т.к. гарантия 1 год), но она сказала, что ничего страшного, постепенно всё пройдёт. Сделала укол линкомицина.
Я спрашивал её, не сделать ли повторный рентген, но она ответила, что нет смысла, так как на прошлом рентгене (3 недели назад) всё было хорошо, а чтобы развилась киста, гранулёма нужно как минимум полгода, а за 2-3 недели ничего плохого развиться не могло.
alexshishka
03.11.2008, 15:33
Постарайтесь, всё же, разместить здесь снимок.
Сходил к другому врачу, сделали рентген и сразу направили к хирургу. По снимку обнаружена киста с внутренней боковой стороны зуба. Зуб удалили. При обследовании удалённого зуба выявлена перфорация его боковой поверхности (произошедшая во время депульпирования) — зуб был обречён.
Врачи в шоке, прибежали из других кабинетов смотреть мои рентгены (сделанные до и после удаления). Говорят, что я должен мягко потребовать у своего стоматолога возврата денег за депульпацию, ибо она сделана с нарушениями технологии. В идеале, говорят, можно написать жалобу в коллегию стоматологов.
Чуть позже выложу рентгены.
Больше всего возмутило то, что вчера моя врач говорила, что серьёзного воспаления нет и быть не может (хотя на десне была шишка 8 мм), что в шишке не гной, а просто «серозная жидкость» и что скоро всё пройдёт само собой.
По словам сегодняшнего хирурга, ещё немного — и началось бы нагноение лимфоузлов под челюстью.
Дело в том, что в России нет официальных стандартов эндодонтического лечения. И что такое коллегия стоматологов я не знаю. Если Вам дали координаты, куда писать, было бы интересно узнать. Но, по всему, даже если она есть, влиять она может только на своих членов.
Но это не отменяет у Вас права потребовать возврата денег у клиники, где проводилось эндодонтическое лечение. И лучше бы это требование отложить до тех пор, пока у Вас на руках не будут оригиналы или копии снимков зуба ДО и в процессе лечения каналов.
А снимки все равно хотелось бы увидеть.
И еще, скажите пожалуйста, если бы до лечения Вам сказали, что эндодонтическое лечение — это очень сложная и тонкая работа и в процессе возможны осложнения, такие как отлом инструмента в канале, перфорация корня, перелом корня и т.п., что не всегда возможно провести полную очистку всей системы корневых каналов и что лечение может оказаться неэффективным и в конце концов, возможно, придется проводить хирургическое лечение (операцию на корне или удаление зуба), что альтернативой эндодонтическому лечению является удаление зуба, то вы бы все равно согласились на лечение каналов? Или Вы бы предпочли сразу удалить зуб?
Видите ли, korsak. Лечение каналов в зубе — заведомо рисковая процедура. И всегда существует некий процент «несчастных случаев», когда дело заканчивается неудачей и дальнейшим удалением зуба. Через это проходит абсолютно любой врач, каким бы замечательным профессионалом он ни был. А потому массовое показное возмущение других специалистов, мягко говоря, неискренне. И направлено на то, чтобы показать, какие они хорошие на фоне «того, плохого». Лично я из клиники с такими «нравами» бежал бы сразу.
По теме. Как уже сказано, в РФ нет официально утверждённых правил, что и как именно надо делать «по технологии». Такие нормы обычно устанавливает каждая клиника самостоятельно. При этом обычно прописывая возможные риски в договоре на лечение. Я хочу сказать о том, что даже если ошибка и была допущена, то не нужно относится к этому как к чему-то фатальному. К сожалению, это часть практики. А деньги скорее всего Вам вернут.
Вот снимки, сделанные вчера (до и после удаления).
К сожалению, снимка сделанного сразу после лечения (3 недели назад) у меня нет (он у первого врача, не знаю, сохранился ли), а до лечения снимок вообще не делали.
если бы до лечения Вам сказали, что эндодонтическое лечение — это очень сложная и тонкая работа и в процессе возможны осложнения, и в конце концов, возможно, придется проводить хирургическое лечение (операцию на корне или удаление зуба), что альтернативой эндодонтическому лечению является удаление зуба, то вы бы все равно согласились на лечение каналов? Или Вы бы предпочли сразу удалить зуб?
Лучше бы удалили сразу.
Я бы терпел неприятные ощущения не 2 с половиной часа (2 ч депульпация 3 недели назад + вчера 30 минут заморозка и удаление), а всего 30 минут. И потратил бы не 4500 р (3000 депульпация + 1500 р удаление), а всего 1500 р.
Плюс моральные издержки: последние 5-6 дней я ходил варёный, больной, бросало то в жар то в холод (вследстие воспалительного процесса) — если бы удалили сразу, ничего этого не было бы.
С большой долей вероятности можно предположить, что перфорация была уже ДО лечения.
Лучше бы удалили сразу.
Я бы терпел неприятные ощущения не 2 с половиной часа (2 ч депульпация 3 недели назад + вчера 30 минут заморозка и удаление), а всего 30 минут. И потратил бы не 4500 р (3000 депульпация + 1500 р удаление), а всего 1500 р.
Плюс моральные издержки: последние 5-6 дней я ходил варёный, больной, бросало то в жар то в холод (вследстие воспалительного процесса) — если бы удалили сразу, ничего этого не было бы. С таким же успехом можно сказать: «Зачем лечить порез на пальце, а вдруг лечение будет неэффективным? Лучше сразу отрЕзать руку, да и дело с концом.»
Лечение каналов в зубе — заведомо рисковая процедура. И всегда существует некий процент «несчастных случаев», когда дело заканчивается неудачей и дальнейшим удалением зуба. Через это проходит абсолютно любой врач, каким бы замечательным профессионалом он ни был.
Я понимаю это. Возмущает другое: позавчера моя врач говорила, что серьёзного воспаления нет и быть не может (хотя на десне была шишка 8 мм), что в шишке не гной, а просто «серозная жидкость» и что скоро всё пройдёт само собой., хотя уже было очевидно, что развивается серьёзное воспаление. До удаления зуба оставались всего сутки. Неужели она ничего не видела? Или не хотела видеть 🙁
Я понимаю это. Возмущает другое: позавчера моя врач говорила, что серьёзного воспаления нет и быть не может (хотя на десне была шишка 8 мм), что в шишке не гной, а просто «серозная жидкость» и что скоро всё пройдёт само собой., хотя уже было очевидно, что развивается серьёзное воспаление. До удаления зуба оставались всего сутки. Неужели она ничего не видела? Или не хотела видеть 🙁 С этим сложно не согласиться.
Если позволите ремарку, семерку надо перелечивать. Пятерку чистить фанатично, чтобы, не дай бог, пульпит — сложная анатомия зуба.
Чтобы удалять все зубы с осложненным кариесом, надо быть или очень богатым человеком, или очень бедным. Богатый может себе позволить несъемное протезирование с имплантацией, а бедный не может себе позволить тратить деньги на эндодонтическое лечение и в конце концов приходит к съемным пластиночным протезам.
[Ссылки могут видеть только зарегистрированные и активированные пользователи] [Ссылки могут видеть только зарегистрированные и активированные пользователи]
Источник
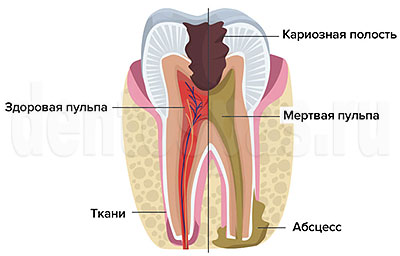 Пульпит — воспаление нервов в пульпарной камере, возникает на фоне запущенного кариеса, после некачественного эндодонтического лечения, травмы и т.п. Воспаление развивается постепенно, проявляется острой болью, чувствительностью зуба к раздражителям, отечностью слизистых. Если не лечить пульпит, он переходит в острую форму, затем — в хроническую. При хроническом течении зуб продолжает разрушаться, но симптомы появляются только в периоды обострений. Осложнения при пульпите могут возникать из-за отсутствия лечения или его низкого качества.
Пульпит — воспаление нервов в пульпарной камере, возникает на фоне запущенного кариеса, после некачественного эндодонтического лечения, травмы и т.п. Воспаление развивается постепенно, проявляется острой болью, чувствительностью зуба к раздражителям, отечностью слизистых. Если не лечить пульпит, он переходит в острую форму, затем — в хроническую. При хроническом течении зуб продолжает разрушаться, но симптомы появляются только в периоды обострений. Осложнения при пульпите могут возникать из-за отсутствия лечения или его низкого качества.
Осложнения пульпита без лечения
Если не лечить пульпит, воспаление прогрессирует, выходит за пределы корневого канала, поражает расположенные рядом ткани периодонта и пародонта. Чаще всего это приводит к периодонтиту. Острый периодонтит проявляется резкой болью, которая локализована в области пораженного зуба. Интенсивность боли постепенно нарастает, она становится пульсирующей, когда начинается гнойное воспаление. Если лечение не начато и на этом этапе, начинает отделяться гнойный экссудат, коллагеновые волокна периодонта разрушаются. Мягкие ткани отекают, повышается температура, ухудшается общее состояние.
При периодонтите разрушаются связки, удерживающие зуб в альвеоле, начинается деструкция костной ткани. Зуб становится подвижным и выпадает. Возможно появление больших кист.
Другое возможное осложнение пульпита — периостит. При периостите воспаление переходит на надкостницу (окружающая кость ткань), формируется флюс. Десна опухает, челюсть становится болезненной. Периостит может появляться после пульпита или сопровождать периодонтит. Без лечения отечность десны увеличивается, болезненность усиливается, щека и губа рядом с местом воспаления отекают. Боль становится стреляющей, может затрагивать висок, глаз, ухо. В опухшей десне может появиться свищ (ход), через который гной выходит наружу. После появления свищевого хода воспаление становится менее интенсивным, но ткани остаются инфицированными, причем инфекция продолжает распространяться, а периостит из острой формы переходит в хроническую.
Пульпит может спровоцировать развитие пародонтита — воспалительного заболевания десен, опасного разрушением костной ткани, постепенной рецессией десны, адентией. На фоне острого воспаления, инфицирования тканей могут появляться тяжелые системные заболевания: общий сепсис (заражение крови), флегмона (прорыв гноя в мягкие ткани лица, требующий хирургического вмешательства), амилоидоз (возникает из-за постоянного токсического действия гноя).
 Осложнения пульпита из-за ошибок лечения
Осложнения пульпита из-за ошибок лечения
Инструмент обломился внутри корневого канала. Проблема возникает при прохождении узких, изогнутых каналов, при недостаточном доступе к ним, при неправильном выборе инструмента. Если инструмент обломился в канале, обломок пытаются извлечь. В некоторых случаях можно не извлекать обломок, продолжать пломбирование канала. Если обломок остался в корневом канале, качество пломбирования обязательно контролируют с помощью рентгенографии.
Перфорация дна полости или стенок зуба. Перфорация — искусственное сквозное отверстие в твердых тканях зуба. Это — опасное осложнение, которое может требовать удаления зуба. Перфорация может происходить из-за врачебной ошибки либо из-за сильной деминерализации твердых тканей. Если твердые ткани деминерализованы, врач может перфорировать полость даже при обычном зондировании. Это не является врачебной ошибкой и связано с низкой прочностью твердых тканей. При лечении полость может быть перфорирована из-за наклонов зубов, искривления или недостаточной ширины каналов. В клинике «Дентоспас» до лечения пульпита выполняется рентгенография и ее анализ, чтобы исключить такие осложнения — рентгеновский снимок позволяет заранее оценить особенности расположения корневых каналов.
Пломбировочный материал выходит за верхушку корня. Если за верхушку корня выходит немного пломбировочного материала, это не является осложнением (может требоваться в лечении осложненного, сопровождающегося периодонтитом пульпита). При значительном количестве пломбировочного материала, если он выходит в верхнечелюстную пазуху, может развиваться гайморит (воспаление слизистой). При таком осложнении зуб удаляют, пазуху очищают от инфекции.
После пломбирования сохраняется боль. Почти во всех случаях после лечения пульпита сохраняется болезненность при накусывании на зуб. Она может не проходить в течение двух недель после пломбирования канала. Если боль постепенно слабеет, это — нормальная реакция на лечение. Врач может назначить обезболивающее, физиотерапию, чтобы снять ее. Если боль нарастает, становится пульсирующей, это указывает на продолжающееся воспаление, и зуб нужно перелечивать.
Изменение цвета коронки. После депульпирования твердые ткани зуба могут потемнеть, стать хрупкими. Это может происходить из-за сохранения нерва при лечении (не был удален полностью), из-за некачественного пломбирования корневых каналов. Если потемнение коронки сопровождается болями, отеками, зуб придется перелечивать. Чтобы убрать эстетический дефект, потребуется реставрация или установка искусственной коронки.
Исключить осложнения пульпита можно, вовремя выполнив качественное лечение. Стоматология «Дентоспас» выполняет эндодонтическое лечение, перелечивание зубов, лечение осложнений пульпита.
У вас есть вопросы?
Мы перезвоним в течение 30 секунд
Нажимая кнопку «Отправить», вы автоматически выражаете согласие на обработку своих персональных данных и принимаете условия Пользовательского соглашения.
Источник
