Отек дермы и подкожной клетчатки

Отек подкожно-жировой клетчатки называется подкожным и диагностируется как у мужчин, так и у женщин. Он представляет собой скопление свободной жидкости в мягких тканях. Часто возникает на фоне хронических заболеваний, сбоев обмена веществ, при отсутствии физической активности и неправильном питании.
Подкожный отек локализуется во внесосудистом пространстве. В последнем в норме присутствует небольшое количество жидкости, при увеличении ее объема диагностируется отечность. Патология может присутствовать как во всем теле, так и на отдельных его участках. Местные опухоли более распространены и чаще выявляются на конечностях и лице.
Подкожные отеки жировой клетчатки развиваются по различным причинам. Типы заболеваний и состояний, определяющих их возникновение:
| Причина | Описание |
|---|---|
| Воспалительный процесс | Сдавливание кровеносных сосудов. Скопление излишней крови на периферии. Жидкость, проникая через сосудистую стенку, образует подкожный отек. Чем обширнее воспалительный процесс, тем больше появляется скопившейся жидкости. По мере его уменьшения опухоль спадает. |
| Травмы | Нарушение целостности кровеносных сосудов в пораженной области. Остановка или замедление процесса транспортировки крови влечет за собой развитие опухоли жировой клетчатки и скопление свободной жидкости в мягких тканях. Патология устраняется самостоятельно по мере заживления повреждений. |
| Нарушение циркуляции крови и лимфы | Следствие присутствия крупной опухоли, заболеваний вен и прочих патологий. Сбой кровообращения и лимфооттока со временем усугубляется, что увеличивает объем скопившейся жидкости. Последний исчезает только после лечения первичного заболевания. |
| Сбой обмена веществ | На формирование опухоли жировой клетчатки значительно влияет дисбаланс белка, возникающий при болезнях печени, истощении, авитаминозе, неправильном питании. У крови теряется способность удерживать жидкость, что приводит к появлению опухоли. |
Общий отек первоначально присутствует в жировой клетчатке. В дальнейшем он перемещается в мягкие ткани и органы. Причины развития:
- эндокринные нарушения – появление генерализованного подкожного отека является следствием гормонального сбоя;
- цирроз печени – скопление жидкости в жировой клетчатке брюшной стенки, поясницы, ног, возможен асцит;
- болезни почек – патология на лице, сопровождающееся бледностью кожи;
- истощение и невроз – вероятно развитие местной или генерализованной опухоли;
- легочная недостаточность – отечность в нижней части тела;
- аллергические реакции – формируется на лице, шее.
Опухоль жировой клетчатки, возникающая на отдельных участках тела, чаще всего является следствием заболеваний сосудов. Виды первичных патологий, приводящих к ее развитию:
- варикозная болезнь вен – наиболее распространен отек подкожно жировой клетчатки голени;
- тромбофлебит – совместно с опухолью присутствует болезненность в пораженном участке, воспаление в области тромбоза;
- заболевания головного мозга, влекущие нарушения работы многих систем организма;
- доброкачественные опухоли кожи и подкожной клетчатки – причина скопления малого объема жидкости в их области;
- крупные опухоли внутренних органов – отечность нижних конечностей, сочетается с их тяжестью и усталостью;
- артриты, артрозы – подкожный отек локализуется на локте, щиколотке, колене или других пораженных суставах;
- флеболимфедема – варикозное расширение вен с лимфедемой;
- нарушение лимфооттока – болезненность и отечность в области лимфоузлов;
- раны, ожоги, воспаления на коже – сопровождаются покраснением и подкожным отеком.
Часто патология развивается у лиц, имеющих стоячую или сидячую работу. В этом случае первичное заболевание может отсутствовать, а подкожный отек жировой клетчатки считается идиопатическим.
Классификация
Заболевание классифицируется по нескольким критериям. Два основных типа – местный и общий отеки. Виды по причине их возникновения:
- Гипопротеинемический. Сбой обмена веществ. Низкая концентрация альбуминов.
- Гидростатический. Повышение капиллярного давления.
- Мембраногенный. Высокая проницаемость капилляров из-за их травматизации.
По стадии формирования патология разделяется на предотек жировой клетчатки и выраженный отек. Первый вид является начальной стадией развития, а второй – явно выраженной опухолью.
Классификация подкожной отечности жировой клетчатки по виду жидкости:
- Слизь. Признак микседемы. Включает в себя органические кислоты, коллоиды межуточной ткани, воду.
- Экссудат. Содержит элементы крови, белок.
- Транссудат. Схож с экссудатом, но содержит меньшую концентрацию белка.
Опухоль жировой клетчатки способна развиваться с различной скоростью. Типы по быстроте возникновения симптомов:
- Хронический. Длительное образование скопления жидкости – до нескольких недель.
- Острый. Формирование за несколько часов.
- Молниеносный. Развитие опухоли от нескольких минут до одного часа. Обычно является следствием аллергической реакции, травмы.
Точный вид заболевания можно определить только по результатам комплексной диагностики. Назначением обследований и последующего лечения занимается врач-флеболог.
Симптомы
Интенсивность симптомов зависит от объема опухоли жировой клетчатки, его типа, индивидуальных особенностей пациента. Основные признаки:
- припухлость под кожей;
- след, не проходящий некоторое время после нажатия пальцем на отечную область.
Симптомы варьируются в зависимости от сопутствующих заболеваний. Виды первичных патологий и признаки опухоли жировой клетчатки:
- Сердечно-сосудистые нарушения. Свободная жидкость скапливается на нижних конечностях, особенно заметно ее появление к вечеру. Первый признак опухоли – длительное присутствие следов от одежды и обуви. Болевой синдром отсутствует.
- Болезни мочевыводящих органов. Отек жировой клетчатки под глазами и на лице, который ярче всего выражен в утреннее время.
- Патологии вен. Отечность плотная, присутствуют вблизи пораженных сосудов. Сопровождается ноющей болью, усталостью в ногах.
- Аллергия. Скопление жидкости под кожей на лице, языке, гортани.
При распространенном отеке подкожной клетчатки всего тела опухоль на лице наиболее заметна в утреннее время, к вечеру она перемещается к конечностям. Местный тип болезни не обладает способностью смены локализации.
Отек головы, лица, шеи
Данный вид заболевания возникает быстро, а его исчезновение происходит достаточно медленно. Опухоль жировой клетчатки на лице является заметным косметическим дефектом, создающим нездоровый внешний вид. Причины развития:
- простудные заболевания с воспалением пазух носа;
- травмы головы;
- болезни почек;
- воспаления в ротовой полости.
Патология способна самостоятельно исчезать к середине дня. Ее появление повторяется на следующее утро. Объем свободной жидкости в жировой клетчатке постепенно уменьшается и полностью исчезает по мере устранения основной патологии.
Наиболее опасной считается отечность шеи.
Она способна мгновенно развиваться при аллергических реакциях. При склонности к ее возникновению необходимо носить с собой средства для первой помощи. Отек подкожной клетчатки шеи при наличии тонзиллита встречается при дифтерии, способен развиваться при эндокринных нарушениях, опухолях горла, воспалении слюнных желез. Он может быть следствием онкологических процессов в данной области.
Местная опухоль может образоваться при поражении организма инфекциями. Так, распространенный отек подкожной клетчатки шеи при дифтерии характерен для большинства пациентов любого возраста, наиболее часто диагностируется при токсичной ее форме.
Отек на конечностях
Подкожная опухоль на руках и ногах может быть следствием местных заболеваний или нарушений функциональности систем организма. Причины его возникновения:
- крупные опухоли;
- болезни кровеносных сосудов;
- заболевания сердца;
- нарушение кровоснабжения и лимфооттока.
При объемных новообразованиях и других механических препятствиях для нормального кровотока чаще встречаются односторонний тип патологии. Такой вид не изменяется в течение дня и постепенно увеличивается.
Генерализованные
Скопление жидкости по всему телу является признаком заболеваний сердца. Такие опухоли могут сочетаться с более объемными отеками подкожно-жировой клетчатки поясничной области и нижней части живота у лежачих больных. Данная патология вероятна и при наличии онкологического процесса на последних стадиях.
Заболевание у детей
Данное заболевание в детском возрасте имеет те же причины развития, что и у взрослых. Основное отличие заключается в водянке плода – генерализованном типе патологии. Подкожный отек плода можно распознать уже в 12-13 недель с помощью УЗИ по соотношению размеров частей тела и положению рук и ног.
Водянка возникает при наличии одного из следующих факторов:
- мутации генов и хромосом;
- тяжелые болезни мочевыводящих органов;
- патологии сердечно сосудистой системы;
- аномалии развития костных и хрящевых тканей;
- патологии плаценты;
- многоплодная беременность;
- инфекции в организме матери в период беременности;
- гемолитическая болезнь плода;
- тяжелая степень нарушения обмена веществ.
Существует и местная форма патологии у ребенка в утробе. Подкожный отек плода возле головки может свидетельствовать о наличии резус-конфликта, гестоза у матери. Подобные отклонения встречаются в период инфекционного поражения, в случае его успешного лечения опухоль спадает самостоятельно.
Отеки подкожной основы у недоношенных детей вызваны незрелостью и, как следствие, низкой функциональностью систем жизнедеятельности.
Причины отечности жировой клетчатки у новорожденных:
- нарушения работы почек или гемодинамики;
- высокая проницаемость сосудов при инфекционных процессах или гипоксии;
- побочные эффекты инфузионной терапии;
- гипопротеинемия.
В норме подкожные отеки жировой клетчатки у новорожденных присутствуют несколько дней сразу после рождения. Чаще всего они исчезают уже в первые сутки после родов, что вызывает незначительную потерю веса – до 5-8% от общей массы тела.
Диагностика
Первоначально диагностируется сама подкожная отечность. Для этого проводится ее визуальный осмотр и пальпация, при необходимости – УЗИ подкожной жировой клетчатки. В дальнейшем обследование направлено на выявление причины возникновения опухоли. Виды диагностики:
- общие и биохимические анализы крови и мочи;
- исследование гормонального фона;
- электрокардиограмма;
- УЗИ органов брюшной полости.
При обнаружении первичного заболевания назначается более обширное исследование. Оно направлено на установление его типа, степени тяжести и других характеристик. При выявлении болезней опорно-двигательного аппарата необходим рентген или МРТ суставов, эндокринных нарушений – УЗИ соответствующих органов и т.д.
Методы лечения
Тип лечения подкожных отеков жировой клетчатки определяется его типом и причиной возникновения. Терапия подбирается индивидуально и включает в себя комплекс мер, направленных на устранение всех обнаруженных патологий.
При заболеваниях сердца
Нарушения сердечной деятельности устраняются с помощью медикаментов. Последние необходимы для нормализации сердечного ритма, артериального давления, устранения болевого синдрома. Дополнительно назначаются мочегонные препараты, выводящие излишки жидкости из жировой клетчатки.
Патологии почек
Для лечения почек используются диуретики. Это снижает нагрузку на мочевыводящие органы, способствуя их восстановлению. Пациентам с подкожными отеками жировой клетчатки следует соблюдать диету, снижающую до минимума потребления соли. Объем выпиваемой в сутки воды не должен быть менее полутора литров.
Заболевания почек можно лечить с помощью нетрадиционной медицины. Для этого подбираются травы и плоды, обладающие очищающими, мочевыводящими, противовоспалительными свойствами. Лучшими народными средствами для снятия подкожных отеков на фоне почечных патологий считаются арбуз, дыня, сельдерей, ромашка, шалфей, шиповник и почки березы.
Травмы
Подкожные отеки жировой клетчатки при травмировании тканей носят местный характер и исчезают самостоятельно. Для ускорения их устранения необходимо применять регенерирующие средства в различных формах выпуска. При переломах и ушибах используются бандажи и прочие поддерживающие изделия. Болевой синдром можно снять путем приема обезболивающих препаратов.
При травмах для снятия подкожных опухолей следует прикладывать компресс с ихтиоловой мазью. Средство не должно попадать в рану.
При высоком риске нагноения раны или уже начавшемся инфицировании следует пройти курс антибактериальной терапии. В противном случае подкожный отек способен увеличиваться.
Варикозное расширение вен
При варикозе назначается прием антикоагулянтов, препаратов, улучшающих местное кровообращение. Распространено использование мазей от отеков, выводящих подкожную жидкость. В тяжелых случаях применяется хирургическое вмешательство. Хроническое варикозное расширение вен часто сопровождается подкожной опухолью вплоть до проведения операции по удалению пораженных участков сосудов.
Профилактика
Для профилактики подкожных отеков жировой клетчатки, возникающих вследствие длительного сидения или стояния, рекомендуется каждые 1-1,5 часа выполнять легкую гимнастику для улучшения кровотока. Для остальных видов патологии необходимо предотвращать появление ее первичного заболевания. Специалисты рекомендуют придерживаться здорового образа жизни:
- ежегодное полное медицинское обследование;
- регулярные занятия спортом;
- ежедневная гимнастика в домашних условиях по 15-20 минут;
- отказ от вредных привычек;
- сбалансированное питание;
- соблюдение питьевого режима;
- прием комплекса витаминов в весеннее время.
При высоком риске развития отеков жировой клетчатки рекомендовано ношение компрессионного трикотажа. Это относится к пациентам, имеющим генетическую предрасположенность, беременным, пожилым.
Подкожные отеки считаются вторичным заболеванием. Для их устранения следует назначать лечение причины, вызвавшую их появление. Длительность выздоровление определяется степенью тяжести основной патологии.
Источник
Крапивница и отек Квинке
При крапивнице на коже появляются волдыри — бледные зудящие
папулы и бляшки, обусловленные кратковременным отеком дермы. Для отека Квинке
характерен отек дермы и подкожной клетчатки, захватывающий обширные площади.
Оба заболевания могут иметь острое либо хроническое рецидивирующее течение.
Крапивница и отек Квинке встречаются как вместе, так и порознь. При наследственном
отеке Квинке крапивница бывает крайне редко.
Синонимы: крапивница — urticaria; отек Квинке — oedema Quincke, ангионевротиче-ский
отек, гигантская крапивница.
Эпидемиология
Каждый шестой человек (по другим оценкам — каждый четвертый)
хотя бы один раз в жизни переносит крапивницу или отек Квинке. У 25% больных
крапивницей она рано или поздно переходит в хроническую форму.
Этиология
Крапивница и отек Квинке могут быть обусловлены
аллергическими реакциями (в которых основную роль играют IgE и комплемент), физическими факторами
(холод, солнечный свет, давление) и идиосинкразией. Развитие синдрома,
известного как периодический отек Квинке с эозинофилией, связывают с патогенным
действием главного основного белка эозинофилов. Лекарственная крапивница — см.
с. 588, контактная крапивница — см. с. 50.
Классификация и механизмы развития Аллергические реакции
• Аллергические
реакции немедленного типа. Опосредованы IgE. Возникают на пищевые аллергены (молоко, яйца, пшеница,
ракообразные, моллюски, орехи), лекарственные средства (пенициллины — см. с.
588) и на антигены паразитов. Больные часто страдают другими аллергическими
заболеваниями.
• Иммунокомплексные
аллергические реакции. Иммунные комплексы активируют комплемент с образованием
фрагментов СЗа и С5а, которые вызывают дегрануля-цию тучных клеток. Наблюдаются
при сывороточной болезни, переливании цельной крови, введении иммуноглобулинов.
Воздействие физических факторов
• Уртикарный
дермографизм. Появление волдырей при
механическом раздражении кожи наблюдается у 4,2% людей. Безобидное и
безболезненное явление. Волдыри исчезают в течение 30 мин (рис. 15-3).
• Холодовая
крапивница. Обычно встречается у детей и молодых людей. Диагноз позволяет
поставить провокационная проба с куском льда.
• Солнечная
крапивница. Возникает под действием ультрафиолетового излучения с длиной
волны 290—500 нм; один из медиаторов — гистамин.
• Холинергическая
крапивница. При интенсивной физической нагрузке одновременно с потом на коже
появляются мелкие волдыри (рис. 15-4).
• Вибрационный
отек Квинке. В анамнезе — отеки, спровоцированные давлением или вибрацией
(отек ягодиц при сидении, отек кисти после работы молотком, отек стоп после
ходьбы). Лабораторное исследование патологии не выявляет; лихорадки нет.
Средства с антигистаминной активностью неэффективны, а кортикосте-роиды нередко
приносят облегчение. При биопсии кожи выявляют значительную лимфоцитарную
инфильтрацию глубоких слоев дермы. К отеку Квинке может присоединиться и
крапивница. Вибрационный отек Квинке может носить семейный (наследуется
аутосомно-доми-нантно) и спорадический характер. Появление отека объясняют
высвобождением гистамина из тучных клеток под действием вибрации. Так,
растирание спины полотенцем вызывает отек, а постоянное давление с той же
силой, но без трения — нет.
Псевдоаллергические (анафилактоидные) реакции. Крапивница, отек
Квинке и даже анафилактический шок могут быть вызваны лекарственными
средствами, высвобождающими гистамин (в частности, рентгенокон-трастными), и
ингибиторами синтеза про-стагландинов (салицилатами, азокрасителя-ми и солями
бензойной кислоты). Подробнее — см. с. 588.
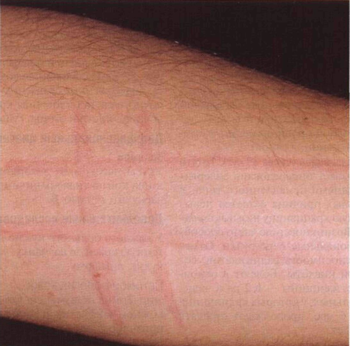
Рисунок 15-3. Крапивница: уртикарный дермографизм. Через
5 мин после того, как по коже провели деревянной палочкой, появились волдыри.
Больной уже несколько месяцев страдал генерализованным зудом, однако крапивницы
у него до сих пор не было
Уртикарный васкулит. Уртикарный васку-лит — это васкулит
кожи, который сопровождается появлением волдырей. В отличие от других форм
крапивницы размеры, форма и расположение волдырей меняются медленно. Волдыри
держатся по 12—24 ч и дольше. При уртикарном васкулите нередко имеется
геморрагическая сыпь и остаточная гиперпигментация, обусловленная отложением
гемосидерина. Заболевание часто сочетается с дефицитом компонентов комплемента
и болезнями почек. Кроме того, оно встречается при системной красной волчанке и
синдроме Шегрена. Подробнее — см. с. 392.
Наследственный отек Квинке. Это тяжелое заболевание
наследуется аутосомно-доминан-тно и проявляется отеком лица (рис. 15-5) и
конечностей, отеком гортани и острой болью в животе из-за отека слизистой
кишечника. Крапивницы обычно нет, но бывают высыпания, напоминающие
ревматическую кольцевидную эритему. Лабораторное исследование выявляет снижение
уровня (у
85%) или активности (у 15%) ингибитора С1-эстеразы, снижение
уровня С4 и нормальные уровни компонентов комплемента С1 и СЗ. Отеки
развиваются из-за избыточной продукции брадикинина, так как ингибитор С1
-эстеразы является в то же время ингибитором фактора XII и калликреина — двух ферментов, участвующих
в синтезе кининов.
Периодический отек Квинке с эозинофилией. Характерны тяжелый
отек Квинке; крапивница, которая сопровождается сильным зудом и охватывает
лицо, шею, конечности и туловище; лихорадка и значительное увеличение веса (на
10—18%) из-за задержки воды. Заболевание длится 7—10 сут. Внутренние органы не
поражены. Лабораторное исследование выявляет высокий лейкоцитоз (от 20 000 до
70 000 мкгг1) и эозинофи-лию (60—80% эозинофилов). Чем тяжелее
протекает заболевание, тем сильнее изменения лабораторных показателей. Семейный
анамнез не отягощен. Прогноз благоприятный.
Клинические формы
Острая крапивница (менее 30 сут). Характерны крупные волдыри
и сочетание с отеком Квинке. В основе лежат аллергические реакции немедленного
типа (аллергия к пищевым продуктам, паразитам или пеницил-линам; аллергические
заболевания в анамнезе) или иммунокомплексные аллергические реакции
(сывороточная болезнь, переливание цельной крови, введение иммуноглобулинов,
пенициллинов). Хроническая крапивница (более 30 сут). Почти никогда не бывает
опосредована аллергическими реакциями немедленного типа. У 80—90% больных
причина остается невыясненной. Такую крапивницу называют иди-опатической. Возникновению
часто способствуют эмоциональные перегрузки. Отмечается непереносимость
салицилатов, солей бензойной кислоты. Болеют в основном взрослые, женщины — в 2
раза чаще. Около 40% больных, у которых крапивница длится более 6 мес,
продолжают страдать ею и через 10 лет.
Анамнез
Течение
Высыпания держатся несколько часов.
Жалобы
Зуд, боль при ходьбе (при поражении подошв), приливы,
жжение, удушье.
Общее состояние
Охриплость, стридор, одышка (отек Квинке). Лихорадка
(сывороточная болезнь, периодический отек Квинке с эозинофили-ей). Артралгия
(сывороточная болезнь, ур-тикарный васкулит, гепатит В).
Физикальное исследование
Кожа Элементы сыпи
• Мелкие волдыри: недолговечные,
множественные (диаметр высыпаний 1—2 мм типичен для холинергической крапивницы,
рис. 15-4).
• Волдыри: диаметром
от 1 до 8 см (рис. 15-6).
• Отек Квинке: увеличение
лица (век, губ, языка) или конечности без изменения цвета кожи (рис. 15-5).
Цвет. Бледно-розовый; у крупных волдырей белый центр и
красноватый ободок по периферии.
Форма. Овальная, кольцевидная, дугообразная,
полициклическая, причудливая.
Расположение. Высыпания образуют кольца, дуги, линии (рис.
15-3). Срок жизни. Несколько часов. Локализация. Поражение может быть
локальным, регионарным и генерализованным (см. рис. 22-2). Излюбленная
локализация: места, подверженные сдавлению, действию солнечного света
(солнечная крапивница); туловище, кисти и стопы, губы, язык, уши.
Дифференциальный диагноз
Волдыри
Укусы насекомых, лекарственная крапивница, контактная
крапивница, уртикарный васкулит, гепатит В.
Дополнительные исследования
У каждого больного нужно исключить системную красную
волчанку, уртикарный васкулит, лимфому.
Патоморфология кожи
Эпидермис не изменен. Отек дермы и подкожной клетчатки и
дилатация венул без признаков повреждения сосудов, без «ядерной пыли» (распад
нейтрофилов) и без диа-педеза эритроцитов. Дегрануляция тучных клеток. В
периваскулярном пространстве — Т-хелперы, несущие антигены HLA-DR. На эндотелиальных клетках обнаруживают фактор межклеточной
адгезии ICAM 1 и
Е-се-лектин, а на клетках периваскулярного пространства — фактор адгезии сосудистых
клеток VCAM 1.
Серологические реакции
Определение антигенов вируса гепатита В.
Радиоаллергосорбентный тест (выявление IgE-антител к аллергену).
Анализ крови
Увеличение СОЭ и дефицит компонентов комплемента при
уртикарном васкулите. Кратковременная эозинофилия при аллергических реакциях на
пищевые, паразитарные и лекарственные аллергены. Высокий лейкоцитоз и
эозинофилия при периодическом отеке Квинке с эозинофилией.
Исследование комплемента
Измеряют уровень и функцию ингибитора С1-эстеразы.
УЗИ
При боли в животе позволяет выявить отек слизистой
кишечника.
Анализ кала
Позволяет исключить паразитарное заболевание.
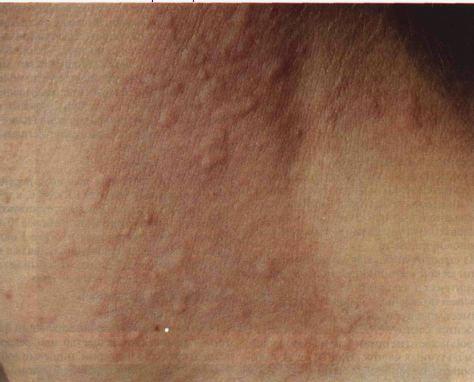
Рисунок 15-4. Холинергическая крапивница. Через 30
мин интенсивных физических упражнений кожа на шее покраснела (аксон-рефлекс) и
на ней появились мелкие волдыри
Диагноз
Диагностические признаки хронической крапивницы представлены
в табл. 15-А. Выясняют, какие лекарственные средства принимал больной (в
том числе аспирин и другие НПВС). При подозрении на крапивницу, вызванную
физическими факторами, прибегают к провокационным пробам. Методы диагностики холинергической
крапивницы — физическая нагрузка до появления пота и внутрикожное введение
ацетилхолина или метахолина (вызывают появление мелких волдырей). Солнечную
крапивницу диагностируют с помощью фотопроб с УФ-А, УФ-В и излучением
видимого диапазона. Для диагностики холодовой крапивницы к коже прикладывают
кусок льда или пробирку с ледяной водой. Если волдыри держатся более 24 ч,
нужно заподозритьуртикарный вас-кулит и провести биопсию кожи. Периодический
отек Квинке с эозинофилией проявляется лихорадкой, высоким лейкоцитозом
(главным образом за счет эозинофилов) и реличением веса из-за задержки воды.
Еще один характерный признак — цикличность заболевания: обострения происходят с
интервалом в несколько лет. При наследственном отеке Квинке, во-первых,
отягощен семейный анамнез; во-вторых, отек лица и конечностей может быть спровоцирован
незначительной травмой; в-третьих, наблюдаются боли в животе и, в-четвертых, снижены
уровни компонента комплемента С4 и ингибитора С1-эстеразы.
Патогенез
При аллергических реакциях немедленного типа взаимодействие
аллергена с IgE-анти-телами,
фиксированными на поверхности базофилов и тучных клеток, приводит к активации
этих клеток и выбросу гистамина, лейкотриенов и простагландинов. Эти вещества
увеличивают проницаемость венул и вызывают освобождение биологически активных
веществ из других клеток.
При иммунокомплексных аллергических реакциях происходит
активация комплемента иммунными комплексами. Это сопрово- ждается
высвобождением анафилатокси-нов — фрагментов СЗа и С5а, которые и вызывают
дегрануляцию тучных клеток.
В патогенезе хронической крапивницы основную роль отводят
гистамину, высвобождающемуся из тучных клеток. Полагают, что в развитии отека
дермы участвуют и другие медиаторы, в том числе эйкозанои-ды и нейропептиды, но
прямых доказательств тому пока не получено. Непереносимость салицилатов,
различных пищевых консервантов и добавок (например, бензойной кислоты и
бензоата натрия) и некоторых азокрасителей (тартразина и оранжевого пищевого
красителя, добавляемого в прохладительные напитки), по-видимому, обусловлена
нарушениями метаболизма ара-хидоновой кислоты.
Из сыворотки больных идиопатической хронической крапивницей
было выделено биологически активное вещество, которое вызывает появление
волдырей. Это вещество имеет молекулярный вес около 1 000 000, относится к
иммуноглобулинам класса G
и высвобождает гистамин как из базофилов, так и из тучных клеток (Hide M. et al. Auto-antibodies against the high-affinity IgE
receptor as a cause of histamine release in chronic urticaria. N. Engl. J. Med., 1993, 328:1599). Дальнейшие исследования показали, что оно
представляет собой IgG-аутоантитело
против а-субъединицы высокоаффинных рецепторов IgE (анти-РсеКТа-аутоантитело).
Эти аутоантитела были обнаружены в сыворотке 48% обследованных больных; более
того, чем выше была способность сыворотки высвобождать гистамин, тем тяжелее
протекала хроническая крапивница. Ремиссию, которая возникает при лечении таких
больных плазмаферезом, циклоспорином и в/в введением иммуноглобулина, в
настоящее время объясняют нейтрализацией ан-ти-Рц.Юц-аутоантител. В пользу
гипотезы об аутоиммунном поражении тучных клеток свидетельствует также частое
(в 14% случаев) сочетание хронической крапивницы с хроническим лимфоцитарным
тиреоидитом.
При наследственном отеке Квинке снижение уровня ингибитора С
1-эстеразы или его функциональная недостаточность приводят к усиленному синтезу
кининов.
Причиной периодического отека Квин- ке с эозинофилией
считают инфильтрацию дермы эозинофилами. Развитие отека Квинке и крапивницы
сопровождается усилением эозинофилии, а ремиссия — ее ослаблением. В
эозинофилах обнаруживают морфологические изменения вплоть до полного разрушения.
Содержимое разрушенных эозинофилов попадает в дерму, главный основной белок эозинофилов
откладывается в пучках коллагена и вызывает дегрануляцию тучных клеток.
Течение и прогноз
Примерно у половины больных, перенесших крапивницу без отека
Квинке, в течение первого года рецидивы отсутствуют; у 20% из них заболевание
длится более 20 лет. Прогноз при крапивнице и отеке Квинке благоприятный.
Исключение составляет наследственный отек Квинке, который без лечения может
закончиться смертью.
Лечение и профилактика
Профилактика
Попытки устранить провоцирующий фактор — химическое вещество
или лекарственное средство (аспирин, пищевые добавки) — редко увенчиваются
успехом, особенно при хронической крапивнице.
Средства с антигистаминной активностью Начинают с
Н,-блокаторов, например гид-роксизина или фексофенадина. Если они неэффективны,
добавляют Н2-блокаторы (ци-метидин) и препараты, стабилизирующие
тучные клетки (кетотифен). Лечение доксе-пином (трициклический антидепрессант с
антигистаминной активностью) оправдано лишь в тех случаях, когда тяжелая
крапивница сопровождается тревожностью и депрессией.
Преднизон
Показан при периодическом отеке Квинке с эозинофилией.
Даназол
При наследственном отеке Квинке показано длительное лечение
даназолом. При обострениях переливают свежезамороженную плазму или вводят
концентрат ингибитора С1-эстеразы (Kunschak M. A randomized, controlled trial to study the efficacy and safety of Cl inhibitor concentrate in treating hereditary angioedema.Transfusion, 1998, 38:540).
Рисунок 15-5. Наследственный отек Квинке. Тяжелейший
отек лица во время обострения (А); рядом — больная во время ремиссии (Б). Глядя
на эти два снимка, трудно догадаться, что это один и тот же человек
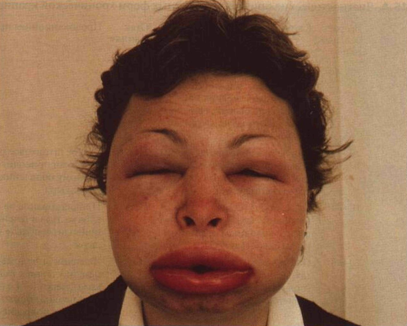

Таблица 15-А. Диагностические признаки различных форм
хронической крапивницы

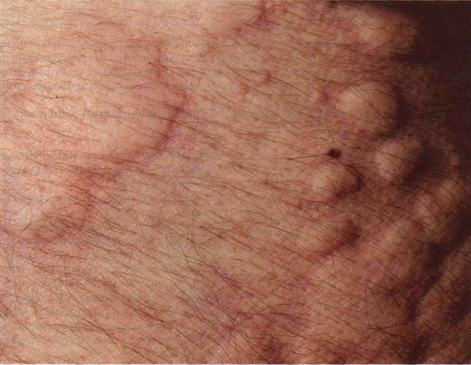
Рисунок 15-6. Крапивница. Если внимательно вглядеться
в фотографию, можно увидеть, что волдыри имеют бледную середину и красноватую
окраску по краям
Источник
