Операция у ребенка отеки
Прогноз и осложнения операции на катаракте у ребенка
Осложнения после оперативного лечения катаракт у детей развиваются чаще, чем у взрослых. Некоторых осложнений удается избежать при условии тщательной оперативной техники и послеоперационного ведения; другие развиваются вследствие сопутствующих аномалий глаз или более выраженной воспалительной реакции незрелого глаза на хирургическое вмешательство.
а) Помутнения оптической зоны. Помутнения оптической зоны могут развиваться при выпадении фибрина и формировании фибриновой зрачковой мембраны, помутнения остаточной задней капсулы или репролиферации хрусталика, распространяющейся на оптическую зону, что особенно часто наблюдается после имплантации ИОЛ. Поскольку эти осложнения у детей встречаются часто, рекомендуется выполнять первичную заднюю капсулотомию и переднюю витрэктомию. У более старших детей заднюю капсулу можно оставлять интактной, при развитии ее помутнения, обычно примерно через два года после хирургического лечения катаракты, выполняется YAG-лазерная капсулотомия. Эту операцию не следует откладывать из-за риска развития амблиопии и осложняющего капсулотомию утолщения задней капсулы. Если задняя капсула слишком плотная для YAG-лазера, возможно выполнение мембранэктомии витреотомом.
Различной степени выраженности кольцо Soemmerring развивается у всех детей после оперативного лечения катаракты. Чаще всего репролиферирация ткани хрусталика ограничена проекцией радужки, но пролиферирующая ткань может прорастать и в просвет зрачка. ИОЛ препятствует слипанию зрачковых краев листков передней и задней капсул, что способствует прорастанию репролиферирующей ткани хрусталика в проекцию зрачка. В этом случае может потребоваться внутриглазное вмешательство для восстановления прозрачности оптических сред. При слишком маленьком переднем капсулорексисе может развиться фимоз капсулы хрусталика, который лечится внутриглазным вмешательством или YAG-лазерной капсулотомией.
б) Амблиопия. Амблиопия почти всегда развивается у детей с врожденными катарактами и часто — при развитии катаракты в течение первых семи лет жизни, особенно часто — у детей с односторонними врожденными катарактами. Она развивается вследствие дефокусировки изображения на сетчатке во время критических периодов развития зрительного анализатора. Некорригированная афакия или индуцированная анизометропия могут ухудшить течение амблиопии даже после экстракции катаракты.
Лечение заключается во временном заклеивании или создании оптического дефокуса ведущего глаза. Оптический дефокус у детей с двусторонней афакией, пользующихся контактными линзами, можно создавать ежедневно, не надевая на некоторое время контактную линзу на ведущий глаз.
в) Глаукома. Глаукома может развиться в раннем послеоперационном периоде или годы спустя. Глаукома является серьезной проблемой и трудно поддается лечению. Зрачковый блок и глаукома чаще развиваются у новорожденных после ленсэктомии вследствие выпадения стекловидного тела в переднюю камеру или формирования зрачковой мембраны. Воспрепятствовать этому можно, выполнив переднюю витрэктомию (идеально — треть стекловидного тела) и атропинизацией зрачка в послеоперационном периоде. У больных детей обычно развивается боль в глазу, отек роговицы и бомбаж радужки; у некоторых младенцев боли отсутствуют. Глаукома — одно из наиболее частых поздних осложнений хирургического лечения катаракты у детей, особенно в раннем младенческом возрасте и в глазах с персистирующими фетальными сосудами.
Риск развития глаукомы возрастает вдвое при выполнении операции в первый месяц жизни по сравнению с оперируемыми в возрасте двух месяцев. В отличие от инфантильной глаукомы, которая обычно сопровождается легко распознаваемой клинической картиной, ювенильная глаукома, как правило, начинается незаметно, поэтому следует измерять внутриглазное давление на каждом амбулаторном осмотре. Микроконтактная тонометрия (ребаунд-тонометрия) легче переносится маленькими детьми, чем аппланационная тонометрия. Необходимо обращать внимание на экскавацию зрительного нерва, увеличение передне-заднего размера глаза или диаметра роговицы и быстрое развитие близорукости.

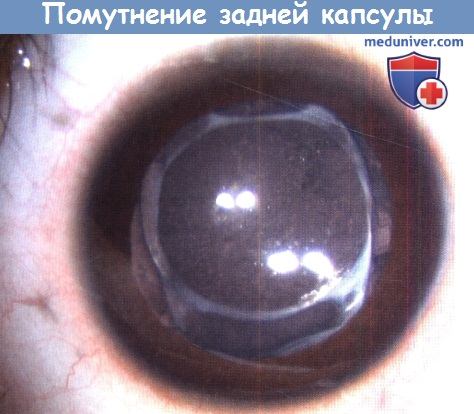
Помутнение задней капсулы.
Во время операции экстракции катаракты с имплантацией ИОЛ задняя капсула была сохранена.
Задняя капсула оказалось слишком толстой, ее не удалось перфорировать при помощи YAG-лазера, поэтому была выполнена мембранэктомия.
д) Косоглазие. Косоглазие часто является первым симптомом у ребенка с односторонней катарактой и также часто возникает при двусторонних катарактах. Эзотропия чаще отмечается у детей с врожденными катарактами, тогда как экзотропия чаще встречается у детей с приобретенными катарактами. Еще больше случаев косоглазия выявляется после хирургического лечения катаракты и оптической коррекции. Косоглазие является серьезной проблемой у более старших детей с приобретенными катарактами при задержке хирургического лечения или оптической коррекции; у них может развиться диплопия даже после хирургического выравнивания глаз вследствие нарушения центральной фузии.
е) Деформация зрачка. Деформация зрачка иногда возникает в результате операции экстракции катаракты у младенцев. Сфинктер радужки может повреждаться витреотомом. В других случаях во время операции радужка пролабирует в склеральный разрез и атрофируется, часто вследствие неудачно выполненного разреза; лучше всего атрофия радужки заметна у детей со светлыми глазами. Деформацию зрачка могут вызывать тяжи стекловидного тела, фиксированные к операционному разрезу. Этого можно избежать, если перед выведением наконечника витреотома из глаза отключить инфузию, сохранять низкую скорость потока ирригационного раствора и как можно реже вводить-выводить витреотом из глазного яблока.
Даже если после экстракции катаракты зрачок остается круглым, зачастую он хуже реагирует на свет и мидриатики. У детей, перенесших ленсэктомию в младенческом возрасте, часто отмечается ригидность зрачка.
ж) Гетерохромия радужек после операции на катаракте у ребенка. У младенцев после выполнения операции экстракции катаракты часто отмечается гиперпигментация радужки оперированного глаза. Вероятно, это происходит вследствие выброса простагландинов после экстракции катаракты.
з) Эндофтальмит после операции на катаракте у ребенка. Бактериальный эндофтальмит — нечастое, но катастрофическое осложнение экстракции катаракты. Риск развития эндофтальмита возрастает при сопутствующих обструкции носослезного протока, инфекции верхних дыхательных путей или заболеваниях кожи периорбитальной области. У детей эндофтальмит чаще всего вызывается Staphylococcus aureus и Streptococcus pneumoniae.
Несмотря на то, что большинство случаев эндофтальмита диагностируется в первые дни после операции, прогноз для зрения неблагоприятный. В одной серии для 65% пораженных глаз исходом заболевания было отсутствие световосприятия, даже несмотря на агрессивное лечение с интравитреальным и системным применением антибиотиков. Снизить частоту этого осложнения можно лишь строго соблюдая режим стерильности и отложив операцию у детей с инфекциями глаз. Также частоту эндофтальмита снижает внутрикамерное или субконъюнктивальное введение антибиотиков в конце операции.
и) Ретинальные кровоизлияния и отслойки сетчатки. У некоторых младенцев после ленсэктомии и передней витрэктомии развивается геморрагическая ретинопатия. Чаще всего она проявляется кровоизлияниями в виде языков пламени, которые проходят без последствий в течение нескольких недель. Изредка кровоизлияния возникают в зоне центральной ямки, что вызывает тяжелое ухудшение зрения. В таких случаях даже после резорбции кровоизлияний может сохраняться снижение остроты зрения вследствие амблиопии.
Отслойки сетчатки встречаются нечасто, обычно они развиваются десятилетия спустя после экстракции врожденной катаракты. Отслойки сетчатки после операции экстракции катаракты особенно часто встречаются у детей с задержкой развития на фоне самоповреждений. Отслойки сетчатки часто бывают двусторонними, при суженном зрачке или наличии кольца Soemmerring визуализация ретинальных разрывов может быть затруднена.
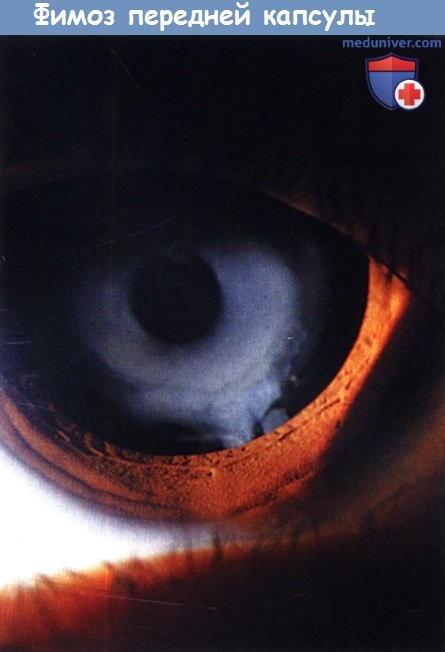
Фимоз передней капсулы.
После выполнения капсулорексиса развился прогрессирующий фимоз передней капсулы, затрудняющий выполнение ретиноскопии.
к) Кистозный макулярный отек. Кистозный макулярный отек у детей встречается редко.
л) Отек роговицы после операции на катаракте у ребенка. Отек роговицы после экстракции катаракты обычно разрешается в течение нескольких дней. Чаще всего он развивается на фоне увеличения времени операции. Он может быть проявлением реакции на моющее средство или химические вещества, оставшиеся на хирургических инструментах или канюлях. Необходимо, по возможности, использовать одноразовые канюли; для обработки инструментов, применяемых при внутриглазных вмешательствах не должны применяться токсические вещества, такие как формальдегид.
м) Прогноз для зрения операции на катаракте у ребенка. Исходы для зрения после экстракции катаракты у детей за последние годы значительно улучшились. Улучшение исходов для зрения обусловлено успехами скрининга, совершенствованием хирургической техники и более широким применением интраокулярных линз (ИОЛ).
Исход для зрения зависит от нескольких факторов, в том числе:
1. Возраст развития катаракты
2. Возраст, когда выполнено оперативное вмешательство
3. Сопутствующие глазные и системные заболевания
4. Соблюдение врачебных рекомендаций в отношении оптической коррекции и окклюзионной терапии.
Если катаракта развивается уже после завершения развития зрительного анализатора, прогноз для зрения обычно прекрасный. У многих детей с рано развившейся двусторонней катарактой исход для зрительных функций хороший, при условии немедленно начатого лечения. Однако если лечение начато не сразу, во многих случаях развиваются тяжелые нарушения зрения вследствие амблиопии.
Рано развивающиеся односторонние катаракты характеризуются наихудшим прогнозом для зрения, хотя и в таких случаях исход для зрения может быть хорошим, если лечение начато рано, и в течение всего периода раннего детства проводится окклюзионная терапия и оптическая коррекция. Сопутствующая патология глаз, в том числе помутнения роговицы, глаукома, патология сетчатки и нистагм ухудшают прогноз для зрения. У детей после экстракции врожденной, особенно односторонней, катаракты грубый стереопсис развивается редко.
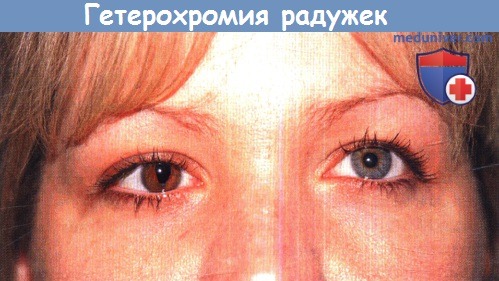
Гетерохромия радужек.
Эта 32-летняя женщина в возрасте одного года перенесла ленсэктомию на правом глазу.
На оперированном глазу радужка потемнела.
— Также рекомендуем «Классификация детской глаукомы. Признаки глаукомы у новорожденных и грудных детей»
Оглавление темы «Катаракта у детей.»:
- Катаракта у ребенка — причины, диагностика
- Методы лечения катаракты у детей
- Прогноз и осложнения операции на катаракте у ребенка
Источник
Отек Квинке у детей – это острая, внезапно развившаяся, преимущественно аллергическая реакция, сопровождающаяся выраженным отеком слизистых и подкожной клетчатки. Клинически отек Квинке у детей проявляется опуханием век, губ, всего лица, шеи, верхней половины туловища, стоп и кистей, гениталий; наиболее тяжелой формой заболевания является отек гортани. Клинико-иммунологическое обследование при отеке Квинке у детей включает сбор аллергоанамнеза, определение уровня общего и аллергенспецифических иммуноглобулинов E, исследование иммунограммы, проведение кожных аллергопроб и провокационных проб. При отеке Квинке детям назначаются антигистаминные препараты, обильное щелочное питье, энтеросорбенты; в тяжелых случаях – кислородотерапия, интубация и ИВЛ.
Общие сведения
Отек Квинке у детей (ангионевротический отек, трофоневротический отек) — морфологическая разновидность крапивницы (гигантская крапивница), протекающая с плотным отеком дермы и подкожно-жирового слоя. В педиатрии и детской аллергологии отек Квинке диагностируется у 2% детей, чаще у девочек. Отек Квинке часто развивается у детей с аллергической крапивницей, однако может возникать и без предшествующей уртикарной сыпи. Отмечена связь отека Квинке у детей и с другими заболеваниями аллергической природы — бронхиальной астмой, поллинозом, атопическим дерматитом. В 20-25% случаев при отеке Квинке у ребенка развивается опаснейшее осложнение – отек гортани.
На основании клинических характеристик выделяют острый (до 6 недель) и хронический (свыше 6 недель) ангионевротический отек; изолированный или сочетанный с крапивницей. С учетом вероятного механизма развития отек Квинке у детей может быть аллергическим, наследственным (псевдоаллергическим), идиопатическим.
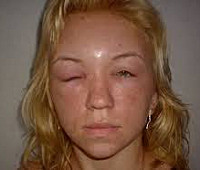
Отек Квинке у детей
Причины
Аллергический отек Квинке у детей представляет собой реакцию немедленного типа. Контакт с аллергеном приводит к выбросу медиаторов из тучных клеток (гистамина, кининов, простагландинов), повышению проницаемости подкожных и подслизистых капилляров и венул с развитием массивного отека окружающих тканей.
Неаллергический отек Квинке у детей обусловлен генетической детерминированностью патологических реакций, которые наследуются по доминантному типу. В этом случае в сыворотки крови пациентов имеется сниженный уровень ингибиторов калликреина и С1-эстеразы. В таких условиях активация системы комплемента и образование С1-эстеразы приводит к расщеплению компонентов комплемента С2 и С4, что сопровождается образованием кининоподобного пептида, ответственного за развитие отека Квинке у детей.
Непосредственными причинами, приводящими к каскаду иммунопатологических реакций и развитию отека Квинке у детей, могут служить пищевые продукты (шоколад, яйца, рыба, цитрусовые, ягоды, орехи, молоко), лекарственные препараты (аспирин, витамины группы B, препараты йода, пенициллин) и другие аллергены (пыльца, пыль, укусы насекомых).
При неаллергическом отеке Квинке у детей триггерами могут выступать как аллергены, перечисленные выше, так и неспецифические причины: инфекции, интоксикации, физические факторы (холод, солнечный свет), стресс. В части случаев причина отека Квинке у детей остается неустановленной (идиопатический ангионевротический отек).
К рецидивирующему течению отека Квинке предрасполагает наличие у детей сопутствующей хронической патологии щитовидной железы (гипотиреоза), печени (гепатита), аутоиммунных, лимфопролиферативных, паразитарных заболеваний (лямблиоза, аскаридоза), хронических очагов инфекции (кариеса зубов, хронического тонзиллита).
Симптомы отека Квинке у детей
Ангиоотек у детей может развиваться в различных клинических формах: по типу отека слизистых оболочек и подкожной клетчатки, отека гортани, абдоминального синдрома, неврологических нарушений.
При поражении слизистых и подкожной клетчатки отек развивается внезапно и держится несколько часов или суток. Нарастание отека Квинке у ребенка происходит стремительно, в течение нескольких минут. Местами излюбленной локализацией отека Квинке у детей служат губы, веки, щеки, лоб, стопы, кисти, мошонка. При возникновении отека слизистой полости рта и языка у ребенка резко затрудняется речь и глотание. При осмотре зева отмечается отечность мягкого неба, глотки, маленького язычка. В случае изолированного отека миндалин картина может напоминать катаральную ангину.
Отечность тканей сопровождается небольшим давлением, напряжением и покалыванием; кожный зуд, как правило, отсутствует. Пальпация области отека Квинке у детей безболезненна, при надавливании на отечные ткани ямки не остается.
Отек Квинке, протекающий с вовлечением гортани, представляет серьезную угрозу для жизни детей. Отек гортани характеризуется молниеносным развитием. При этом из-за внезапного затруднения дыхания ребенок становится беспокойным, его лицо синеет, возникает афония. Может отмечаться кровохарканье, вызванное множественными кровоизлияниями в слизистую полости рта, глотки и гортани. Быстрое прогрессирование данной клинической формы отека Квинке может привести к асфиксии и гибели детей, если не будет выполнена срочная трахеостомия. При сочетании отека гортани с отеком трахеи и бронхов, состояние больше напоминает приступ бронхиальной астмы; при сочетании с отеком слизистой полости носа – клинику аллергического ринита.
Абдоминальный синдром при отеке Квинке у детей обусловлен поражением слизистой пищевода, желудка и кишечника. При этом отечности подкожной клетчатки может и не быть, что в значительной мере затрудняет распознавание отека Квинке у детей. Приступ развивается внезапно и характеризуется резкими болями в животе, неукротимой рвотой, профузным поносом с примесью крови.
Реже при отеке Квинке у детей поражаются мозговые оболочки и вещество мозга. В этих случаях отек Квинке протекает с эпилептиформными припадками, расстройствами зрения, гемиплегией, транзиторной афазией, головокружением, ригидностью затылочных мышц. К исключительно редким проявлениям отека Квинке у детей относятся поражения мочевых путей (дизурия, острая задержка мочи), сердца (пароксизмальная тахикардия), суставов (гидрартроз, артралгии, лихорадка).
При аллергической форме отек Квинке у детей чаще захватывает лицо, гениталии, руки, стопы, слизистые оболочки полости рта, гортани и ЖКТ; иногда сопровождается уртикарной сыпью. Неаллергический отек Квинке у детей обычно проявляется уже в раннем возрасте и протекает с тяжелыми поражениями гортани и абдоминальным синдромом.
Диагностика
При отеке Квинке в области подкожно-жировой клетчатки и видимых слизистых диагноз не вызывает сомнения. Сложности возникают при изолированном отеке мозговых оболочек и ЖКТ у детей. Существенную роль в диагностике играет аллергологический анамнез (аллергические реакции, наследственность), эффект от применения адреналина и антигистаминных препаратов, специальные методы исследования.
В остром периоде осуществляется определение общего и специфических иммуноглобулинов Е в крови. Для выявления наследственного отека Квинке у детей главную роль играет определение концентрации компонентов комплемента С2 и С4 и уровня Clq-ингибитора в сыворотке крови. С целью исключения или подтверждения отека гортани выполняется ларингоскопия. Поиск специфического аллергена проводится под руководством детского аллерголога-иммунолога и включает ведение «пищевого дневника», назначение диагностических элиминационных диет, постановку кожных аллергопроб (через 2-3 месяца после купирования отека Квинке у детей).
Абдоминальный синдром при отеке Квинке у детей необходимо дифференцировать от кишечной непроходимости, перитонита, панкреатита, аппендицита. При отеке подкожной клетчатки следует исключить контактный дерматит, лимфостаз, рожистое воспаление, периостит, синдром Мелькерсона-Розенталя. В случае преобладания неврологической симптоматики проводится дифференциальная диагностика с менингитом.
Неоднозначность трактовки диагноза отека Квинке у детей требует исключения других неотложных состояний с помощью консультаций детского невролога, детского гастроэнтеролога, детского уролога, детского ревматолога.
Лечение отека Квинке у детей
В случае диагностики отека Квинке у детей, в первую очередь, необходимо прекратить контакт с предполагаемым аллергеном. Для элиминации уже попавшего в организм аллергена ребенку необходимо дать обильное щелочное питье, энтеросорбенты (энтеросгель, активированный уголь).
Препаратами первого ряда при аллергическом отеке Квинке у детей являются антигистаминные препараты (кетотифен, клемастин, лоратадин, хлоропирамин, дифенгидрамин). Наряду с ними могут применяться системные кортикостероиды (дексаметазон, преднизолон, гидрокортизон), мочегонные средства (фуросемид, ацетазоламид). С целью снижения проницаемости сосудов назначают аскорутин.
В дальнейшем, для предотвращения возникновения повторного аллергического отека Квинке у детей может проводиться специфическая гипосенсибилизация известным аллергеном. Важным этапом лечения рецидивирующего отека Квинке у детей должно стать устранение очагов хронической инфекции, терапия хронических заболеваний ЖКТ, печени и желчных путей, дегельминтизация. При наследственном отеке Квинке детям показано введение свежей плазмы, содержащей ингибитор С1-эстеразы, ингибиторов протеаз (апротинина, аминокапроновой кислоты).
При развитии отека гортани, кроме перечисленных мероприятий, проводится ингаляционная небулайзерная терапия с адреномиметиками (сальбутамолом), кортикостероидными препаратами; кислородотерапия, гемосорбция. В случае нарастания дыхательной недостаточности необходима немедленная интубация или трахеостомия и ИВЛ.
Прогноз и профилактика
Аллергический отек Квинке у детей, как правило, имеет доброкачественное течение и благоприятный прогноз. Прогностически неблагоприятным является часто рецидивирующий отек Квинке у детей, протекающий с развитием отека гортани и внутренних органов, бронхоспазма, анафилактического шока.
Профилактика ангионевротического отека Квинке у детей требует соблюдения низкоаллергенного режима (исключения или уменьшения контакта с аллергеном), элиминационной диеты, периодического приема антигистаминных препаратов. Решение вопроса о проведении профилактической вакцинации детям, имеющим в анамнезе отек Квинке, требует индивидуального подхода и взвешенной оценки степени рисков.
Источник
