Неровные контуры это отек
Главная
Статьи об ультразвуковом исследовании
Методы медицинской диагностики
Что такое…
Каталог полезных медицинских статей
›
›
›
›

Что такое опухоль доброкачественная и злокачественная? По каким признакам их разделяют?
Я думаю, ни для кого не секрет, что все клетки нашего организма постоянно делятся.
Старые клетки, прожив и отработав определенный срок, погибают, а их место занимают вновь родившиеся и созревшие клетки. Процесс этот в живом организме никогда не останавливается.
Но все же он подчиняется определенным законам и имеет вполне определенный темп или скорость обновления.
Так вот, опухоль — это новообразованная ткань, которая отличается от нормальной ткани органа, в котором она возникла. Отличается по своей структуре и по темпу деления и роста клеток.
Как возникает опухоль?
Вначале появляется клеточка, в которой, по какой-то причине, произошел сбой на генетическом уровне.
Проще говоря, в результате каких-то неблагоприятных обстоятельств, в организме образуется неправильно запрограммированная клетка. Дальше эта клетка, как и все остальные, начинает размножаться.
Но, в отличие от нормальных клеток, она размножается слишком быстро. И в результате такого быстрого, а иногда просто безудержного размножения, образуется уже целая группа «неправильных», «недоразвитых» клеток.
Причем, чем быстрее идет это размножение, тем больше степень недоразвития вновь образованных клеток.
И это вполне объяснимо: им просто не хватает времени для нормального деления и созревания. Плюс к этому — изначально неправильный генетический код, неправильная «программа» образования и развития клетки.
Комплексное УЗИ в Москве
Комплексное УЗИ в Московской области
Подробная информация о клинике и каждом докторе, фото, рейтинг, отзывы, быстрая и удобная запись на прием.
Значение иммунитета
Здесь следует сказать о том, что в организме любого живого существа постоянно появляются такие вот «неправильные» клетки.
Это происходит потому, что организм человека состоит примерно из 100 000 миллиардов клеток. И только, к примеру, в кишечнике каждую минуту образуется 1 миллион новых клеток. Не удивительно, что при таком огромном размахе работы, иногда происходят ошибки.
Да, ошибки происходят. Но организм имеет в себе защиту от таких досадных неприятностей — иммунитет.
Благодаря ему все «неправильные» клетки, образовавшиеся в результате ошибки, подлежат уничтожению. И только тогда, когда иммунитет ослаблен, он может не справиться. А «неправильная» клетка остается жить и размножаться. И служит источником опухоли.
Чем отличаются опухоли доброкачественные от опухолей злокачественных?
- темпом размножения
- степенью недоразвития
- способностью прорастать в соседние ткани и органы
- способностью к метастазированию
Чем быстрее размножаются новые, «неправильные» клетки, тем более они недоразвиты, тем меньше они похожи на нормальную ткань, из которой, собственно, и образовались. И тем более они злокачественны.
Злокачественная опухоль
Это образование, состоящее из злокачественных, опасных для жизни организма клеток
Эти клетки отличаются от всех остальных очень высоким, бесконтрольным делением и размножением.
Более того, они активно врастают в окружающие их нормальные ткани, и даже способны путешествовать с кровью или лимфой в другие органы и ткани, где поселяются и дают начало новым опухолям (так называемым метастазам).
По степени зрелости или дифференцировки злокачественные клетки могут быть
- высокодифференцированными
- среднедифференцированными
- малодифференцированными
- недифференцированными
Что это значит? Всего лишь то, насколько клетка злокачественная похожа на клетку нормальную.
Высокодифференцированные опухоли
Cохраняют достаточно много признаков той ткани, из которой они возникли.
Деление и размножение этих клеток ускоренное, но все же его нельзя назвать бесконтрольным. Они достаточно долго не прорастают в соседние органы и ткани и не дают метастазов.
Эти опухоли — наиболее благоприятны в плане лечения и выздоровления организма.
Низкодифференцированные и недифференцированные злокачественные клетки
Cовершенно теряют признаки той ткани, из которой они возникли. Происхождение такой опухоли нельзя определить, даже изучив ее клетки под микроскопом.
Такие опухоли отличаются очень быстрым, совершенно бесконтрольным ростом, прорастанием в соседние ткани и органы, а также бурным и ранним метастазированием.
Понятно, что такие опухоли — самые опасные для жизни организма.
Доброкачественные опухоли
Тоже состоят из измененных клеток, но изменения эти выражены гораздо меньше
Эти клетки всегда похожи на те клетки, из которых они возникли. Более того, они продолжают выполнять свою функцию, то есть — работу, хотя бы частично.
Размножаются они быстрее, чем клетки нормальные, но все же процесс этот протекает более спокойно и медленно.
Доброкачественные опухоли никогда не прорастают в соседние, здоровые ткани и не дают метастазов. Часто они даже отграничены от здоровых тканей капсулой.
Доброкачественные опухоли чаще всего не причиняют никакого вреда организму.
Но иногда, когда они достигают больших размеров, они могут сдавливать соседние органы, сосуды, лимфатические, желчегонные, мочевыводящие пути и так далее. Это, в свою очередь, может вызывать боли, дискомфорт и нарушение функции, работы тех органов, которые подвергаются сдавлению и деформации.
Но самое главное — это то, что некоторые доброкачественные опухоли могут со временем преобразоваться в злокачественные.
Именно поэтому доктора часто советуют удалять эти, казалось бы, безобидные образования. А если не удалять, то обязательно регулярно и постоянно наблюдать их.
Теперь, я надеюсь, вы осознаете всю важность серьезного отношения даже к вполне доброкачественным опухолям.
Как можно определить доброкачественность или злокачественность образования?
Еще один немаловажный вопрос, не правда ли?
Опухоли можно обнаружить с помощью многих исследований.
Сюда входят обычное рентгеновское исследование, ультразвуковое исследование, компьютерная томография, магнитно-резонансная томография и другие.
Уже на этом этапе с большой долей достоверности можно определить то, какая это опухоль: доброкачественная или злокачественная. Как? По определенным признакам.
Признаки доброкачественности и злокачественности
Контур
Доброкачественные опухоли, как правило, имеют достаточно четкий и ровный контур. А часто и вообще окружены капсулой. Они никогда не прорастают в соседние ткани, не смешиваются с ними. Поэтому и сохраняется четкая граница: опухоль — здоровая ткань.
Чего нельзя сказать об опухоли злокачественной. Ее контур, рано или поздно, становится неровным, бугристым и нечетким Иногда контур вообще нельзя определить. Происходит это потому, что злокачественные опухоли врастают в нормальную ткань, уродуя и уничтожая ее.
Структура ткани
Доброкачественные опухоли, чаще всего, однородны, в них редко возникают очаги некроза(гибели клеток). Такие очаги характерны для злокачественных опухолей. За счет этих очагов и появляется неоднородность злокачественно измененной ткани.
Вся проблема в том, что злокачественные опухоли растут настолько быстро, что рост сосудов не успевает за этим ростом. Поэтому страдает питание опухоли и часть ее клеток погибает.
Метастазирование
Злокачественные опухоли имеют склонность к распространению своих клеток в другие органы и ткани — к метастазированию. И чем более злокачественна опухоль, тем раньше она дает метастазы. Если доктор, даже при обычном рентгеновском исследовании, находит такие отдаленные дочерние опухоли, он может с уверенностью говорить о том, что опухоль злокачественная.
Быстрый рост
Если обнаруженная опухоль быстро увеличивается, это говорит о том, что она, скорее всего, злокачественная.
Гистология
Конечно, из всех правил бывают исключения. Поэтому окончательный диагноз устанавливается с помощью так называемой «гистологии» или гистологического исследования.
Это исследование представляет собой изучение кусочка опухоли под микроскопом. Такое изучение дает довольно точную оценку опухоли: из каких клеток образовалась опухоль, какова степень ее дифференциации, а значит, и злокачественности.
Вот все, что я хотела рассказать вам об опухолях. Я не зря затеяла этот разговор. Ведь я собралась написать статью об очаговых изменениях в печени и даже уже начала ее. Но поняла, что без рассказа о том, что такое опухоль доброкачественная и злокачественная нам не обойтись. А об очаговых изменениях — в следующей статье!
У вас есть вопросы?
Вы можете задать их мне вот здесь, или доктору, заполнив форму, которую вы видите ниже.
К НАЧАЛУ
Источник

Проблемы с поджелудочной железой знакомы довольно широкому кругу людей. Панкреатит не обходит стороной ни взрослых, ни детей. И чем раньше обнаруживается заболевание, тем эффективнее будет лечение.
Четко увидеть клиническую картину помогает ультразвуковое исследование. Картинка на экране монитора покажет, как выглядит поджелудочная и насколько болезнь укоренилась в организме.
Как выглядит здоровая поджелудочная
Располагается орган между желудком и двенадцатиперстной кишкой, в среднем на 5 , 10 см выше того места, где находится пупок. Состоит из головы, тела, проток и хвоста. Длина составляет 78 – 87 мм, диаметр проток колеблется в таких пределах: 1,5 – 2 мм. Границы имеют четкий и ровный контур.
S-образная форма
Обычно поджелудочная железа имеет S-образную форму. Но науке известны и аномалии, что может быть по причине ряда заболеваний ЖКТ, а также в результате сужения протоков или появления дополнительных. Чаще всего можно встретить такие отклонения от нормы:
- спиральная,
- расщеплена,
- кольцевидная,
- добавочная.
Виды панкреатита
Воспаление поджелудочной железы имеет три разновидности: острая, хроническая и реактивная. Для острой формы заболевания характерны изменения в ткани (она распадается), возможно кровоизлияние и накопление гнойной субстанции.
При хронической форме болезнь течет медленно. Требуется постоянная диета и медикаментозное лечение.
Реактивным называют заболевание, в том случае, если приступ острого панкреатита проявляется вместе с началом болезней печени, желудка, двенадцатиперстной кишки, желчного пузыря.
Симптомы заболевания
При хронической форме у больного выявляются болезненные ощущения вверху живота. Болезненные ощущения могут чувствоваться в левом, реже правом подреберье. Появляются на фоне неправильного питания, употребления алкоголя. Боль может быть, как тупой, так и острой. А также появляются ощущение тошноты и приступы рвоты.
Для острой формы характерна следующая картина:
- внезапная, сильная боль вверху живота, доводящая до шока, может отдавать под левую лопатку,
- изнуряющая рвота,
- понос.
При реактивном панкреатите у больного появляются боли, режущие и тупые, носят опоясывающий характер. Во рту вкус желчи, также характерна рвота.
Что можно определить с помощью УЗИ
Всем больным с воспалением поджелудочной железы назначают ультразвуковое исследование. Его проводят и при остром, и при хроническом панкреатите, и при подозрении на заболевание.
УЗИ покажет, в каком состоянии находятся контуры и ткани железы:
- если контур расплывчатый, значит в поджелудочной происходят воспалительные изменения, начался отек. Но он может быть и свидетельством болезни желудка или двенадцатиперстной кишки,
- контур выпуклый, но при этом гладкий – на железе образовалась киста,
- неровные очертания характерны для панкреатита и новообразований,
- бугристые, размытые края говорят о раковых образованиях.
УЗ исследование также демонстрирует состояние ткани поджелудочной железы. У здорового человека она средней плотности. Если плотность увеличена, значит, разрослась соединительная ткань. Такое состояние характерно для хронического панкреатита, но может быть свидетельством возрастных изменений. На экране такие участки белого цвета.
При пониженной плотности ткани картинка на экране будет черной. Такое состояние характерно для острой формы панкреатита.
На каждой стадии заболевания контуры поджелудочной железы и ее структура видоизменяются. При первой стадии острой формы заболевания контурыподжелудочной железы размытые и неровные, плотность понижена, проток расширен.
На второй стадии возможно появление кисты или абсцесса. Контур при этом будет округлый, плотность тканей снижается.
При хроническом панкреатите контуры становятся нечеткими.Если в железе появились камни, контур приобретет округлое очертание, плотность в этом месте будет увеличена.
Киста и опухоль
Если на поджелудочной во время проведения УЗИ видно черное новообразование с ровными, хорошо очерченными краями – это свидетельство того, что в этих местах собралась жидкость (выросла киста) или собрался гной.
Раковые образования на железе выглядят черными или белыми пятнами. Это зависит от того, какой тип рака развивается в организме. Возможны смешанные случаи.
При аномалиях поджелудочной железы видны два панкреатических протока и расплывчатая структура, неравномерно пропускающая УЗ потоки.
Как подготовиться к УЗИ
Прежде всего, необходимо организовать правильное питание. Не употреблять продукты, способствующие газообразованию: газировка, сладости, бобовые, майонез, капуста и т. д. Газы раздувают петли кишечника, а те, в свою очередь, закрывают поджелудочную железу. Исследование может сорваться.
Чтобы уменьшить газообразование, уместно принять адсорбенты, поджелудочные ферменты, ветрогонные препараты.
На период подготовки к ультразвуковому исследованию, следует уменьшить потребление мяса и мясных продуктов, молочных изделий, рыбы. А еще следует:
- исключить алкогольные напитки,
- забыть о курении,
- можно принять лекарственные средства, которые уменьшают газообразование,
- последний прием пищи должен состояться за 6 – 8 часов (у детей за 3 часа) до начала исследования.
Когда УЗИ под запретом
Врач не назначит УЗИ, если есть аллергия на используемый гель или если жизнь пациента находится под угрозой. Когда состояние больного стабилизируется, можно будет проводить УЗ-исследование. Пациентам, у которых ожирение в третьей стадии, такую проверку не проводят, так как отсутствует хороший обзор.
При наличии ссадин и ран УЗИ также проводить не будут. Это объясняется тем, что невозможно получить хороший контакт. Как следствие – плохой обзор.
При проблемах с поджелудочной необходимо правильно и вовремя организовать лечение, пройти определенные лечащим врачом исследования. Полагаться на собственные силы и бабушкины средства – опасная игра со здоровьем.
1
Источник
Медицина / Диагностика / Диагностика (статья)
|
7-12-2018, 12:20
|
 https://medqueen.com/uploads/posts/2018-12/1544177458_post-100.jpgПериферический рак легкого развивается из эпителиальной ткани мелких бронхов, располагающихся в дистальных сегментах. Типичным местом локализации периферического рака являются верхние доли (S 1, 2) и нижняя доля S 6, однако, как и при центральном раке легких, злокачественный процесс может обнаруживаться в любом месте. Поэтому локализация опухоли не является дифференциально-диагностическим признаком.
https://medqueen.com/uploads/posts/2018-12/1544177458_post-100.jpgПериферический рак легкого развивается из эпителиальной ткани мелких бронхов, располагающихся в дистальных сегментах. Типичным местом локализации периферического рака являются верхние доли (S 1, 2) и нижняя доля S 6, однако, как и при центральном раке легких, злокачественный процесс может обнаруживаться в любом месте. Поэтому локализация опухоли не является дифференциально-диагностическим признаком.
Периферический рак легких имеет следующие формы:
- Узловая форма (см статью «Рентгенография: Рак легкого»)
- Полостная форма – образование с полостью. Внутренние контуры полости «бухтообразные» (неровные), толщина стенки неравномерная; наружные контуры образования «бугристые» (неровные). Также в полости может обнаруживаться горизонтальный уровень содержимого
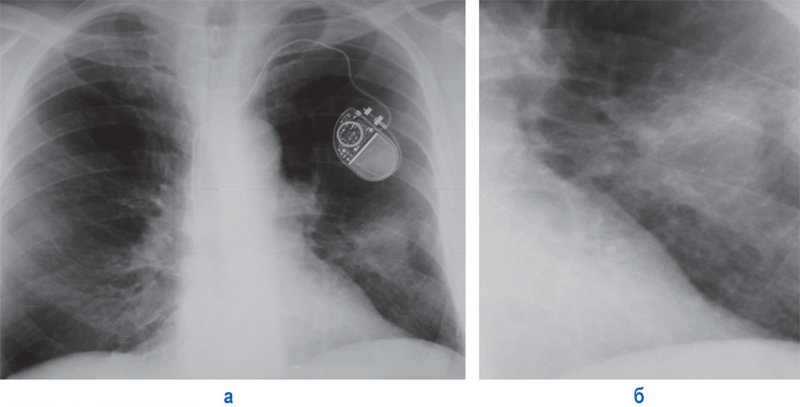
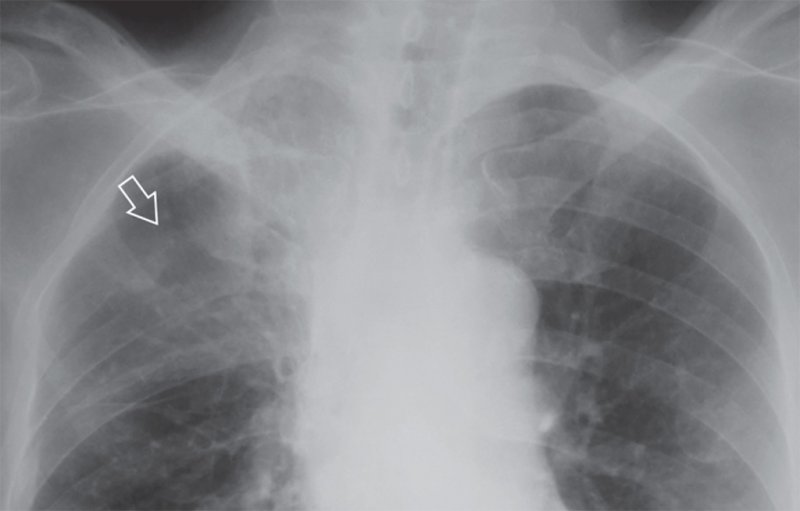
- Верхушечный рак (опухоль Панкоста) – новообразование в верхней доле, которое занимает область верхушки легкого (рисунок 1, 2). По мере роста опухоль разрушает ребра и позвонки, злокачественный процесс распространяется в средостение, прорастает в симпатический ствол и ветви шейного сплетения. К клиническим особенностями этой формы рака относятся: боль в плечевом поясе, которая иррадиирует (распространяется) в руку, отек руки, триада Горнера (птоз, миоз, энофтальм), также может быть поражение возвратного (проявляется осиплостью голоса) и диафрагмального нерва (релаксация диафрагмы). Нужно обратить внимание, что при этой форме рака без проведения рентгенологического исследования пациентам иногда ставят неверный диагноз (например, артроз плечевого сустава, остеохондроз и др) с последующим назначением неверного лечения
- Кортико-плевральная форма рака происходит из субплевральных отделов легкого. Образование имеет полуовальную форму, широким основанием прилегает к стенке грудной клетки. Опухоль имеет нечеткий, бугристый, лучистый внутренний контур со стороны легкого (иногда от тени легкого в легкое отходят грубые тяжи). По мере прогрессирования злокачественный процесс распространяется на прилежащую плевру, разрушает ребра и позвонки (то есть, рак распространяется преимущественно по направлению к грудной стенке; рисунок 1)
- Пневмониеподобная форма
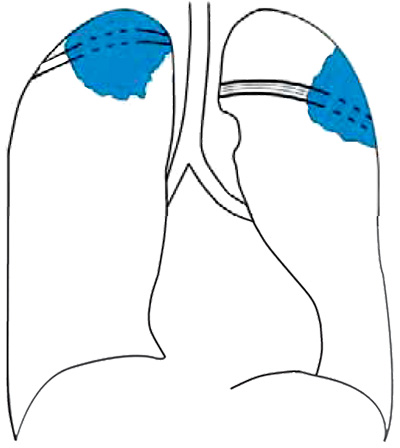
Рисунок 1. Верхушечный рак правого легкого и кортико-плевральный рак левого легкого с деструктивными изменениями ребер (схематическое изображение рентгенологической картины)
 Периферический рак легкого
Периферический рак легкого
Рисунок 2. Новообразование в верхней доле правого легкого по типу опухоли Панкоста (фрагмент рентгенограммы): в верхней доле правого легкого отмечается инфильтрация и снижение прозрачности, обусловленное гиповентиляцией. Определяется участок деструкции заднего отрезка IV ребра (см стрелка) – структура костной ткани разрежена, не дифференцируется кортикальный слой
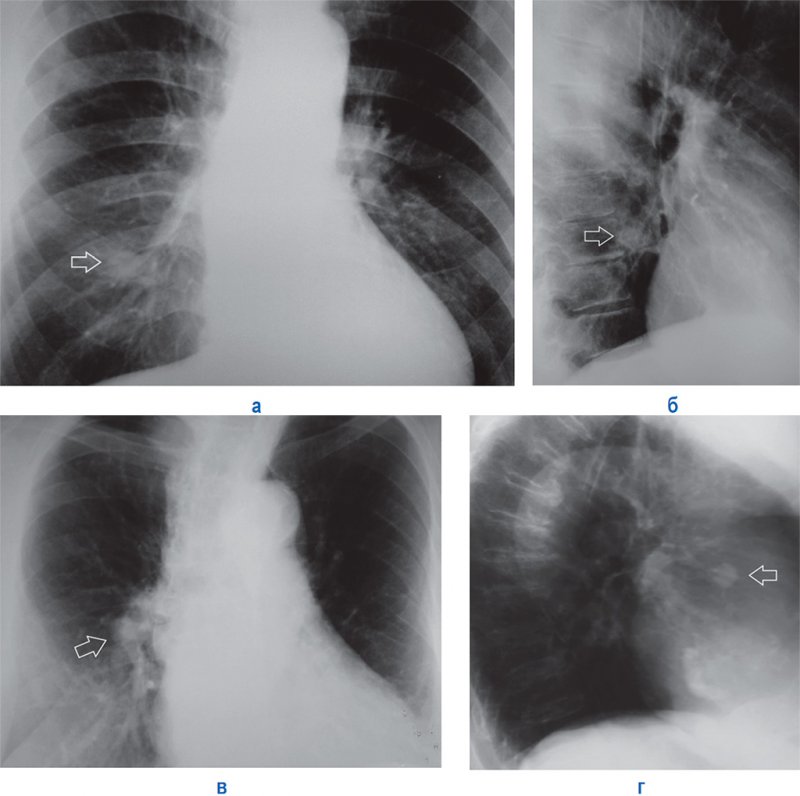
Рентгенологическая диагностика периферического рака легкого затруднительна, так как достаточно тяжело обнаружить небольшие периферические образования в легких, размером менее 1 см, тени которых имеют малую интенсивность и наслаиваются на изображения других структур (см рисунок 3).
 Периферический рак легкого
Периферический рак легкого
Рисунок 3. А – рентгенограмма в прямой проекции: тень небольшого образования овальной формы с ровным и четким контуром наслаивается на тень ребра (см стрелка). Б – рентгенограмма в правой боковой проекции: эта же тень в нижней доле (см стрелка). В, Г – рентгенограмма в прямой и правой боковой проекциях, выполненная у другого пациента: на снимке определяется образование округлой формы с четкими, несколько неровным контуром, которое наслаивается на тень корня справа (см снимок В, стрелка); на снимке Г эта же тень определяется в S 3 верхней доли. С помощью этих рентгенограмм невозможно точно определить характер выявленных образований, поэтому в рентгенологическом заключении указывают «периферическое образование легкого»
На начальных этапах развития, когда размеры новообразования до 2 см, на рентгенограмме определяется дополнительная тень небольшой интенсивности с неровными, нечеткими контурами, полигональной, неправильно-округлой, «амебовидной или «звездчатой» формы (см рисунок 4).
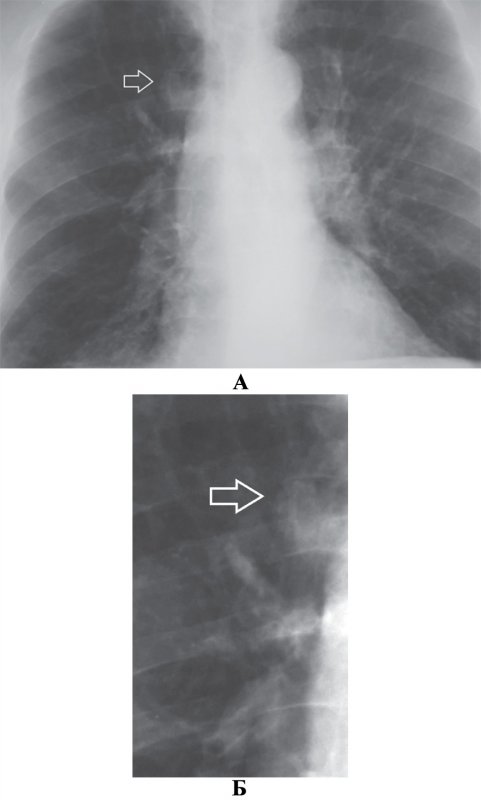 Периферический рак легкого
Периферический рак легкого
Рисунок 4. Периферический рак верхней доли правого легкого. А – рентгенограмма в прямой проекции: небольшая опухоль определяется как тень малой интенсивности неправильно-округлой формы (см стрелка), которая частично сливается с тенью заднего отрезка ребра. Б – увеличенный фрагмент рентгенограммы А
По мере развития опухоли, когда ее размеры увеличиваются до 2,5-3 см, тень на рентгенограмме начинает приобретать овальную, округлую форму, ее контуры становятся лучистыми, бугристыми (см рисунок 5, 6).
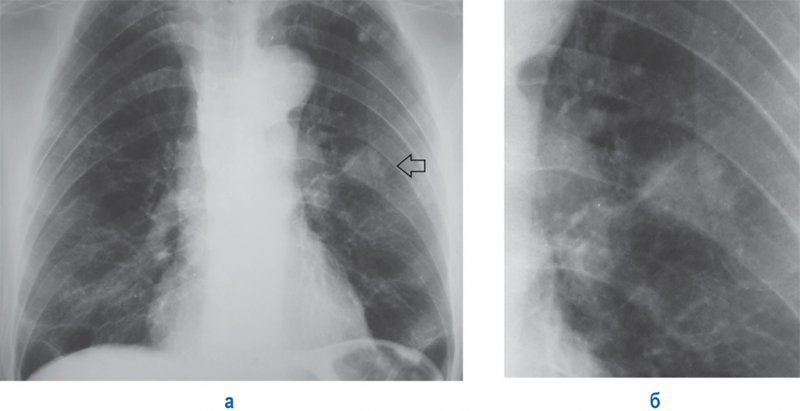 Периферический рак легкого
Периферический рак легкого
Рисунок 5. Периферический рак верхней доли слева. А – рентгенограмма в прямой проекции: в верхней доле левого легкого на уровне переднего отрезка III ребра определяется дополнительное образование; в верхней доле слева отмечаются посттуберкулезные изменения (кальцинированные очаги). Б – увеличенный фрагмент рентгенограммы А: видны бугристые, лучистые, не очень четкие контуры образования
 Периферический рак легкого
Периферический рак легкого
Рисунок 6. Периферический рак левого легкого. А – рентгенограмма в прямой проекции; Б – увеличенный фрагмент рентгенограммы А. На снимке определяются бугристые, местами нечеткие контуры образования
Одним из главных рентгенологических признаков периферического рака легкого является лучистость контуров тени, обусловленная лимфангитом. Иногда на контуре опухоли может обнаруживаться углубление, в которое входят сосуд и бронх – «вырезка Риглера». По мере роста опухоли интенсивность тени увеличивается, при этом за счет мультицентричного роста тень может быть неоднородной.
Если новообразование локализовано субплеврально или близко к междолевой плевре, на снимке может определяться небольшое втяжение локально утолщенной плевры по направлению к опухоли. Легочный рисунок вокруг опухоли может быть усилен и деформирован (ретикулярные тени), а по направлению к плевре и корню могут определяться линейные тени («дорожки»), обусловленные лимфангитом. Отметим, что эти изменения лучше определяются при проведении рентгеновской компьютерной томографии (РКТ).
Тень периферического рака может быть относительно правильной округлой формы с довольно ровными и четкими контурами (часто размером 2-3,5 см, а некоторые опухоли и при большем размере), поэтому дифференциальная диагностика с доброкачественными образованиями и одиночным метастазом может осложняться.
Ровные и четкие контуры выявленного образования в легких не являются абсолютным критерием доброкачественности образования!
По мере роста опухоли контуры тени становятся неровными, бугристыми (см рисунок 7). Если опухоль достигает размера 5 см и более, она, как правило, теряет правильную форму.
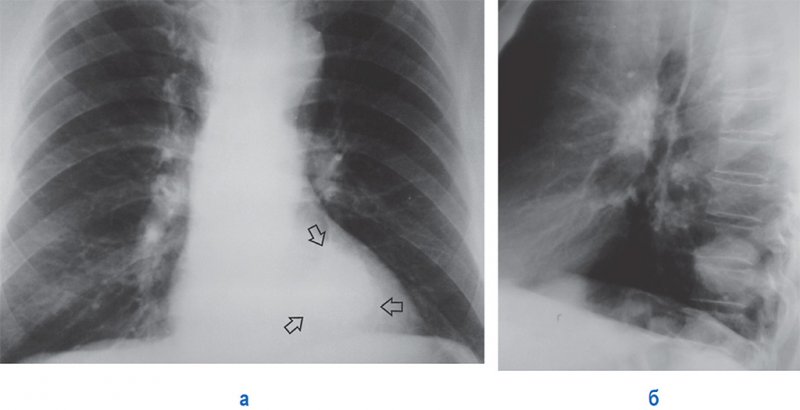 Периферический рак легкого
Периферический рак легкого
Рисунок 7. Периферическое образование в нижней доле левого легкого. А – рентгенограмма в прямой проекции: новообразование определяется за тенью сердца. Б – рентгенограмма в левой боковой проекции: в нижней доле отмечается новообразование с неровными четкими контурами. В таких случаях в первую очередь необходимо исключить одиночный метастаз и периферический рак легкого
При периферическом раке легкого возможен распад опухоли с формированием полости (как правило, такое происходит, если размеры новообразования более 4-5 см). В полости распада иногда может определяться горизонтальный уровень содержимого – это осложняет дифференциальную диагностику с абсцессом легкого. Отметим, что при периферическом раке легкого у больного отмечается не выраженная клиника острого воспаления. Рентгенологическая картина распада опухоли в легком характеризуется более толстыми, неравномерными по толщине стенки с «бухтообразными» внутренними контурами, полость, как правило, имеет неправильную форму. В отличие от абсцесса (на начальном этапе развития из-за перифокальной инфильтрации абсцесс имеет нечеткие («размытые») наружные контуры), наружные контуры опухоли более четкие, неровные (бугристые). При отграничении абсцесса от окружающей ткани его наружные контуры становятся более четкими, но относительно ровными (в отличие от злокачественного образования). В отличие от абсцесса (при котором толщина стенки полости уменьшается за счет отторжения некротических масс), при раке толщина стенок полости может оставаться без изменений на протяжении длительного периода времени. Также при абсцессе меняется легочная ткань (на рентгенограмме определяется перифокальная воспалительная инфильтрация), а при хроническом абсцессе – определяются фиброзные изменения.
По мере развития периферического рака и достижения больших размеров опухоли возникает осложнение – централизация. При централизации опухоль может прорастать сегментарный и долевой бронх, что вызывает нарушение бронхиальной проводимости и приводит к гиповентиляции и ателектазу соответствующего участка легкого (см статью «Рентгенография: Ателектаз»). Также периферический рак может метастазировать в легкие, в лимфоузлы корней легких и средостения, головной мозг, печень, надпочечники, кости.
Периферический рак требует дифференциальной диагностики с другими новообразованиями в легких – в первую очередь с доброкачественными опухолями и туберкулемами.
Туберкулема (туберкулома) – инкапсулированный участок казеозного некроза размером более 1 см, характерным местом локализации являются сегменты S 1, 2, 6; могут быть множественные туберкулемы. Наиболее типичный размер туберкулемы – 2-4 см, иногда встречаются туберкулемы более 4-5 см. Форма – овальная, округлая; контуры – как правило четкие и ровные (исключение – конгломератные туберкулемы, у которых полициклический контур). Для туберкулемы характерно обызветсвление (см статью «Рентгенография: Туберкулез легких», рисунок 17). В туберкулеме может образовываться распад, в результате которого формируется овальная или округлая полость (редко – серповидной или щелевидной формы) с ровным внутренним контуром. Такая полость располагается, как правило, в нижне-медиальном отделе туберкулемы (возле устья дренирующего бронхи). При распаде туберкулемы уровни жидкости обычно не образуются. Если туберкулема большая (более 3 см), полость распада может быть расположена в центре. В отличие от туберкулемы, для злокачественных новообразование небольших размеров (до 4-5) см распад не характерен. В легочной ткани, окружающей туберкулему, часто определяются фиброзные изменения и полиморфные очаги. Также при туберкулеме может выявляться «дорожка» к корню легкого (эта «дорожка» представляет собой «грубые» перибронхиальные тяжистые тени, которые обусловлены воспалением вокруг дренирующего бронха и характерны для туберкулем с распадом). Нужно отметить, что для туберкулемы не характерен быстрый рост и в динамике ее размер может уменьшаться.
Доброкачественные опухоли в легких на рентгенограмме определяются в виде образования правильной округлой формы с ровными (иногда волнистыми за счет дольчатости), четкими контурами. Размер доброкачественной опухоли в большинстве случаев составляет 0,5-3 см. Для доброкачественных новообразований нехарактерен процесс распада, рост таких опухолей медленный, окружающая легочная кань при этом не изменяется. Гамартома характеризуется образованием множественных кропноочаговых, «глыбчатых» кальцинатов (обызвествление по типу «попкорна»; рисунок 8). При проведении РКТ в гарматоме может определяться жировая ткань.
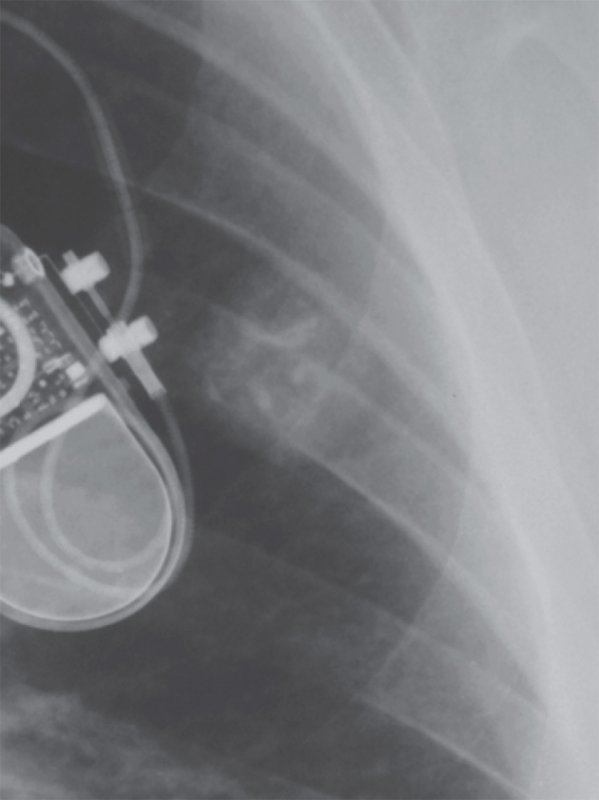 Гарматома легкого
Гарматома легкого
Рисунок 8. Гарматома легкого (фрагмент рентгенограммы, выполненной в прямой проекции). В структуре образования определяются «глыбчатые» кальцинаты. Контуры волнистые, четкие
Иногда в структуре периферического рака могут обнаруживаться кальцинаты, однако при раке они точечные (мелкие) или имеют нечеткие контуры (эти «аморфные» кальцинаты обнаруживаются при РКТ). Также кальцинаты могут обнаруживаться при периферическом раке легкого, если новообразование развивается на месте посттуберкулезных, рубцовых изменений.
Другие типы доброкачественной опухоли дифференцировать путем проведения лучевой диагностики на сегодняшний день невозможно. Однако, для таких опухолей характерны ровные, четкие контуры. Трудно дифференцировать доброкачественную опухоль от периферического рака, так как на определенном этапе развития он приобретает правильную округлую форму с четкими и ровными контурами. Размеры таких образований обычно составляют 2-3,5 см. Иногда и более крупное образование, обнаруженное на рентгенограмме, с ровным и четким контуром без полости распада может быть периферическим раком. Кроме этого, необходимо принимать во внимание возможность наличия в легких одиночных метастаз, рентгенологическая картина которых напоминает доброкачественные опухоли без обызвествления. В ряде случаев установить диагноз позволяет только биопсия.
Карциноид легкого – злокачественное нейроэндокринное образование в легком, которое продуцирует биологически активные вещества, способные вызывать бронхоспазм, диарею, приступы жара, ощущение прилива крови к верхней половине тела и др. Эта образование имеет разную степень злокачественности. Карциноид возникает, как правило, в возрасте до 50 лет, течение заболевания может проходить без клинической картины, или с такими симптомами, как одышка и кровохарканье. В зависимости от локализации карциноид легкого может быть центральным и периферическим, а от степени дифференцировки – типичный и атипичный (низкодифференцированный). Для периферического карциноида характерна тень овальной или округлой формы с ровным, четким контуром, диаметром до 3 см. В карциноиде могут обнаруживаться обызвествления. Типичная рентгенологическая картина карциноида легкого напоминает картину при доброкачественном образовании. Атипичный периферический карциноид имеет бугристые, лучистые контуры, которые на определенных участках нечеткие; могут определяться метастазы в легких, выпот в плевральной полости, увеличение внутригрудных лимфатических узлов. Очень трудно провести дифференциальную диагностику атипичного периферического карциноида с раком легкого. Центральный типичный карциноид вызывает нарушение проводимости в пораженном бронхе, что приводит к развитию пневмонии. Рентгенологическая картина атипичного центрального карциноида похожа на картину при центральном раке легкого (см статью «Рентгенография: Центральный рак легкого»).
С целью определения потенциальной злокачественности округлых новообразований в легких небольших размеров (до 3 см) для РКТ разработаны критерии. Отметим, что в зарубежной литературе образования таких размеров называют «одиночные очаговые образования легкого», тогда как в нашей стране очаговым образованием считается образование, размером до 1,2 см. Типичные размеры доброкачественных образования – до 2 см (очаговые образования до 5 мм оказываются злокачественными только в 5% случаев); их размер не увеличивается в течение минимум 2 лет. Доброкачественные образования имеют ровные, четкие контуры, в их структуре обнаруживаются «доброкачественные» («глыбчатые», либо диффузные или в виде капсулы) кальцинаты. Если в образовании обнаруживается полость, то ее стенка имеет небольшую толщину и ровные полости. При злокачественном процессе размер образование в динамике увеличивается, размеры превышают 2 см, контуры образования нечеткие и неровные. При злокачественном образовании формируется полость с толстыми стенками и неровными контурами; также при раке может определяться «аморфное» обызвествление. Кроме этого, при проведении дифференциальной диагностики необходимо учитывать данные анамнеза: возраст пациента (более 70 лет), вредные привычки (курение), кровохарканье, наличие онкологических заболевание и др. Также необходимо учитывать результаты других методов диагностики.
Обратим внимание на тот факт, что с помощью РКТ можно более точно провести дифференциальную диагностику периферических образований в легких – обнаружить в структуре новообразований «доброкачественные» обызвествления, жировую ткань (характерно для гамартом), достоверно определить кисты (заполненные жидкостью) и др. РКТ позволяет точно определить характер контуров образования и опознать признаки лимфангита на периферии опухоли, а также наличие и характер полостей распада. Также с помощью РКТ можно обнаружить признаки прорастания опухоли в плевру, средостение, костные структуры грудной клетки, определить увеличенные лимфатические узлы средостения.
Источник
