Неотложные состояния в пульмонологии отек легких


Отек легких – это патологическое состояние, которое возникает внезапно и сопровождается выпотеванием жидкости из капилляров в интерстициальную ткань легких и альвеолы. Эта патология приводит к нарушению газообмена и кислородному голоданию тканей и органов. Она проявляется тяжелым удушьем, кашлем (вначале сухим, а затем с обильным количеством розовой пенистой мокроты), одышкой и синюшностью кожных покровов. В случае неоказания неотложной помощи отек легкого может привести к летальному исходу.
Симптомы
 Отек легких может дебютировать с затрудненного дыхания и боли в грудной клетке.
Отек легких может дебютировать с затрудненного дыхания и боли в грудной клетке.
Отек легкого может провоцироваться физической нагрузкой, переходом тела из вертикального в горизонтальное положение или психоэмоциональным возбуждением. В некоторых случаях он может начинаться с предвестников: учащения дыхания, нарастающей одышки и покашливания с влажными хрипами.
По скорости развития отек легкого может быть:
- острым: развивается в течение 2-3 часов;
- молниеносным: смерть больного вызывается удушьем уже через несколько минут;
- затяжным: развивается на протяжении нескольких часов или суток.
В начале приступа у больного жидкость скапливается в интерстициальной ткани легких: интерстициальный отек легкого. Данное состояние сопровождается следующими симптомами:
- боль или чувство давления в груди;
- учащение дыхания;
- частое покашливание без отделения мокроты;
- возможно появление бронхоспазма;
- нарастающая одышка с затрудненным вдохом и выдохом;
- ощущение нехватки воздуха;
- тахикардия;
- повышение артериального давления;
- холодный липкий пот;
- резкая бледность;
- нарастающая слабость;
- усиленное потоотделение;
- тревожность.
Больной стремится занять вынужденное положение: сидит на кровати, свесив ноги, и упирается на вытянутые руки. При переходе жидкости в альвеолы и начале альвеолярного отека легкого состояние больного значительно ухудшается:
- одышка нарастает, дыхание становится клокочущим;
- усиливается удушье;
- кожа приобретает синюшно-серый оттенок;
- кашель усиливается;
- появляется пенистая розовая мокрота;
- вены на шее вздуваются;
- нарастает тахикардия (до 140-160 ударов в минуту);
- пульс становится слабым и нитевидным;
- возможно снижение артериального давления;
- больной испытывает страх смерти;
- появляется спутанность сознания;
- при отсутствии адекватной помощи больной может впасть в кому.
Во время приступа может происходить нарушение целостности дыхательных путей и наступать летальный исход.
После купирования приступа отека легких у больного могут развиваться тяжелые осложнения:
- пневмония и бронхит (из-за присоединения вторичной инфекции);
- нарушения мозгового кровообращения;
- сердечная недостаточность;
- кардиосклероз;
- сегментарные ателектазы;
- пневмофиброз;
- ишемические поражения органов и систем.
Доврачебная неотложная помощь
- При первых же признаках отека легкого больной или его окружение должны вызывать скорую помощь.
- Придать больному полусидячее или сидячее положение со спущенными вниз ногами.
- Обеспечить достаточный приток свежего воздуха, открыть окна и форточки, снять с больного стесняющую дыхание одежду.
- Постоянно следить за дыханием и пульсом.
- Измерить (при возможности) артериальное давление.
- Ноги больного опустить в горячую воду.
- Наложить на бедро жгут на 30-50 минут, после этого наложить его на другое бедро.
- Провести ингаляцию паров спирта (для взрослых 96%, для детей 30%).
- При давлении не ниже 90 мм. рт. ст. дать больному под язык таблетку Нитроглицерина.
- Дать больному принять таблетку Фуросемида (Лазикс).
Неотложная медицинская помощь
После прибытия бригады скорой помощи больному вводят внутривенно наркотический анальгетик (Морфин, Промедол), Лазикс и Нитроглицерин. Во время транспортировки в стационар выполняются следующие мероприятия:
- оксигенотерапия (при необходимости выполняется интубация трахеи и искусственная вентиляция легких);
-
 для устранения пены в состав ингаляционной смеси вводятся пеногасители (70-96% спирт или раствор Антифомсилана);
для устранения пены в состав ингаляционной смеси вводятся пеногасители (70-96% спирт или раствор Антифомсилана); - для предотвращения аспирации пеной используются электроотсосы;
- при сниженном артериальном давлении вводится Дофамин или Добутамин;
- при признаках бронхоспазма вводится Метилпреднизолон или Дексаметазон;
- при тромбоэмболии легочной артерии применяются антикоагулянты (Гепарин);
- при нитевидном пульсе больном водиться Эуфиллин и Атропин;
- при развитии мерцательной аритмии показано введение сердечных гликозидов (Строфантин К, Дигоксин, Коргликон);
- при высоком артериальном давлении выполняется введение Бензогексония, Пентамина или Арфонада.
Неотложная помощь и лечение в условиях стационара
Лечение отека легких в отделении срочной терапии проводится под постоянным наблюдением за показателями артериального давления, пульса и частоты дыхания. Введение большинства препаратов выполняется через катетер в подключичной вене. Схема лечения определяется для каждого больного индивидуально в зависимости от причин, вызвавших отек легких.
В комплекс лечения могут входить такие препараты и мероприятия:
- ингаляции увлажненного кислорода с пеногасителями (70-96% спирт или раствор Антифомсилана);
-
 ингаляции для устранения бронхоспазма с Беротеком или Сальбутамолом;
ингаляции для устранения бронхоспазма с Беротеком или Сальбутамолом; - наркотические анальгетики (Морфин, Омнопон) и нейролептики (Дроперидол);
- при необходимости выполняется кратковременный наркоз для устранения болевого синдрома Кетамином (в качестве премедикации вводится Диазепам или Реланиум) или Тиопенталом натрия;
- препараты нитратов: Глицерина тринитрат, Изосорбит динитрат;
- петлевые диуретики: Торасемид, Лазикс, Фуросемид;
- транквилизаторы: Реланиум, Диазепам, Сибазон;
- при мерцательной аритмии применяется сердечные гликозиды (Строфантин К, Дигоксин), Амиодрон и Добутамин;
- для выведения большого количества скопившейся в легких жидкости применяются высокие дозы Амброксола;
- при высоком артериальном давлении назначаются ганглиоблокаторы: Арфонад, Бензогексоний, Пентамин;
- при гипопротеинемии вводится свежезамороженная плазма;
- при высоком риске тромбообразования: Фраксипарин, Гепарин;
-
 при присоединении вторичной инфекции назначаются антибиотики: Имипенем, Левофлоксацин, Ципрофлоксацин, Таваник и др.;
при присоединении вторичной инфекции назначаются антибиотики: Имипенем, Левофлоксацин, Ципрофлоксацин, Таваник и др.; - при развитии бронхоспазма: Эуфиллин, Аминофиллин;
- сурфактанты: Куросурф, Альвеофакт, Сукрим, Экзосурф и др.
Во время лечения отека легких больной должен придерживаться диеты с ограничением поваренной соли, жидкости и жиров, полностью исключать респираторную и физическую нагрузку. После курса лечения основного заболевания пациент обязан находиться под амбулаторным наблюдением врача.
Источник
Лекция № 5. Неотложные состояния в пульмонологии
Острая дыхательная недостаточность – это патологическое состояние организма, при котором функция аппарата внешнего дыхания недостаточна для обеспечения организма кислородом и адекватного выведение углекислоты.
Нормальный дыхательный объем (ДО) составляет 500 мл (альвеолярная вентиляция – 350 мл, мертвое пространство 150 мл). Минутный объем вентиляции (МОВ) – 6–8 л. Потребление кислорода – 300 мл/мин. В выдыхаемом воздухе кислорода 16 %, во вдыхаемом – 21 %. Кислорода во вдыхаемой смеси должно быть не менее 20 %.
Причины острой дыхательной недостаточности: нарушение центральной регуляции дыхания или несоответствие между вентиляцией и кровотоком на уровне респиронов – конечных структурно-функциональных единиц легких. Передозировка наркотических веществ (ингаляционных), наркотических анальгетиков, острый отек головного мозга, нарушение мозгового кровообращения, опухоли головного мозга, уменьшение просвета дыхательных путей или полная их обструкция, западение языка, большое количество мокроты, особенно у больных с нагноительными заболеваниями легких (абсцесс, двусторонние бронхоэктазы), легочное кровотечение, рвота и аспирация, ларингоспазм и бронхоспазм.
При западении языка нужно ставить воздуховод или надежнее всего производить интубацию и искусственную вентиляцию. При скоплении мокроты необходимо заставлять больного отхаркивать ее. Если больной в бессознании, то производится санация дыхательных путей. У тяжелых больных производится обезболивание и активная санация. Производится катетеризация трахеи, бронхиального дерева и удаление содержимого.
1. Ларингоспазм
Ларингоспазм – это смыкание истинных и ложных голосовых связок. И в том и в другом случае обязательно применяют контролитики (эуфиллин). Если это не помогает необходимо ввести миорелаксанты короткого действия, произвести интубацию и перевести больного на ИВЛ. Миорелаксанты вызывают дыхательную недостаточность в послеоперационном периоде, если не проведена достаточная декураризация. Обычно производится антихолиноэстеразными препаратами (прозерин). К моменту экстубации необходимо убедиться, что восстановились сила и мышечный тонус (попросить поднять руку, сжать кисть, поднять голову).
При множественных переломах ребер часть грудной клетки при вдохе западает, развивается так называемое парадоксальное дыхание, поэтому необходимо восстановить каркас грудной клетки. Для этого больного необходимо интубировать, предварительно введя релаксанты, с дальнейшим переводом на ИВЛ (пока не будет восстановлена целостность грудной клетки).
К уменьшению функционирующей легочной паренхимы приводят: ателектаз, коллапс легкого, пневмонии, последствия оперативного вмешательства, пневмо-, гемо-, пиоторакс. Отличия ателектаза от коллапса: ателектаз – это обструкция в расправленном состоянии. Это состояние характеризуется наличием невентилируемого легко, через которое проходит половина циркулирующей крови, последняя не оксигенируется. В результате развивается острая дыхательная недостаточность. При коллапсе легкое сдавливается воздухом или жидкостью, находящимися в плевральной полости. При этом циркуляция крови по сдавленному легкому резко уменьшается, повышается кровообращение здорового легкого. Поэтому коллапс – не столь опасное осложнение в плане развития острой дыхательной недостаточности, как ателектаз. Перед операцией нужно оценить функцию неповрежденного легкого (раздельная спирография).
По стадии развития острая дыхательная недостаточность делится на:
1) дисфункцию;
2) недостаточность;
3) несостоятельность протезирования функции.
По скорости развития острая дыхательная недостаточность делится на:
1) молниеносную (развивается в течение минуты);
2) острую (развивается в течение несколько часов);
3) подострую (развивается в течение нескольких дней);
4) хроническую (длится годами).
Основные элементы интенсивной терапии острой дыхательной недостаточности: оксигенотерапия, дренажное положение больного, фибробронхоскопия, трахеостомия, интубация и ИВЛ, бронходилятация, гормонотерапия, ГБО.
2. Тромбоэмболия легочной артерии
Тромбоэмболия легочной артерии (ТЭЛА) – это закупорка главного или среднего ствола, мелких сосудистых стволов легочной артерии, приводящая к росту давления в малом круге кровообращения, правожелудочковой недостаточности.
Предрасполагающие факторы
Заболевания сердечно-сосудистой системы – атеросклероз, ревмокардит, ревмопороки, септический эндокардит. Заболевания вен нижних конечностей, патология органов и сосудов малого таза. Послеоперационные ТЭЛА в особенности требуют пристального внимания. Наиболее часто эмболия развивается при операциях на: сосудах нижних конечностей, мочевом пузыре, женских половых органах, предстательной железе, костях таза и тазобедренном суставе. Существенное значение имеют изменения в системе гемостаза, спонтанного фибринолиза, ретракции и организации венозных тромбов. Наибольшему риску также подвержены больные с онкологическими заболеваниями, ожирением, недостаточностью кровообращения, вынужденные по различным причинам длительно соблюдать постельный режим.
Клиническая классификация ТЭЛА
По форме: тяжелая, среднетяжелая и легкая.
По течению: молниеносная, острая, рецидивирующая.
По уровню поражения легочной артерии: ствол или главные ветви, долевые (сегментарные) ветви, мелкие ветви.
Клиника и диагностика
Клиническое течение ТЭЛА достаточно вариабельно. Наиболее частыми симптомами являются внезапно появившаяся одышка (ЧДД варьирует от 30 и до более чем 50 в минуту), учащенное дыхание, бледность, чаще цианоз, набухание шейных вен, тахикардия, артериальная гипотензия (вплоть до шока), загрудинные боли, кашель и кровохарканье. При аускультации нередко определяется усиление II тона над легочной артерией.
Рентгенологические признаки – увеличение размеров проксимальных отделов легочной артерии, обеднение периферического рисунка, а также поднятие купола диафрагмы.
На ЭКГ может выявляться перегрузка правых отделов (легочное сердце):
1) появление зубцов Q при одновременном увеличении амплитуды зубцов R и S (синдром QS);
2) поворот сердца вокруг продольной оси правым желудочком вперед (смещение переходной зоны к левым грудным отведениям);
3) подъем сегмента ST с отрицательным зубцом Т в отведениях III, аVF, V1—V3;
4) появление или увеличение степени блокады правой ножки пучка Гиса;
5) высокий заостренный «легочный» зубец Р с отклонением его электрической оси вправо;
6) синусовая тахикардия или тахисистолическая форма мерцания предсердий.
Эхокардиография позволяет обнаружить острое легочное сердце, определить выраженность гипертензии малого круга кровообращения, оценить структурное и функциональное состояние правого желудочка, обнаружить тромбоэмболы в полостях сердца и в главных легочных артериях, визуализировать открытое овальное окно, которое может влиять на выраженность гемодинамических расстройств и являться причиной парадоксальной эмболии. Вместе с тем, отрицательный результат эхокардиографии ни в коей мере не исключает диагноза легочной эмболии.
Наиболее информативный метод диагностики – ангиография легочной артерии.
В профилактических целях используют антикоагулянты в послеоперационном периоде. Доза гепарина составляет 10 000 ЕД в сутки (по 2 500 ЕД 4 раза). При наличии противопоказаний антикоагулянты не назначают. К противопоказаниям относятся: тяжелые повреждения головного мозга; онкопатология с потенциальной возможностью развития кровотечения; тромбоцитопения; туберкулез легких; тяжелые хронические заболевания паренхимы печени и почек с функциональной недостаточностью.
Лечение
Антикоагулянтная терапия. Антикоагулянты позволяют предотвратить вторичное тромбообразование в легочном сосудистом русле и прогрессирование венозного тромбоза. Целесообразно широкое использование низкомолекулярных гепаринов (дальтепарин, эиоксапарин, фраксипарин), которые в сравнении с обычным нефракционированным гепарином реже дают геморрагические осложнения, меньше влияют на функцию тромбоцитов, обладают более продолжительным действием и высокой биодоступностью.
Тромболитическая терапия. При массивной ТЭЛА тромболитическая терапия показана и оправдана в тех случаях, когда объем поражения сравнительно невелик, но легочная гипертензия выражена. Чаще всего используют стрептокиназу в дозе 100 000 ЕД в 1 ч. Но следует помнить о тяжелых аллергических реакциях. Продолжительность тромболизиса обычно составляет 2–3 суток. Урокиназа и альтеплаза лишены антигенных свойств, но имеют высокую стойкость.
Хирургическое лечение. Эмболэктомия показана больным с тромбоэмболией легочного ствола или обеих главных его ветвей при крайне тяжелой степени нарушения перфузии легких, сопровождающейся резко выраженными гемодинамическими расстройствами. Все манипуляции по удалению эмболов после пережатия полых вен должны продолжаться не более 3 мин, так как этот интервал является критическим для больных, операцию которым проводят в условиях тяжелой исходной гипоксии. Оптимальным является выполнение эмболэктомии в условиях искусственного кровообращения, используя чрезстернальный доступ.
3. Бронхиальная астма
Бронхиальная астма – это заболевание, в основе которого лежит хроническое воспаление дыхательных путей с аутоиммунным компонентом, сопровождающееся изменением чувствительности и реактивности бронхов, проявляющееся приступом или статусом удушья, при постоянных симптомах дыхательного дискомфорта, на фоне наследственной предрасположенности к аллергическим заболеваниям.
Классификация
Классификация бронхиальной астмы следующая.
1. Этапы развития астмы:
1) биологические дефекты у практически здоровых людей;
2) состояние предастмы;
3) клинически выраженная астма.
2. Клинико-патогенетические варианты:
1) атопический;
2) инфекционно-зависимый;
3) аутоиммунный;
4) дисгормональный;
5) нервно-психический;
6) аспирированный;
7) первично измененная реактивность бронхов.
3. Тяжесть течения болезни:
1) легкое;
2) средней тяжести;
3) тяжелое.
4. Фазы течения:
1) обострение;
2) нестабильная ремиссия;
3) стойкая ремиссия (более 2 лет).
5. Осложнения:
1) легочные – ателектаз, пневмоторакс, острая легочная недостаточность;
2) внелегочные – легочное сердце, сердечная недостаточность.
6. По этиологии:
1) атопическая (экзогенная, аллергическая, иммунологическая);
2) неатопическая (эндогенная, неиммунологическая).
Клинические критерии степени течения БА приведены в таблице 2.
Таблица 2
Клинические критерии оценки степени тяжести течения БА


Астматический статус
Астматический статус – это некупирующийся приступ бронхиальной астмы, характеризующийся острой обструктивной дыхательной недостаточностью в течение суток. Основные отличительные признаки астматического статуса: отсутствие эффекта от обычной бронходилятирующей терапии и непродуктивный изнурительный кашель.
Классификация астматического статуса приведена в таблице 3.
Таблица 3
Классификация астматического статуса (Сорокина Т. А., 1987)
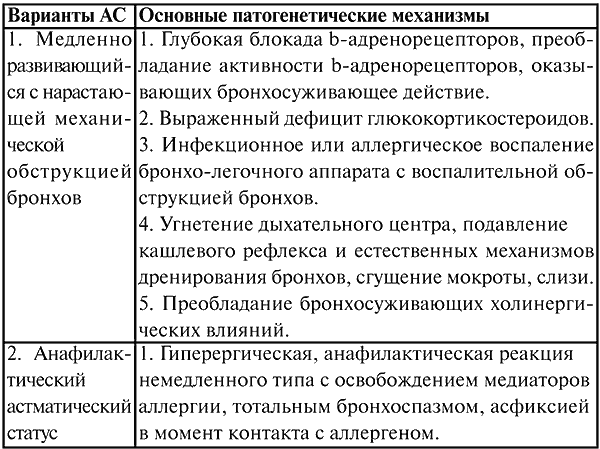

АС характеризуется тяжелой одышкой экспираторного характера с участием в акте дыхания вспомогательной мускулатуры грудной клетки и передней брюшной стенки, сопровождается изменением цвета кожных покровов – бледность, гиперемия, цианоз. Кожа может быть сухой и горячей или холодной и влажной. Характерно тахипноэ, частота дыхания обычно более 30 в 1 мин.
Аускультативно выслушивается музыкальный звук, связанный с прохождением воздуха через суженые бронхиолы. При прогрессировании процесса возникает хорошо известный феномен «немых зон» легких, который свидетельствует о бронхообструкции данной области легких. Характерны тахикардия, повышение АД и минутного объема сердца (МОС). Выражено снижение систолического АД при вдохе. Развивается дегидратация и гиповолемия. Потеря жидкости происходит главным образом через дыхательные пути и кожу. Объем циркулирующей крови (ОЦК) обычно уменьшен в среднем на 10 % и очень редко повышен. Значительно возрастают вязкость крови и гематокрит до 0,50—0,60, что создает реальную угрозу легочной тромбоэмболии и требует назначения гепарина. Концентрация белков повышена, общая дегидратация проявляется жаждой, сухостью языка, повышением осмоляльности плазмы, олигурией. Центральное венозное давление (ЦВД) снижено до 2–5 см вод. ст. Гиповолемия предрасполагает к коллапсу, что особенно важно при переводе больных на ИВЛ. Вначале появляется возбуждение, затем психические нарушения и «дыхательная паника», которая связана с чувством нехватки воздуха. В дальнейшем наступает раздражительность, спутанность сознания, заторможенность (вплоть до ступора и комы). Развивается дыхательный ацидоз.
Неотложная терапия астматического статуса
Оксигенотерапия. Проводится ингаляция увлажненного О2 через носовые катетеры или через маску со скоростью 1–2 л/мин.
Адреналин стимулирует a1-, b1– и b2-адренергических рецепторов, расширяет бронхи и уменьшает сопротивление дыхательных путей. Его вводят подкожно: при массе тела меньше 60 кг – 0,3 мл, при массе от 60 до 80 кг – 0,4 мл, при массе более 80 кг – 0,5 мл. Эуфиллин ингибирует фосфодиэстеразу, что способствует накоплению цАМФ и снятию бронхоспазма. При назначении эуфиллина следует учитывать противопоказания, к которым относятся курение и детский возраст, сердечная недостаточность и острый коронарный синдром, хронические заболевания легких, печени и почек.
При АС нагрузочная доза эуфиллина составляет 3–6 мг/кг, ее вводят в течение 20 мин внутривенно капельно. Затем осуществляют поддерживающую капельную инфузию препарата из расчета 0,6 мг/кг в 1 ч для больного без сопутствующей патологии, 0,8 мг/кг в 1 ч для курящего, 0,2 мг/кг в 1 ч при застойной сердечной недостаточности, пневмонии, заболеваниях печени и почек, 0,4 мг/кг в 1 ч при тяжелых хронических заболеваниях легких.
Эффект кортикостероидной терапии связан с подавлением воспаления дыхательных путей и повышенной чувствительностью к b-адренергическим средствам. Чем тяжелее АС, тем больше показаний для немедленной терапии кортикостероидами. Необходимо первоначально ввести высокую дозу кортикостероидов. Минимальная доза – 30 мг преднизолона или 100 мг гидрокортизона, или 4 мг дексаметазона (целестона). Если терапия неэффективна, дозу увеличивают. Не реже чем через каждые 6 ч вводят соответствующие эквивалентные дозы этих препаратов. Большинству больных показана ингаляционная терапия b-адреномиметиками; (фенотерол, алупент, сальбутамол). Исключения составляют случаи лекарственной передозировки симпатомиметиков.
Если проводимая терапия не дает эффекта, показано внутривенное введение b-адреномиметиков, например изопротеренола, разведенного в 5 %-ном растворе глюкозы. Противопоказаниями служат заболевания сердца (коронарокардиосклероз, инфаркт миокарда), выраженная тахикардия и симптомы тахифилаксии, пожилой возраст. Скорость введения изопротеренола составляет 0,1 мкг/кг в 1 мин до появления тахикардии (ЧСС 130 в 1 мин или несколько больше).
Инфузионная терапия является важнейшим компонентом лечения АС, направленным на восполнение дефицита жидкости и ликвидацию гиповолемии, общий объем инфузионной терапии 3–5 л в сутки. Гидратацию осуществляют введением растворов, содержащих достаточное количество свободной воды (растворы глюкозы), а также гипо– и изотонических растворов электролитов, содержащих натрий и хлор. Показателями адекватной гидратации служат прекращение жажды, влажный язык, восстановление нормального диуреза, улучшение эвакуации мокроты, снижение гематокрита до 0,30—0,40.
Наркоз фторотаном может быть использован при лечении тяжелого приступа астмы, не поддающегося обычной терапии.
Искусственная вентиляция легких. Показания к переводу больных с АС на ИВЛ должны быть очень строгими, так как она в этом состоянии часто вызывает осложнения и характеризуется высокой смертностью. В то же время ИВЛ, если ее проводят по строгим показаниям, является единственным методом, способным предотвратить дальнейшее прогрессирование гипоксии и гиперкапнии.
Показания к ИВЛ:
1) неуклонное прогрессирование АС, несмотря на интенсивную терапию;
2) нарастание рСО2 и гипоксемии, подтвержденное серией анализов;
3) прогрессирование симптомов со стороны ЦНС и кома;
4) нарастающее утомление и истощение.
Муколитики и отхаркивающие средства делятся на две группы.
1. Протеолитические ферменты (трипсин, химотрипсин) действуют, разрывая пептидные связи гликопротеидов, уменьшая вязкость и эластичность мокроты. Они эффективны при слизистой и гнойной мокроте, оказывая противовоспалительный эффект, но могут вызывать кровохарканье и аллергические реакции.
2. Производные цистеина стимулируют секреторную активность в мерцательном эпителии трахеобронхиального дерева (мукосольван, мукомист), применяются в виде аэрозоля 20 %-ного раствора по 2–3 мл 2–3 раза в сутки.
Источник
