Неотложные мероприятия при отеке легких

Отек легких – это патология, при которой межклеточная жидкость из кровеносных сосудов выпотевает в легочную ткань и альвеолы. При этом в организме нарушается газообмен. В составе крови происходят изменения: повышается уровень углекислого газа. Человек начинает испытывать кислородное голодание, происходит угнетение функций нервной системы. Если вовремя не оказана врачебная помощь при отеке легких, наступает летальный исход.
Эта состояние делится на два вида:
- мембраногенное, т. е. с резким повышением уровня проницаемости кровеносных сосудов;
- гидростатическое, т. е. связано с заболеваниями, повышающими давление в капиллярах.
Причины развития отека
Отек, который иногда называют сердечной астмой, может быть связан со следующими причинами:
- заболевания кровеносной системы, при которых кровь застаивается в малом круге кровообращения (любые болезни в стадии декомпенсации);
- передозировка лекарственными препаратами или наркотическими веществами;
- формирование тромба в легочной артерии;
- отравление ядовитыми веществами или токсичными газами;
- патологии почек, при которых снижается уровень белка в крови;
- заражение крови;
- воспаление легких;
- гипертонический криз;
- застой крови в правом круге кровообращения обычно связан с бронхиальной астмой, эмфиземой легких и иными заболеваниями органов дыхания;
- шоковое состояние, вызванное травмой;
- лучевая болезнь.
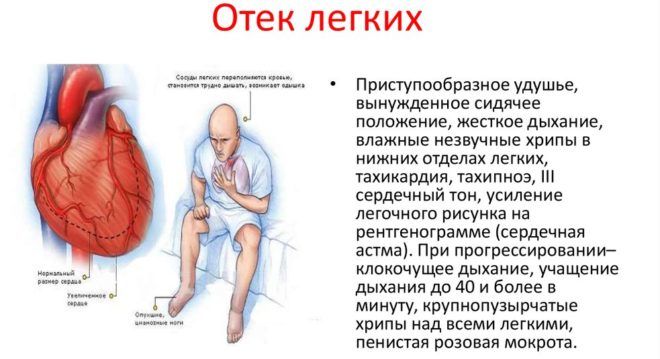
Симптоматика отека
Спровоцировать отек легких могут чрезмерные физические нагрузки, резкое изменение положения тела или сильный стресс. Когда патология только зарождается, человек ощущает одышку и хрипы в груди, учащается дыхание.
На начальном этапе жидкость собирается в интерстиции легких. Это состояние сопровождается следующими симптомами:
- сдавливающее чувство в груди;
- частый непродуктивный кашель;
- резкое побледнение кожных покровов;
- затрудненное дыхание;
- тахипноэ;
- ощущение тревоги и паники, возможна спутанность сознания;
- гипертония;
- учащенное сердцебиение;
- усиленное потоотделение;
- бронхоспастический синдром.
Когда жидкость попадает в альвеолы, начинается вторая стадия – альвеолярный отек легких. Больному резко становится хуже. Чтобы уменьшить боль, больной принимает сидячее положение, опираясь на вытянутые руки. Этот этап отека сопровождается следующими симптомами:
- сильный кашель;
- влажные и сухие хрипы;
- нарастание одышки;
- клокочущее дыхание;
- удушье усиливается;
- цианоз кожных покровов;
- вздутие шейных вен;
- сердцебиение учащается до 160 ударов в минуту;
- сознание спутано;
- артериальное давление падает;
- больной чувствует страх смерти;
- нитевидный и плохо прощупывающийся пульс;
- выделяется пенистая мокрота розового цвета;
- в случае отсутствия своевременной медицинской помощи – коматозное состояние.
Приступ может нарушить целостность дыхательных путей и привести к смерти пострадавшего.
Первая помощь при отеке
Человек с отеком легких нуждается в неотложной помощи. Необходимо совершить следующие действия:
- при первых же симптомах сердечной астмы вызвать скорую медицинскую помощь;
- помочь больному принять полусидячее или сидячее положение, при этом его ноги должны быть опущены;
- поставить ноги больного в таз с горячей водой;
- открыть окна, давая пострадавшему доступ к свежему воздуху, снять или расстегнуть тесную, мешающую дыханию, одежду;
- контролировать дыхание и пульс;
- если есть тонометр, измерить артериальное давление;
- если сердечное давление выше 90, дать человеку одну таблетку нитроглицерина сублингвально;
- наложить на ноги венозные жгуты, чтобы задержать в них венозную кровь и снизить нагрузку на сердце;
- жгуты накладываются на нижние конечности по очереди и могут находиться на них не более 20 минут;
- после нормализации давления внутривенно ввести пострадавшему диуретики (например, лазикс) для уменьшения количества жидкости в легких;
- провести ингаляции 96% (для детей 30%) водным раствором спирта, который обладает противовспенивающим действием.
После вышеперечисленных манипуляций требуется дождаться скорой помощи, которая купирует отек легких и доставит пациента в реанимацию. Там врачи определяют, что послужило причиной патологии, и дальнейшим лечением занимается доктор соответствующей специальности.
Неотложная медицинская помощь при отеке
Сразу после прибытия врачи скорой помощи должны ввести больному с отеком легких в вену наркотическое обезболивающее средство (Морфин, Промедол) для нормализации гидростатического давления в легочном круге кровообращения, диуретик и нитроглицерин. При транспортировке в больницу осуществляются следующие действия:
- пациента укладывают так, чтобы верхняя половина туловища была приподнята;
- при отсутствии диуретиков на нижние конечности накладываются турникеты, пульс на артериях должен сохраняться;
- проводится кислородотерапия (если требуется, больному вводится трубка в трахею и осуществляется искусственная вентиляция легких);
- в состав раствора для ингаляции должен входить пеногаситель (70–96% водный раствор этилового спирта), уменьшающий натяжение экссудата;
- через каждые 30–40 минут ингаляции больной должен 10 минут дышать чистым кислородом;
- чтобы удалить пену из верхних дыхательных путей, используется электроотсос;
- если в легочной артерии образовался тромб, используются антикоагулянты, разжижающие кровь;
- если у больного наблюдается мерцательная аритмия, ему вводят препарат из группы сердечных гликозидов;
- при тошноте, рвоте или тахикардии желудочков гликозиды применять нельзя;
- если отек легких вызван передозировкой наркотиков, используются лекарства, снижающие мышечный тонус;
- при диастолическом давлении больше 100 требуется 50 мкг нитроглицерина внутривенно;
- при бронхоспастическом синдроме пациенту дают Метилпреднизолон или Дексаметазон;
- если частота сердцебиения менее 50 ударов в минуту, используют Эуфиллин в сочетании с Атропином;
- если у пострадавшего бронхиальная астма, ему вводится стандартная доза пентамина или нитропруссида натрия.

Терапия при отеке легкого
Дальнейшая помощь при отеке легких должна проводиться врачами из реанимации или интенсивной терапии. Наблюдение за пульсом, давлением и дыханием должно проводиться постоянно. Все медикаментозные средства вводятся через катетер, вставленный в подключичную вену.
После того как отек купирован, начинается лечение патологии, которая его вызвала. Для лечения отека любого происхождения нужны антибиотики и противовирусная терапия.

Макролиды для лечения отека легкого
Заболевания дыхательной системы лечатся при помощи антибиотиков из группы макролидов и фторхинолонов, которые обладают отхаркивающим и противовоспалительным действием. Пенициллин применяется редко по причине его низкой эффективности. Совместно с антибиотиками назначаются иммуномодуляторы, воздействующие на иммунную систему и не допускающие повторного возникновения инфекции.
Если отек вызван интоксикаций, назначаются лекарства, снимающие симптомы и, если требуется, противорвотное средство. После диуретиков также необходимо восстановление водно-солевого баланса организма.
От тяжелой формы острого панкреатита избавляются медикаментами, угнетающими работу поджелудочной железы. В дополнение к ним прописываются ферментные препараты и средства, ускоряющие заживление очагов некроза.

Бронхолитики при бронхиальной астме
Приступы астмы снимают глюкокортикостероидами, бронхолитиками, и средства, разжижающие мокроту.
При циррозе печени прописывают препараты для ее защиты и тиоктовую кислоту.
Если причиной патологии стал инфаркт миокарда, требуются бета-адреноблокаторы, лекарства, препятствующие образованию тромбов, и ингибиторы ангиотензинпревращающего фермента.
Прогноз после сердечной астмы обычно благоприятный, но пациент должен в течение года проходить осмотр у лечащего врача.
Возможные осложнения после отека легких
При неграмотно оказанной первой помощи при отеке легких состояние человека может усугубиться и привести к осложнениям:

При отеке легкого дыхание угнетается
- патология может перейти в молниеносную форму, и медики не успеют вовремя оказать помощь;
- если вырабатывается слишком много пены, она перекрывает дыхательные пути;
- при отеке дыхание угнетается;
- давящие или сживающие болевые ощущения за грудиной могут стать причиной болевого шока;
- артериальное давление со значительной амплитудой падает, подвергая кровеносные сосуды огромной нагрузке;
- значительное повышение сердечного ритма, остановка кровообращения.
Видео по теме: Отеки лёгких
Источник

Отек легких – это патологическое состояние, которое возникает внезапно и сопровождается выпотеванием жидкости из капилляров в интерстициальную ткань легких и альвеолы. Эта патология приводит к нарушению газообмена и кислородному голоданию тканей и органов. Она проявляется тяжелым удушьем, кашлем (вначале сухим, а затем с обильным количеством розовой пенистой мокроты), одышкой и синюшностью кожных покровов. В случае неоказания неотложной помощи отек легкого может привести к летальному исходу.
Симптомы
 Отек легких может дебютировать с затрудненного дыхания и боли в грудной клетке.
Отек легких может дебютировать с затрудненного дыхания и боли в грудной клетке.
Отек легкого может провоцироваться физической нагрузкой, переходом тела из вертикального в горизонтальное положение или психоэмоциональным возбуждением. В некоторых случаях он может начинаться с предвестников: учащения дыхания, нарастающей одышки и покашливания с влажными хрипами.
По скорости развития отек легкого может быть:
- острым: развивается в течение 2-3 часов;
- молниеносным: смерть больного вызывается удушьем уже через несколько минут;
- затяжным: развивается на протяжении нескольких часов или суток.
В начале приступа у больного жидкость скапливается в интерстициальной ткани легких: интерстициальный отек легкого. Данное состояние сопровождается следующими симптомами:
- боль или чувство давления в груди;
- учащение дыхания;
- частое покашливание без отделения мокроты;
- возможно появление бронхоспазма;
- нарастающая одышка с затрудненным вдохом и выдохом;
- ощущение нехватки воздуха;
- тахикардия;
- повышение артериального давления;
- холодный липкий пот;
- резкая бледность;
- нарастающая слабость;
- усиленное потоотделение;
- тревожность.
Больной стремится занять вынужденное положение: сидит на кровати, свесив ноги, и упирается на вытянутые руки. При переходе жидкости в альвеолы и начале альвеолярного отека легкого состояние больного значительно ухудшается:
- одышка нарастает, дыхание становится клокочущим;
- усиливается удушье;
- кожа приобретает синюшно-серый оттенок;
- кашель усиливается;
- появляется пенистая розовая мокрота;
- вены на шее вздуваются;
- нарастает тахикардия (до 140-160 ударов в минуту);
- пульс становится слабым и нитевидным;
- возможно снижение артериального давления;
- больной испытывает страх смерти;
- появляется спутанность сознания;
- при отсутствии адекватной помощи больной может впасть в кому.
Во время приступа может происходить нарушение целостности дыхательных путей и наступать летальный исход.
После купирования приступа отека легких у больного могут развиваться тяжелые осложнения:
- пневмония и бронхит (из-за присоединения вторичной инфекции);
- нарушения мозгового кровообращения;
- сердечная недостаточность;
- кардиосклероз;
- сегментарные ателектазы;
- пневмофиброз;
- ишемические поражения органов и систем.
Доврачебная неотложная помощь
- При первых же признаках отека легкого больной или его окружение должны вызывать скорую помощь.
- Придать больному полусидячее или сидячее положение со спущенными вниз ногами.
- Обеспечить достаточный приток свежего воздуха, открыть окна и форточки, снять с больного стесняющую дыхание одежду.
- Постоянно следить за дыханием и пульсом.
- Измерить (при возможности) артериальное давление.
- Ноги больного опустить в горячую воду.
- Наложить на бедро жгут на 30-50 минут, после этого наложить его на другое бедро.
- Провести ингаляцию паров спирта (для взрослых 96%, для детей 30%).
- При давлении не ниже 90 мм. рт. ст. дать больному под язык таблетку Нитроглицерина.
- Дать больному принять таблетку Фуросемида (Лазикс).
Неотложная медицинская помощь
После прибытия бригады скорой помощи больному вводят внутривенно наркотический анальгетик (Морфин, Промедол), Лазикс и Нитроглицерин. Во время транспортировки в стационар выполняются следующие мероприятия:
- оксигенотерапия (при необходимости выполняется интубация трахеи и искусственная вентиляция легких);
-
 для устранения пены в состав ингаляционной смеси вводятся пеногасители (70-96% спирт или раствор Антифомсилана);
для устранения пены в состав ингаляционной смеси вводятся пеногасители (70-96% спирт или раствор Антифомсилана); - для предотвращения аспирации пеной используются электроотсосы;
- при сниженном артериальном давлении вводится Дофамин или Добутамин;
- при признаках бронхоспазма вводится Метилпреднизолон или Дексаметазон;
- при тромбоэмболии легочной артерии применяются антикоагулянты (Гепарин);
- при нитевидном пульсе больном водиться Эуфиллин и Атропин;
- при развитии мерцательной аритмии показано введение сердечных гликозидов (Строфантин К, Дигоксин, Коргликон);
- при высоком артериальном давлении выполняется введение Бензогексония, Пентамина или Арфонада.
Неотложная помощь и лечение в условиях стационара
Лечение отека легких в отделении срочной терапии проводится под постоянным наблюдением за показателями артериального давления, пульса и частоты дыхания. Введение большинства препаратов выполняется через катетер в подключичной вене. Схема лечения определяется для каждого больного индивидуально в зависимости от причин, вызвавших отек легких.
В комплекс лечения могут входить такие препараты и мероприятия:
- ингаляции увлажненного кислорода с пеногасителями (70-96% спирт или раствор Антифомсилана);
-
 ингаляции для устранения бронхоспазма с Беротеком или Сальбутамолом;
ингаляции для устранения бронхоспазма с Беротеком или Сальбутамолом; - наркотические анальгетики (Морфин, Омнопон) и нейролептики (Дроперидол);
- при необходимости выполняется кратковременный наркоз для устранения болевого синдрома Кетамином (в качестве премедикации вводится Диазепам или Реланиум) или Тиопенталом натрия;
- препараты нитратов: Глицерина тринитрат, Изосорбит динитрат;
- петлевые диуретики: Торасемид, Лазикс, Фуросемид;
- транквилизаторы: Реланиум, Диазепам, Сибазон;
- при мерцательной аритмии применяется сердечные гликозиды (Строфантин К, Дигоксин), Амиодрон и Добутамин;
- для выведения большого количества скопившейся в легких жидкости применяются высокие дозы Амброксола;
- при высоком артериальном давлении назначаются ганглиоблокаторы: Арфонад, Бензогексоний, Пентамин;
- при гипопротеинемии вводится свежезамороженная плазма;
- при высоком риске тромбообразования: Фраксипарин, Гепарин;
-
 при присоединении вторичной инфекции назначаются антибиотики: Имипенем, Левофлоксацин, Ципрофлоксацин, Таваник и др.;
при присоединении вторичной инфекции назначаются антибиотики: Имипенем, Левофлоксацин, Ципрофлоксацин, Таваник и др.; - при развитии бронхоспазма: Эуфиллин, Аминофиллин;
- сурфактанты: Куросурф, Альвеофакт, Сукрим, Экзосурф и др.
Во время лечения отека легких больной должен придерживаться диеты с ограничением поваренной соли, жидкости и жиров, полностью исключать респираторную и физическую нагрузку. После курса лечения основного заболевания пациент обязан находиться под амбулаторным наблюдением врача.
Источник
Левожелудочковая недостаточность – неотложная помощь при отеке легких
Неотложная помощь при отеке легких
Лечебные мероприятия при отеке легких направлены, прежде всего, на:
- а) снижение гидростатического давления в сосудах малого круга и уменьшения венозного притока к сердцу;
- б) уменьшение ОЦК и дегидратации легких;
- в) уменьшение проницаемости альвеолярно-капиллярных мембран;
- г) улучшение оксигенации тканей, восстановление проходимости дыхательных путей, коррекцию кислотно-основного состояния;
- д) ликвидации болевого синдрома и острых нарушений сердечного ритма;
- е) усиление сократительной способности миокарда и борьбу с бронхоспазмом.
Из средств, устраняющих болевой синдром, снижают гидростатическое давление в легочных сосудах и уменьшают венозный приток крови к сердцу, используют наркотические анальгетики и нейролептики. В частности, морфина гидрохлорид вводят подкожно, внутримышечно или внутривенно по 1 мл 1% раствора, дроперидол – внутривенно по 2-4 мл 0,25% раствора. При недостаточной эффективности морфин сочетают с фентанилом или дроперидолом или галоперидолом (1-2 мл 0,5% раствора внутривенно), или применяют комбинированный препарат таламонал (2-3 мл внутривенно или внутримышечно).
Когда непосредственной причиной отека легких является высокое АД, наиболее эффективные ганглиоблокаторы. Непременным условием безопасного их применения является постоянный контроль за АД. Дозу ганглиоблокаторов подбирают так, чтобы систолическое АД снизилось примерно на 30% по сравнению с исходным и не был менее 100 мм рт. ст.
Наиболее эффективными считают арфонад (5-10 мл 0,1% раствора внутривенно в 250-500 мл 5% раствора глюкозы с начальной скоростью 10-20 капель / мин, в дальнейшем скорость регулируют уровнем АД), гигроний (10 мл 0,1% раствора в 5% растворе глюкозы или 0,9% растворе натрия хлорида внутривенно со скоростью 30-40 капель / мин), пентамин (1 мл 5% раствора в 200 мл 5% раствора глюкозы со скоростью 10-15 капель / мин) и бензогексоний (по 0,5-1 мл 2,5% раствора в 30-40 мл изотонического раствора глюкозы или натрия хлорида струйно медленно).
Из вазодилататоров лучше применять нитроглицерин (1 таблетка сублингвально через 5-10 мин до снятия загрудинной боли) или тринитролонг (пластинку прижать к слизистой оболочке верхней десны). Нитроглицерин используется и внутривенно. Массивное венозное кровопускание (400-700 мл) также приводит к уменьшению притока крови к сердцу, однако к нему прибегают редко.
С целью снятия болевого синдрома, уменьшение объема циркулирующей крови и дегидратации легких вводят фуросемид (4-16 мл 1% раствора и более в 10-20 мл 0,9% раствора натрия хлорида в сутки) или кислоту Этакриновая (0,05 -0,1 г в 10-15 мл 0,9% раствора натрия хлорида или 5% раствора глюкозы). В менее острых случаях (интерстициальный отек легких) эти препараты можно назначать внутрь (фуросемид – 0,08-0,16 г, кислота этакриновая – 0,05-0,15 г).
Одним из наиболее простых и доступных методов уменьшения объема циркулирующей крови является наложение жгутов на конечности.
Для улучшения оксигенации тканей проводят постоянную ингаляцию кислорода со скоростью 10-15 л / мин через носовые катетеры, введенные до уровня ротоглотки (на глубину 8-10 см), или интубацию с последующей искусственной вентиляцией легких (при положительном давлении во время выдоха 100 – 150 мм вод. ст.). Создание положительного давления в конце выдоха затрудняет фильтрацию через альвеолярно-капиллярные мембраны и транссудацию жидкой части крови в просвет альвеол. Наиболее простым методом достижения дозированного сопротивления выдоха является осуществление больным последнего через трубку со стеклянным наконечником, который погружен в емкость с водой на глубину 5-10 см.
Для обеспечения доступа кислорода в легкие необходимо срочно восстановить проходимость верхних дыхательных путей – аспирация пены из полости рта и носоглотки с помощью различных отсосов. Для предупреждения образования и разрушения пены используют пеногасители: этиловый спирт (30-40% раствор – больным, находящимся в состоянии обморока, и 70-96% раствор – больным с сохраненной сознанием) наливают в увлажнитель кислорода вместо воды или антифомсилан (используется в виде ингаляции 1-3 мл 10% раствора в течение 10-25 мин).
При раздражающем действии испарений спирта концентрацию его уменьшают. В случае пенообразования и недостаточной эффективности проводимых мероприятий, следует считать целесообразным интратрахеальное (1-3 мл спирта) или внутривенное введение 5 мл 96% спирта, растворенного в 15 мл 5% раствора глюкозы.
При выраженном ацидозе вводят натрия гидрокарбонат (100-150 мл 4% раствора) под контролем кислотно-основного состояния крови. Осуществляют коррекцию электролитного состава согласно показателям ионограммы.
Для уменьшения проницаемости альвеолярно-капиллярных мембран используют антигистаминные средства – димедрол (1-2 мл 1% раствора внутримышечно или внутривенно капельно или струйно в 0,9% растворе натрия хлорида), супрастин (1-2 мл 2% раствора внутримышечно ) и глюкокортикоиды – преднизолона гемисукцинат (45-150 мг в 200 мл 0,9% раствора натрия хлорида) и др. Последний препарат показан и при наличии бронхоспастического компонента.
Сердечные гликозиды не является средствами экстренной помощи больным с отеком легких. Небольшие дозы строфантина (0,2-0,3 мл 0,05% раствора внутривенно медленно) целесообразно назначать при развитии отека легких на фоне хронической недостаточности кровообращения, особенно после его устранения, для стабилизации гемодинами-ки и профилактики рецидивов острой левожелудочковой недостаточности. Сердечные гликозиды не применяется у лиц с изолированным митральным стенозом, острым инфарктом миокарда, гипертонической болезнью и др..
Пароксизмальные нарушения сердечного ритма (мерцание и трепетание предсердий, суправентрикулярная и желудочковая тахикардия), ставшие причиной или пусковым механизмом недостаточности левого типа, нужно ликвидировать в порядке реанимационных мероприятий.
Часто используется электроимпульсную терапию после предварительного введения морфина, дроперидола и сибазона (по 1-2 мл 0,5% раствора внутривенно медленно). Для лечения трепетания можно применять надчасту эндокардиальных или через-пищеводную стимуляцию предсердий. При желудочковой тахикардии можно использовать конкурирующую электрокардиостимуляцию с частотой импульсов, на 10-15% ниже спонтанного ритма. При редком сердечном ритме показана электрокардиостимуляция.
Токсикология
96. Квалифицированная медицинская помощь включает проведение неотложных и отсроченных мероприятий.
неотложные мероприятия в период мнимого благополучия те же, что и при оказании первой врачебной помощи;
Неотложные мероприятия при отеке легких:
оксигенотерапия с ингаляцией паров спирта;
удаление отечной жидкости из дыхательных путей;
введение 100—200 мг α-метилпреднизолона внутривенно (каждые 4—6 ч);
введение 50 мл 5% раствора аскорбиновой кислоты внутривенно;
введение 2—4 мл 2% раствора фуросемида (лазикса) внутривенно;
введение 1000—1500 ЕД гепарина внутривенно (каждые 1—1,5 ч);
применение (α-адреноблокаторов (1—2 мл 0,25% раствора дроперидола, 1—2 мл 0,5% раствора галоперидола);
при признаках сердечной недостаточности – введение сердечных гликозидов (0,5 мл 0,05% раствора строфантина, 1 мл 0,06% раствора коргликона внутривенно);
введение 250—300 мл 5% раствора натрия гидрокарбоната внутривенно капельно.
отсроченные мероприятия:
назначение антибиотиков с профилактической целью (до 3 млн ЕД пенициллина, 0,2 г доксициклина в сутки);
применение витаминных препаратов.
После оказания квалифицированной медицинской помощи проводится эвакуация по назначению. Все пораженные тяжелой и средней степени подлежат лечению в ВПТГ; (в стадии развившегося токсического отека легких они нетранспортабельны). Пораженные легкой степени остаются для лечения на этапе квалифицированной медицинской помощи (в команде выздоравливающих отдельного медицинского батальона).
Состоявшие под наблюдением подлежат возвращению в строй при отсутствии через 24 ч симптомов поражения.
97. Специализированная медицинская помощь включает следующие мероприятия интенсивной терапии и реанимации:
при токсическом отеке легких – применение стероидных гор-монов (100–200 мг преднизолона внутривенно), мочегонных (фуросемид, лазикс при контроле количества электролитов крови), сердечных гликозидов (0,5 мл 0,05% раствора строфантина); для профилактики тромбоэмболии – гепарин 1000 – 1500 ЕД внутривенно каждый час; интубация трахеи и аспирация жидкости из трахеобронхиального дерева, длительная ингаляция кислорода с противовспенивающими средствами; искусственная вентиляция легких с положительным давлением в конце выдоха (8–15 см.вод. ст.);
при острой сосудистой недостаточности — трансфузионная терапия (400 мл полиглюкина внутривенно), вазопрессорные средства (1 мл 1% раствора мезатона или 1—2 мл 0,02% раствора норадреналина гидротартрата внутривенно капельно), стероидные гормоны (100 мг преднизолона внутривенно);
при острой сердечной недостаточности — сердечные гликозиды (0,5 мл 0,05% раствора строфантина внутривенно), α-адрено-блокаторы (1 мл 0,25% раствора дроперидола и т. п.), мочегонные.
Комплексное лечение состоит в обеспечении необходимого режима и условий размещения, проведении лечебного питания и медикаментозной терапии.
Режим для больных с отеком легких строго постельный. Обязательны согревание больного, размещение в отдельных палатах, не допускается контакт с больными острыми респираторными заболеваниями.
Диета в первые — вторые сутки голодная, потребление жидкости ограничивается; после третьих cyток — механически и химически щадящая диета.
В комплекс лечебно-восстановительных мероприятий в системе реабилитации пострадавших входят полноценное витаминизированное питание, применение иммуностимуляторов и средств, ускоряющих репаративные процессы, а также немедикаментозные воздействия — лечебная, особенно дыхательная физкультура, физиотерапевтические процедуры, электроакупунктурные методы и др.
5. отравляющие ВЕЩЕСТВА РАЗДРАЖАЮЩЕго действия
98. Раздражающими называют химические вещества, которые избирательно действуют на нервные окончания в тканях, сопровождается местными и рефлекторными реакциями. Одни из этих веществ сильнее действуют на слизистые оболочки глаз, вызывая жжение и резь в глазах, слезотечение, ощущение инородного тела (группа лакриматоров), другие — на носоглотку, верхние дыхательные пути и кожу (стерниты).
К раздражающим веществам относятся хлорацетофенон (CN), Си-Эс (CS), Си-Ар (CR), адамсит (DM).
CN
— CH-C
Рекомендации по неотложной помощи при отеке легких
(No Ratings Yet)
Loading.
Диагностика. Характерны: удушье, одышка, усиливающиеся в положении лежа, что вынуждает больных садиться; тахикардия, ак-роцианоз, гипергидратация тканей, ииспираторная одышка, су-
2. При нормальном артериальном давлении:
— выполнить п. 1;
— усадить больного с опущенными нижними конечностями;
— нитроглицерин, таблетки (лучше аэрозоль) по 0,4-0,5 мг под язык повторно через 3 мин или до 10 мг внутривенно медленно дробно или внутривенно капельно в 100 мл изотонического раствора натрия хлорида, увеличивая скорость введения с 25 мкг/мин до получения эффекта, контролируя артериальное давление;
— фуросемид (лазикс) 40-80 мг внутривенно;
— диазепам до 10 мг либо морфии по 3 мг внутривенно дробно до эффекта или достижения общей дозы 10 мг.
3. При артериальной гипертепзии:
— выполнить п. 1;
— усадить больного с опущенными нижними конечностями;
— нитроглицерин, таблетки (лучше аэрозоль) 0,4-0,5 мг под язык однократно;
— фуросемид (лазикс) 40-80 мг внутривенно;
— нитроглицерин внутривенно (п. 2) либо натрия нитропрус-сид 30 мг в 300 мл 5 % раствора глюкозы внутривенно капельно, постепенно увеличивая скорость вливания препарата с 0,3 мкгДкг X мин) до получения эффекта, контролируя артериальное давление, либо пентамин до 50 мг внутривенно дробно или капельно;
— внутривенно до 10 мгдиазепамалибо до 10 мг морфина (п. 2).
4. При умеренной (систолическое давление 75-90 мм рт. ст.)
гипотеизии:
— выполнить п. 1;
— уложить больного, приподняв изголовье;
— добутамин 250 мг в 250 мл изотонического раствора натрия хлорида, увеличивая скорость вливания с 5 мкгДкг х мин) до стабилизации артериального давления на минимально достаточной величине;
— фуросемид (лазикс) 40 мг внутривенно после стабилизации артериального давления.
5. При выраженной артериальной гипотензии:
— выполнить п. 1;
— уложить больного, приподняв изголовье;
— допамин 200 мг в 400 мл 5 % раствора глюкозы внутривенно капельно, увеличивая скорость вливания от 5 мкгДкг х мин) до стабилизации артериального давления на минимально достаточной величине;
— при невозможности стабилизации артериального давления — дополнительно иорадреналин гидротартрат 4 мг в 200 мл 5-10% раствора глюкозы, увеличивая скорость вливания от 0,5 мкг/мин до стабилизации артериального давления на минимально достаточной величине;
— при повышении артериального давления, сопровождающемся нарастающим отеком легких,— дополнительно нитроглицерин внутривенно капелыю (п. 2);
— фуросемид (лазикс) 40 мг внутривенно после стабилизации артериального давления.
6. Мониторировать жизненно важные функции (кардиомони-тор, пульсоксиметр).
7. Госпитализировать после возможной стабилизации состояния.
Основные опасности и осложнения:
— молниеносная форма отека легких;
— обструкция дыхательных путей пеной;
— депрессия дыхания;
— тахиаритмия;
— асистолия;
— ангинозная боль;
— невозможность стабилизировать АД;
— нарастание отека легких при повышении ЛД.
Примечание.
Под минимально достаточным артериальным Давлением следует понимать систолическое давление около 90 мм рт. ст. при условии, что повышение артериального давления сопровождаемся клиническими признаками улучшения перфузии органов и тканей.
Эуфиллин при кардиогенном отеке легких является вспомогатель a*5iW Cpe№Ts&Af в люжег&ыгь п&кззян Лрт/ £ронх&сн$зме ала выражен- Ной брадикардии.
Глюкокортикоидные гормоны используются только при респираторном дистресс-синдроме (аспирация, инфекция, гщнкреатит, вдыхание раздражающих веществ И Т. п).
Сердечные гликозиды (строфантин, дигоксин) могут быть назначены только при умеренной застойной сердечной недостаточности у больных с тахисистолической формой мерцания (трепетания) предсердий.
При аортальном стенозе, гипертрофической кардиомиопатии, тампонаде сердца нитроглицерин и другие периферические вазодилатато-ры относительно противопоказаны.
Эффективно создание положительного давления в конце выдоха.
Для профилактики рецидива отека легких у пациентов с хронической сердечной недостаточностью полезны ингибиторы АПФ.
Источник
