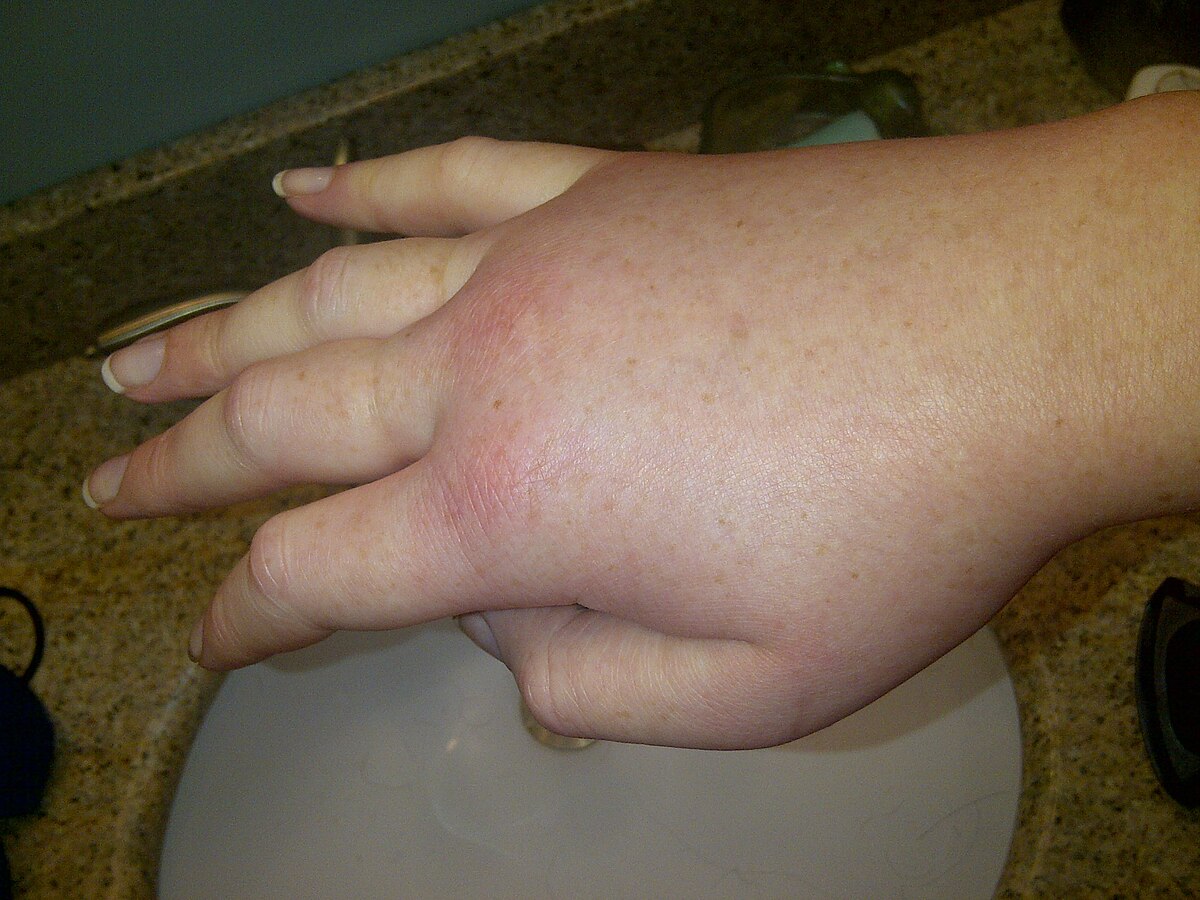
Наследственные отеки на лице
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 7 апреля 2017;
проверки требуют 25 правок.
Наследственный ангионевротический отёк (НАО) — редкое заболевание, связанное с количественной недостаточностью (тип НАО — 1) или недостаточной активностью (тип НАО — 2) C1-ингибитора (англ.)русск. системы комплемента человека, что приводит к неконтролируемым внутренним реакциям в крови и проявляется в виде отёков на теле. Чаще всего отеки возникают на руках, ногах, лице, в брюшной полости, а также в гортани.
Отек гортани часто затрудняет поступление воздуха в организм, что в свою очередь, может привести к удушью. Поэтому, в случае возникновения отека гортани, госпитализация обязательна. Отеки в брюшной полости сопровождаются острыми болями и сильной рвотой и также требуют госпитализации.
Патогенез[править | править код]
C1-ингибитор — высокогликозилированный белок сыворотки, синтезируемый в печени и угнетающий протеолитическую активность субкомпонентов Clr и Cls, предупреждая таким образом активацию С4 и С2 компонентов комплемента. Недостаточность C1-ингибитора приводит к неконтролируемой активации ранних компонентов комплемента. Причем в 15 % случаев концентрация С1-ингибитора остаётся в норме, а снижена только его функциональная активность. Определение причины дефицита имеет принципиальное значение для выбора метода лечения этого аутоиммунного заболевания.
Патогенез НАО сходен с патогенезом крапивницы и связан с дилатацией и повышением проницаемости сосудов (преимущественно венул) глубоких (в отличие от крапивницы) слоев дермы и подслизистого слоя, вызванной компонентами комплемента и кининами калликреин-брадикининовой цепи. Кроме того, эти вазоактивные пептиды вызывают спазм гладкой мускулатуры пищеварительного тракта и полых органов.
Типы НАО[править | править код]
Структура C1-ингибитора закодирована в 11-ой хромосоме, этот протеин является альфа-2-глобулином и вырабатывается преимущественно в гепатоцитах, хотя активированные моноциты, мегакариоциты, эндотелиальные клетки и фибробласты способны синтезировать его в небольших количествах. Существуют три типа НАО, фенотипически идентичные.
НАО 1-го типа[править | править код]
НАО 1-го типа (85 % случаев). Дефицит С1-ингибитора обусловлен нефункционирующим геном. Мутация заключается в разнообразных включениях или делециях одного или нескольких нуклеотидов в области гена, кодирующего С1-ингибитор. Мутация наследуется как аутосомно-доминантный, менделирующий признак, хотя приблизительно 25 % случаев НАО обусловлены спонтанной мутацией.
НАО 2-го типа[править | править код]
НАО 2-го типа (15 % случаев). У пациента вырабатывается нормальное или повышенное количество неправильно функционирующего С1-ингибитора. Обычная причина — точечная мутация в позиции Аргинин 444 локуса, который кодирует «реактивный центр» — активный связывающий/разделяющий участок молекулы. Не функционирующий С1-ингибитор не расходуется, что приводит к более высокой, чем в норме, концентрации в сыворотке крови.
НАО 3-го типа[править | править код]
НАО 3-го типа (распространённость неизвестна) — недавно описанное заболевание. Концентрация С1-ингибитора в плазме крови нормальная, механизм заболевания неизвестен и, вероятно, не связан с С1-ингибитором. До недавнего времени считалось, что этот тип НАО встречается только у женщин (характер родословных предполагает Х-сцепленный доминантный тип наследования), однако были выявлены семьи, в которых данный тип НАО был диагностирован и у мужчин.
Приобретенный ангионевротический отёк вследствие дефицита С1-ингибитора встречается у пожилых людей, часто ассоциирован с лимфопролиферативными заболеваниями, наличием антител к С1-ингибитору или с хронической инфекцией.
История НАО[править | править код]
Начало истории наследственного ангиоотека положил немецкий врач-терапевт и хирург, автор большого числа открытий и новшеств в области медицины Иренеус Квинке.
1882 — Иренеус Квинке впервые описывает отёк Квинке.
1888 — У. Осиер (W. Osier) наблюдает и описывает наследственную форму отека Квинке. Отеки периодически появляются у 24-летней женщины. Осиер обращает внимание на семейную форму данного заболевания, так как подобные симптомы наблюдались у пяти предшедствующих поколений семьи пациентки. Отек впервые описывается, как Наследсвенный ангионевротический отек.
1917 — Становится известно об аутосомно-доминантном характере заболевания
1963 — Donaldson и Evans описали причину этого заболевания как биохимический дефект — отсутствие ингибитора С1 (C1INH deficiency).
1986 — Было установлено, что этот генный дефект связан с хромосомой 11.
1972 — Caldwell впервые описал взаимосвязь дефицита ингибитора С1-эстеразы с лимфопролиферативными заболеваниями (приобретённый ангиоотек)
1987 — Alsenz, Bork и Loos обнаружили IgG1-антитела к ингибитору С1-эстеразы (приобретённый ангиоотек).
2000 — описаны эстрогензависимые отеки.
Лечение наследственного ангионевротического отёка[править | править код]
Лечение во время острых приступов наследственного ангионевротического отёка[править | править код]
Лечение должно быть начато настолько рано, насколько это возможно!
- Концентрат C1-ингибитора.
- нативный С1-ингибитор (выделенный из плазмы): Berinert, Cinryze (у подростков и взрослых), Cetor;
- рекомбинантный С1-ингибитор (получаемый из молока генномодифицированных кроликов): Rhucin.
- Антагонисты рецептора к брадикинину: инкатибант (только для взрослых, в педиатрии исследования продолжаются).
- Ингибитор калликреина: Kalbitor (Ecallantide)
- Свежезамороженная плазма, если нет возможности использовать препараты С1-ингибитора и другие современные лекарства.
Долгосрочная профилактика наследственного ангионевротического отёка[править | править код]
Долгосрочная профилактика требуется пациентам, если:
- частота обострений НАО более, чем одно обострение в месяц;
- когда-либо возникал отёк гортани;
- когда-либо требовалась интубация трахеи или госпитализации в отделение реанимации/интенсивной терапии;
- приступы НАО сопровождаются временной нетрудоспособностью или пропусками занятий более, чем 10 дней в год;
- из-за приступов НАО наблюдается значительное снижение качества жизни;
- у пациента существует какая-либо наркотическая зависимость;
- контакт пациента с центрами здравоохранения ограничен;
- у пациента происходит резкое развитие обострений НАО;
- если неэффективна т. н. on-demand therapy (терапия по требованию).
Для долгосрочной профилактики эксперты Международного Консенсуса по лечению НАО (2010) рекомендуют следующие группы препаратов:
- Т. н. «облегчённые» андрогены: Станозолол, Даназол, Оксандролон.
Эта группа препаратов достаточно эффективна, но обладает большим количеством серьёзных побочных эффектов. И, если для получения клинического эффекта (состояния контролируемости) необходима доза более 200мг/сутки (по Даназолу), то следует взвесить ожидаемую пользу и возможный риск развития побочных эффектов. - Ингибиторы фибринолиза (антифибринолитики): ε-аминокапроновая и Транексамовая кислоты.
Эти препараты могут быть эффективны для долгосрочной профилактики, но имеют многочисленные побочные эффекты, в связи с чем специалисты предпочитают назначению этой группы применение андрогенов, как более эффективных средств. - С-1 ингибитор
а) нативный (плазменный): Cinryze (у подростков и взрослых), Berinert, Cetor,
б) рекомбинантный: Rhucin, Ruconest — пока проходит клинические испытания для разрешения использования в качестве профилактического средства). Его эффективность показана в многоцентровых исследованиях.
Краткосрочная профилактика наследственного ангионевротического отёка[править | править код]
Рекомендована всем пациентам с НАО накануне медицинских, стоматологических манипуляций (в том числе и малых), перед действием стрессорных факторов (например, экзамен, собеседование и т. д.).
Применяются препараты, используемые для лечения обострений НАО. В случае наличия симптомов продромального периода (предвестников) может быть эффективной Транексамовая кислота или Даназол в течение 2-3 дней для предотвращения развития обострения.
Лекарственные препараты, применяемые для лечения и профилактики наследственного ангионевротического отёка[править | править код]
В настоящее время для лечения НАО рекомендованы и применяются на практике в различных странах следующие препараты:
- Инкатибант — антагонист рецептора B2 (англ.)русск.. Производитель: Shire Human Genetic Therapies (HGT).
- Berinert — концентрат C1-ингибитора. Производитель: CSL Behring.
- Cinryze — концентрат C1-ингибитора. Производитель: Viropharma.
- Cetor — концентрат C1-ингибитора. Производитель: Sanquin.
- Kalbitor — ингибитор Калликреина — Ecallantide (DX-88). Производитель: Dyax Corp.
- Ruconest — Рекомбинантный C1 ингибитор. Производитель: Swedish Orphan Biovitrum (Sobi).
- Rhucin — Рекомбинантный C1 ингибитор. Производитель: Pharming Group NV.
- Станозолол — анаболический стероидный препарат, производное андростана (дигидротестостерона). Торговые наименования: Winstrol (пероральный), Tenabol и Winstrol Depot (внутримышечный).
- Даназол — антигонадотропное средство, являющееся синтетическим андрогеном, полученным из этистерона. Торговые наименования: Даназол, Дановал, Данол, Danocrine.
- Оксандролон — анаболический стероидный препарат, получаемый на основе дигидротестостерона. Торговые наименования: Oxandrin, Anavar
- Транексамовая кислота — антифибринолитическое, противоаллергическое, противовоспалительное вещество. Торговые наименования: Транексам, Транексамовая кислота, Трансамча, Троксаминат, Экзацил
- Аминокапроновая кислота — лекарственное гемостатическое средство. Торговые наименования: Amicar, Поликапран (Polycapran), ε-Ahx, 6-aminohexanoic acid.
Лекарственные препараты, которых следует избегать при наследственном ангионевротическом отёке[править | править код]
Препараты этих типов могут провоцировать приступы НАО:
- Ингибиторы АПФ
- Эстрогенсодержащие контрацептивы
- Заместительная гормональная терапия
Международная организация пациентов НАО[править | править код]
В ноябре 2004 года, во Франции была зарегистрирована международная организация пациентов с недостаточностью C1-ингибитора HAEi[1].
Организация оказывает помощь специалистам НАО, а также национальным организациям и группам пациентов НАО по всему миру. Целью международной организации пациентов НАО является облегчение доступа к эффективной диагностике и лечению Наследственного ангионевротического отёка (отёка Квинке и других заболеваний, связанных с дефицитом ингибитора C1).
«Общество пациентов с Наследственным Ангионевротическим Отеком». (МОО «ОПНАО»).[править | править код]
В мае 2016 года, в России была зарегистрирована межрегиональная общественная организация «Общество пациентов с Наследственным Ангионевротическим Отеком».
Целью организации является объединение членов для объединения и консолидации пациентов с Наследственным Ангионевротическим Отеком, содействия в решении проблем лечения и профилактики заболевания, реабилитационного и санаторного лечения, предупреждения и снижения инвалидности, в том числе детей и подростков, страдающих Наследственным Ангионевротическим Отеком, содействия в организации получения ими необходимого образования, трудоустройства и социально-бытового обеспечения с учётом специфики заболевания.[2]
День НАО[править | править код]
16 мая — ежегодный международный день осведомленности о НАО. Мероприятия, приуроченные ко дню НАО и проводимые по всему миру, направлены на повышение знаний о заболевании в обществе и среди специалистов, ранней и более точной диагностике, эффективному лечению и профилактике — всему тому, что позволит пациентам НАО вести нормальный образ жизни. Дню НАО посвящён веб-сайт www.haeday.org.
Примечания[править | править код]
Ссылки[править | править код]
- www.hereditary-angioedema.org — Наследственный/врождённый ангиоотек (НАО), Hereditary Angioedema (HAE), Наследственный ангионевротический отек (НАО)
- www.haei.org — HAEI — International Patient Organization for C1-Inhibitor Deficiencies
- www.haeday.org — hae day 🙂
- https://facebook.com/groups/HAEinternational — международное facebook-сообщество « HAEI — International Patient Organization for C1 Inhibitor Deficiencies»
- www.allabouthae.com — американское сообщество врачей и пациентов НАО. На сайте можно проверить симптомы, составить генетическое дерево, задать вопрос специалисту, создать и вести свой дневник, делиться личными историями о болезни с другими пользователями сайта.
- www.haea.org — американское сообщество врачей и пациентов НАО. На сайте есть фотографии отеков (до и во время).
- www.immuno.health-ua.com/article/40.html — Наследственный ангионевротический отек — статья Л. В. Забродской
- www.op-nao.ru — Российская Межрегиональная общественная организация «Общество пациентов с Наследственным Ангионевротическим Отеком». (МОО «ОПНАО»).
- by.haei.org — Республиканское общественное объединение “Помощь пациентам НАО” (Беларусь)
Источник
Íàñëåäñòâåííûé àíãèîíåâðîòè÷åñêèé îòåê (ÍÀÎ) õðîíè÷åñêîå çàáîëåâàíèå, îòíîñÿùååñÿ ê ãðóïïå ïåðâè÷íûõ èììóíîäåôèöèòîâ ñ àóòîñîìíî-äîìèíàíòíûì íàñëåäîâàíèåì è íåïîëíîé ïåíåòðàíòíîñòüþ, ñâÿçàííîå ñ êà÷åñòâåííûì èëè êîëè÷åñòâåííûì ãåíåòè÷åñêè äåòåðìèíèðîâàííûì äåôåêòîì ãåíîâ, êîäèðóþùèõ ñèíòåç èíãèáèòîðà ýñòåðàçû êîìïîíåíòà êîìïëåìåíòà C1 (Ñ1inh), êîòîðîå ïðîÿâëÿåòñÿ â âèäå ðåöèäèâèðóþùèõ îòåêîâ (Î.) êîæè è ñëèçèñòûõ îáîëî÷åê äûõàòåëüíûõ ïóòåé, æåëóäî÷íî-êèøå÷íîãî (ÆÊÒ) è óðîãåíèòàëüíîãî òðàêòîâ. Ïåðâûå óïîìèíàíèÿ î ïîäîáíûõ Î. áûëè ñäåëàíû Ãèïïîêðàòîì â IV â. äî í. ý.
 íàñòîÿùåå âðåìÿ èçâåñòíû 3 ðàçëè÷íûõ äåôåêòà, êîòîðûå êëèíè÷åñêè íåðàçëè÷èìû:
-ïåðâûé â 8092% ñëó÷àåâ êîëè÷åñòâåííûé äåôèöèò Ñ1inh ïðè îïðåäåëåíèè èììóíîëîãè÷åñêèìè è ýíçèìàòè÷åñêèìè ìåòîäàìè ÍÀÎ I òèïà;
-âòîðîé â 15% ñëó÷àåâ ñòðóêòóðíûé äåôåêò ñî ñíèæåíèåì ôóíêöèîíàëüíîé àêòèâíîñòè ïðè íîðìàëüíîì èëè ïîâûøåííîì óðîâíå Ñ1inh ÍÀÎ II òèïà;
-òðåòèé â 15% ñëó÷àåâ ñòðóêòóðíî èçìåíåííûé Ñ1inh (ñ âîçìîæíûì ↑ êîíöåíòðàöèè â 3-4 ðàçà); îáðàçóþòñÿ àãðåãàòû ñ ãëîáóëèíàìè (èëè àëüáóìèíîì) ñûâîðîòêè êðîâè èëè àêòèâíîñòü Ñ1inh áëîêèðîâàíà àóòîàíòèòåëàìè ÍÀÎ III òèïà. Îñíîâíîé ìåõàíèçì àíãèîýäåìû ïðè ÍÀÎ ñâÿçàí ñ ýôôåêòàìè ìåäèàòîðîâ áðàäèêèíèíà, ãèñòàìèíà, ïðîèçâîäíûõ àðàõèäîíîâîé êèñëîòû, öèòîêèíîâ.
Ñ1-èíãèáèòîð âûñîêîãëèêîçèëèðîâàííûé áåëîê ñûâîðîòêè, ñèíòåçèðóåìûé â ïå÷åíè è óãíåòàþùèé ïðîòåîëèòè÷åñêóþ àêòèâíîñòü ñóáêîìïîíåíòîâ Clr è Cls, ïðåäóïðåæäàåò àêòèâàöèþ Ñ4- è Ñ2-êîìïîíåíòîâ êîìïëåìåíòà. Ñòðóêòóðà èíãèáèòîðà Ñ1 çàêîäèðîâàíà â õðîìîñîìå 11, ýòîò ïðîòåèí ÿâëÿåòñÿ a2-ãëîáóëèíîì è âûðàáàòûâàåòñÿ ïðåèìóùåñòâåííî â ãåïàòîöèòàõ, õîòÿ àêòèâèðîâàííûå ìîíîöèòû, ìåãàêàðèîöèòû, ýíäîòåëèàëüíûå êëåòêè è ôèáðîáëàñòû ñïîñîáíû ñèíòåçèðîâàòü åãî â íåáîëüøîì êîëè÷åñòâå.
Îñíîâíûìè ôóíêöèÿìè Ñ1-ýñòåðàçû ÿâëÿþòñÿ:
ïðåäîòâðàùåíèå ñïîíòàííîé àêòèâàöèè êëàññè÷åñêîãî êàñêàäà êîìïëåìåíòà;
ðåãóëèðîâàíèå àêòèâàöèè êàñêàäà ñâåðòûâàíèÿ êðîâè, ïðè èíãèáèðîâàíèè ôàêòîðîâ ñâåðòûâàíèÿ êðîâè XIa è XIIa;
èíãèáèðîâàíèå ïðåâðàùåíèÿ ïëàçìèíîãåíà â ïëàçìèí â ïðîöåññå ôèáðèíîëèçà;
èíãèáèðîâàíèå àêòèâèðîâàííîãî êàëëèêðåèíà â ðåàêöèÿõ êàëëèêðåèí-áðàäèêèíèíîâîé öåïè.
Ïðè äåôèöèòå Ñ1-èíãèáèòîðà óâåëè÷èâàåòñÿ ñîäåðæàíèå êàëëèêðåèíà, êîòîðûé, â ñâîþ î÷åðåäü, ïîâûøàåò îáðàçîâàíèå áðàäèêèíèíà. Íåäîñòàòî÷íîñòü Ñ1-èíãèáèòîðà ïðèâîäèò ê íåêîíòðîëèðóåìîé àêòèâàöèè ðàííèõ êîìïîíåíòîâ êîìïëåìåíòà. Ëîêàëüíûé äåôèöèò èíãèáèòîðà Ñ1 ïðèâîäèò ê íàðóøåíèþ ðåãóëÿöèè è ïîâûøåíèþ ïðîäóêöèè âàçîàêòèâíûõ ïåïòèäîâ è, ñîîòâåòñòâåííî, ê ðàçâèòèþ ëîêàëüíîãî îòåêà. Íåêîòîðûå êîíå÷íûå ïðîäóêòû ïåðå÷èñëåííûõ êàñêàäîâ, òàêèå êàê áðàäèêèíèí èëè êîìïîíåíòû êîìïëåìåíòà, ÿâëÿþòñÿ âàçîàêòèâíûìè ïåïòèäàìè, ñòèìóëèðóþùèìè ïîâûøåíèå ïðîíèöàåìîñòè êàïèëëÿðîâ è ýêñòðàâàçàöèþ ïëàçìû, à òàêæå ñïàçì ãëàäêîé ìóñêóëàòóðû ïèùåâàðèòåëüíîãî òðàêòà è ïîëûõ îðãàíîâ.  íàñòîÿùåå âðåìÿ îáñóæäàåòñÿ âåäóùàÿ ðîëü áðàäèêèíèíà â ðàçâèòèè ñèìïòîìîâ êîìïëåìåíòçàâèñèìûõ îòåêîâ.
Êðèòåðèè äèàãíîçà ÍÀÎ
1. Ïîëîæèòåëüíûé ãåíåòè÷åñêèé (ñåìåéíûé) àíàìíåç â 7080% ñëó÷àåâ (íà ïðîòÿæåíèè 3-4 è äàæå áîëåå ïîêîëåíèé), íî îòðèöàòåëüíûé íàñëåäñòâåííûé àíàìíåç íå ÿâëÿåòñÿ êðèòåðèåì èñêëþ÷åíèÿ äèàãíîçà ÍÀÎ.
2. Îñîáåííîñòè îòåêà (êàê îòëè÷èòü îò îòåêà Êâèíêå):
-áëåäíûé, î÷åíü ïëîòíûé, èìåþùèé ÷åòêóþ ãðàíèöó ñî çäîðîâîé êîæåé, çàõâàòûâàþùèé îò 3-4 ñì â äèàìåòðå äî áîëüøèõ ó÷àñòêîâ;
-áåç ãèïåðåìèè («õîëîäíûå îòåêè»), ñ ÷óâñòâîì «íàïðÿæåíèÿ», «ðàñïèðàíèÿ òêàíåé». Õàðàêòåðíû áîëåçíåííûå îòåêè ëèöà, òóëîâèùà, êîíå÷íîñòåé, íåðåäêî îäíîé è òîé æå ëîêàëèçàöèè («öèêëè÷íûå îòåêè»). Ïðè íàäàâëèâàíèè íà îòåê ÿìêè íå îñòàåòñÿ.
ÍÀÎ
3. ×åòêàÿ ñâÿçü îòåêà êîæè è/èëè ñëèçèñòûõ îáîëî÷åê, àáäîìèíàëãèé (áîëåé â æèâîòå) ñ òðèããåðàìè (ïðîâîöèðóþùèìè ôàêòîðàìè):
-ìåõàíè÷åñêîé òðàâìîé, èíòåíñèâíîñòü êîòîðîé ìîæåò áûòü ñàìîé ðàçíîé îò ëåãêîãî ñäàâëåíèÿ îäåæäîé èëè ëåãêîãî óøèáà è äî ïåðåëîìà êîñòè (â òîì ÷èñëå ñïîðòèâíûå è ïðîèçâîäñòâåííûå òðàâìû);
-âîçíèêíîâåíèå îòåêà ïîñëå ýêñòðàêöèè çóáà, õèðóðãè÷åñêèõ îïåðàöèé, äèàãíîñòè÷åñêèõ ìàíèïóëÿöèé èíâàçèâíîãî õàðàêòåðà. ×àñòî òàêèì ïàöèåíòàì ñòàâèòñÿ äèàãíîç àëëåðãèè íà ÂÑÅ àíåñòåòèêè, õîòÿ ïðè÷èíà îòåêà íåïîñðåäñòâåííî èíúåêöèÿ, íåâàæíî êàêèì ïðåïàðàòîì;
4. Âîçíèêíîâåíèå îòåêà êîæè è/èëè ñëèçèñòûõ îáîëî÷åê è àáäîìèíàëãèé ïðè èíòåíñèâíîé ôèçè÷åñêîé íàãðóçêå, îõëàæäåíèè, ïñèõîýìîöèîíàëüíîé ïåðåãðóçêå, íà ôîíå èíôåêöèîííûõ çàáîëåâàíèé, ìåíñòðóàöèé (÷àñòî äåáþò â ïîäðîñòêîâîì âîçðàñòå), ïðèåìå ïåðîðàëüíûõ êîíòðàöåïòèâîâ, âî âðåìÿ áåðåìåííîñòè.
5. Ëîêàëèçàöèÿ îòåêà: ÷àñòî â îáëàñòè äèñòàëüíûõ (êèñòè, ñòîïû) îòäåëîâ êîíå÷íîñòåé, âåðõíèõ äûõàòåëüíûõ ïóòåé (áîëåå 20% ñëó÷àåâ) è ÆÊÒ (áîëåå 40% ñëó÷àåâ).
6. Ñðîêè ðàçâèòèÿ è äèíàìèêà èçìåíåíèé îòåêà, òå÷åíèå çàáîëåâàíèÿ:
-îòåê ôîðìèðóåòñÿ íà ïðîòÿæåíèè íåñêîëüêèõ ÷àñîâ (îò 1 äî 36 ÷)
-ðåãðåññèÿ (ñàìîðàçðåøåíèå èëè ïîñëå ëå÷åíèÿ) â òå÷åíèå 1072 ÷ (ìàêñèìàëüíî äî 714 äíåé). Õàðàêòåðíû ðåìèññèè îò 710 äíåé äî 12 ìåñ, âîçìîæíû íåïðåðûâíûå àòàêè, à òàêæå ëàòåíòíîå (ñóáêëèíè÷åñêîå) òå÷åíèå.
7. Ðàçâèòèå êîëüöåâèäíîé ýðèòåìû (erithema annulare) áîëåå ÷åì â 50% ñëó÷àåâ.
8. Êðàïèâíèöà, ìåñòíàÿ ãèïåðåìèÿ è çóä íå õàðàêòåðíû.
9. Àáäîìèíàëãèè â ñî÷åòàíèè ñ àíãèîýäåìîé èëè èçîëèðîâàííî ïðè àòèïè÷íîì òå÷åíèè.
10. Ñèìïòîì «ãåîãðàôè÷åñêîãî æèâîòà» — ÷àñòî òàêèõ áîëüíûõ ìíîãîêðàòíî îïåðèðóþò ïî ïîâîäó îñòðûõ áîëåé â æèâîòå, óäàëÿþò àïïåíäèêñ, ÷àñòè êèøå÷íèêà, æåíñêèå ïîëîâûå îðãàíû (òðóáû, ÿè÷íèêè, ìàòêó)
11. Êà÷åñòâåííûé èëè êîëè÷åñòâåííûé äåôèöèò Ñ1inh â ìîìåíò ïðèñòóïà îòåêà è/èëè àáäîìèíàëãèè
12. Ñíèæåíèå Ñ4-, Ñ2-, C1-êîìïîíåíòîâ êîìïëåìåíòà â ïåðèôåðè÷åñêîé êðîâè (íàáëþäàåòñÿ íå âñåãäà). Ïðè ñíèæåíèè Ñ8, Ñ9 âîçìîæíî áîëåå òÿæåëîå òå÷åíèå.
13. Ïåðèôåðè÷åñêàÿ ýîçèíîôèëèÿ, ↑ îáùåãî IgE, ïîëîæèòåëüíûå ñêàðèôèêàöèîííûå (èëè ïðèê-) àëëåðãîïðîáû ñ áûòîâûìè, ýïèäåðìàëüíûìè, ïûëüöåâûìè è ïèùåâûìè àëëåðãåíàìè íå âûÿâëÿþòñÿ (âîçìîæíî ðåäêîå ñî÷åòàíèå àòîïèè è ÍÀÎ).
14. Ïîëîæèòåëüíûé âûðàæåííûé ýôôåêò ïðè â/â ââåäåíèè î÷èùåííîãî Ñ1inh, íàòèâíîé ïëàçìû, ýïñèëîí-àìèíîêàïðîíîâîé êèñëîòû (Ý-ÀÊÊ), äàíàçîëà, ñòàíàçîëà, ìåòèëòåñòîñòåðîíà, èêàòèáàíòà.
15. Íåýôôåêòèâíîñòü àíòèãèñòàìèííûõ ïðåïàðàòîâ, ãëþêîêîðòèêîñòåðîèäîâ (ýôôåêò ñëàáûé èëè îòñóòñòâóåò), íîðàäðåíàëèíà, àíòèáèîòèêîâ, ïðîòèâîïàðàçèòàðíûõ ïðåïàðàòîâ, ôåðìåíòîâ, âåãåòîïðîòåêòîðîâ è äóðãèõ ïðåïàðàòîâ.
Îñîáåííîñòè êëèíè÷åñêîé êàðòèíû
Ïåðâûå ïðèçíàêè ÍÀÎ ìîãóò âîçíèêíóòü óæå â âîçðàñòå íåñêîëüêèõ ìåñÿöåâ, íî ÷àùå ïîñëå 1-2 ëåò æèçíè. Ó áîëüøèíñòâà áîëüíûõ ÍÀÎ äåáþò çàáîëåâàíèÿ âîçíèêàåò äî 20 ëåò (60%), ãîðàçäî ðåæå â ñðåäíåì è äàæå ïîæèëîì âîçðàñòå.  ïóáåðòàòíîì ïåðèîäå òå÷åíèå çàáîëåâàíèÿ ìîæåò óòÿæåëèòüñÿ â ñâÿçè ñ ãîðìîíàëüíîé ïåðåñòðîéêîé. Áîëüíûå íåîäíîêðàòíî íàáëþäàþòñÿ ó ðàçëè÷íûõ ñïåöèàëèñòîâ è íå ñðàçó îáðàùàþòñÿ ê àëëåðãîëîãó-èììóíîëîãó (à åñëè îáðàùàþòñÿ, òî, ÷àñòî, âåðíûé äèàãíîç íå ñòàâèòñÿ ãîäàìè èç ìîåãî ëè÷íîãî îïûòà).
Îòñóòñòâèå â ñåìåéíîì àíàìíåçå ñâåäåíèé î ÍÀÎ íå èñêëþ÷àåò âîçìîæíîñòè ïîñòàíîâêè ïîäîáíîãî äèàãíîçà. Êëèíè÷åñêèå ïðîÿâëåíèÿ ó ïàöèåíòîâ õàðàêòåðèçóþòñÿ ðåöèäèâèðóþùèìè îòåêàìè ðàçëè÷íîé ëîêàëèçàöèè: êîæè ëèöà (ãóáû, ïåðèîðáèòàëüíàÿ îáëàñòü), øåè, òóëîâèùà, êîíå÷íîñòåé, ñëèçèñòûõ îáîëî÷åê âåðõíèõ îòäåëîâ äûõàòåëüíûõ ïóòåé, â òîì ÷èñëå ãîðòàíè, æåëóäî÷íî-êèøå÷íîãî (ïðèñòóïîîáðàçíûå áîëè â æèâîòå) è óðîãåíèòàëüíîãî òðàêòîâ. Îòåê ìîæåò ðàñïðîñòðàíÿòüñÿ íà âåðõíèå äûõàòåëüíûå ïóòè ñ âîâëå÷åíèåì ïèùåâîäà, ãîðòàíè è ïðîÿâëÿåòñÿ äèñôàãèåé (íàðóøåíèåì ãëîòàíèÿ), äèñôîíèåé (íàðóøåíèåì ãîëîñà), ñèìïòîìàòèêîé îáñòðóêöèè (çàêóïîðêè) äûõàòåëüíûõ ïóòåé, íàïîìèíàþùåé â ðÿäå ñëó÷àåâ áðîíõèàëüíóþ àñòìó, è ïðîãðåññèðîâàòü âïëîòü äî àñôèêñèè (ðåçêîå íàðóøåíèå äûõàíèÿ). Ñìåðòíîñòü ïðè ÍÀÎ ñîñòàâëÿåò 2030%. Áîëüíûì ñ îòåêîì áåç ñèìïòîìîâ êðàïèâíèöû è êîæíîãî çóäà ñëåäóåò óäåëÿòü îñîáîå âíèìàíèå, òàê êàê ó íèõ ìîæåò áûòü ÍÀÎ ñ ñèíäðîìîì íåäîñòàòî÷íîñòè Ñ1inh, íîñÿùèé íàñëåäñòâåííûé õàðàêòåð.
Èíòåðâàëû ìåæäó îáîñòðåíèÿìè ó êàæäîãî áîëüíîãî èíäèâèäóàëüíû: ó íåêîòîðûõ áîëüíûõ îòåêè âîçíèêàþò òîëüêî ïîñëå çíà÷èòåëüíîé òðàâìû, ó äðóãèõ îáîñòðåíèÿ ïðîÿâëÿþòñÿ ÷åðåç êàæäûå 9 14 äíåé, âíå çàâèñèìîñòè îò âíåøíèõ âîçäåéñòâèé, íà ïðîòÿæåíèè ìíîãèõ ëåò. Íåðåäêî ó áîëüíûõ íàáëþäàåòñÿ àóðà â âèäå ñëàáîñòè, ðàçáèòîñòè, ìðàìîðíîñòü êîæè, îáèëüíûõ áëåäíûõ âûñûïàíèé òèïà êîëüöåâèäíîé ýðèòåìû, ñîõðàíÿþùåéñÿ âî âðåìÿ îòåêà, íå ñîïðîâîæäàþùèåñÿ çóäîì, ææåíèåì è ↑ t°. Îòåê ìîæåò âîçíèêàòü íà ëþáîì ó÷àñòêå êîæè èëè ñëèçèñòûõ îáîëî÷åê.
Ó áîëåå ïîëîâèíû áîëüíûõ íàáëþäàþòñÿ âûðàæåííûå áîëè â æèâîòå (âûçâàíû îòåêîì ðàçëè÷íûõ ó÷àñòêîâ ñëèçèñòîé îáîëî÷êè ÆÊÒ). Ðàçâèòèþ ïðèñòóïîâ àáäîìèíàëãèè ïðè ÍÀÎ ÷àñòî ïðåäøåñòâóþò îùóùåíèÿ ñïàçìîâ â îêîëîïóïî÷íîé îáëàñòè, ñëàáîñòü, òîøíîòà, ñïàñòè÷åñêèå áîëè â ýïèãàñòðèè. Àáäîìèíàëãèÿ íåðåäêî ñîïðîâîæäàåòñÿ ðâîòîé è æèäêèì ñòóëîì, õàðàêòåðíà áîëåçíåííîñòü æèâîòà ïðè ïàëüïàöèè. Êëèíè÷åñêè áîëåâîé ñèíäðîì ïðîÿâëÿåòñÿ â âèäå ðàçëèòîé áîëè â áðþøíîé ïîëîñòè, êèøå÷íûõ êîëèê, âîçìîæíà òîíêîêèøå÷íàÿ íåïðîõîäèìîñòü. Ó ðÿäà ïàöèåíòîâ íàáëþäàåòñÿ ïåðâè÷íûé ãåíåç ðåöèäèâèðóþùåé òîíêîêèøå÷íîé íåïðîõîäèìîñòè êàê forme fruste (ïðèîñòàíîâëåíèå â ðàçâèòèè èëè ñêðûòîå òå÷åíèå çàáîëåâàíèÿ), è òîëüêî èññëåäîâàíèå êîíöåíòðàöèè Ñ4-ôðàêöèè êîìïëåìåíòà ïîçâîëÿåò ïðàâèëüíî ïîñòàâèòü äèàãíîç (äàëåêî íå âñåãäà èç ìîåé ïðàêòèêè). Íåêîòîðûå ïàöèåíòû ïðåäúÿâëÿþò æàëîáû íà îùóùåíèÿ «îòåêîâ âíóòðåííèõ îðãàíîâ».
Áîëè â æèâîòå áûâàþò íàñòîëüêî èíòåíñèâíûìè, ÷òî èõ èíîãäà íàçûâàþò «áðþøíàÿ ìèãðåíü», à ñîïðîâîæäàþùèå áîëåâîé ñèìïòîì îáùèå ÿâëåíèÿ (òàõèêàðäèÿ, êîëåáàíèÿ ÀÄ, ãîëîâîêðóæåíèå, ãîëîâíàÿ áîëü è äð.) «âåãåòàòèâíàÿ áóðÿ». Èç-çà àáäîìèíàëãèè áîëüíûå ÷àñòî ïîäâåðãàþòñÿ ëàïàðîòîìèè, ïðè îïåðàöèè âûÿâëÿþò îãðàíè÷åííûé îòåê êèøå÷íèêà, ïðèçíàêè àñåïòè÷åñêîãî âîñïàëåíèÿ (÷àñòî íè÷åãî íå âûÿâëÿþò, à ïðîñòî óäàëÿþò îðãàíû).
 áîëåå ðåäêèõ ñëó÷àÿõ ïðè ëîêàëèçàöèè îòåêà íà ëèöå ìîãóò âîâëåêàòüñÿ ìåíèíãåàëüíûå (ìîçãîâûå) îáîëî÷êè ñ ïðîÿâëåíèåì ìåíèíãåàëüíûõ ñèìïòîìîâ (ðèãèäíîñòü çàòûëî÷íûõ ìûøö, ðåçêàÿ öåôàëãèÿ, ðâîòà, èíîãäà ñóäîðîãè), ïðè ïîðàæåíèè ëàáèðèíòíûõ ñèñòåì ðàçâèâàåòñÿ ñèíäðîì Ìåíüåðà, ÷òî âûðàæàåòñÿ ãîëîâîêðóæåíèåì, òîøíîòîé, ðâîòîé. Âñå ýòè ñèìïòîìû ìîãóò âñòðå÷àòüñÿ êàê îäíîâðåìåííî, òàê è ïî îòäåëüíîñòè. Ïðè àòèïè÷íîì òå÷åíèè îòåêà ìîãóò îòñóòñòâîâàòü, òàêæå âîçìîæíû èçîëèðîâàííûå àáäîìèíàëãèè, õàðàêòåðíû ïîëèàðòðàëãèè, ñíèæåíèå Ñ4-ôðàêöèè êîìïëåìåíòà.  î÷åíü ðåäêèõ ñëó÷àÿõ îïèñàíû: ýïèëåïòè÷åñêèé ïðèñòóï, óðòèêàðèè, êîæíàÿ ïóðïóðà, ôåíîìåí Ðåéíî. Ïðè ëàáîðàòîðíîì îáñëåäîâàíèè áîëüíûõ ÍÀÎ îáíàðóæèâàåòñÿ: Ñ1inh îáû÷íî íå áîëåå 2030% îò íîðìàëüíîãî (èëè îòñóòñòâèå äàæå â ïåðèîä ïîëíîé ðåìèññèè), êîíöåíòðàöèè Ñ2- è Ñ4-êîìïîíåíòîâ íå áîëåå 3040% îò íîðìàëüíûõ (íå âñåãäà), óðîâíè Ñ1 è Ñ3 â ïëàçìå ÷àùå íîðìàëüíûå.  ðåçóëüòàòå íàðóøåíèÿ èíãèáèðîâàíèÿ àêòèâíîñòè Ñ1 ïîñòîÿííî ïðîèñõîäèò àêòèâàöèÿ êîìïëåìåíòà.
 80-õ ãã. J. T. Chiu è ñîàâò. îïèñàëè ðåäêèå ñëó÷àè ïðèîáðåòåííîé ãèïîêîìïëåìåíòåìèè è ïðèñòóïîâ ÀÍÎ ñî ñíèæåíèåì ñîäåðæàíèÿ Ñ1inh â ïëàçìå, ÷òî íàáëþäàåòñÿ ïðè àêòèâàöèè è ïîòðåáëåíèè êîìïëåìåíòà ïðè èíôåêöèîííûõ çàáîëåâàíèÿõ è îáîñòðåíèè áîëåçíåé, îáóñëîâëåííûõ öèðêóëÿöèåé «èììóííûõ êîìïëåêñîâ» (ÖÈÊ). Èçâåñòíî ðåäêîå ÿâëåíèå ïåðñèñòèðóþùèé ïðèîáðåòåííûé äåôèöèò Ñ1inh â ñî÷åòàíèè ñ ↓ ñîäåðæàíèÿ Ñ1, Ñ4 è Ñ2 ó áîëüíûõ Â-êëåòî÷íûìè ëèìôîìàìè.
Ïî ñðàâíåíèþ ñ âðîæäåííîé ôîðìîé, ïðèîáðåòåííûé ÀÍÎ (ÏÀÍÎ) ñ äåôèöèòîì Ñ1inh, âñòðå÷àåòñÿ ðåæå, ïðè ýòîì ó äðóãèõ ÷ëåíîâ ñåìüè áîëüíîãî íå îáíàðóæèâàþòñÿ àíîìàëèè óðîâíÿ Ñ1inh. Ýòî êîìïëåìåíò-çàâèñèìûé ÏÀÍÎ ñâÿçàí ñ óñêîðåíèåì ìåòàáîëèçìà Ñ1inh â 2-3 ðàçà.
Êðîìå ↓ óðîâíÿ Ñ4 è Ñ1inh äëÿ áîëüíûõ ñ ïðèîáðåòåííîé ôîðìîé çàáîëåâàíèÿ õàðàêòåðíî ↓ Ñ1 è Ñ1q, ÷òî ïîìîãàåò ïðîâîäèòü äèôôåðåíöèàëüíóþ äèàãíîñòèêó. ÏÀÍÎ ìîæíî îòëè÷èòü îò ÍÀÎ ïî îòñóòñòâèþ äåôåêòíîñòè ñèñòåìû êîìïëåìåíòà ó çäîðîâûõ ðîäñòâåííèêîâ è ↓ ñîäåðæàíèÿ Ñ1-êîìïîíåíòà, ïðè íàñëåäñòâåííîé ôîðìå îáû÷íî ñîäåðæàùåãîñÿ â íîðìàëüíîì êîëè÷åñòâå.
Ðåêîìåíäàöèè ïî ëå÷åíèþ è âåäåíèþ ïàöèåíòîâ ïðè ÍÀÎ
Ïàöèåíòû ñ ÍÀÎ òðåáóþò íå òîëüêî äèôôåðåíöèðîâàííîãî èíäèâèäóàëüíîãî ïîäõîäà, íî è íàçíà÷åíèÿ ïðåïàðàòîâ, ó÷èòûâàÿ âîçìîæíûé ðèñê, èçìåíåíèå êà÷åñòâà æèçíè. Òàêèå ïðåäïîñûëêè îáóñëîâëåíû òåì, ÷òî äåáþò çàáîëåâàíèÿ ÷àùå ïðîèñõîäèò â ïóáåðòàòíûé ïåðèîä, êîãäà èìåþòñÿ íå òîëüêî ýíäîêðèííûå, íî è ïñèõîëîãè÷åñêèå ïðîáëåìû ó ïàöèåíòîâ ñ ÍÀÎ.
 ñëó÷àå äåáþòà ÍÀÎ ó äåâî÷åê â ïóáåðòàòíîì ïåðèîäå èëè æåíùèí âî âðåìÿ áåðåìåííîñòè è ëàêòàöèè ðåêîìåíäóåòñÿ íà÷èíàòü ëå÷åíèå ñ ââåäåíèÿ íàòèâíîé ïëàçìû.
Îáÿçàòåëüíûé ïðèåì äàíàçîëà (äàíîâàëà) (ÍÀÑÊÎËÜÊÎ ÇÍÀÞ ÍÀ ÄÀÍÍÛÉ ÌÎÌÅÍÒ ÏÐÀÊÒÈ×ÅÑÊÈ ÍÅÒ Â ÐÎÑÑÈÈ, íàøëà öåíó â èíòåðíåòå îêîëî 15 000 çà 60 êàïñ ïî 200ìã) ïîñòîÿííî, ïî æèçíåííûì ïîêàçàíèÿì, åæåäíåâíî ïî ñõåìå: 200 ìã 3 ðàçà â äåíü (600 ìã) â òå÷åíèå 1014 äíåé, çàòåì 200 ìã â äåíü (ïî 1 òàáë. 2 ðàçà â ñóòêè) 1 ìåñ, 100 ìã/ñóò 6 ìåñ, èçìåíåíèå äîçû âîçìîæíî ïîä êîíòðîëåì àëëåðãîëîãà. Èëè ïðèåì ìåòèëòåñòîñòåðîíà (êóïèòü Ìåòèëòåñòîñòåðîí äîñòàòî÷íî ñëîæíî, òàê êàê ïðåïàðàò îòñóòñòâóåò â ñâîáîäíîì îáîðîòå, íàøëà öåíó îêîëî 50 $ çà 100 òàá 25 ìã) â íà÷àëüíîé äîçèðîâêå 0,01 ã (ïî 0,005 ã 2 ðàçà â ñóòêè, ñóáëèíãâàëüíî; ìàêñèìàëüíàÿ ñóòî÷íàÿ äîçà ñîñòàâëÿåò íå áîëåå 0,025 ã) åæåäíåâíî. Êîíòðîëü â êðîâè êîìïëåìåíòà äëÿ êîððåêöèè äîçû äàíàçîëà.
 ïåðèîä îáîñòðåíèÿ ÍÀÎ, ïðè îòåêå æèçíåííî âàæíûõ îðãàíîâ: ñâåæåçàìîðîæåííàÿ (èëè ñâåæàÿ) íàòèâíàÿ (õðàíåíèå ïëàçìû ïðè -30°Ñ âîçìîæíî íå áîëåå 2 ìåñ) èëè 5% ð-ð Ý-ÀÊÊ. Äëÿ êóïèðîâàíèÿ îñòðûõ îòåêîâ ââåäåíèå Ý-ÀÊÊ ìåíåå ýôôåêòèâíî, ÷åì íàòèâíîé ïëàçìû.
Âìåñòî Ý-ÀÊÊ ìîæíî èñïîëüçîâàòü òðàíåêñàìîâóþ êèñëîòó 1-1,5 ã âíóòðü 2-3 ðàçà â äåíü.
Òàê æå äëÿ êóïèðîâàíèÿ îòåêà âûñîêî ýôôåêòèâåí ïðåïàðàò Ôèðàçèð (äëÿ îäíîêðàòíîãî ââåäåíèÿ òðåáóåòñÿ 3 ìë (1 àìïóëà), öåíà çà àìïóëó îêîëî 150 000 ðóá)
Äëÿ ëå÷åíèÿ îñòðûõ ïðèñòóïîâ ïðèìåíÿþò î÷èùåííûé êîíöåíòðàò Ñ1inh 3000 6000 ÅÄ 1-2 àìïóëû. Ðåêîìåíäóåòñÿ ïðèìåíÿòü î÷èùåííûé Ñ1inh íå ìåíåå 3 ðàç â ãîä. Ê ñîæàëåíèþ, ïðåïàðàò Ñ1inh äîðîãîñòîÿùèé è íå çàðåãèñòðèðîâàí â ÐÔ, ïîýòîìó íå ìîæåò ðåêîìåíäîâàòüñÿ äëÿ øèðîêîãî èñïîëüçîâàíèÿ â íàøåé ñòðàíå.
Ïðè îòåêå ãîðòàíè èíãàëÿöèîííî 0,1% ð-ð àäðåíàëèíà, 5% ð-ð ýôåäðèíà, Â-àäðåíîñòèìóëÿòîðû, ãîñïèòàëèçàöèÿ â ËÎÐ-îòäåëåíèå.
Ïðè ðàçâèòèè àáäîìèíàëüíîãî ñèíäðîìà íàáëþäåíèå õèðóðãà. Ïðè âûðàæåííûõ áîëÿõ, ðâîòå, ïîíîñå íåîáõîäèìî ââåäåíèå àíàëüãåòèêîâ è ñïàçìîëèòèêîâ (áàðàëãèí, ïëàòèôèëëèí, íî-øïà è äð.) ïîä ïîñòîÿííûì íàáëþäåíèåì õèðóðãà, òàê êàê äëèòåëüíî ñóùåñòâóþùèé îòåê ñòåíêè êèøå÷íèêà ìîæåò âûçâàòü íåêðîç è ïîòðåáîâàòü îïåðàòèâíîãî ëå÷åíèÿ.
Áîëüíûì ñ îòíîñèòåëüíûìè ïðîòèâîïîêàçàíèÿì (îáû÷íî ïðè íåâîçìîæíîñòè êóïèòü) ê ïðèåìó äàíàçîëà è ìåòèëòåñòîñòåðîíà ïðèåì Ý-ÀÊÊ 412 ã/ñóò ïîä êîíòðîëåì ñâåðòûâàþùåé ñèñòåìû êðîâè êàæäûå 1014 äíåé.
Ñëåäóåò èçáåãàòü íàõîæäåíèÿ è ðàáîò â ñûðûõ, çàïûëåííûõ ïîìåùåíèÿõ, ïñèõîýìîöèîíàëüíûõ íàãðóçîê. Ïðîòèâîïîêàçàíû èíòåíñèâíàÿ ôèçè÷åñêàÿ íàãðóçêà, ìåõàíè÷åñêîå âîçäåéñòâèå íà êîæó è ñëèçèñòûå îáîëî÷êè. Ñâîåâðåìåííàÿ ñàíàöèÿ î÷àãîâ õðîíè÷åñêîé èíôåêöèè. Ëå÷åíèå àíòèáèîòèêàìè ñòðîãî ïî ïîêàçàíèÿì è ïî íàçíà÷åíèþ âðà÷à, ñ îïðåäåëåíèåì ÷óâñòâèòåëüíîñòè ìèêðîôëîðû, ïðè íåîáõîäèìîñòè, ïðèìåíåíèå ïðîòèâîãðèáêîâûõ ñðåäñòâ.
Èñêëþ÷èòü ïðåïàðàòû ïåíèöèëëèíîâîãî ðÿäà è èõ ïðîèçâîäíûå, Â-áëîêàòîðû, ôèòîïðåïàðàòû, èíãèáèòîðû ÀÏÔ.
Äèíàìè÷åñêîå íàáëþäåíèå àëëåðãîëîãà-èììóíîëîãà, äðóãèõ ñïåöèàëèñòîâ ïî ïîêàçàíèÿì.
Ïàöèåíòû ñ ÍÀÎ íåðåäêî íóæäàþòñÿ â ïñèõîëîãè÷åñêîé è ñîöèàëüíîé ðåàáèëèòàöèè (êîíå÷íî, êîãäà ïî 15-20 ëåò íå áûë óñòàíîâëåí äèàãíîç, à, åñëè ïîâåçëî è óñòàíîâèëè, íåâîçìîæíî êóïèòü ïðåïàðàòû äëÿ ëå÷åíèÿ).
Äëÿ ìíîãèõ ïàöèåíòîâ çðåëîãî âîçðàñòà õàðàêòåðíî ìíîãîëåòíåå è áåçóñïåøíîå ëå÷åíèå ó âðà÷åé ðàçëè÷íûõ ñïåöèàëüíîñòåé òåðàïåâòîâ, ãàñòðîýíòåðîëîãîâ, ãèíåêîëîãîâ, õèðóðãîâ, âðà÷åé ïðèåìíûõ êîìèññèé âîåíêîìàòîâ è äð.  ñâÿçè ñ ýòèì áîëüíûì ÍÀÎ ÷àñòî ñòàâÿò íåïðàâèëüíûé äèàãíîç (îòåê Êâèíêå, êðàïèâíèöà, àëëåðãèÿ, îñòðûé æèâîò, îñòðûé àïïåíäèöèò, îñòðûé õîëåöèñòèò, ñòåíîç ÷ðåâíîãî ñòâîëà, àíãèíà, ðåâìàòîëîãè÷åñêîå çàáîëåâàíèå, êðîâîèçëèÿíèå â ìîçã, ìèãðåíü, ýïèëåïñèÿ è äð.) è íàçíà÷àþò íåàäåêâàòíóþ äëÿ äàííîãî çàáîëåâàíèÿ òåðàïèþ, ÷òî ñòàíîâèòñÿ ïðè÷èíîé âûñîêîé ñìåðòíîñòè òàêèõ ïàöèåíòîâ. Îêîëî 25% áîëüíûõ óìèðàþò îò Î. ãîðòàíè â âîçðàñòå äî 30 ëåò. Ìíîãèì áîëüíûì íåîäíîêðàòíî ïðîâîäÿò ëàïàðîòîìèè è òðàõåîòîìèè èç-çà íåêóïèðóþùèõñÿ îòåêîâ.
https://www.lvrach.ru/2004/03/4531137/ ñ ìîåé ðåäàêöèåé
Ñëó÷àé èç ìîåé ïðàêòèêè (ïðîñòèòå çà êàïñ):
ß âñòåðèëàñü ñ ÍÀÎ â ïåðâûå ïîë ãîäà ðàáîòû àëëåðãîëîãîì.  ìîé êàáèíåò çàøëà æåíùèíà ñ îòåêîì ëèöà, êîòðûé ìíå ñðàçó ïîêàçàëñÿ ñòðàííûì è íåïîõîæèì íà îòåê Êèâíêå, à ïîõîæèì êàê ðàç íà ÍÀÎ. Ïîñêîëüêó îòåê ìíå ïîêàçàëñÿ òàêîâûì, ÿ íà÷àëà áîëåå òùàòåëüíî ñîáèðàòü àíàìíåç è îí ïîøåë êàê ïî ó÷åáíèêó. Âñå êðèòåðèè, îïèñàííûå âûøå, ñîâïàëè, ÂÑÅ! Ïðè ýòîì ïàöèåíòêà ñòðàäàëà îòåêàìè ñ 13 ëåò (íà ìîìåíò îáðàùåíèÿ åé áûëî 45-46 ëåò), êîíñóëüòèðîâàíà ÂÑÅÌÈ àëëåðãîëîãàìè ìîåãî ãîðîäà, â òîì ÷èñëå è âåäóùèì àëëåðãîëîãîì êðàÿ. ÄÈÀÃÍÎÇ ÍÀÎ ÍÅ ÁÛË ÓÑÒÀÍÎÂËÅÍ È ÄÀÆÅ ÇÀÏÎÄÎÇÐÅÍ! Ïàöèåíòêà ìíîãîêðàòíî áûëà ïðîëå÷åíà ñòåðîèäàìè è àíòèãèñòàìèííûìè ïðåïàðàòàìè áåçóñïåøíî. ß, çàïîäîçðèâ ÍÀÎ, áåãó ê ñâîåìó çàâåäóùåìó, îí ñìîòðèò è ãîâîðèò î÷åíü ïîõîæå. Ãîñïèòàëèçèðóåì, êàïàåì ãàììà-àìèíîêàïðîíêó, îòåê êóïèðóåòñÿ çà 2 ñóòîê. Äî ýòîãî íà «ñòàíäàðòíîì» ëå÷åíèè îòåê äëèëñÿ äî 7-10 äíåé.
Ýòîò ñëó÷àé áûë ïåðâûì â íàøåì îòäåëåíèè è ÿâèëñÿ ïóñêîâûì ìîìåíòîì äëÿ íàëàæèâàíèÿ äèàãíîñòèêè è ëå÷åíèÿ ÍÀÎ ó íàñ. Äëÿ ëàáîðàòîðíîãî ïîäòâåðæäåíèÿ ÍÀÎ òðåáóåòñÿ àíàëèç íà óðîâåíü è ôóíêöèîíàëüíóþ àêòèâíîñòü Ñ1-èíãèáèòîðà. Ðåàãåíòû äëÿ ýòîãî àíàëèçà íå çàðåãèñòðèðîâàíû â Ðîññèè äëÿ ïðèìåíåíèÿ â êëèíè÷åñêîé ïðàêòèêå. Ñóùåñòâóåò îäíà ëàáîðàòîðèÿ â Ìîñêâå, êîòîðàÿ ïðîâîäèò ýòîò àíàëèç, ó íèõ ðåàãåíòû çàðåãèñòðèðîâàíû äëÿ ïðèìåíåíèÿ â íàó÷íûõ öåëÿõ. Ìîé çàâåäóþùèé íàøåë åå, ñâÿçàëñÿ è äîãîâîðèëñÿ îá îòïðàâêå ïëàçìû êðîâè òàêèõ áîëüíûõ ê íèì íà àíàëèç. Ýòà ïàöèåíòêà áûëà ïåðâîé â èñòîðèè ìîåãî ãîðîäà, êîòîðîé áûë ïðîâåäåí äàííûé àíàëèç è ðåçóëüòàò 100% ïîäòâåðäèë äàííûé äèàãíîç. ÍÀÎ íàõîäèòñÿ â ñïèñêå îðôàííûõ çàáîëåâàíèé, ëå÷åíèå êîòîðûõ ôèíàíñèðóåòñÿ ãîñóäàðñòâîì. Åäèíñòâåííîå, ÷òî ìû ñìîãëè äëÿ íåå «âûáèòü» — ýòî áåñïëàòíî ïîëó÷åíèå ãàììà-àìèíîêàïðîíîâîé êèñëîëòû. Òàê æå ìîé çàâåäóþùèé óáåäèë ãëàââðà÷à çàêóïèòü ïðåïàðàò Ôèðàçèð äëÿ ýêñòðåííîé ïîìîùè áîëüíûì ÍÀÎ. Íà äàííûé ìîìåíò â íàøåì ãîðîäå îí èìååòñÿ òîëüêî ó íàñ.
Ñåé÷àñ ó íàñ ïîä íàáëþäåíèåì íàõîäèòñÿ 4 ïàöèåíòà ñ ïîäòâåðæäåííûì äèàãíîçîì ÍÀÎ!
Источник
