Мокрота при отеке легких а гнойная

Мокрота. Причины и лечение мокроты у детей и взрослых
Описание и причины появления мокроты
Мокрота выделяется при различных заболеваниях органов дыхания и удаляется из дыхательных путей при кашле и отхаркивании. Количество мокроты может быть различным: от единичных плевков при бронхите и начальных формах воспаления легких до 1—2 л при нагноительных заболеваниях легких (см. Бронхоэктазы). Отделение мокроты зависит от проходимости бронхов, от положения больного (например, усиление выделения мокроты при положении на здоровом боку). Мокрота запаха обычно не имеет; она приобретает гнилостный или зловонный запах при гнилостном процессе в легких, при их распаде. Консистенция и цвет мокроты зависят от ее состава. Мокрота может быть жидкой, вязкой и густой. Различают мокроты слизистую, серозную, гнойную, слизисто-гнойную, серозно-гнойную и кровянистую.
Слизистая мокрота бесцветная, прозрачная, вязкая, наблюдается в начальных стадиях бронхита, воспаления легких, при бронхиальной астме. Серозная мокрота — жидкая, прозрачная, пенистая, выделяется при отеке легких. Гнойная мокрота — сливкообразная, зеленоватая, образуется при нагноительных процессах в легких. Кровянистая мокрота содержит кровь в различном количестве, разнообразного качества и выделяется при различных заболеваниях легких и сердца. Мокрота может содержать клеточные элементы крови, опухолевые клетки, эластические образования простейших, животных (эхинококк, личинки аскарид) и растительные паразиты (грибы), различные бактерии. Необходимо помнить, что мокрота может служить источником распространения многих заразных заболеваний.
Появление мокроты всегда свидетельствует о заболевании. Определение количества и свойств мокроты имеет большое диагностическое значение. Количество мокроты может быть различным: от нескольких плевков при остром бронхите или в начале воспаления легких до 1–2 л в сутки при нагноительных заболеваниях легких (абсцесс, гангрена, бронхоэктазы).
Мокрота в легких
Под мокротой понимаются выделения бронхов и трахей во время различных заболеваний, к которым добавляются частицы слюны и выделения слизистой носа. В норме в легких постоянно вырабатывается слизь, необходимая для очищения нижних дыхательных путей от вдыхаемых пылинок и микробов. В ней имеются иммунные тельца. Внутренняя сторона бронхов покрыта ресничками, благодаря работе которых слизь транспортируется из дыхательных органов и проглатывается человеком. У здоровых людей за день может выработаться до 100 миллилитров слизи.
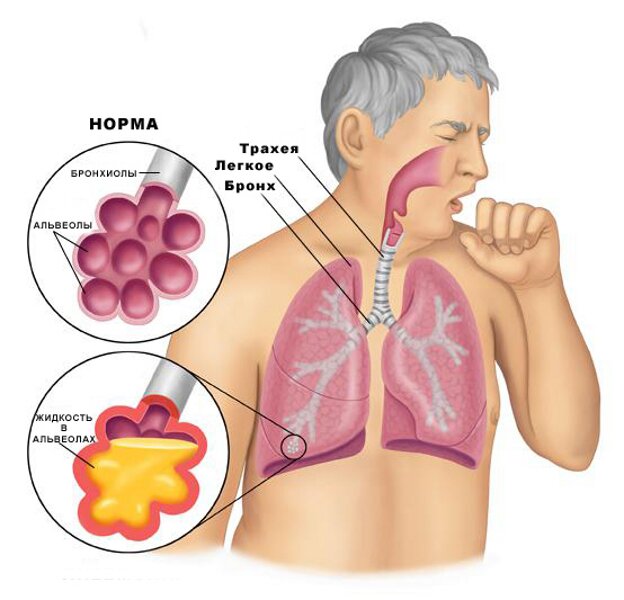
Возникновение мокроты при воспалительных процессах в легких
Когда человек заболевает и болезненные процессы локализуются в органах дыхания, количество вырабатываемой у него мокроты может увеличиться до 150 миллилитров в день. В зависимости от заболевания, окраска выделений может быть разной. По характеру и цвета мокрота бывает:
- слизистая;
- серозная;
- гнойно-слизистая;
- стекловидная;
- кровянистая.
Мокрота бывает жидкой, густой и вязкой. Как правило, запаха не имеет, если отсутствуют гнилостные процессы в легких.
Причины возникновения
По цвету слизи можно определить какое заболевание стало причиной ее появления:
- При астме слизь густая и прозрачная.
- При отеке легких – пенистая, с кровью.
- При раке легких присутствуют тонкие кровянистые волокна.
- При инфаркте легких – ярко-красная.
- При пневмонии – гнойная, желто-зеленая.
- При абсцессе легких – коричневато-желтая.
- При крупозной пневмонии – ржавого цвета.
- При бронхите. гриппе – желто-зеленая, иногда с кровяной примесью.
Мокрота неразрывно связана с кашлем. Данное сочетание возникает при заболеваниях, связанных с усилением выработки бронхиального секрета, бывает с образованием мутной жидкости в местах воспаления дыхательных органов. При этом важное значение имеет внешний вид откашливаемой мокроты, что позволяет поставить диагноз и прослеживать результаты лечения.
Если кашель сопровождается гнойными, неприятно пахнущими выделениями, то речь может идти о прорыве абсцесса дыхательных органов. Если же вместе с усилением кашля увеличивается выделение мокроты, это может означать переход воспаления в хроническую форму.
Избавление от мокроты
Прежде чем начать лечение кашля с мокротой, необходимо сдать анализы. Они осуществляются методом бактериологического посева на наличие патогенной флоры и микроскопии. По результатам обследования врач назначает больному курс лечения.
Избавление от мокроты осуществляется путем разжижения и создания необходимых условий для ее быстрого отхождения. Этому способствует:
- Обильное употребление теплой воды. Это могут быть соки, морсы, чаи.
- Увлажнение воздуха в помещении. Влажный воздух способствует ускорению избавления от слизи.
- Применение отхаркивающих препаратов. Они разжижают мокроту и блокируют приступы кашля.
- Осуществление хвойных ингаляций. Способствуют очищению легких.
- Применение дренажной гимнастики. Предполагается поиск позы, в которой мокрота отходит лучше всего (поднятие ног и туловища выше головы, коленно-локтевая позиция, откашливание в позиции лежа на боку с согнутыми ногами).
- Прохождение курса специального дренажного массажа. При воздействии на определенные точки стимулируется отход мокроты.
Важно помнить, что правильное лечение может назначить только специалист.
Что еще можно почитать:
Мокрота
Что такое мокрота?
В дыхательных путях здорового человека (в полости носа, глотки, гортани, трахее, бронхах, легких) постоянно производится секрет, который более чем на 90% состоит из воды, а оставшаяся часть — минеральные соли. Этот секрет чаще всего непроизвольно проглатывается. Мокрота всегда является симптомом какой-либо болезни. Уже лишь по характеру мокроты можно предположить, чем болен человек. При осмотре невооруженном глазом мокрота подразделяется на водянистую, слизистую и с примесью крови, нередко она имеет неприятный сладковатый запах. При исследовании с помощью микроскопа можно обнаружить бактерии, грибки, паразиты и опухолевые клетки. По находящимся в мокроте лейкоцитам (белым кровяным тельцам) можно судить о наличии аллергии, воспаления и о состоянии иммунитета.
Виды мокроты и причины ее появления
- При астме между двумя приступами кашля откашливаемая мокрота вязкая.
- При отеке легких мокрота бывает пенистой и кровянистой.
- Прозрачная мокрота с волоконцами крови может быть симптомом ранней стадии бронхогенного рака легких.
- Слизистая, водянистая мокрота может указывать на аденоматоз легких — очень редкий вид рака.
- При инфаркте легких мокрота бывает ярко-красной (алой).
- При воспалении легких в откашливаемой мокроте шафранового цвета появляется гной.
- При абсцессе легких вследствие примесей гемоглобина мокрота желто-коричневая.
- При крупозном воспалении легких вследствие примеси крови откашливаемая мокрота приобретает ржавый цвет.
- Кровянистой мокрота бывает при заболевании сибирской язвой (возбудители сибирской язвы вызывают воспаление легких), а также при наличии различных опухолей.
- При заболевании гнойным бронхитом, раком или гриппом мокрота бывает желеобразной малинового цвета с примесью крови и гноя.

Медики употребляют термин «трехслойная мокрота» (внизу — гной и остатки клеток, в середине — желтовато-зеленоватая, мутная водянистая жидкость, сверху гнойно-слизистая пенистая масса), являющийся симптомом бронхоэктатических заболеваний. Такая мокрота с неприятным сладковатым запахом может являться симптомом гнойного бронхита, вызванного бактериями, порождающими гниение. Зловонный запах мокроты бывает при гангрене легких. При заболевании туберкулезом человек откашливает обильное количество мокроты, содержащей разрушенную и погибшую ткань легких. Причиной астматического бронхита или бронхита может являться аллергия к различной пыли, находящейся в окружающей среде. Человек, вдыхая воздух, содержащий большое количество раздражающих дыхательные пути веществ, заболевает различными профессиональными болезнями, напр. пневмокониозами (горнорабочие, углекопы). Профессиональной бронхиальной астмой могут заболеть: работники типографий (от вдыхания гуммиарабика), работники сельского хозяйства (от вдыхания пыли хлебных злаков и фуража), зубные техники, домохозяйки (от домашней пыли).
Система очистки дыхательных путей Vest Дина Интернешнл
Микробиологический анализ мокроты для диагностики туберкулеза
Источник
Мокрота. Причины и лечение мокроты у детей и взрослых
Описание и причины появления мокроты
Мокрота выделяется при различных заболеваниях органов дыхания и удаляется из дыхательных путей при кашле и отхаркивании. Количество мокроты может быть различным: от единичных плевков при бронхите и начальных формах воспаления легких до 1—2 л при нагноительных заболеваниях легких (см. Бронхоэктазы). Отделение мокроты зависит от проходимости бронхов, от положения больного (например, усиление выделения мокроты при положении на здоровом боку). Мокрота запаха обычно не имеет; она приобретает гнилостный или зловонный запах при гнилостном процессе в легких, при их распаде. Консистенция и цвет мокроты зависят от ее состава. Мокрота может быть жидкой, вязкой и густой. Различают мокроты слизистую, серозную, гнойную, слизисто-гнойную, серозно-гнойную и кровянистую.
Слизистая мокрота бесцветная, прозрачная, вязкая, наблюдается в начальных стадиях бронхита, воспаления легких, при бронхиальной астме. Серозная мокрота — жидкая, прозрачная, пенистая, выделяется при отеке легких. Гнойная мокрота — сливкообразная, зеленоватая, образуется при нагноительных процессах в легких. Кровянистая мокрота содержит кровь в различном количестве, разнообразного качества и выделяется при различных заболеваниях легких и сердца. Мокрота может содержать клеточные элементы крови, опухолевые клетки, эластические образования простейших, животных (эхинококк, личинки аскарид) и растительные паразиты (грибы), различные бактерии. Необходимо помнить, что мокрота может служить источником распространения многих заразных заболеваний.
Появление мокроты всегда свидетельствует о заболевании. Определение количества и свойств мокроты имеет большое диагностическое значение. Количество мокроты может быть различным: от нескольких плевков при остром бронхите или в начале воспаления легких до 1–2 л в сутки при нагноительных заболеваниях легких (абсцесс, гангрена, бронхоэктазы).
Мокрота в легких
Под мокротой понимаются выделения бронхов и трахей во время различных заболеваний, к которым добавляются частицы слюны и выделения слизистой носа. В норме в легких постоянно вырабатывается слизь, необходимая для очищения нижних дыхательных путей от вдыхаемых пылинок и микробов. В ней имеются иммунные тельца. Внутренняя сторона бронхов покрыта ресничками, благодаря работе которых слизь транспортируется из дыхательных органов и проглатывается человеком. У здоровых людей за день может выработаться до 100 миллилитров слизи.

Возникновение мокроты при воспалительных процессах в легких
Когда человек заболевает и болезненные процессы локализуются в органах дыхания, количество вырабатываемой у него мокроты может увеличиться до 150 миллилитров в день. В зависимости от заболевания, окраска выделений может быть разной. По характеру и цвета мокрота бывает:
- слизистая;
- серозная;
- гнойно-слизистая;
- стекловидная;
- кровянистая.
Мокрота бывает жидкой, густой и вязкой. Как правило, запаха не имеет, если отсутствуют гнилостные процессы в легких.
Причины возникновения
По цвету слизи можно определить какое заболевание стало причиной ее появления:
- При астме слизь густая и прозрачная.
- При отеке легких – пенистая, с кровью.
- При раке легких присутствуют тонкие кровянистые волокна.
- При инфаркте легких – ярко-красная.
- При пневмонии – гнойная, желто-зеленая.
- При абсцессе легких – коричневато-желтая.
- При крупозной пневмонии – ржавого цвета.
- При бронхите. гриппе – желто-зеленая, иногда с кровяной примесью.
Мокрота неразрывно связана с кашлем. Данное сочетание возникает при заболеваниях, связанных с усилением выработки бронхиального секрета, бывает с образованием мутной жидкости в местах воспаления дыхательных органов. При этом важное значение имеет внешний вид откашливаемой мокроты, что позволяет поставить диагноз и прослеживать результаты лечения.
Если кашель сопровождается гнойными, неприятно пахнущими выделениями, то речь может идти о прорыве абсцесса дыхательных органов. Если же вместе с усилением кашля увеличивается выделение мокроты, это может означать переход воспаления в хроническую форму.
Избавление от мокроты
Прежде чем начать лечение кашля с мокротой, необходимо сдать анализы. Они осуществляются методом бактериологического посева на наличие патогенной флоры и микроскопии. По результатам обследования врач назначает больному курс лечения.
Избавление от мокроты осуществляется путем разжижения и создания необходимых условий для ее быстрого отхождения. Этому способствует:
- Обильное употребление теплой воды. Это могут быть соки, морсы, чаи.
- Увлажнение воздуха в помещении. Влажный воздух способствует ускорению избавления от слизи.
- Применение отхаркивающих препаратов. Они разжижают мокроту и блокируют приступы кашля.
- Осуществление хвойных ингаляций. Способствуют очищению легких.
- Применение дренажной гимнастики. Предполагается поиск позы, в которой мокрота отходит лучше всего (поднятие ног и туловища выше головы, коленно-локтевая позиция, откашливание в позиции лежа на боку с согнутыми ногами).
- Прохождение курса специального дренажного массажа. При воздействии на определенные точки стимулируется отход мокроты.
Важно помнить, что правильное лечение может назначить только специалист.
Что еще можно почитать:
Мокрота
Что такое мокрота?
В дыхательных путях здорового человека (в полости носа, глотки, гортани, трахее, бронхах, легких) постоянно производится секрет, который более чем на 90% состоит из воды, а оставшаяся часть — минеральные соли. Этот секрет чаще всего непроизвольно проглатывается. Мокрота всегда является симптомом какой-либо болезни. Уже лишь по характеру мокроты можно предположить, чем болен человек. При осмотре невооруженном глазом мокрота подразделяется на водянистую, слизистую и с примесью крови, нередко она имеет неприятный сладковатый запах. При исследовании с помощью микроскопа можно обнаружить бактерии, грибки, паразиты и опухолевые клетки. По находящимся в мокроте лейкоцитам (белым кровяным тельцам) можно судить о наличии аллергии, воспаления и о состоянии иммунитета.
Виды мокроты и причины ее появления
- При астме между двумя приступами кашля откашливаемая мокрота вязкая.
- При отеке легких мокрота бывает пенистой и кровянистой.
- Прозрачная мокрота с волоконцами крови может быть симптомом ранней стадии бронхогенного рака легких.
- Слизистая, водянистая мокрота может указывать на аденоматоз легких — очень редкий вид рака.
- При инфаркте легких мокрота бывает ярко-красной (алой).
- При воспалении легких в откашливаемой мокроте шафранового цвета появляется гной.
- При абсцессе легких вследствие примесей гемоглобина мокрота желто-коричневая.
- При крупозном воспалении легких вследствие примеси крови откашливаемая мокрота приобретает ржавый цвет.
- Кровянистой мокрота бывает при заболевании сибирской язвой (возбудители сибирской язвы вызывают воспаление легких), а также при наличии различных опухолей.
- При заболевании гнойным бронхитом, раком или гриппом мокрота бывает желеобразной малинового цвета с примесью крови и гноя.

Медики употребляют термин «трехслойная мокрота» (внизу — гной и остатки клеток, в середине — желтовато-зеленоватая, мутная водянистая жидкость, сверху гнойно-слизистая пенистая масса), являющийся симптомом бронхоэктатических заболеваний. Такая мокрота с неприятным сладковатым запахом может являться симптомом гнойного бронхита, вызванного бактериями, порождающими гниение. Зловонный запах мокроты бывает при гангрене легких. При заболевании туберкулезом человек откашливает обильное количество мокроты, содержащей разрушенную и погибшую ткань легких. Причиной астматического бронхита или бронхита может являться аллергия к различной пыли, находящейся в окружающей среде. Человек, вдыхая воздух, содержащий большое количество раздражающих дыхательные пути веществ, заболевает различными профессиональными болезнями, напр. пневмокониозами (горнорабочие, углекопы). Профессиональной бронхиальной астмой могут заболеть: работники типографий (от вдыхания гуммиарабика), работники сельского хозяйства (от вдыхания пыли хлебных злаков и фуража), зубные техники, домохозяйки (от домашней пыли).
Система очистки дыхательных путей Vest Дина Интернешнл
Микробиологический анализ мокроты для диагностики туберкулеза
Источник

Мокрота в легких – клинический признак заболеваний респираторного тракта инфекционной или аллергической этиологии. Это продукт секреции железистых структур, расположенных в слизистой оболочке бронхолегочной системы. При наличии местного воспаления функциональная активность желез повышается, кашлевые рецепторы раздражаются, мокрота выводится из организма.
В респираторной трубке здорового человека всегда имеется незначительное количество слизистого секрета, который не вызывает кашля, дискомфорта и прочих неприятных ощущений. В сутки вырабатывается 25-100 мл прозрачной слизи, выполняющей важные для организма функции: увлажнение дыхательных путей, уничтожение инфекционных агентов, выведение чужеродных веществ, участие в метаболических процессах. Это своего рода фильтр, задерживающий инородные частицы, которые попадают в дыхательную систему извне. Благодаря скоординированной работе ресничек мерцательного эпителия секрет поднимается к глотке и непроизвольно проглатывается. В норме человек не замечает происходящих явлений.
Под воздействием неблагоприятных факторов в органах дыхания развивается инфекционное или асептическое воспаление, которое сопровождается гиперпродукцией мокроты. Когда суточный объем вырабатываемого секрета достигает 500 мл, она не успевает перемещаться вверх, застаивается в легких и перестает удаляться естественным путем. При некоторых болезнях может скапливаться до 3-4 литров мокроты, в которой нередко обнаруживаются патологические включения: кровь, бактериальные клетки, частицы пыли, микролиты. Она заполняет просвет трахеи и бронхов. Дыхательные пути забиваются избытком слизи. Воздух с трудом поступает в легкие. У больных нарушаются процессы дыхания, питания, сна. Начинается кашель — защитный механизм, выводящий мокроту из организма. Обычно он сопровождается лихорадкой, болью в горле, ринореей.

Секрет трахеобронхиального дерева у здоровых людей состоит из воды, в которой растворены углеводы, протеины, соли, а также клеточных элементов — макрофагов и лимфоцитов. При патологии в мокроте появляются болезнетворные микроорганизмы: бактерии, вирусы, грибы. Это позволяет лабораторным путем определить этиологию заболевания и выявить возбудителя инфекционного процесса. По характеру мокроты можно установить стадию патологии и выбрать подходящую тактику лечения.
Диагностика заболеваний, при которых появляется мокрота в легких, заключается в проведении рентгенографического, бронхоскопического и томографического исследований, а также лабораторных тестов. Мокрота в легких – весомый показатель при проведении диагностических мероприятий. Лечение комплексное, включающее этиотропное, патогенетическое и симптоматическое воздействие. Выбор тактики определяется характером причинной патологии и результатами микробиологических исследований.
Виды
Мокрота в легких может иметь различный цвет, консистенцию, запах. В каждом конкретном случае физические свойства бронхолегочного секрета существенно отличаются. По его макроскопическим характеристикам можно предположить наличие у больного того или иного заболевания. Это связано со способностью патогенных микробов вызывать разнообразные патологические изменения в тканях дыхательных путей.
Основные виды мокроты в легких:
- Жидкая и прозрачная без запаха — признак катарального воспаления, острой левожелудочковой недостаточности, отека легких.
- Стекловидная и слизистая — при стенозе бронхов, который возникает у лиц с бронхиальной астмой.

- Вязкая, густая жемчужного цвета и слизистого характера — образуется при большинстве заболеваний бронхолегочной системы: бронхите, бронхиальной астме, раздражении респираторного тракта табачным дымом.

бронхит
- Густая и липкая желтого или желто-зеленоватого цвета — отхаркивание слизи с гноем свидетельствует об острой развернутой стадии заболевания. Гнойный секрет является признаком бактериальной инфекции, протекающей в форме бронхита или пневмонии.
- С красноватым оттенком и темными прожилками – присутствие крови в мокроте обусловлено разрывом кровеносных сосудов при онкопатологии и туберкулезном процессе. Выводимая слизь с вкраплениями часто окрашивается неравномерно и имеет структуру с пятнами или полосами.
- Ржаво-коричневая — продукт распада крови при крупозной пневмонии или внутреннем кровотечении.

пневмония
- Зеленая, вязкая и плохо отхаркивающаяся — признак стрептококковой инфекции и нагноительных процессов в респираторной системе. Гнилостный запах указывает на разрушение легочной ткани, обусловленное ростом и размножением гноеродных микробов. При дренировании абсцесса откашливается большое количество зловонного полужидкого секрета.
- Серая — появляется у лиц, проживающих в сильно загрязненной местности.
- Слизистая с желтоватым оттенком — проявление активной борьбы макроорганизма с вирусной инфекцией, локализованной в бронхах или легких, а также показатель полноценной работы иммунной системы.
- Канареечного цвета – наблюдается при эозинофильной инфильтрации легких и скоплении большого количества эозинофилов в бронхиальном секрете.
- Черная — содержит угольную пыль и встречается при пневмокониозах. В отдельных случаях мокрота черного цвета указывает на присутствие в органах дыхания неорганических веществ или «старой» крови, содержащей много гемосидерина.
Этиология
В органах дыхания здорового человека вырабатывается прозрачная мокрота жидкой консистенции без запаха и включений. Когда количество слизи становится избыточным, она накапливается в бронхах и легких, нарушая функции этих органов. Гиперпродукция слизистого отделяемого — признак инфекционного поражения или иного патологического процесса. При чрезмерных объемах выводимой мокроты в первую очередь следует заподозрить заболевания нижних структур респираторного тракта.
Причины образования избыточного количества бронхолегочного секрета:
- Бронхит и пневмония,
- Деструкция паренхимы органа — абсцедирование легочной ткани, гангренозный процесс,
- Бронхообструкция — ХОБЛ, бронхоэктазы, эмфизема легких, бронхиальная астма,
- Легочные микозы — кандидоз, аспергиллез, зигомикоз,
- Туберкулезная каверна,
- Онкопатологии — карцинома, аденома легких,
- Легочная форма сифилиса,
- Поражение легочной ткани гельминтами – аскаридами, анкилостомами,
- Нагноительные процессы — гнойный плеврит, пиоторакс,
- Аллергия на пыльцу, бытовые аэрозоли, парфюм,
- Отравление химикатами.
Кашель с мокротой появляется не только при поражении дыхательных путей. Он возникает при наследственных болезнях — муковисцидозе или синдроме Картагенера; кардиоваскулярных нарушениях – тромбоэмболии легочной артерии и отеке легких, обусловленном хронической сердечной недостаточностью; патологии пищеварительного тракта – варикозном расширении вен пищевода, связанном с портальной гипертензией.
Мокрота атипичной окраски и консистенции в большинстве случаев имеет патологическое происхождение. Иногда она приобретает ярко-желтый насыщенный цвет благодаря пищевым красителям. Коричневатый оттенок бронхиального секрета может быть связан с регулярным употреблением вина, шоколада, кофе. Курение в течение нескольких лет приводит к повреждению структур респираторного тракта и повышенному образованию темного густого секрета в бронхах.
Мокрота в легких независимо от цвета, запаха и консистенции является серьезным признаком имеющего в организме патологического процесса, который необходимо лечить. Если игнорировать данный симптом и откладывать визит к врачу, заболевание будет постепенно прогрессировать.
Сопутствующие симптомы
Мокрота в легких — проявление целого ряда различных заболеваний с полиморфной клинической симптоматикой. Многочисленные признаки, возникающие у больных, можно объединить в несколько синдромов.

- Интоксикационный синдром — лихорадка, озноб, слабость, недомогание, боль в мышцах и суставах, снижение работоспособности.
- Катаральный синдром — обильные выделения из носа, слезотечение, першение и боль в горле, гиперемия задней стенки глотки, отек миндалин, заложенность ушей, нарушение носового дыхания, чихание, лимфаденит.
- Вегетативный синдром — гипергидроз, бледность кожи, головная боль, шум в ушах, нарушение сна, головокружение.
- Диспепсический синдром всегда возникает на фоне интоксикации — отсутствие аппетита, тошнота, рвота, изжога, вздутие живота, нарушение стула.
- Бронхообструктивный синдром — одышка, приступообразный, надсадный кашель, отставание пораженной половины грудной клетки в акте дыхания, боль в груди, влажные жужжащие хрипы, затрудненное свистящее дыхание, приступы удушья.
Из совокупности определенных симптомов складывается клиническая картина конкретного заболевания.
- При туберкулезе больные жалуются на повышенную потливость, потерю аппетита, похудание, незначительный подъем температуры тела, кашель с выделением сначала белой, а затем зеленоватой мокроты с кровью.
- Пневмония начинается остро с сильной интоксикации. Больных мучает жар и озноб, ломота во всем теле, сильная слабость и быстрая утомляемость. На фоне лихорадки появляется боль в груди и сухой, мучительный кашель, который постепенно увлажняется и сопровождается выделением густой мокроты желтого или зеленого цвета.
- Воспаление бронхов сначала проявляется признаками банальной ОРВИ, а затем симптомами выраженной бронхообструкции. Спазм бронхов, отек слизистой оболочки и густая, вязкая мокрота — причины закупорки органов и тяжелого состояния больных.
- При эмфиземе легких обращает внимание бочкообразная грудная клетка больных, расширение межреберных промежутков, участие межреберных мышц в акте дыхания, одышка в покое, кашель с трудноотделяемой мокротой.
- Бронхоэктатическая болезнь сопровождается обильным выделением мокроты по утрам или в дренажном положении больного. Бронхиальный секрет содержит гной и прожилки крови. Аускультативно обнаруживаются стойкие влажные мелко- и среднепузырчатые хрипы.
- Аллергия является частой причиной повышенного образования слизистой и прозрачной мокроты. При этом у больных возникает приступообразный кашель, многократное чихание, ринорея, слезотечение, отек мягких тканей, зудящие высыпания на коже.
Диагностика
Чтобы избавиться от мокроты в легких, необходимо выявить и устранить причинное заболевание. Для этого врачи собирают анамнез, выслушивают жалобы, изучают клинические признаки, проводят физикальное обследование, включающее пальпацию, перкуссию, аускультацию. Полученные данные позволяют заподозрить имеющееся у больного нарушение. Для подтверждения той или иной гипотезы необходимы результаты аппаратных исследований и лабораторных анализов.

- ОАК — нейтрофильный лейкоцитоз или эозинофилия, анемия, подъем СОЭ.
- ОАМ — признаки интоксикации в виде протеинурии или симптомы поражения органов мочевыделения в виде изменения физико-химических показателей урины.
- Микроскопия мокроты — обнаружение в ней форменных элементов крови, гноя, микробных клеток и прочих атипичных включений.
- Микробиологическое исследование мокроты на микрофлору — выделение возбудителя инфекции и определении его чувствительности к антибиотикам.
- Серологические реакции — обнаружение в крови больного антител к возбудителям бактериальных инфекций.
- ПЦР — точная и быстрая идентификация возбудителя путем обнаружения его ДНК в биоматериале.
- Для подтверждения туберкулеза ставят пробу Манту или диаскинтест.
- Аллергопробы — выявление аллергена, спровоцировавшего развитие соответствующей реакции.
- Молекулярно-генетическое консультирование проводится при подозрении на наследственное заболевание.
- Рентгенография органов грудной полости — инфильтрация легочной ткани, деструктивные процессы, сифилитические гуммы или туберкулезные каверны.
- Бронхоскопия — осмотр слизистой оболочки бронхов и трахеи; выявление эндоскопических признаков бронхита, бронхоэктазов, бронхостеноза; выполнение биопсии подозрительных участков.
- Компьютерная или магнитно-резонансная томография — определение места расположения патологического очага.
Анализ мокроты с определением ее органолептических и реологических свойств имеет огромное значение и помогает поставить окончательный диагноз.
- Запах в норме отсутствует. При генерализации процесса и присоединении гноеродной флоры мокрота становится зловонной. Это характерно для абсцесса легкого, гангрены, эмпиемы плевры.
- Патологические примеси в мокроте – гной, кровь, опухолевые клетки.
- Консистенция жидкая, водянистая или вязкая, желеобразная, плохо отделяющаяся при откашливании.
Дополнительными методами исследования являются: гастроскопия, риноскопия, спирометрия, бодиплетизмография. Проведением лечебно-диагностических мероприятий занимаются специалисты в области пульмонологии и общей терапии.
Лечебный процесс
Мокрота в легких — симптом основного заболевания, которое необходимо ликвидировать. Лечение большинства пульмонологических патологий комплексное, включающее медикаментозное воздействие, физиотерапевтические процедуры, средства народной медицины, а при необходимости – оперативное вмешательство.
Больным показан постельный режим в помещении с увлажненным воздухом и употребление большого количества теплой щелочной жидкости.

Лекарственные средства, назначаемые больным:
- Антибиотики выбирают по результатам антибиотикограммы. Чаще всего применяют пенициллины «Амоксиклав», «Аугментин», цефалоспорины «Супракс», «Цефалексин», макролиды «Сумамед», «Клацид».
- Противовирусные препараты – «Валтрекс», «Ингавирин», «Арбидол».
- В отдельных случаях используют противотуберкулезные, антимикотические и антигельминтные средства.
- Муколитические и отхаркивающие препараты позволяют быстрее и легче вывести мокроту из легких. Она разжижается и свободно покидает органы дыхания. Больным назначают «Флуимуцил», «Амброксол», «АЦЦ».
- Для борьбы с бронхообструкцией применяют бронхорасширяющие препараты «Сульбутамол», «Беродуал» и кортикостероиды «Пульмикорт», «Бенакорт».
- При раковых процессах не обойтись без цитостатиков – «Метотрексата», «Циклофосфамида».
Лекарственную терапию часто дополняют физиотерапевтическими процедурами. Больным показаны ингаляции, дыхательная гимнастика, перкуторный массаж грудной клетки.
Существует большое разнообразие народных средств, позволяющих вывести мокроту из легких и снять симптомы патологического процесса. Наиболее эффективными и распространенными среди них являются:
-
 Вдыхание паров эфирных масел — эвкалиптового, пихтового, соснового, сандалового,
Вдыхание паров эфирных масел — эвкалиптового, пихтового, соснового, сандалового, - Ингаляции с отваром ромашки, шалфея, календулы, мелиссы,
- Внутрь сок алоэ с медом и сливочным маслом,
- Редька с медом,
- Смесь меда и лимона,
- Чай из имбиря.
Хирургическое лечение проводится больным с деструктивными заболеваниями легких, при которых обильно выделяется гнойная мокрота. Оперативное вмешательство вместе с лучевой и химиотерапией показано при новообразованиях. Тактика хирургов определяется локализацией очага поражения, степенью разрушения легочной ткани, характером патологии. Обычно удаляют сегмент, долю или все легкое.
Профилактика
Чтобы предупредить повышенное образование мокроты в легких, необходимо выполнять простые правила:
- Укреплять иммунитет — закаляться, правильно питаться, заниматься спортом, высыпаться,
- Не переохлаждаться,
- Не курить,
- Увлажнять воздух в помещении,
- Избегать воздействия аллергенов и агрессивных раздражителей,
- Санировать инфекционные очаги — кариес, отит, синусит,
- Оптимизировать питьевой режим.
Мокрота в легких — тревожный признак и грозный симптом, при появлении которого следует идти к врачу. Без квалифицированной медицинской помощи патологический процесс продолжит развиваться и приведет к необратимым, смертельно опасным последствиям.
