Методы исследования периферических отеков

Физикальное обследование
Во избежание пропуска важных этиологических или сопутствующих отекам состояний больному с периферическими отеками необходимо проводить полное физикальное обследование.
При обследовании кожи могут быть обнаружены важные симптомы, например, артериальные сосудистые звездочки, свидетельствующие о хроническом заболевании печени, венозные звезды в результате венозной обструкции, кровоизлияния на лице при обструкции верхней полой вены, застойная пигментация или дерматит на медиальной поверхности дистальных отделов нижних конечностей при хронической венозной недостаточности и дерматофития при лимфатических отеках, возникающая вследствие воспаления подкожной клетчатки, а также лимфангита.
Осмотр глазного дна может обнаружить важные изменения у больного с отеками в результате хронических заболеваний почек и сахарного диабета.
Обследование венозной системы должно включать в себя оценку пульсации на яремных венах (больной должен лежать с приподнятым на 45° относительно горизонтальной плоскости изголовьем), чтобы не пропустить характерных для больных с стеками, обусловленными сдавливающим перикардитом или повышенным венозным давлением при застойной сердечной недостаточности, выраженных отрицательных волн х и у на флебограмме.
Чтобы не пропустить наличие варикозно расширенных вен, больного необходимо осмотреть в положений стоя. Подколенные кисты (Бейкера) также лучше заметны в вертикальном положении.
Для выявления симптомов поражения сердца (помимо уже указанного расширения яремных вен), например, тахисистолической формы мерцания предсердий, увеличения сердца и третьего тона сердца безусловно, необходимо тщательное обследование сердечно-сосудистой системы. Перикардиальный «щелчок» при хроническом сдавливающем перикардите также является существенным диагностическим признаком.
Важное значение для диагностики имеет распространенность отеков. У больного с жировыми отеками стопы и пальцы не меняются, в то время как при других типах отеков нижних конечностей они отекают. Действительно, при длительно существующих лимфатических отеках ценным клиническим симптомом является типичная квадратная форма пальцев.
Существенную помощь в диагностике могут оказать окраска и плотность отекшей конечности. При венозной обструкции кожа нередко окрашена, и могут наблюдаться усиление поверхностного венозного рисунка или венозные звезды.
Отличительным признаком длительно сущестствующей венозной недостаточности является коричневатая пигментация, возникающая в. результате стаза крови в венах кожи медиальной поверхности дистальных отделов ноги.
Отечность при лимфатических отеках плотная, и при пальпации определяется утолщение кожи. Ткани нижних конечностей при жировых отеках имеют типичную-мягкую консистенцию, характерную для жировой ткани. Если причиной лимфатических отеков является рецидивирующий лимфангит, в период обострения у больного могут наблюдаться красные и воспаленные лимфатические сосуды. Если отеке возникают в результате кровотечения в мышцы ноги, через день или два в области одной или обеих лодыжек появляются менискообразные участки экхимоза.
Важным критерием для дифференциации различных типов местных отеков является локализация болезненности во время пальпации. Несмотря на то что тромбоз глубоких вен не всегда сопровождается болезненностью, появляющейся при пальпации голени, подколенной области, тканей, расположенных над бедренной веной или области треугольника
Скарпы, данный симптом встречается при этой патологии настолько часто, что во всех случаях, когда имеется болезненность, необходимо думать о глубоком венозном тромбозе. При различных поражениях костно-мышечной системы также отмечается локальная чувствительность к пальпации.
Диагностические исследования
В случаях, когда результаты анамнеза и физикального обследования не позволяют полностью исключить общий характер отеков, может потребоваться расширенное лабораторное обследование (табл. 128).
Таблица 128. Диагностические исследования у больного с отеками
Электрофорез белков сыворотки крови
Функциональные печеночные пробы
Определение содержания Т4 и Т3 в сыворотке крови
Радиоиммунологическое исследование содержания ТТГ в сыворотке крови
ЭКГ
Рентгенография органов грудной клетки
Эхокардиография
Компьютерное томографическое сканирование грудной клетки
Радоноизотопная ангиграфия сердца
Доплеровское ультразвуковое исследование вен
Имиедансная плетизмография
Ультразвуковое исследование
Флебография
Томография почек
Компьютерное томографическое исследование органов брюшной полости
Лимфангиография
Оно должно быть привязано к индивидуальным особенностям больного и направлено на подтверждение предварительного диагноза, формулируемого на основе клинических данных. При подозрении на общие отеки заслуживают внимания некоторые моменты, относящиеся к лабораторным исследованиям.
1. Электрофорез белков сыворотки крови представляет собой наиболее ценный метод для выявления гипопротеинемии (обычно в результате невротической потери аппетита или нарушения всасывания в кишечнике), а также изменений белкового состава при хронических заболеваниях почек, тяжелой печеночной недостаточности и первичном амилоидозе.
2. Нормальная ЭКГ не позволяет исключить хронический сдавливающий перикардит или амилоидоз сердца; если в этих случаях имеются изменения на ЭКГ, то они выражаются только в уменьшении вольтажа зубцов.
3. При хроническом сдавливающем перикардите на рентгенограмме органов грудной клетки часто определяются нормальные размеры сердца, и во многих случаях помощь в диагностике может оказать компьютерное томографическое сканирование, однако для подтверждения или исключения этого диагноза с полной уверенностью необходимо выполнение катетеризации правых отделов сердца.
4. При рассмотрении нарушений всасывания в кишечнике как возможной причины отечного синдрома может возникнуть, необходимость в таких дополнительных методах исследования, как анализ кала на содержание жира, рентгенография кишечника и даже биопсия слизистой кишечника.
При идиопатических отеках диагностической ценности не имеет ни один из методов лабораторного исследования. Это диагноз, подозрение на который нередко возникает на основании клинических данных, а подтверждают его путем исключения других возможных причин отеков.
Когда считают, что отеки обусловлены местными нарушениями, применяют доплеровское ультразвуковое исследование вен и импеданоную плетизмографию — неинвазивные методики, ценность которых для диагностики или исключения тромбоза глубоких вен является доказанной, однако если их результаты спорны или проблематичны, в качестве «золотого стандарта» для этого диагноза применяют контрастную флебографию или радиоизотопную флебографию (если у больного наблюдаются, аллергические реакции на контраст).
Доплеровское исследование вен — прекрасный метод для подтверждения несостоятельности глубоких вен. В случаях обструкции подколенной вены подколенной кистой (Бейкера) или аневризмой подколенной артерии прекрасной неинвазивной методикой является ультразвуковое исследование подколенной области.
У больного с лимфатическими отеками диагноз с уверенностью может быть поставлен на основании клинических данных; когда у больного подозревают обструктивные лимфатические отеки в результате опухолевого процесса, а при физикальном обследовании обнаружить опухоль не удается, на помощь приходит компьютерная томография органов живота и таза, поэтому контрастная лимфоангиография для диагностики не применяется, пока не появляются показания для ее выполнения, связанные со специальными хирургическими процедурами, например наложением лимфовенозных анастомозов.
Оценка
Как показано в представленном на рис. 132 алгоритме, при оценке больного с периферическими отеками наилучший путь заключается в попытке классифицировать отеки на общие или местные. В рамках этих двух обширных категорий прежде всего необходимо определить «излечимость» и «обратимостью отека.

Рис. 132. Схема диагностического подхода у больного с периферическими
Тейлор Р.Б.
Опубликовал Константин Моканов
Источник
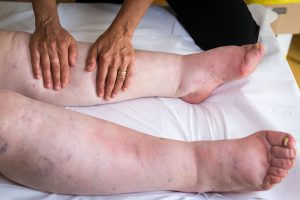
Отеки являются следствием накопления воды в тканях и серозных полостях организма (грудной, брюшной, полости перикарда). Отек тканей сопровождается нарушением их функций. В данной статье приведем определение отеков, расскажем о возможных причинах их появления, о принципах диагностики и лечения.
Отеки условно можно разделить на два вида: местные и общие.
Местные вызваны нарушением кровоснабжения или иннервации участка органа. К ним относятся отеки при воспалении, при нарушенном венозном и лимфатическом оттоке, при поражениях нервной системы, аллергические и предменструальные.
Общие отеки связаны с задержкой жидкости в организме. Они делятся на отеки при сердечной недостаточности, почечные, при энтеропатии с повышенной потерей белка, кахектические и медикаментозные. В начальных стадиях общие отеки носят характер периферических, то есть охватывают лишь определенные участки тела, например, конечности. В дальнейшем происходит распространение отечности с формированием обширных отеков, с накоплением жидкости в полостях. Формируется анасарка.
В начальных стадиях общие отеки носят характер периферических, то есть охватывают лишь определенные участки тела, например, конечности. В дальнейшем происходит распространение отечности с формированием обширных отеков, с накоплением жидкости в полостях. Формируется анасарка.
Причины развития отеков
Чаще всего вода в организме начинает накапливаться при избыточной задержке натрия в почках. Снижение выделения натрия с мочой связано с повышенной секрецией гормона альдостерона, вызванной уменьшением интенсивности кровотока в почках. Этот процесс часто обусловлен сердечной недостаточностью или болезнями почек. Количество альдостерона увеличивается также при болезнях печени, следствием которых является снижение его инактивации.
Отеки возникают при снижении онкотического давления плазмы. Оно обусловлено содержанием в крови альбуминов, в меньшей степени – глобулинов. Таков механизм появления отеков при голодании, нефротическом синдроме, тяжелых болезнях печени с нарушением ее белок-синтетической функции, энтеропатиях с повышенными потерями белка через кишечник.
Отеки появляются также при повышении проницаемости стенок кровеносных капилляров, при увеличении венозного давления, нарушениях обмена электролитов и гормонов, и при механических препятствиях к оттоку жидкости из тканей.
Повышение венозного давления играет роль в механизме развития отеков при сердечной недостаточности, нарушениях венозного оттока. Обмен электролитов и гормонов нарушается при болезнях почек, предменструальном синдроме, гипокалиемии разного происхождения. Повреждение стенок капилляров характерно для гломерулонефрита, воспалительных и аллергических отеков, поражения нервной системы.
Таким образом, патогенез (механизм развития) отечного синдрома сложен. В его появлении играют роль многочисленные, связанные между собой факторы.
Особенности отеков при некоторых заболеваниях
 При заболеваниях почек отеки локализуются преимущественно на лице и максимально выражены в утренние часы.
При заболеваниях почек отеки локализуются преимущественно на лице и максимально выражены в утренние часы.
Воспалительные отеки сопровождают соответствующие процессы в организме. Чаще всего они возникают при флебите и тромбофлебите. Их особенностью является покраснение кожи, болезненность при пальпации, местное повышение температуры. Воспалительный отек чаще всего односторонний.
Отеки при нарушениях венозного оттока могут быть связаны с варикозной болезнью вен. Они мягкие, кожа синюшная, теплая. Видны и другие признаки основного заболевания. Отеки при синдроме верхней полой вены располагаются в верхней половине туловища, в области лица и шеи.
При лимфатических отеках вначале постепенно отекает одна нога, отек распространяется до лодыжек, а затем и выше. Отек плотный, ямки при надавливании на него не остается. В запущенных случаях возникает так называемая слоновость: значительный лимфатический отек обеих нижних конечностей.
Предменструальные отеки возникают в области лодыжек во второй половине менструального цикла. Они сопровождаются головной болью, нарушениями сна, повышением аппетита и другими признаками так называемого предменструального синдрома.
Отеки при сердечной недостаточности возникают постепенно. Они всегда симметричны. Сначала появляется отечность лодыжек к вечеру, в утренние часы она отсутствует. Постепенно появляются отеки голеней, а затем и бедер. Кожа голеней становится натянутой, холодной, синюшной. При надавливании на отек остается ямка. Отмечается увеличение голеней в объеме. В тяжелых случаях присоединяются асцит, гидроторакс, анасарка.
Почечные отеки могут быть нефритические и нефротические. Нефритические отеки появляются на ранней стадии острого гломерулонефрита за счет снижения клубочковой фильтрации. Отек быстро возникает на лице, реже на конечностях.
Отек при нефротическом синдроме связан прежде всего с потерей белка через почки. Он возникает постепенно, сначала на лице в утренние часы. Затем отек появляется на конечностях, пояснице, животе, половых органах. Отеки могут смещаться при изменении положения тела. Кожа сухая, бледная, иногда блестящая. Отек мягкий.
Медикаментозные отеки могут возникать при приеме нестероидных противовоспалительных средств, минералокортикоидов, половых гормонов, глюкокортикостероидов. Отеки мягкие, появляются по утрам на веках или лице, а также на голенях и стопах.
Диагностика отечного синдрома
Общие отеки становятся заметны при задержке в организме не менее 2 литров жидкости. Скрытые отеки выявляются с помощью ежедневного измерения массы тела и объема выпитой и выделенной жидкости.
При выявлении отека определяется его расположение и условия появления. Выясняются сопутствующие заболевания. Проводится тщательный осмотр больного. Назначаются минимальные обследования: общие анализы крови и мочи, биохимический анализ крови, электролиты крови, электрокардиография, рентгенография органов грудной клетки. По результатам этих исследований уже можно отнести отек к какому-либо синдрому (сердечная недостаточность, нефротический и так далее).
На следующем этапе диагностики уточняется причина появления отеков. При наличии болезней сердца проводится эхокардиография, при болезнях почек – функциональные пробы и другие специальные методы исследования.
Лечение отечного синдрома
Лечение отеков зависит от вызвавшей их причины. Во многих случаях назначаются диуретические средства, в том числе и для дифференциальной диагностики причин задержки жидкости.
При отеках любого происхождения рекомендуется умеренное ограничение количества потребляемой жидкости и поваренной соли.
После консультации с врачом во многих случаях допустимо применение растительных средств, улучшающих функцию почек (почечный чай, лист брусники, толокнянка и другие лекарственные растения). Могут использоваться «Канефрон», «Фитолизин».
Лечение основного заболевания, вызвавшего отеки, приводит к улучшению состояния.
Основными диуретиками, уменьшающими отеки, являются фуросемид и гипотиазид. После определения уровня электролитов в крови, возможно их сочетание с препаратами калия: аспаркамом, панангином. В некоторых случаях врач назначает калий-сберегающие мочегонные препараты, например, верошпирон.
Важно понимать, что лечение отеков должно проводиться только под контролем врача. Самолечение может привести к тяжелым осложнениям как самого заболевания, вызвавшего отек, так и к токсическому действию неадекватно принимаемых лекарств.
ТВЦ, передача «Доктор И…» на тему «Отеки ног»:
Источник
Периферические отеки
Периферические отеки могут возникать по разным причинам, начиная от побочного действия лекарств, заканчивая сердечной или почечной патологией. Симптом не возникает сам по себе, а часто указывает на серьезное заболевание.
Отечность определяется визуально и пальпаторно – после надавливание остается ямка (как видно на фото).
 Наиболее часто периферические отеки развиваются в области голеней и стоп
Наиболее часто периферические отеки развиваются в области голеней и стоп
Периферические отеки – что это такое?
Отек периферических тканей возникает из-за накопления воды в подкожной клетчатке. Это не отдельная патология, а следствие какого-либо заболевания.
В основном отечность локализуется на ногах, в области голеней и стоп. Реже наблюдается другая локализация:
- лицо;
- шея;
- поясница;
- верхние конечности.
Механизм развития может быть разным, в связи с чем выделяют несколько разновидностей отеков:
- Гидростатические. Задержка жидкости возникает вследствие повышения гидростатического давления.
- Гипопротеинемические. Развиваются из-за низкого уровня белков в крови.
- Воспалительные. Их причиной является повышение проницаемости стенки капилляров.
Возможные причины
Существует несколько причин, по которым развиваются периферические отеки. Все они разделяются на системные и местные.
К наиболее частым системным причинам относится патология сердца, почек, печени, щитовидной железы, к местным – тромбоз глубоких вен, хроническая венозная недостаточность.
Читайте также:
8 симптомов почечной недостаточности
Тромбоз глубоких вен: 8 симптомов, сигнализирующих об опасности
5 симптомов, при которых необходимо обратиться к эндокринологу
Симптомы
На что важно обращать внимание при возникновении отечности:
- Скорость развития. Если симптомы развились резко, в течение трех суток – скорее всего причина заключается в тромбозе глубоких вен. При остальных патологиях симптомы прогрессируют медленнее.
- Локализация. Поражение только одной конечности указывает на местную причину (например, тромбоз или лимфатический отек). При сердечной недостаточности чаще возникает отечность ног, при почечной – лица.
- Болезненность. Чаще всего отечная зона безболезненна, но при тромбозе присутствует выраженная боль в пораженной конечности.
- Время суток, когда симптом выражен сильнее. Если отечность проходит после ночного отдыха, это указывает на венозную недостаточность.
- Состояние кожных покровов. При лимфатическом отеке кожа над зоной поражения уплотнена, при венозной недостаточности – коричневого цвета. В остальных случаях кожа не меняется.
Жидкость может накапливаться не только в периферических тканях, но и в полостях организма:
- в брюшной полости (асцит);
- в грудной полости (гидроторакс);
- в полости перикарда (гидроперикард).
Часто наблюдаются и другие симптомы, указывающие на первичное заболевание. Например, боль в сердце и одышка при сердечной недостаточности, уменьшение выделения мочи при поражении почек и т. д.
Диагностика
Периферические отеки – это повод обратиться за медицинской помощью. Врач проведет тщательное обследование: пальпацию отеков, аускультацию сердца и легких, перкуссию печени.
При необходимости назначаются дополнительные анализы, которые помогут выявить причину патологического процесса.
Как лечить патологию
Основное направление лечения – устранение причины.
Конкретные медикаментозные препараты назначает врач, самолечение в этом случае может только навредить.
Вне зависимости от причины необходимо откорректировать питание:
- Уменьшить потребление соли.
- Ограничить потребление молочного и соленого, особенно перед сном.
- Основу рациона должны составлять овощи, фрукты и белки.
Симптоматическое лечение заключается в назначении диуретиков – препаратов, которые стимулируют выведение жидкости. Назначается Фуросемид, Торасемид, Гипотиазид, Спиронолактон.
Профилактика заключается в прохождении медицинских осмотров, своевременном лечении заболеваний, соблюдении диеты.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Источник
