Массивные отеки характерны для нефрита

Нефриты — группа заболеваний, характеризующихся диффузным поражением почек первично воспалительного и/или иммуновоспалительного генеза.
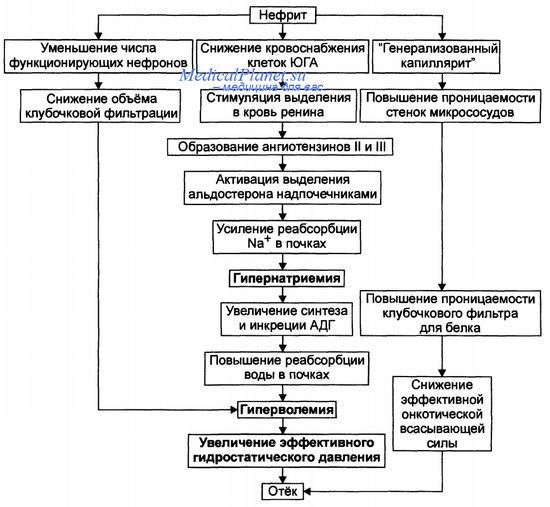
• Причина отёка при нефритах: нарушения кровообращения в почках (чаще — ишемия) при воспалительных или иммуновоспалительных заболеваниях — остром или хроническом диффузном гломерулонефрите. При этом отмечается сдавление ткани почки (в том числе её сосудов) воспалительным экссудатом. Ригидная капсула почки растяжима плохо, вследствие этого даже небольшое количество экссудата вызывает сдавление её паренхимы. Это ведёт к нарушениям кровоснабжения почек, включая клетки юкстагломерулярного аппарата.
• Инициальный патогенетический фактор — гидростатический (вследствие снижения кровоснабжения клеток юкстагломерулярного аппарата).
• Механизм реализации представлен на рисунке.
Звенья патогенеза отеков при нефритах
— Стимуляция синтеза и выделения в кровь ренина клетками юкстагломерулярного аппарата.
— Образование в крови под влиянием ренина ангиотензина I, который при участии ангиотензинпревращающего фермента (АПФ) трансформируется в ангиотензин П. Этот процесс происходит преимущественно в лёгких и стенках сосудов. Часть ангиотензина II превращается в ангиотензин III.
— Стимуляция ангиотензином II и в меньшей мере ангиотензином III выделения клетками клубочковой зоны коры надпочечников альдостерона.
— Увеличение реабсорбции Na+ в канальцах почки с развитием гипернатриемии.
— Активация осморефлекса, сопровождающаяся выделением в кровь АДГ.
Патогенез отёка при нефритах
— Возрастание реабсорбции воды в канальцах почек с развитием гиперволемии.
— Увеличение эффективного гидростатического давления, обусловливающего повышение фильтрации жидкости в артериальной части капилляра и торможение реабсорбции воды в венозной.
— Накопление избытка интерстициальной жидкости — отёк.
— Уменьшение объёма клубочковой фильтрации с потенцированием гиперволемии. Это является результатом снижения числа функционирующих нефронов, повреждающихся при развитии гломерулонефрита.
— Распространённое повышение проницаемости стенок микрососудов (генерализованный капиллярит). Это облегчает транспорт белка и воды в интерстиций, а также реабсорбцию жидкости в почках.
Причина генерализованного капиллярита: образование AT к Аг базальной мембраны клубочков почек. Эти AT повреждают не только базальные мембраны клубочков, но и базальные мембраны микрососудов, имеющих сходные Аг.
— Повышение проницаемости клубочкового фильтра для белка (протеинурия).
— Развитие гипопротеинемии.
— Снижение эффективной онкотической всасывающей силы. Последнее существенно увеличивает степень отёка.
Таким образом, в развитии нефритического отёка принимают участие гидродинамический, онкотический и мембраногенный патогенетические факторы.
— Читать далее «Патогенная роль отёков. Вредность отеков.»
Оглавление темы «Нарущения обмена ионов.»:
1. Отёк при нефритах. Причины отеков при нефритах.
2. Патогенная роль отёков. Вредность отеков.
3. Адаптивная роль отёков. Методы устранения отеков.
4. Ионы. Обмен ионов. Нарушение обмена ионов.
5. Нарушения обмена натрия. Гипернатриемия.
6. Гипонатриемия. Причины гипонатриемии. Последствия гипонатриемии.
7. Нарушения обмена хлора. Причины и последствия гиперхлоремии и гипохлоремии.
8. Нарушения обмена калия. Гиперкалиемия.
9. Гипокалиемия. Причины и проявления гипокалиемии.
10. Нарушения обмена кальция. Гиперкальциемия.
Источник
 У почечных больных следует различать 3 формы отека: отеки вследствие недостаточности кровообращения, нефритические и нефротические отеки.
У почечных больных следует различать 3 формы отека: отеки вследствие недостаточности кровообращения, нефритические и нефротические отеки.
Отеки вследствие недостаточности кровообращения наблюдаются нередко при остром нефрите, а также в далеко зашедших стадиях хронического нефрита и нефросклероза. Часто наблюдаются тяжелые расстройства кровообращения при остром нефрите с массивными отеками и синдромом кардиальной астмы. В подобных случаях у больных наблюдается диагноз «острая недостаточность сердца», и лишь после исследований устанавливался истинный диагноз. Сердечные отеки в этих случаях являются следствием левожелудочковой недостаточности, а потому не сопровождаются резким повышением венозного давления и значительным увеличением печени. При хроническом нефрите чаще наблюдается периодический или приступообразный отек легких, выражающийся в синдроме сердечной астмы. Однако нередко в тяжелых стадиях наблюдается так называемый терминальный отек легких с типичными крупнопузырчатыми хрипами и клокочущим дыханием. Сердечная недостаточность при остром нефрите обычно возникает в том случае, когда острому нефриту предшествуют те или иные изменения сердца, например «утомленное сердце» при «военном» нефрите или же атеросклеротический или миокардитическия кардиосклероз.
Второй формой отека у почечных больных является нефритический отек. Он возникает при остром нефрите или обострении хронического рецидивирующего нефрита. Основным патогенетическим фактором его является повышение проницаемости капиллярной стенки. При остром нефрите действительно имеет место резкое общее поражение капиллярных стенок, наиболее выраженное в капиллярах клубочков. Отеки подобного рода наблюдаются в начальной стадии заболевания и обычно не достигают больших размеров, ограничиваются пастозностью лица и поясницы. Отеки на ощупь плотноватые, в отечной жидкости определяется довольно значительный процент белка — до 1,0-2,5 и относительно высокий удельный вес. Повышение проницаемости капиллярной стенки при нефритических отеках можно выявить определением симптома Румпель-Лееде, или тестом транссудации Фиссингера, или пробой Моравиц-Денеке. Кроме того, для нефритического отека характерно увеличение общей массы крови за счет так называемой гидремической плеторы.
Так как нефритические отеки обычно не достигают больших размеров, то специального лечения их не требуется, и они исчезают при улучшении состояния больного.
Третья форма отека у почечных больных — нефротический отек — имеет наибольшее клиническое значение, так как иногда достигает значительных размеров, со скоплением 20 л и больше отечной жидкости. Он является основным признаком нефротического синдрома и нередко требует специального лечения. Характерной особенностью нефротического отека является его подвижность и мягкость отечных тканей. Эти свойства его обусловлены повышением гиалуронидазы или снижением антигиалуронидазы в крови. Иногда отечная жидкость преимущественно или исключительно скапливается на ограниченных участках — молочные железы, половые органы. Отечная жидкость крайне бедна белком и, напротив, богата липоидами и солями, благодаря чему она приобретает вид молочной сыворотки, причем последний отметил дисминерализацию тканей, при которой в клетках уменьшается количество ионов калия и фосфора, за счет увеличения в них ионов натрия и хлора.
Патогенез нефротического отека все еще далеко не ясен. Ведущим фактором нефротического отека является снижение коллоидо-осмотического давления (КОД) вследствие гипо-и диспротеинемии. Но необходимо учитывать, что понижение КОД не только изменяет обмен жидкости между кровью и тканями, но обусловливает также уменьшение объема плазмы, что, в свою очередь, ведет к изменению натриурического и диуретического рефлексов с избыточным образованием альдостерона и АДГ, о чем говорилось выше. Патогенез липоидного нефроза также представляется неясным.
Липоидный нефроз является нефритом детского возраста. Напротив, амилоидо-липоидный нефроз представляется явлением, сравнительно часто встречающимся в клинике взрослых. Таким образом, правильнее говорить о «нефротическом синдроме», несомненно имеющем типичные признаки.
Если признать, что липоидный нефроз не является самостоятельным заболеванием, а вариантом течения нефрита, то надо полагать, что липоидный нефроз так же, как и нефрит, является инфекционно-аллергическим заболеванием и имеет аналогичную с нефритом этиологию (стрептококковая, пневмококковая и вирусная инфекция, а также малярия и сифилис).
Источник
Заболевания почек влияют как на мочевыделительную систему, так и на организм в целом. Примером этого являются нефротические отеки, возникающие при болезни почек различного генеза, проявляющиеся сначала на лице, а потом на всем теле. Причина развития этого состояния лежит в нарушении обмена веществ, что ведет к искажению баланса белков и жиров, которые относятся к главным составным стенки сосудов.

Что называют отечным нефротическим синдромом?
Заболевания воспалительного, аутоиммунного, травматического генеза проявляются нарушениями одного из основных процессов в почках: фильтрации, реабсорбции и секреции. Нефротический синдром — это совокупность симптомов, возникающих на фоне значительной потери протеинов с мочой, нарушении белкового и жирового обмена, что проявляется отеками и повышением артериального давления.
Вернуться к оглавлению
Условия возникновения
Причины развития нефротического синдрома:
- разные виды нефрита — воспаление почек;
- системная красная волчанка;
- амилоидоз почек — отложение крахмала;
- сахарный диабет;
- нефрит у беременных;
- геморрагическая форма васкулита — воспаление микрососудов;
- аллергические состояния;
- токсическое поражение почек;
- онкологические заболевания.
Вернуться к оглавлению
Патогенез возникновения отеков
Механизм нефротических отеков связан с нарушением проницаемости клубочков нефронов для белков. Повышенная проницаемость ведет к тому, что альбумины и глобулины проходят через почечный барьер и выводятся с мочой. Таким образом, количество этих показателей в крови значительно уменьшается. Потеря белков провоцирует понижение онкотического давления, регулируемого уровня протеинов.
 При такой патологии белок выводится с мочой, а вода с натрием задерживается в виде отеков.
При такой патологии белок выводится с мочой, а вода с натрием задерживается в виде отеков.
Падение давления, в свою очередь, проявляется выходом жидкости из сосудов, и уменьшением объема циркулирующей крови, что выражается развитием отеков. Снижение объема крови является критическим состоянием для организма, поэтому активируется симпатическая нервная и ренин-ангиотензиновая системы. В ответ на это возникает задержка ионов Na и воды, что повышает уровень проявления в отечном синдроме.
Патогенез повышения артериального давления основан на том, что снижение объема циркулирующей крови ведет к рефлекторному сокращению мышц стенки сосудов и активации централизации кровообращения. А также стимуляция работы симпатической нервной системы с выбросом адреналина и норадреналина способствуют повышению давления.
Вернуться к оглавлению
Как проводится диагностика нефротических отеков?
Отеки при нефритах исследуют с помощью лабораторных методов:
- Общий анализ крови — при воспалении почек возможны изменения лейкоцитов в сторону их увеличения, нейтрофильный сдвиг лейкоцитарной формулы влево, повышение СОЭ.
- Биохимическое исследование венозной крови — уменьшение общего количества белков ниже 50 г/л, снижение показателя альбуминов — 30 г/л и ниже, нарушение соотношения между альбуминами и глобулинами. Показатели холестерина, липопротеинов низкой и очень низкой плотности, триглицеридов выше нормы.
- Общий анализ мочи — количество белка выше 3,5 г в анализе, что соответствует потерей протеинов 30—45 г/сутки, наличие воскообразных цилиндров, слизи, жировых включений. При нефрите острого течения в моче имеются лейкоциты, эритроциты и бактерии.
 Дальше болезнь усугубляется, проявляясь отечностью тела и высоким артетриальным давлением.
Дальше болезнь усугубляется, проявляясь отечностью тела и высоким артетриальным давлением.
Для подтверждения, что отеки возникли через нарушение работы почек, нужно собрать детальный анамнез и провести первичный осмотр. В выяснении жалоб нужно обратить внимание на то, выражен ли отечный синдром на лице с утра, уменьшается ли до второй половины дня или становится почти незаметным. Дальнейшее развитие болезни характеризуется отечностью всего тела на фоне повышения артериального давления.
При осмотре отеков нужно обратить внимание на их симметричность, структуру и цвет. Это важно, поскольку отеки при нефротическом синдроме за этими характеристиками отличаются от таких при заболеваниях сердечно-сосудистой системы. Эти манипуляции не занимают много времени и помогают определить источник отечности.
Вернуться к оглавлению
Как лечить?
Помощь при нефротическом синдроме зависит от заболевания, которое его вызвало. На фоне основной терапии необходимо корректировать режим питья и употребление кухонной соли. Жидкость нужно принимать часто и небольшим количеством, а суточный объем должен быть умеренным. На период лечения лучше всего отказаться от употребления соли или свести ее количества к минимуму.
С целью выведения воды, которая накопилась в межклеточном пространстве и спровоцировала нефротическую отечность, применяют диуретики «Фуросемид» и «Гипотиазид» — типичные представители этой группы, успешно борющиеся с отечным синдромом. Они провоцируют выведение ионов калия, поэтому параллельно нужно принимать «Аспаркам» или «Панангин», которые приводят этот показатель в норму.
Хорошим дополнением будет применение растительных сборов, улучшающих функции почек. К ним относится чай из брусники, толокнянки и специальные комплексные почечные сборы.
Если уменьшение отеков не повлияло на артериальное давление, консервативную терапию дополняют гипотензивными препаратами, способными возвратить нормальный уровень давления. С этой целью применяют «Пропранолол», «Капроприл», «Верапамил». Важно, что лечение должно проходить под контролем врача, ведь борьбу с отеками можно начинать только тогда, когда известен источник их появления.
Источник
Нефрит (от греч.nephros – почка) – воспалительное заболевание почек, как правило двухстороннее, характеризующееся преимущественным поражением почечных клубочков, в отличие от нефроза, при котором поражение касается главным образом канальцев почек.
Различают диффузный (разлитой) и очаговый нефрит.
Для первого характерно разлитое, диффузное воспаление обеих почек. Очаговый же нефроз представляет собой воспаление ограниченного количества почечных клубочков и, как правило, является не самостоятельным заболеванием, а лишь одним из проявлений какого-нибудь острого или хронического инфекционного процесса. Диффузный нефрит по течению бывает острым или хроническим.
Причины.
Причиной острого нефрита чаще всего является какое-либо острое инфекционное заболевание, вызванное стрептококком (ангина, скарлатина, рожа и др.). Резкое охлаждение тела, особенно в сочетании с промоканием одежды, имеет большое значение в развитии болезни. Острый нефрит – заболевание преимущественно молодого возраста; часто им заболевают дети и подростки.
Клинические симптомы.
Болезнь начинается обычно не во время инфекционного заболевания, а спустя10-15 дней после него.
Появляется чувство разбитости, небольшие боли в поясничной области и иногда незначительное повышение температуры.
Но главными проявлениями болезни являются:
- Отеки,
- Повышение кровяного давления,
- Изменения со стороны мочи.
Отеки очень часто бывают первым симптомом острого нефрита, который обращает на себя внимание больного. Начавшись с лица, особенно в области век, отеки распространялись на все тело. Лицо становится одутловатым и бледным. Нередко в течение короткого времени отеки достигают огромных размеров; тогда, помимо отеков, то есть скопления воды в подкожной клетчатке, обычно отмечается скопление жидкости в брюшной полости (т.наз. асцит), в полости плевры и в полости сердечной сорочки.
Острый нефрит является заболеванием не только почек, но и всей сосудистой системы организма, при котором сосуды почек страдают особенно сильно.
С этим связано развитие второго важного признака острого нефрита – повышения кровяного давления, Гипертонии.
При исследовании глазного дна нередко обнаруживается спазм сосудов и кровоизлияния из мелких из мелких артерий сетчатки глаза.
Третьим важным признаком острого нефрита являются Изменения мочи: резкое уменьшение количества мочи, так как значительное количество жидкости не выделяется из организма, а остется в виде отеков и скоплений воды в полостях тела; примесь к моче крови (гематурия) и содержание в ней белка (альбуминурия), достигающего обычно 2-3%, а нередко 10-15%.
Течение острого нефрита в большинстве случаев благоприятное. Болезнь, как правило, в течение 1-3 месяцев заканчивается полным выздоровлением. Иногда продолжительное время (до 6-9 мес.) наблюдается остаточные явления в виде небольшого повышения кровяного давления или выделения крови с мочой. Неблагоприятным исходом острого нефрита является переход его в хроническую стадию.
Осложнения.
Нередко при Остром Нефрите могут возникнуть осложнения.
Главными из них являются острая сердечная недостаточность и экламптические приступы.
Острая сердечная недостаточность может возникнуть главным образом в первые дни болезни: появляются одышка, синюшность, размеры сердца увеличены; вскоре развиваются застойные явления в легких (кашель с мокротой, влажные хрипы), могущие в некоторых случаях достигнуть опасных размеров, вплоть до отека легких.
Причиной эклампсии являются быстро развивающийся отек мозга, а также спазм мозговых сосудов. Упорная головная боль, сопровождающаяся иногда рвотой, является часто предвестником экламптического припадка. Припадок проходит довольно тяжело, но, как правило, он оканчивается благополучно: состояние больного после припадка быстро и резко улучшается.
Хронический Нефрит развивается чаще всего как результат неизлеченного острого нефрита. Если в течение 6-9 месяцев после начала острого нефрита не исчезают основные признаки болезни, то можно предположить переход острого нефрита в хронический.
Течение хронического нефрита характеризуется чередованием периодов затишья, когда больные не испытывают почти никаких болезненных ощущений, с периодами обострения, наступающими обычно после перенесенной инфекции (грипп, ангина и пр.).
Хронический нефрит, как правило имеет длительное течение. В периоды затишья больные испытывают общую слабость, утомляемость, понижение аппетита, иногда небольшие головные боли. Кровяное давление может быть несколько повышенным, в моче сожержится небольшое количество белка, крови. При обострениях наблюдаются почти все те же симптомы, как и при остром нефрите. В тяжелых случаях, по мере прогрессирования хронического воспалительного процесса, с каждым обострением все большая часть почечных клубочков гибнет, запустевает, замещается соединительной тканью; почки уменьшаются в размерах. Гибель и запустение большого количества почечных клубочков может привести к развитию почечной недостаточности, то есть к задержке шлаков из-за нарушения фильтрации, которые, накапливаясь в крови, вызывают самоотравление организма – уремию. В этом состоянии может наступить смерть больного.
Очаговый нефрит, в отличие от Диффузного, характеризуется лишь мочевыми симптомами, то есть наличием в моче красных кровяных телец и небольшого количества белка. Отеков, повышения кровяного давления и других общих симптомов диффузного нефрита, при очаговом нефрите не бывает.
Профилактика.
Профилактика острог нефрита заключается в борьбе с инфекционными заболеваниями, могущими быть причиной болезни, а также в укреплении и закаливании организма. Очень важно тщательно лечить хроническое воспаление миндалин (тонзиллит), вплоть до оперативного их удаления. Лучшей профилактикой хронического нефрита является своевременное и рациональное лечение острого нефрита.
ЛЕЧЕНИЕ НЕФРИТА.
Лечение как острого, так и хронического нефрита должно проводится под систематическим наблюдением врача.
Больные острым нефритом должны соблюдать строгий постельный режим.
В первые 2 дня больному целесообразно назначить почти полное голодание. Можно употреблять лишь 100г сахара и 2 стакана воды. В дальнейшем назначается диета с ограничением содержания поваренной соли в пище (не более 5г в сутки) и уменьшением количества жидкости (от 800мл до 1л в сутки), а также животных белков (мяса). Сроки постельного режима и общей нетрудоспособности больного решаются врачом в каждом отдельном случае индивидуально.
При Сердечной недостаточности и Гипертонии проводится симптоматическое лечение по общим правилам:
- Сердечные гликозиды,
- Мочегонные средства (гипотиазид, фуросемид),
- Ингибиторы АПФ,
- Бета-блокаторы. Назначают препараты в зависимости от состояния больного, сопутствующих заболеваний.
Для усиления диуреза и предупреждения Отека мозга, Эклампсии необходима:
- Дегидратационная терапия — Мочегонные средства,
- При остром нефрите назначается Антибактериальная терапия (Антибиотики — Пенициллин, Ампициллин, Эритромицин).
Нельзя! Фуродонин, Сульфаниламиды, Аминогликозиды, Нестероиды, Пиперидиновая кислота, Неграм, Палин, Фторхинолы.
При хроническом нефрите в разные периоды болезни — разное лечение.
В период затишья требуется соблюдение соблюдение общего режима (остерегаться инфекционных заболеваний, простуды, промокания одежды, переутомления) и ограничение в питании (запрещаются соленые и копченые изделия, консервы, пряности и пр.)
Необходимо обеспечить в квартире сухой и теплый климат. В периоды обострения лечение такое же, как и при остром нефрите.
Лечение очагового нефрита заключается в радикальном лечении тех воспалительных, инфекционных очагов (хронич. тонзиллит, заболевание зубов, воспаления желчного пузыря и пр.), которые послужили причиной его развития.
При Осложнениях.
При Значительных Отеках — Срочно!
- Фуросемид — в/в стр. 40 -1000 мг.
- Морфий — 5-10 мл. в/в стр.однократно
- Кровопускание — не менее 400 мл
Нельзя! Сердечные гликозиды (может быть брадикардия)
При Энцефалопатии с Эклампсией— сильная головная боль, тошнота, рвота.
- Магний сульфат в/в
- Фуросемид в/в
- Диазепам в/в, друг за другом.
Источник
