Лечение отека при лимфадените
Содержание:
Лишь в редких случаях лимфаденит представляет собой самостоятельное заболевание. Чаще всего это не что иное, как симптом, сигнализирующий о каких-то неполадках в организме. Обнаружив первые признаки лимфаденита, необходимо срочно обратиться к врачу – иногда причиной его возникновения являются весьма опасные состояния, способные привести к инвалидизации и даже летальному исходу.
Лимфаденит: что это такое?
Лимфаденит – воспалительный процесс в лимфатических узлах, часто сопровождающийся нагноением. Проявляется он через увеличение одного или нескольких лимфоузлов и может возникать сразу в нескольких регионах тела. Его симптомы могут быть различны – они определяются видом лимфаденита. К общим его признакам относятся местное повышение температуры и подъем температуры тела, сильные боли, покраснение (гиперемия) кожи, отек, зуд, озноб.
Как правило, лимфаденит – это ответная реакция на снижение иммунитета в результате прогрессирования какого-либо заболевания. Вот почему так важно найти и устранить причину возникновения опасного состояния.
Причины возникновения лимфаденита
Все причины, приводящие к возникновению лимфаденита, можно условно разделить на инфекционные и неинфекционные.
Инфекционные причины встречаются достаточно часто – инфекция из своих очагов распространяется по лимфатическим и кровеносным сосудам, вызывая воспалительный процесс. Наиболее типичными «виновниками» возникновения лимфаденита являются такие бактериальные и вирусные инфекции, как:
- стрептококк;
- стафилококк;
- ВИЧ;
- паразитарные и грибковые инфекции;
- туберкулез и т.д.
Среди обычно встречающихся неинфекционных причин лимфаденита можно выделить следующие:
- онкология лимфатических узлов (лимфома);
- метастатический (вторичный) рак, распространившийся из других зон тела;
- воспаление как ответ на внедрение инородного тела.
Лимфаденит: виды
Существует несколько критериев классификации лимфаденита.
- В зависимости от длительности и интенсивности воспалительного процесса выделяют:
- острый лимфаденит, который характеризуется внезапным началом и возникает вследствие инфицирования раны, развития острого инфекционного заболевания или после хирургического вмешательства;
- хронический лимфаденит, являющийся результатом длительного инфекционного процесса либо прогрессирования онкологического заболевания (иногда этот вид лимфаденита представляет собой отдаленное последствие хирургической операции);
- рецидивирующий лимфаденит, возникающий в результате хронической инфекции.
- По этиологии лимфаденит бывает:
- неспецифическим, причиной которого является грибковая и бактериальная флора, обычно присутствующая на коже и слизистых оболочках (если воспаление носит локальный характер, то этот вид лимфаденита очень хорошо поддается лечению);
- специфическим – в этом случае лимфаденит сигнализирует о распространении за пределы очага таких опасных специфических инфекций, как чума, туберкулез, токсоплазмоз, сифилис, туляремия, бруцеллез.
- Лимфаденит в зависимости от характера воспалительного процесса бывает:
- гнойным – сопровождающимся сильными болями, ухудшением самочувствия и грозящим при отсутствии своевременной помощи сепсисом;
- серозным – обычно возникает как следствие вирусной инфекции, раковых метастаз или лимфомы, протекает с неярко выраженной симптоматикой и часто является стадией, предшествующей гнойному лимфадениту.
- Наконец, виды лимфаденита выделяются и по месту локализации заболевания:
- подчелюстной лимфаденит – не слишком частое явление, вызываемое различными заболеваниями полости рта: тонзиллит, кариес и т.д.;
- шейный тип лимфаденита особенно распространен среди детей и людей, часто страдающих простудными и инфекционными заболеваниями, такими как гнойная ангина, тонзиллит, пневмония, грипп;
- паховый лимфаденит – этому состоянию всегда сопутствует первичное инфекционное заболевание, характеризующееся наличием воспалительного процесса – как правило, речь в этом случае идет именно о венерических болезнях, намного реже все дело в инфицировании раны в районе паховой области на фоне сниженного иммунитета;
- лимфаденит в подмышечных впадинах – в эти зоны лимфа поступает из шеи, лица, плечевого пояса, грудной клетки, соответственно, вместе с ее током «виновники» воспалительного процесса могут поступить из этих районов, пораженных такими заболеваниями, как, например, хроническое воспаление миндалин или кариес;
- околоушной лимфаденит является следствием воспалительных заболеваний ушной раковины, внутреннего уха либо прилежащих тканей, а так же гнойных травм – например, «неудачного» прокола уха или даже выдавливанием угрей.
Симптомы лимфаденита
Признаки лимфаденита в большой степени зависят от его вида и стадии. Так, например, если симптомы острого лимфаденита не заметить невозможно, то так называемый простой лимфаденит вообще часто протекает безболезненно и до поры до времени не вызывать беспокойства.
Как правило, все же лимфаденит сопровождается отеками и болезненностью кожи вокруг воспаленных лимфоузлов. Иногда даже наблюдается ее покраснение. В некоторых случаях увеличение лимфатических узлов (лимфаденопатия) заметно невооруженным взглядом без пальпации.
Если речь идет об острой форме заболевания, особенно сопровождающейся нагноением, то симптомы проявляются резко и внезапно: боль, уплотнение лимфоузлов и потеря ими подвижности, а так же явления общего плана в виде тошноты, лихорадки, сильной головной боли. При этом контуры узла размываются и теряют очертания, он будто бы сливается с окружающими тканями. Отмечается так же движение гноя внутри узла. В случае отсутствия своевременного лечения высока вероятность прорыва абсцесса в глубину тканей.
Когда же имеет место хронический лимфаденит, то отмечается достаточно вялое течение заболевания: лимфоузлы увеличены, но практически безболезненны, они уплотнены, однако достаточно подвижны при пальпации. В некоторых случаях возможен отек близлежащих тканей или конечностей из-за застоя лимфы вследствие нарушения функций узлов.
Отдельные симптомы лимфаденита свидетельствуют о развитии серьезных состояний, потенциально опасных для жизни. При их наличии необходимо как можно скорее обратиться за квалифицированной помощью, иногда счет идет буквально на часы и минуты. Речь идет о таких признаках, как:
- повышенная температура тела (выше 38,5С);
- затрудненное либо учащенное дыхание;
- сильная боль, отек, ярко выраженное покраснение;
- учащенное сердцебиение.
Диагностика лимфаденита
Первым делом специалист осмотрит лимфоузлы методом пальпации. У здоровых людей они достаточно мягкие, легко смещаемы относительно соседних тканей, абсолютно безболезненны и не увеличены – у пациентов нормального телосложения лимфоузлы вообще трудно прощупать, другое дело – худощавые пациенты, особенно дети и подростки. Далее в зависимости от результатов обследования будет принято решение о применении других диагностических мероприятий, в частности, может потребоваться:
- общий анализ крови, показывающий изменения ее состава. При этом может быть заподозрено наличие опухолевых процессов – и тогда придется провести биопсию узла, т.е. забор его ткани для гистологического исследования;
- анализ на ВИЧ;
- УЗИ периферических лимфоузлов и органов брюшной полости (особенно селезенки и печени);
- компьютерная томография;
- осмотр ЛОР-врача;
- диагностически-лечебная операция проводится в случае наличия хирургической патологии: вскрытие и дренирование получившейся полости, а так же осмотр прилежащих органов и тканей на предмет наличий гнойных рани абсцессов;
- у пациентов детского возраста первым делом исключается (либо подтверждается) отек Квинке – аллергическая реакция, угрожающая жизни, а так же весьма похожие на увеличенные лимфоузлы врожденные кисты и опухоли в районе шеи;
- кожно-аллергические пробы, микроскопические исследования мокроты и крови, рентген, учет контакта с больными туберкулезом – все эти манипуляции проводятся в случае обнаружения специфического лимфаденита;
- лимфаденит в паховой области требует исключения наличия паховой грыжи, а так же проведения ряда исследований для того, чтобы подтвердить (исключить) наличие венерических заболеваний.
Лечение лимфаденита
Так как лимфаденит чаще всего является сигналом о каких-то неполадках в организме, то его лечение сопровождается борьбой с заболеванием органа или системы, вызвавшего воспаление лимфоузлов. Так, в случае подчелюстного лимфаденита необходимо санирование полости рта и лечение хронического тонзиллита, а лечение шейного лимфаденита невозможно без устранения гнойной ангины или других ставших его причиной заболеваний. К тому же, стратегия действий медицинских работников зависит и от стадии развития лимфаденита.
Так, если имеют место начальные стадии лимфаденита, то лечение достаточно консервативно:
- создание условий покоя для пораженного участка;
- физиологическое лечение: электрофорез, ультразвуковая терапия, гальванизация;
- противовоспалительные мази и препараты.
В любом случае, если подтверждено наличие инфекционной причины лимфаденита, необходим прием антибиотиков той группы, к которой чувствителен возбудитель.
При подтверждении туберкулезной инфекции лечение возможно только в условиях стационара посредством специфической туберкулезной терапии.
В случае гнойного лимфаденита необходимо как можно скорее провести вскрытие и дренирование подвергшейся нагноению полости. После процедуры пациенту требуется регулярная обработка раны и перевязка.
Бывает, что вследствие биопсии подтверждается наличие опухолевого процесса – доброкачественного либо злокачественного. Лечение при этом может включать облучение и химиотерапию.
В частности, при лечении лимфаденита могут быть назначены следующие виды препаратов:
- антибиотики, ликвидирующие инфекцию;
- анальгетики, снижающие силу и интенсивность болевых ощущений;
- противовоспалительные препараты, уменьшающие отеки и воспаления.
В случае лимфаденита, как и при наличии любых других заболеваний, крайне опасно заниматься самолечением. Например, когда имеет место воспаление лимфатических узлов наше, сопровождающееся симптомами ОРВИ, многие пытаются справиться с проблемой посредством прикладывания к пораженным участкам сухого тепла. Однако в случае нагноения эта мера категорически запрещена – нагревание может вызвать серьезные осложнения.
Лимфаденит: возможные осложнения
В отдельных случаях лимфаденит может пройти и самостоятельно. Однако при первых же признаках заболевания гораздо правильнее будет перестраховаться и сразу обратиться к врачу. Ведь в отсутствии своевременной помощи лимфаденит может дать серьезные осложнения, такие как:
- кожный абсцесс;
- сепсис;
- энцефалит;
- остеомиелит;
- обширное распространение инфекции или онкологического заболевания;
- тромбофлебит;
- развитие слоновости конечностей.
Многие из перечисленных состояний способны сделать человека инвалидом или вообще явиться причиной летального исхода.
Лимфаденит: профилактика
Существует небольшой перечень профилактических мер, способных во много раз снизить риск возникновения лимфаденита:
- предупреждение микротравмирования кожи;
- предупреждение инфицирования полученных открытых ран: достаточно лишь вовремя обработать их антисептиком;
- своевременное и грамотное лечение ангины, синусита и ринита (исключает возникновение подчелюстного, околоушного и шейного лимфаденита);
- своевременное устранение очагов инфекций (лечение кариеса, вскрытие фурункулов и т.д.);
- диагностика и лечение заболеваний, вызывающих специфический лимфаденит: туберкулез, сифилис, гонорея и др.
Источник
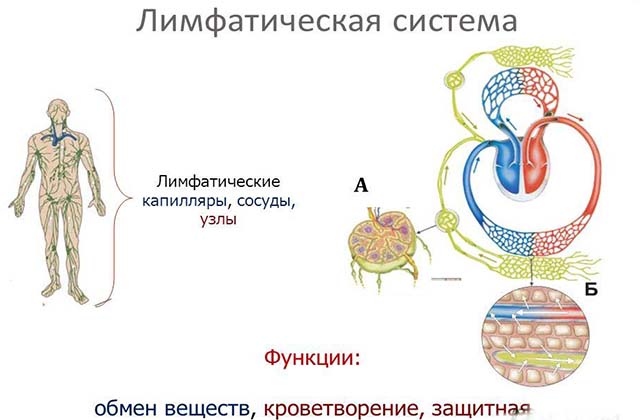
Лимфатическая система – это охрана и сигнализация организма. Она состоит из лимфатических сосудов и лимфоузлов. Как и любой орган человеческого тела, лимфатическая система подвергается нападению вирусов и бактерий. Это приводит к различным заболеваниям. Наиболее распространённое – лимфаденит. Это воспаление лимфоузлов, которое требует лечения. Существует много способов, как лечить лимфоузлы. Для этой цели применяют как медикаментозные препараты, так и средства народной медицины.

Что такое лимфоузлы
По лимфососудам проходит лимфа – жидкость, состоящая в основном из особых телец. Эти тельца – лимфоциты, противодействуют любой инфекции, поступающей в организм из окружающей среды. Собираясь в мелких лимфатических сосудах, капиллярах, иммунная влага перекачивается в более крупные сосуды. Оттуда она идёт в лимфоузлы. Далее поступает в крупные лимфососуды, а затем смешивается с венозной кровью.
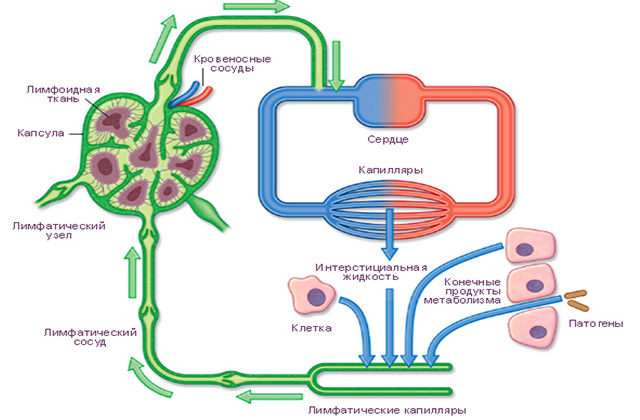
Лимфоузлы представляют собой физиологические фильтры организма. Все инородные элементы сначала попадают в лимфу. Затем, распространяясь с лимфотоком, достигают лимфоузлов. Белые кровеносные тельца- лейкоциты, уничтожают вредные микроорганизмы. Их остатки выводятся наружу. Если бактерий слишком много, то возникает воспаление. Клетки, борющиеся за чистоту организма, начинают усиленно делиться. Этот процесс сравним с увеличением личного состава армии. В результате размер лимфоузела увеличивается.
Лимфоузлы расположены во всех частях тела. Наибольшее их скопление наблюдается на голове, шее, подмышечных впадинах, паховых областях. Есть они в коленных и локтевых суставах.
Начало инфекционно воспалительного процесса в лимфоузлах говорит об избытке тех или иных бактерий в организме. Лимфаденит имеет две формы течения болезни: острую и хроническую.
Как самостоятельно распознать воспаление
Определить воспаление поможет его виновник. Процесс начинается с дискомфорта в лимфатических зонах и болезненных ощущений. Если процесс продолжается дальше, то лимфоузлы увеличиваются, в них появляется боль при пальпации. Лимфаденит часто сопровождается уплотнениями и покраснениями. Последняя стадия воспаления – увеличение лимфоузлов в размере. Оно бывает столь существенным, что место расположения иммунного фильтра становится похожим на выпуклую шишку. Гнойные воспаления сопровождаются общим недомоганием, болью и тяжестью в голове. Часто повышается температура тела.
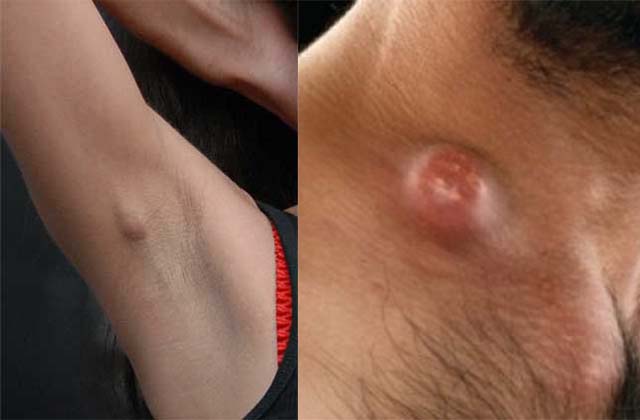
Степень данного заболевания продиктована виновником заражения и состоянием организма в целом. Поражаются один узел, определённая группа или все узлы сразу. Лимфаденит проявляется в различных частях тела. Его проявления напрямую зависят от основной болезни.
Обнаружив дискомфорт в лимфатических узлах, следует обратить внимание на следующие моменты:
- Когда произошло увеличение лимфатических узлов? Если это длится недолго, то для переживаний нет оснований. Лимфатические узлы реагируют даже на сильную усталость. Если процесс длится несколько дней, стоит задуматься.
- Ощущается ли подвижность лимфатических углов при пальпации?
- Каков характер боли: сильная, постоянная, ощущается только при надавливании, совсем отсутствует? Эти сведения способны многое рассказать лечащему врачу.
- Большое значение имеет плотность тканей в болевых точках. Уплотнения свидетельствуют о сильном воспалении и, возможно, скоплении гноя.
- Сколько узлов воспалились?
Мягкие ткани в области лимфоузлов, слабая постоянная боль, неприятные ощущения в области одного и двух противолежащих узлов говорят о слабости организма.Это бывает результатом больших физических или эмоциональных нагрузок, не до конца вылеченного заболевания, состояния после стресса и многих других бытовых проблем.
Как протекает воспаление
Воспаление лимфоузлов бывает гнойным и негнойным.
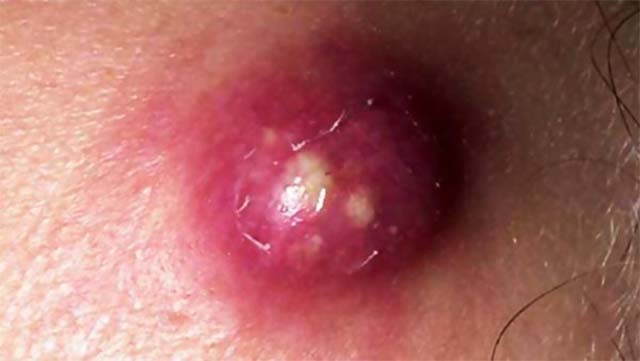
Признаком гнойного лимфаденита является дёргающая боль в воспалённом месте. Больной лимфоузел неподвижен. Ткани сильно уплотнены. Поражённый участок приобретает красноватый оттенок. Процесс заканчивается появлением опухоли. Границы припухлости выражены чётко. Плотность воспалённой области неоднородна. При пальпации отчётливо слышен хрустящий звук. Состояние больного сильно ухудшается. Возникает слабость, появляется сильная головная боль. Воспалительный процесс сопровождает повышение температуры тела и учащённое сердцебиение. Если вовремя не начать лечение, то гнойная инфекция распространится на другие органы и бороться с ней станет сложнее.
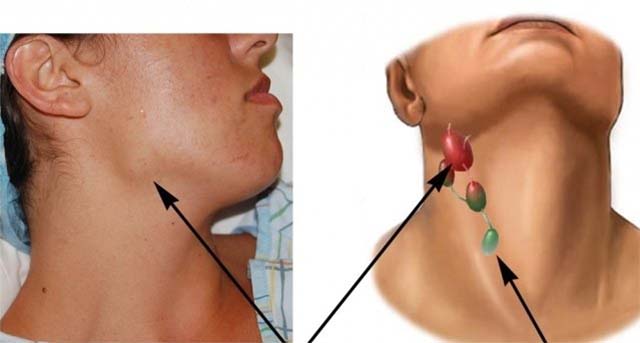
Негнойный лимфаденит протекает не так остро. Он никак не отражается на общем состоянии. Лимфоузлы плотные. Они увеличены в размерах, но сохраняют подвижность. Воспалительный процесс сопровождается неприятными ноющими ощущениями в поражённых областях. Боль ощущается исключительно при нажатии.
Лимфаденит бывает острым и хроническим
- Продолжительность острого лимфаденита ограничивается четырнадцатью днями. Главный признак – острое начало. Резко опухшие лимфоузлы начинают сильно болеть. Иногда поднимается температура. Ощущается общее недомогание.
- Длительность хронического лимфаденита превышает месяц. Заболевание является вялым продолжением острой формы. Хронический воспалительный процесс сопровождается только увеличением лимфоузлов. Болевые ощущение отсутствуют.
При любой из форм лимфаденита в отсутствии должного лечения начинается процесс замещения лимфоидной ткани. Основной материал лимфосистемы грубеет, атрофируется. На его месте появляется соединительная ткань. Это мешает естественной работе иммунных фильтров и снижает иммунные функции организма. Воспаление может возникнуть в узлах любой локализации.
Причины воспаления
Если опух лимфоузел, то сразу решить, почему это произошло, нельзя. Существует множество причин для заболевания лимфоузлов. Поражения бывают инфекционные и неинфекционные. Некоторые инфекционные заболевания оказывают прямое воздействие на лимфатическую систему:
- СПИД,
- туберкулёз,
- мононуклеоз,
- сифилис.
Туберкулёз, поражающий лимфоузлы, является самым распространённым внелёгочным заболеванием. Часто эта форма жизнедеятельности палочки Коха сопровождает туберкулёз лёгких, но всё чаще выявляются самостоятельные формы, прогрессирующие в лимфатической системе. Ничего странного в этом нет: туберкулёз относится к числу болезней, которые поражают именно иммунную систему.
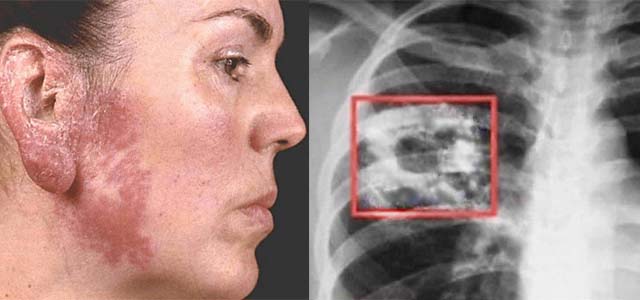
Другие инфекции поражают отдельные органы или организм в целом. Это
- ОРВИ – группа заболеваний верхних дыхательных путей,
- стафилококк,
- стрептококк.
К воспалению лимфоузлов могут привести грибковые заболевания и заражение паразитами. Встречаются и неинфекционные болезни, которые приводят к лимфадениту. Это:
- ревматоидный артрит,
- онкологические заболевания,
- серповидноклеточная анемия,
- васкулит.
Онкологические заболевания могут поражать именно лимфоидную ткань.
Онкология лимфоузлов представлена рядом заболеваний. Симптомы у них типичны:
- сильное повышение температуры (39-40),
- усиленное потоотделение в ночное время,
- лихорадка,
- кожный зуд, который проявляется на стопах ног, ладонях, груди,
- чувство давления в местах локализации лимфатических узлов.
Некоторые люди небрежно относятся к своему здоровью. Злоупотребляют курением и алкоголем, не уделяют должного внимания лечению инфекционных заболеваний. В результате лимфоузлы воспаляются.
Осложнения при воспалении лимфоузлов
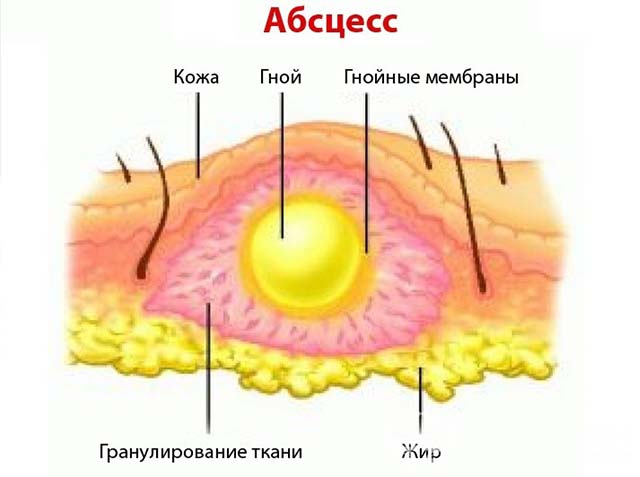
Тяжелые заболевания лимфоузлов не проходят бесследно. После перенесённого лимфаденита возможны осложнения. Особенно сложные последствия возникают, когда остаётся недолеченным воспаление в области живота. Это грозит абцессом, а в особо тяжёлых случаях заражением крови.

Абцесс – гнойное расплавление омертвевших тканей. Он возникает вследствие большого скопления гноя в области лимфоузла, который смешивается с остатками омертвевших тканей и частицами крови. Образовавшаяся смесь распирает окружающие ткани и провоцирует образование новых бактерий. Лечение абцесса сложное. Если он не поддаётся лечению антибиотиками, то требуется оперативное вмешательство, в процессе которого иссекается поражённая область.
Заражение крови или сепсис – это распространение инфекции сначала на близлежащие органы, а потом на весь организм. Этому способствует проникновение лимфы в кровеносные сосуды. Осложнение характеризуется увеличением температуры, сильной головной болью, лихорадкой. Возможно лечение сепсиса антибиотиками. Если интенсивная терапия отсутствует, то процесс быстро прогрессирует, приводя к нарушению жизнедеятельности внутренних органов. Конечной стадией становится летальный исход.
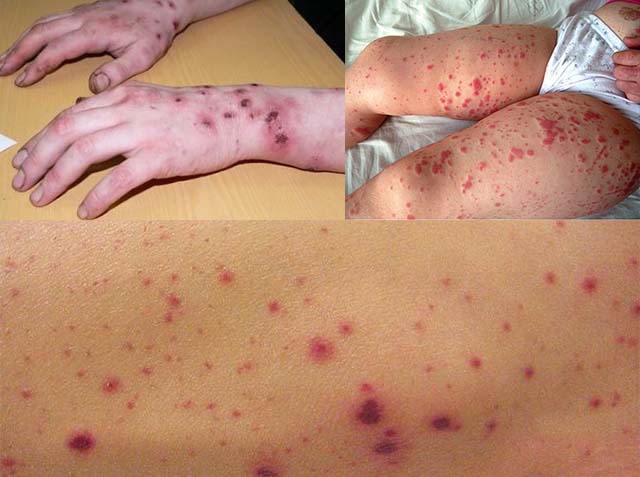
К осложнениям приводят тяжёлые воспаления. Один из них – вирус иммунодефицита человека. При ВИЧ происходит опухоль лимфоузлов исключительно в верхней части тела. Это косвенное указание на СПИД. Применяемая антиретровирусная терапия способна существенно продлить жизнь больному.
Лимфаденит в лёгких формах к осложнениям не приводит.
Какой врач лечит лимфоузлы
Лимфаденит – это сопутствующий недуг, которому предшествует бактериальное поражение того или иного органа. Как лечить увеличенные лимфоузлы, способен решить врач. Иногда возникает вопрос, к какому доктору обратиться. Ответ достаточно прост. Необходимо определить область, в которой протекает воспалительный процесс и исходить их этого.
Увеличение лимфоузлов в нижней части лица – следует посетить стоматолога. Воспалении в области паха – необходимо обратиться за консультацией к урологу, а женщинам к гинекологу. Шейный лимфаденит – предлог навестить ЛОРа. Воспаление других лимфоузлов – сфера деятельности хирурга. Врач назначит необходимые анализы, отправит на обследование. Очень важен анализ крови на наличие антител к ВИЧ. Обследование поможет удостовериться в отсутствии той и иной инфекции, а в противном случае своевременно приступить к лечению.
Как лечить воспалённый лимфоузел
Приступать к лечению лимфаденита следует только после консультации у специалиста. Врач подробно расскажет, как лечить воспаление лимфоузлов. За долгие годы борьбы с этой болезнью человечество нашло много различных методов лечения. Среди них есть медикаментозные методы лечения, но и народную медицину не стоит сбрасывать со счетов.
Медикаментозное лечение
Если воспалился лимфоузел, назначают лечение нестероидными противовоспалительными средствами. Они уменьшают количество простогладидов, которые стимулируют развитие воспаления. НПВС купируют боль, помогают снизить температуру. Наиболее эффективными таблетками являются «Найз», «Ибупрофен», «Диклофенак». Лечение НПВС требует чёткого режима и специальной диеты.
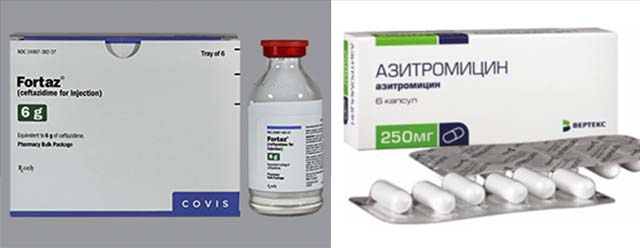
Антибиотики – хорошие противовоспалительные средства. Они помогают бороться с патогенной микрофлорой. Для лечения лимфосистемы обычно назначают «Фортаз», «Азитромицин», «Цефиксим». При сильной боли применяются анальгетики. «Панадол», «Баралгин», «Анальгин» помогут в лечении лимфаденита. Для местного лечения применяют глюкокортикостероиды. Эти препараты действенны при отёках. Их водят в виде инъекций. Наиболее используемые «Преднизолон» и «Гидрокортизон».
Защитные функции организма повышают противовирусными средствами. К ним относятся «Кагоцел» и «Циклоферон». Борьбу с инфекцией способствует лечение антибактериальными препаратами, таким как: «Азитромицин», «Фортаз», «Цедекс». На воспалённые участки возможно наложение компрессов из мазей «Ихтиоловая» и «Гепариновая». Они обладают рассасывающим действием и способствуют движению лимфы. Возможно назначение комплексного лечения всеми перечисленными средствами.
Хорошее действие при лечении лимфатических узлов оказывает магнитотерапевтический аппарат с импульсным полем «Алмаг». Только специалист в состоянии дать грамотный совет, какое лечение лучше выбрать.
Лечение народными средствами
Возможно лечение лифоузлов в домашних условиях. Самым распространённым способом лечения являются компрессы.
Воспаление лимфоузлов предполагает лечение народными средствами в виде настоев. Отвары и настои из трав, принимаемые внутрь, очищают лимфу.
- Нужно измельчить полкилограмма сушеных корней малины и столько побегов пихты. Всё вместе превратить в порошок и сложить в эмалированную кастрюлю. Выкладывается слой полученного травяного порошка, покрывается слоем мёда, снова слой порошка. Содержимое заливается 250 гр. кипящей воды и оставляется на сутки. Затем настой ставится на водяную баню и держится 5-8 часов. Остывшее лекарство готово к употреблению. Лечение – пить по 1 чайной ложке перед едой.
- Есть ещё один способ, как вылечить лимфоузлы в домашних условиях. Лечение состоит из целого ряда трав, обладающих противовоспалительным эффектом. Полынь в объёме трёх ложек, душицу, медуницу, спорыш по 2 ложки, льнянку и чабрец по 1 ложке, листья берёзы 5 ложек перемешивают. Две ложки поученной порошка заливают литром кипящей воды и настаивают 12 часов. Лечение: процедить через марлю и пить вместо чая.
Профилактика
Достаточно придеживаться определённых правил, чтобы никогда не потребовалось лечение лимфаузлов. Всегда во время лечить зубы. Инфекция, скапливающаяся в полости рта, быстро распространяется по всему организму. Серьёзно относиться к лечению микротравм. Не игнорировать даже мелкие раны и порезы. Через открытую полость бактерии попадают в кровь. Регулярно принимать витамины. Это поможет поддерживать иммунитет.

Я пишу статьи по различным направлениям, которые в той или иной степени затрагивают такое заболевание как отек.
Источник
