Интерстициальный отек у новорожденного
Патофизиология
Отек легких развивается вследствие перехода богатой белком жидкости из системы легочных капилляров через эндотелий в интерстициальное пространство, превышающего способность лимфатической системы возвращать ее в венозное русло.
Ниже перечислены патогенетические механизмы, определяющие развитие отека легких:
Повышение давления в легочных капиллярах
— Сердечная недостаточность
— Гипоксия
— Чрезмерное введение жидкости
— Усиление легочного кровотока
— Уменьшение кровеносного русла легких
Снижение осмотического давления крови при гипопротеинемии
— Недоношенность
— Водянка врожденная
— Чрезмерное введение жидкости
— Повышенные потери белка
— Неадекватное питание
Поражение лимфатической системы
— Интерстициальная эмфизема легких
— Бронхолегочная дисплазия
— Высокое центральное венозное давление
Поражение эндотелия капилляров
— Гиалиново-мембранная болезнь
— Пневмония
— Сентицемия
— Токсическое действие кислорода
— Легочные эмболы
Состояния, при которых возрастает внутрисосудистое гидравлическое давление или падает осмотическое давление крови, обусловливают переход жидкости из капилляров в интерстициальное пространство. Нарушение дренажа лимфы или повреждение эндотелия капилляров также способствуют развитию отека. Когда объем скопившейся жидкости превышает емкость интерстиция, богатая белком жидкость начинает поступать в альвеолы через эпителий, который в норме ограничивает пассаж жидкости. Такая последовательность событий объясняет 2 основных определения отека легких: интерстициальный и альвеолярный.
В каждом отдельном клиническом случае возможно одновременное действие нескольких патогенетических механизмов. Например, у недоношенных может быть повышено давление в малом круге кровообращения, вследствие чего происходит фильтрация жидкости. Причиной этого служат гипоксия и незаращение артериального протока. При недоношенности часто отмечается гипопротеинемия. Кроме того, кислородотерапия и баротравма при механической вентиляции легких могут отрицательно сказаться на лимфотоке и повредить эндотелий капилляров.
Ниже описан ряд состояний, вызывающих отек легких. Многие из этих состояний имеют сходные патогенетические механизмы.
Отек легких, связанный с асфиксией
Между синдромами ТТН, легочного отека вследствие асфиксии и персистирующей легочной гипертензией много общего. Помимо классической слабо выраженной формы ТТН, Холлидэй в 1981 году описал тяжелую форму, связанную с перинатальной асфиксией, высокой потребностью в кислороде (более 60%), генерализованной миокардиальной недостаточностью и эхокардиографическими признаками легочной гипертензии. Патофизиология отека легких при перинатальной асфиксии описана Адамсоном и соавторами. Авторы показали, что при этом значительное количество плазмы крови переходит в интерстициальное пространство. Лимфоток вторично возрастает и длительно держится на высоком уровне, а затем в постасфиксическом периоде постепенно снижается. В отличие от ТТН требуются более активные терапевтические меры, часто приходится применять механическую вентиляцию легких.
Массивное кровоизлияние в легкие
Частота. Массивное легочное кровоизлияние возникает с частотой 0,2-1,8 на 1000 родов. Исход почти всегда летальный; легочное кровоизлияние обнаружено в 9% случаев при патологоанатомическом исследовании. Оно описано в связи с преждевременными родами, значительной недоношенностью, многоплодием, тазовым предлежанием плода, кесаревым сечением, резус-конфликтом, аспирацией материнской крови, перинатальной асфиксией, гипотермией, бактериальной или вирусной инфекцией, ГМБ, токсическим воздействием кислорода, незаращением артериального протока, врожденным пороком сердца, нарушениями свертывания крови и врожденной гипераммониемией. При указанных состояниях частота легочных кровотечений возрастает.
Патогенез. В большинстве случаев массивное кровоизлияние в легкие есть форма молниеносного геморрагического отека с переходом плазмы крови и эритроцитов из капилляров в альвеолярные пространства. Наиболее вероятная причина повышения давления в легочных капиллярах — левожелудочковая недостаточность при асфиксии. Этому способствуют, с одной стороны, факторы, вызывающие усиление фильтрации жидкости (гипопротеинемия, массивные трансфузии, дефицит сурфактанта) и, с другой стороны, факторы, провоцирующие повреждение ткани легкого (инфекции, механическая вентиляция, кислородотерапия). Давление в легочных капиллярах может вырасти в такой степени и так быстро, что вследствие разрыва капилляров возникает кровотечение. Патоморфологически кровоизлияние может быть интерстициальным (ранняя стадия) и альвеолярным (поздняя стадия).
Клинические признаки. Катастрофа развивается внезапно: кожные покровы бледные, цианоз губ, брадикардия, падение артериального давления, апноэ. Геморрагическая отечная жидкость, часто пенистая, с гематокритом менее 10%, попадает в трахею почти в каждом втором случае; это наиболее патогномоничный признак. На рентгенограммах виден зернисто-сетчатый или крупно-узелковый рисунок легких. В тяжелых случаях наблюдается гомогенное затемнение обоих легочных полей. Указанные признаки заболевания появляются в течение первых 24 ч после рождения, а большинство смертельных исходов — через 48 ч после рождения.
Лечение. Лечение может быть успешным, если срочно начать искусственную вентиляцию легких с высоким давлением в конце выдоха и переливание свежей крови или свежезамороженной плазмы. Если обнаружены дефекты свертывания крови, необходимы соответствующие меры. Несмотря на активную поддерживающую терапию, прогноз чрезвычайно пессимистичный.
Врожденная водянка
Респираторный дистресс при врожденной водянке обусловлен рядом взаимодействующих факторов. Во многих тяжелых случаях он связан с дефицитом сурфактанта (преждевременные роды), в других главной причиной нарушений дыхания является отек легких. Анемия и перинатальная асфиксия, к которой предрасположены такие новорожденные, ведут к недостаточности функции сердца. Последняя может осложниться отеком легкого (механизм описан выше). К отеку предрасполагает гипопротеинемия, которая тесно коррелирует с тяжестью состояния.
У большинства больных, однако, гиперволемии нет, и флеботомия показана только в тех случаях, если остается повышенным центральное венозное давление после реанимационных мероприятий и обменной трансфузии. Указанные лечебные меры направлены на то, чтобы уменьшить ацидоз, гипоксию и анемию.
Функционирующий артериальный проток
Частота. Частота функционирующего артериального протока (ФАП) находится в обратной зависимости от сроков гестации и массы тела при рождении. Эта патология часто сочетается с ГМБ. ФАП обнаруживают только у 1 из 2000 живорожденных. Несколько медицинских центров провели совместное исследование, которое показало, что клинически значимый ФАП диагностируется у 20% новорожденных с массой тела при рождении меньше 1750 г; этот показатель в разных клиниках варьировал в пределах 11-36%.
Патогенез. Механизмы, определяющие закрытие артериального протока при рождении у доношенных новорожденных, и причины задержки у недоношенных изучены не до конца.
Начальное функциональное закрытие протока обусловлено сокращением его гладкой мускулатуры. За этим следует стадия окончательного закрытия, во время которой эндотелий разрушается, клетки находящихся под ним слоев пролиферируют, развивается соединительная ткань и просвет зарастает. У недоношенных мышечная оболочка протока выражена слабо, субэндотелиальный слой, облитерирующий просвет в фазу констрикции, может отсутствовать, а внутренняя эластическая мембрана остается интактной, — все это ведет к длительному функционированию протока. Тонус артериального протока определяется соотношением контрактильных (например, кислород) и расслабляющих влияний. Функционирование протока у недоношенных происходит, по-видимому, вследствие повышенной чувствительности этого сосуда к простагландинам, а не снижения реакции на кислород.
Клиническая картина. Наиболее характерный признак систолический или постоянный сердечный шум, который выслушивается над всей передней поверхностью грудной клетки. Однако, по данным Вальдеса, опубликованным в 1981 году, сердечный шум выслушивается только у 50% новорожденных с открытым артериальным протоком. Патофизиологические признаки заболевания зависят от того, в какой степени выражено шунтирование крови слева направо и изменение состояния сердца и легких в ответ на шунтирование.
Среди типичных симптомов тахикардия, усиленный верхушечный толчок, повышенное пульсовое давление или скачущий пульс, тахипноэ и хрипы в легких. О нарушении функции легких свидетельствуют усиливающиеся приступы апноэ и брадикардия.
Уже на фоне механической вентиляции новорожденные часто нуждаются в усилении вентиляции и повышенной подаче кислорода. Рентгенологически выявляются кардиомегалия и признаки отека легких от умеренного снижения прозрачности легочных полей до полного их затемнения.
Диагноз. Для оценки состояния сердца при ФАП используют следующие эхокардиографические показатели: соотношение между диаметром левого предсердия и устья аорты, размеры левого предсердия, диастолический размер левого желудочка, длительность систолических интервалов левого желудочка. Однако эхокардиография показывает только увеличение полостей сердца и косвенно отражает функцию сердца. Ограничение введения жидкости препятствует расширению полостей, а вспомогательная вентиляция уменьшает легочный венозный возврат. Поэтому определение временного интервала систолы — наиболее надежный способ обнаружить гемодинамические нарушения при шунтировании крови слева направо через ФАП даже на фоне механической вентиляции и ограничения введения жидкости.
Лечение. В случаях, не требующих вспомогательной вентиляции, проводят медикаментозное лечение до тех пор, пока артериальный проток спонтанно не закроется. При застойной сердечной недостаточности ограничивают введение жидкости (до 75% от необходимого количества) и, кроме того, используют мочегонные средства. Медленное и осторожное введение эритроцитной массы необходимо, чтобы поддерживать гематокрит на уровне, превышающем 40%.
Прогноз. При бессимптомном течении состояние новорожденных с ФАП хорошее даже без лечения. Однако ФАП ухудшает и удлиняет течение ГМБ, так что раннее лечение ФАП при респираторном дистрессе вполне оправдано. Если проток остается открытым через 3 суток после рождения (по данным контрастной эхокардиографии), вероятность летального исхода увеличивается, удлиняется период механической вентиляции, больше риск бронхолегочной дисплазии. Длительное наблюдение за этой категорией больных не выявило каких-либо поздних осложнений лечения индометацином.
Врожденные пороки сердца
Некоторые врожденные пороки сердца проявляются в неонатальном периоде дыхательными нарушениями, ведущий признак которых — застойная сердечная недостаточность. Врожденные нарушения сердечного ритма, обычно суправентрикулярная тахикардия или полная поперечная блокада, могут привести к сердечно-сосудистой недостаточности сразу после рождения. Гипоплазия левого сердца, стеноз аорты, коарктация предпротоковой части аорты, общий артериальный ствол и артериовенозная фистула — частые причины сердечно-сосудистой недостаточности в первую неделю жизни. Помимо указанных причин, в более поздний неонатальный период возможно внутрисердечное шунтирование крови слева направо, которое проявляется при снижении легочного сосудистого сопротивления. Еще одна группа причин застойной сердечной недостаточности, развивающейся на 2-4-й неделе, включает так называемые пороки белого типа, например эндокардиальный фиброэластоз, дефект межжелудочковой перегородки, и пороки синего типа, такие как нарушение легочного венозного возврата и атрезия правого предсердно-желудочкового (трехстворчатого) клапана. При серьезном подозрении на врожденную патологию сердца у новорожденных с респираторным дистрессом необходимо соответствующее обследование и лечение.
Читать далее об отеке легких у взрослых
Женский журнал www.BlackPantera.ru:
Виктор Ю
Источник
Отек легкого относится к тяжелым состояниям, угрожающим жизни человека. При этом наблюдается интенсивное выделение транссудата из интерстициального пространства, а затем – в альвеолы.
Острый отек легких всегда приводит к расстройству функций альвеолы и патологии газообмена, вследствие чего у пациента развивается гипоксия – кислородное голодание. Недуг характеризуется неблагоприятным прогнозом.
- Виды отеков
- Отек у детей
- Клиническая картина
- Развитие некоторых форм синдрома
Что представляет собой болезнь?
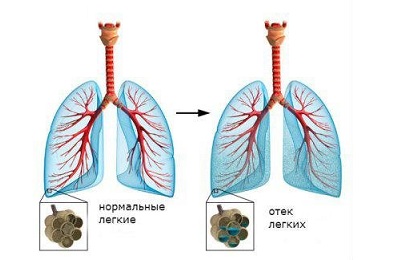
Интерстиций включает в себя кровеносные и лимфатические сосуды, соединительную ткань, а также межклеточную жидкость. Все эти органы покрываются плеврой. Формирование интерстиция происходит благодаря плазме, которая выходит из мельчайших кровеносных сосудов.
 Далее мельчайшая сеть капилляров несет кровь в нижнюю полую вену. Такая сложнейшая система дает возможность транспортировать в межклеточное пространство все необходимые вещества и кислород в клетки тела, и удалять оттуда углекислый газ и продукты метаболизма.
Далее мельчайшая сеть капилляров несет кровь в нижнюю полую вену. Такая сложнейшая система дает возможность транспортировать в межклеточное пространство все необходимые вещества и кислород в клетки тела, и удалять оттуда углекислый газ и продукты метаболизма.
Если отток жидкости из межклеточного пространства нарушается, это способствует развитию тяжелого поражения легочной ткани. Отек легких бывает, если в сосудах повышается давление, что приводит к повышению давления межклеточной жидкости. Так возникает гидростатический отек.
Кроме того, такое заболевание может произойти из-за ненормально высокой фильтрации плазмы. Из-за этого и возникает мембранный отек.
Виды отеков
Ранее выделяли интерстициальный отек легких и альвеолярный отек легких. Однако на сегодня от такой схемы отказались, поскольку эти разновидности на самом деле не что иное, как стадии развития болезни. В настоящее время используется такая общепринятая классификация отека легких:
- Отек по причине увеличения давления капилляров в результате болезни сердца. Это – кардиогенный отек легких. Часто такое опасное состояние может быть у пожилых людей при болезни сердца: инфаркта миокарда, аритмий, кардиомиопатий, миокардита и проч. Кардиогенный отек легких бывает и вследствие интенсивного вливания в организм замещающих растворов. Случается такой синдром и при почечной недостаточности, когда ведущим признаком такого заболевания является анурия. Огромнейшую опасность для человека представляет данное состояние при инсульте.
-
 Некардиогенный отек легких, возникающий в результате роста проницаемости капилляров. Такое бывает при отравлениях, интенсивном противораковом лечении, иногда – при использовании препаратов для рентген-контраста, а также введении препаратов для лечения опухолей.
Некардиогенный отек легких, возникающий в результате роста проницаемости капилляров. Такое бывает при отравлениях, интенсивном противораковом лечении, иногда – при использовании препаратов для рентген-контраста, а также введении препаратов для лечения опухолей. - Некардиогенный отек легких, развивающийся в результате патологий оттока лимфы (такое бывает при раке лимфатической системы).
- Отек, формирующийся из-за кессонной болезни и интенсивного удаления жидкости из плевральной полости.
- Отек, возникающий по причине резкого падения уровня белка в крови.
- Отек смешанного генеза. Он может быть нейрогенным, послеоперационным, экламптическим, наблюдаться как проявление высотной болезни или побочный эффект гиперстимуляции женских половых клеток. Сюда же можно отнести и аллергический отек легких.
Как видим, отек легкого, классификация которого основана, прежде всего, на причинах, вызывающих его, связан со многими патологическими процессами в организме.
Отек у детей
Иногда такой опасный синдром наблюдается у детей. Часто отек легких у новорожденных бывает следствием:
-
 патологий внутриутробного развития плода,
патологий внутриутробного развития плода, - инфарктов плаценты,
- сахарного диабета у матери,
- гипоксии или аноксии плода во время родов,
- отека мозга,
- употребления беременной наркотических или токсических веществ.
При развитии отека легких новорожденный ребенок тяжело дышит, у него бывает клокочущее дыхание. Далее к этим явлениям добавляются хрипы, изо рта появляется розоватая пена. Вначале деятельность сердца усиливается, но затем резко ослабевает, развивается гипотония, замедление пульса.
Осложнения отека у новорожденных – поражение мозга и центральной нервной системы, дыхательная недостаточность, застойная пневмония.
Отек легких у детей более старшего возраста имеет признаки, в целом не отличающиеся от тех, что бывают у взрослых. В начале его развития симптомы могут отсутствовать. Однако нарастание патологических явлений неизбежно приводит к появлению у ребенка характерных симптомов, указанных ниже. Дыхание может быть шумное, прерывистое. Межреберные промежутки втягиваются внутрь.
Причины и симптомы синдрома
Многие пациенты, не зная, что такое отек легких, считают, что это самостоятельная патология. Это не так. Как правило, этот синдром у пациента является следствием развития многих патологий. Чаще всего это такие болезни и состояния:
- Сепсис.
- Пневмония.
-
 Неправильное дозирование некоторых лекарств, в частности, нестероидных противовоспалительных препаратов, цитостатиков.
Неправильное дозирование некоторых лекарств, в частности, нестероидных противовоспалительных препаратов, цитостатиков. - Поражение легких радиацией.
- Инфаркт миокарда, пороки сердца, артериальная гипертензия. Иногда развивается отек легких при сердечной недостаточности в декомпенсированной стадии.
- Застойные явления в малом круге кровообращения.
- Употребление наркотических веществ.
- Эмболия легочной артерии.
- Цирротическое поражение печени, нефротический синдром и иные почечные патологии.
Клиническая картина
Как определить отек? Кардиогенный отек легких по своей симптоматике мало чем отличается от некардиогенного.
 Гораздо большее значение имеет время появления первых признаков после воздействия патогенных факторов и степень поражения легкого, а также прогноз заболевания (смерть чаще наступает от некардиогенного отека).
Гораздо большее значение имеет время появления первых признаков после воздействия патогенных факторов и степень поражения легкого, а также прогноз заболевания (смерть чаще наступает от некардиогенного отека).
Кардиогенный отек легких характеризуется такими признаками:
- Появление одышки в состоянии покоя.
- Острая нехватка воздуха.
- Удушье.
- Человек внезапно принимает сидячее положение: при этом его ноги спускаются с кровати, а руками он упирается в ее край. Такая поза называется ортопноэ.
- Учащается частота сердцебиения (тахикардия легко переходит в брадикардию, угрожающую жизни).
В начале развития болезненных явлений больной часто подходит к окну, чтобы дышать свежим воздухом. Ему очень трудно разговаривать, на лице у него заметны признаки эмоционального напряжения. В таком состоянии человек крайне напуган, у него появляется страх умереть.
С нарастанием гипоксии кожные покровы бледнеют, а носогубной треугольник синеет. Сердечный отек легких также характеризуется появлением большого количества холодного пота. Далее дыхание человека становится шумным, изо рта появляется большое количество розовой и пенящейся мокроты.
 Отечность при некардиогенном типе такого синдрома проявляется заметно дольше после окончания воздействия патогенного фактора. Лечится она не менее недели. Чем длительнее лечение, тем больше вероятность летального исхода.
Отечность при некардиогенном типе такого синдрома проявляется заметно дольше после окончания воздействия патогенного фактора. Лечится она не менее недели. Чем длительнее лечение, тем больше вероятность летального исхода.
Отек легких у лежачих больных характеризуется молниеносным развитием. К сожалению, в таком состоянии человека крайне редко удается спасти. Дело в том, что при отеке в лежачем положении симптомы резко усиливаются из-за снижения объема легких и количества вдыхаемого кислорода. Кислородное голодание проявляется сонливостью, ослабленностью, головокружением.
Развитие некоторых форм синдрома
Токсический отек легких имеет свои особенности. Характерен он наличием нескольких периодов развития:
- На первом этапе появляется кашель, выделение слез и одышка. В это время может развиться остановка дыхания и сердечной деятельности.
-
 Латентный период – характеризуется появлением мнимого благополучия.
Латентный период – характеризуется появлением мнимого благополучия. - Собственно период нарастания патологических процессов. Характерен медленным течением. Обычно симптомы нарастают в течение нескольких часов. Обращает внимание цианоз, клокочущее дыхание. Резко повышается свертываемость крови.
- Левожелудочковая недостаточность является причиной развития вторичного заболевания. Проявляется в пневмосклерозе и эмфиземе.
Если лечение оказано правильно и вовремя, то развивается обратное развитие клинических явлений. Срок выздоровления может быть долгим.
Иногда при сердечно-сосудистой недостаточности у пациента развивается карминовый отек легких. При этом легочные сосуды переполняются артериальной кровью, красной окраской некоторых участков ткани органа дыхания.
Развивается такой тип отека в результате общего переохлаждения, сдавления грудной клетки. Легкие при этом увеличены, становятся яркого карминного цвета. Эндоскопическая картина характеризуется уменьшением размера легочных альвеол, расширением капилляров. Геморрагический отек является неблагоприятным симптомом.
Лечение отеков и продолжительность жизни
От того, когда и в каком объеме назначено лечение, будет зависеть, сколько человек проживет после отека. Немедленно должна начинаться оксигенотерапия (то есть интенсивное введение в организм кислорода).
Дыхание чистым кислородом дает возможность несколько снизить степень кислородного голодания и найти время для введения препаратов. В тяжелых случаях применяют искусственную вентиляцию легких. Только врач решает, сколько времени должен находиться пациент в таком состоянии.
Медикаментозное лечение при отеке зависит от причины, его вызвавшей:
- При инфаркте назначают Нитроглицерин, Ацетилсалициловую кислоту, Гепарин. Наркотические обезболивающие используются только при наличии кардиалгии.
-
 Если человек страдает аритмией, необходимо введение антиаритмических препаратов.
Если человек страдает аритмией, необходимо введение антиаритмических препаратов. - Купирование гипертензивного криза проводится Фуросемидом и внутривенным введением нитратов,
- Токсический отек легких требует введения антибиотиков (Цифран,Левофлоксацин).
- Аллергический отек купируется введением антигистаминов (Цетрин, Кларитин).
- При недостаточном количестве белка показано введение Альбумина.
Неблагоприятным прогностическим фактором является падение АД (систолическое – ниже 90 мм. рт. ст.). Сколько может прожить пациент с отеком легких при инсульте, зависит от степени выраженности патологии и от того, насколько рано было начато лечение.
Многих интересует, сколько времени человек будет живой после отека легких. Прогноз зависит от того, что вызвало отек, а также, когда была оказана врачебная помощь.
Наиболее неблагоприятным является токсический отек. Кардиогенный отек легких также имеет серьезный прогноз.
 Он ухудшается при:
Он ухудшается при:
- инфаркте,
- кардиогенном шоке,
- аневризме аорты,
- общем заражении,
- циррозе печени,
- если у пациента поражена почка.
Кардиогенный отек легких способен приводить к ухудшению гемодинамики. Резкие скачки и перепады артериального давления усложняют лечение и прогноз.
Лечение проводится до нормализации частоты сокращений сердца, давления крови (не выше 140/90 мм. рт. ст.), нормализации частоты дыхания, отсутствия хрипов и отделения мокроты, нормализации цвета кожи. При своевременно оказанной профессиональной помощи, как правило, тяжелое состояние удается купировать.
Загрузка…
Источник
