Что такое отек орбит
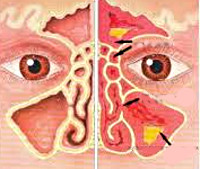
Орбитальные осложнения синуситов – это группа заболеваний глазницы, которые развиваются на фоне воспалительных поражений придаточных пазух носа. К основным клиническим проявлениям относятся отек и гиперемия век, ограничение движений глазного яблока, экзофтальм, боль при пальпации или в состоянии покоя, интоксикационный синдром. Диагностика включает сбор анамнеза и жалоб больного, оценку результатов физикального осмотра, риноскопии, офтальмоскопии, лабораторных тестов, рентгенографии или компьютерной и магниторезонансной томографии. Лечение основывается на антибактериальной, дезинтоксикационной терапии. При гнойных формах осложнений показаны оперативные вмешательства.
Общие сведения
Орбитальные осложнения синуситов наблюдаются преимущественно у детей и составляют от 8 до 30% всех патологий глазницы. В структуре заболеваемости преобладают младенцы – до 65%. Среди детей дошкольного и школьного возраста внутриглазничные поражения на фоне синуситов возникают в 33-38% и 23-26% соответственно. У взрослых патология встречается сравнительно редко. Показатель распространенности у людей старше 20 лет находится в пределах 0,4-7,9% от всех заболеваний околоносовых пазух. У всех возрастных категорий больных чаще выявляются негнойные осложнения, на их долю приходится до 50% от общего числа случаев. Из гнойных форм преобладают субпериостальный абсцесс (до 40%), ретробульбарный абсцесс (менее 15%), флегмона глазницы (до 13%).

Орбитальные осложнения синуситов
Причины
Внутриглазничные поражения могут возникать как при острых, так и при хронических гнойных синуситах. В детском возрасте осложнения чаще вызывают острые процессы, в среднем и старшем – хронические. Патогенная микрофлора в большинстве случаев представлена теме же микроорганизмами, которые провоцируют неосложненные синуситы: Str. pneumoniae, H. influenzae, M. catarrhalis. Предрасполагающими факторами являются:
- Иммунодефицитные состояния. Разрушению костных стенок пазух и распространению патологического процесса в сторону орбиты способствуют нарушения иммунитета, обусловленные генетическими аномалиями, сахарным диабетом, гипотиреозом, ВИЧ-инфекцией, злокачественными заболеваниями, недавно перенесенной лучевой и полихимиотерапией.
- Аномалии развития. Деформации верхней челюсти и лобной кости, наличие в них патологических соустий (дегисценций) или кистозных растяжений, истончение стенок полостей синусов и глазницы, другие подобные изменения повышают вероятность проникновения патогенной микрофлоры из первичного очага в прилегающие анатомические структуры.
- Травматические повреждения. Тяжелые травмы лицевого черепа могут нарушать физиологическую конфигурацию полостей придаточных синусов, делая их стенки более восприимчивыми к гнойным процессам. Аналогичные изменения способны вызывать ранее перенесенные операции в этой области.
Патогенез
Формирование орбитальных осложнений при синуситах происходит вследствие анатомической близости пазух и глазниц, наличия сосудистых и нервных коммуникаций. Преобладает гематогенный путь инфицирования, реализующийся через переднюю глазничную вену и крылонебное сплетение, которые собирают кровь из передних околоносовых синусов и задних отделов носовой полости. Реже встречается контактный путь распространения, обусловленный тотальным нарушением гемодинамики орбиты и разрушением костных структур. У детей проводником для бактерий и продуктов их жизнедеятельности может служить носослезный канал. У младенцев из-за недостаточно сформированной верхней челюсти зубные зачатки непосредственно прилегают к нижней стенке глазницы. Это становится причиной развития патологий орбиты на фоне сочетанных поражений гайморовой пазухи, ротовой полости и альвеолярных отростков.
Симптомы
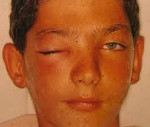
Клиническая картина зависит от варианта осложнения. Реактивный отек клетчатки орбиты и век проявляется умеренным экзофтальмом, формированием бледных, практически прозрачных припухлостей, безболезненных при касании. Температура тела и общее состояние – как при первичном синусите. При диффузном негнойном воспалении тканей глазницы наблюдается визуально заметное выпячивание глазного яблока, гиперемия и отек кожных покровов, болезненность, хемоз. У детей, в отличие от взрослых, могут усугубляться признаки интоксикационного синдрома. При остеопериостите орбиты к вышеупомянутым симптомам присоединяется острая боль, ограничение подвижности и смещение глаза, направление и локализация которых указывают на область поражения костной стенки.
При абсцессе или флегмоне века глазное яблоко зачастую осмотреть не удается, поскольку оно закрыто резко отечным, гиперемированным, неподвижным верхним или нижним веком. При пальпации определяется позитивный симптом флюктуации. Отмечается лихорадка до 39,0 °С, слабость, недомогание. Свищи века и стенки орбиты характеризуются образованием патологического соединения поверхности корня носа, нижнего или верхнего века с прилегающими к ним околоносовыми пазухами. Интоксикационный синдром выражен слабо. Субпериостальный и ретробульбарный абсцессы являются поочередно развивающимися стадиями прогрессирующего остеопериостита глазницы, поэтому сопровождаются похожими симптомами. Дополнительно усиливается системная интоксикация, возникает резкая боль при нажатии и движении глаз, обнаруживается преходящее нарушение зрения, встречающееся при поражениях глубоких отделов глазницы.
При флегмоне орбиты наблюдается сильный экзофтальм, ограничение подвижности глазного яблока вплоть до тотальной офтальмоплегии, интенсивная боль при попытках офтальмологического осмотра, тяжелый интоксикационный синдром, а также вышеупомянутые воспалительные изменения век и конъюнктивы. При возможности выполнения офтальмоскопии визуализируются застойные явления на глазном дне. Тромбоз региональных вен и пещеристого синуса характеризуется отеком, покраснением и уплотнением сначала одного, затем второго века, слабовыраженным экзофтальмом, болевым синдромом, визуализацией пораженных венозных сосудов на поверхности кожи, офтальмоплегией. Общее состояние очень тяжелое – возникают нарушения сознания, температура тела достигает 40-41 °С.
Осложнения
Осложнения орбитальных поражений связаны с неадекватной или несвоевременно начатой терапией. При быстро нарастающих отеках клетчатки глазницы происходит сдавливание и ишемия глазного нерва. Это вызывает стойкое ухудшение зрения вплоть до слепоты. У детей до 1 года и людей со скомпрометированной иммунной системой отмечается ранняя генерализация процесса с образованием метастатических очагов инфекции (сепсис и септикопиемия). У младенцев в будущем могут формироваться стойкие зрительные нарушения в виде снижения остроты до 0,5 диоптрий, дефекты роста кожи на краю орбиты, поражения слезного мешка, уменьшение амплитуды движений глаза. Ретробульбарный абсцесс и флегмона глазницы в любом возрасте способны становиться причиной менингита, абсцессов головного мозга, тромбозов венозных синусов и других внутричерепных осложнений.
Диагностика
Диагностика этой группы патологий осуществляется отоларингологом и офтальмологом, базируется на анамнестических данных, жалобах пациента или его родителей, результатах физикальных, лабораторных и инструментальных исследований. Важным аспектом является подтверждение сопутствующих патологий придаточных пазух. При невозможности установить их наличие путем опроса и общего осмотра больного применяют пробу с тампоном, пропитанным 5% раствором кокаина, который вводят в средний носовой ход на 2 часа. Улучшение зрения на этом фоне является признаком поражения синусов. Полная программа обследования включает в себя:
- Физикальные методы. При первичном осмотре больного помимо симптомов синусита специалист определяет гиперемию, отечность верхнего или/и нижнего века, экзофтальм, нарушение подвижности глаза. При пальпации отмечается болезненность, локальное повышение температуры. У части больных веки полностью закрывают глазное яблоко.
- Риноскопию. При осмотре носовой полости отоларинголог выявляет отек и покраснение слизистой оболочки, наличие катаральных или гнойных выделений. В зависимости от того, какие именно пазухи поражены, патологические массы обнаруживаются в среднем или нижнем носовом ходе, с одной или двух сторон.
- Офтальмоскопию. При возможности раздвинуть пораженные веки проводится осмотр глазного дна. Офтальмолог может подтвердить наличие отека диска зрительного нерва, расширение кровеносных сосудов внутренней оболочки глаза, выпадение глазничного, зрачкового рефлекса – симптомы, характерные для флегмоны глазницы. При других вариантах подобные изменения нерезко выражены либо отсутствуют.
- Лабораторные тесты. В общем анализе крови обнаруживается высокий лейкоцитоз со сдвигом формулы в сторону юных и палочкоядерных нейтрофилов, повышение СОЭ. При наличии выделений из носа их образец берется для бактериологического посева с целью идентификации возбудителя, определения его чувствительности к основным группам антибиотиков.
- Аппаратные методы визуализации. В качестве базового исследования применяется рентгенография околоносовых пазух и орбиты. На снимках стенки этих образований могут быть утолщены, а полости затемнены, что является признаками воспалительного процесса и скопления гнойных масс. Также на рентгенограммах видны дефекты стенок, патологические соустья между глазницей и синусами. При недостаточной информативности метода назначаются МРТ, КТ лицевого скелета.
Лечение орбитальных осложнений синуситов
Лечение проводится в условиях офтальмологического или отоларингологического стационара. Его основными целями являются санация первичного и вторичного очага инфекции, предотвращение дальнейшего распространения процесса в полость черепа, при необходимости – реконструкция стенок орбиты и придаточных пазух. Для этого используются:
- Медикаментозные средства. Применяются субмаксимальные или максимальные дозы антибиотиков широкого спектра действия. Для устранения симптомов интоксикации осуществляются внутривенные инфузии сорбентов и плазмозаменителей. В дальнейшем схема антибиотикотерапии корректируется в соответствии с результатами теста на антибиотикочувствительность. В качестве симптоматических препаратов назначаются деконгестанты, мочегонные, антигистаминные средства, ингибиторы протеолитических ферментов, витаминные комплексы. При негнойных осложнениях подобные схемы терапии являются основой лечения.
- Оперативные вмешательства. Заключаются в пункции пораженного синуса, аспирации гнойного экссудата с последующим промыванием полости растворами антисептиков, кортикостероидов, антибиотиков. При гнойных патологиях орбиты производится эндоназальное вскрытие пораженных пазух, после чего отоларинголог совместно с офтальмологом выполняет санацию очагов инфекции в полости орбиты, ревизию свищей и установку дренажей.
- Физиотерапевтические процедуры. Применяются после основного курса лечения для нормализации регионального кровообращения, ускорения процессов репарации и регенерации. Обычно назначаются УФО, магнитотерапия, электрофорез, дарсонвализация.
Прогноз и профилактика
Исход зависит от своевременности диагностики заболевания, качества проведенной терапии и индивидуальных особенностей организма пациента. Как правило, прогноз для жизни больного благоприятный. Полного выздоровления удается достичь не всегда, в особенности – при хронических синуситах. Специфическая профилактика в отношении орбитальных осложнений патологий околоносовых пазух не разработана. Неспецифические превентивные мероприятия включают раннее выявление и купирование болезней синусов с точным соблюдением рекомендаций лечащего специалиста, коррекцией иммунодефицитных состояний, предотвращением травматизации области глазницы.
Источник
Автор Клара Галиева На чтение 4 мин. Опубликовано 30.07.2020 11:55
Обновлено 30.07.2020 11:55
Большинство людей знакомы с отечностью вокруг глаз от слез или после сна. В большинстве случаев причиной этого является задержка жидкости в тканях, окружающих глаз. Медицинский термин, обозначающий отечность вокруг глаз — периорбитальная отечность. Причиной обычно является отек, вызванный задержкой жидкости, которая может возникнуть из-за плача или во время сна. Эта отечность обычно проходит сама по себе, хотя человек может предпринять шаги, чтобы уменьшить отек.
Почему плач вызывает отечность вокруг глаз?
Организм человека продуцирует три вида слез. Базальные слезы содержатся в глазу все время. Они смазывают, питают и защищают переднюю часть глаза. Второй тип, рефлекторные слезы, смывают раздражители, такие как дым или инородные тела. Обычно, как только слеза выполняет свою функцию, она попадает в заднюю часть носа через носо-слезные протоки. Это небольшие дренажные каналы во внутренних уголках каждого глаза. Когда мы плачем, у нас появляется много слез, это «эмоциональные слезы» — третий тип. Его объем переполняет дренажную систему, заставляя слезы проливаться из глаз и носа. По мере того как тело работает над реабсорбцией жидкости, оно удерживает часть в тканях под глазами, делая области отекшими.
Почему сон вызывает отечность вокруг глаз?
В течение дня тело постоянно производит базальные слезы, которые очищают и питают глаза. Наш организм не перестает вырабатывать слезы во время сна, но мы перестаем моргать. Это означает, что слезы остается на глазу и не уходят через носослезные протоки. Иногда эта избыточная жидкость реабсорбируется в тканях вокруг глаз, вызывая отек.
Советы по уменьшению периорбитальной отечности
Чайные пакетики
Можно замочить два пакетика чая в теплой воде, а затем положить их в холодильник. Закройте глаза и положите по одному чайному пакетику на каждый глаз примерно на 5 минут. Считается, что кофеин в чае сужает кровеносные сосуды, уменьшая отек.
Крем, применяемый при геморрое
Крем против геморроя может уменьшить появление отечности, подтянув кожу. Смешивание крема с увлажняющим кремом может сделать запах более приятным.
Крем для век
Использование кремов для век с противовоспалительными ингредиентами, такими как глицерин, витамин С и масло ши, может уменьшить отечность.
Ломтики огурца
Огурцы содержат антиоксиданты, которые могут уменьшить раздражение и уменьшить отек глаза. Можно держать ломтик холодного огурца на каждом глазу в течение 30 минут.
Картофель
Картофель содержит фермент, который уменьшает отек. Надо натереть на терке 2 столовые ложки сырого картофеля, положить их в пустые чайные пакетики, а затем прикладывать на закрытые веки.
Прохладный компресс
Положить на глаза прохладную салфетку или пакет с замороженными овощами, завернутыми в полотенце. Это может уменьшить накопившуюся жидкость, вызывающую отечность.
Ложки
Подержите две чистые металлические чайные ложки под холодной проточной водой в течение нескольких минут, а затем приложите их к веку на 30-60 секунд.
Холодное растирание
Мягкое растирание отекшей ткани поможет удалить жидкость. Человек должен держать пальцы под очень холодной водой. Затем, начиная с внутренних уголков глаз, надавите на кожу, двигая пальцами, пока не достигните внешних уголков. Повторяйте эту процедуру до тех пор, пока отек не уйдет.
Диета и образ жизни
Следующие стратегии помогут уменьшить отечность вокруг глаз:
- сократить потребление сахара — сахар усилить воспаление во всем организме, включая глаза
- пить больше воды
- избегать алкоголя
- сократить потребление соли — соль может привести к задержке жидкости в организме
- использовать антигистаминные препараты для лечения любых аллергий, которые могут способствовать отечности
Другие возможные причины периорбитальной отечности
Различные проблемы со здоровьем также могут вызвать отек вокруг глаз. Некоторые примеры включают в себя:
- гематома под глазом, после травмы
- заблокированный слезный канал
- аллергия, поражающая глаза
- блефарит
- воспаление подкожной клетчатки, бактериальная инфекция глубоко внутри кожи
- ретинобластома-редкий вид рака, развивающийся в детском возрасте
Когда нужно обратиться к врачу
Припухлость и отечность вокруг глаз после сна или плача — это совершенно нормально. Это безвредно и обычно проходит само по себе. Если у человека наблюдается периорбитальная отечность и другие проблемы с глазами, такие как боль, выделения или нарушения зрения, он должен обратиться к офтальмологу.
Заключение
Плач и сон — две из наиболее распространенных причин отека вокруг глаз, когда причиной является задержка жидкости. В обеих ситуациях организм вырабатывает слезы, которые не дренируются, а ткани вокруг глаз удерживают лишнюю жидкость. Отек, вызванный плачем или сном, безвреден и исчезает сам по себе, хотя человек может предпринять различные шаги, чтобы уменьшить отечность. Если человек подозревает, что серьезная проблема со здоровьем вызывает отек вокруг глаз, он должен обратиться к врачу.
Статья по теме: Полезны ли упражнения для глаз.
Источник
Орбитальные отеки
Эта статья для Медицинские специалисты
Профессиональные справочные статьи предназначены для использования медицинскими работниками. Они написаны британскими врачами и основаны на научных данных, британских и европейских руководствах. Вы можете найти один из наших статьи о здоровье полезнее.
Орбитальные отеки
- оценка
- причины
- Направления
Когда вам представлен пациент с орбитальным отеком, вам нужно ответить на три вопроса:
- Что бы это могло быть? Это отек чего-то на орбите (например, заболевание щитовидной железы)? Это костная проблема (например, врожденная или травма)? Может ли это быть более наружной проблемой с мягкими тканями (например, орбитальный целлюлит) или вообще не иметь проблемы с орбитой, кроме одной, прилегающей к ней, которая, по-видимому, связана с ней (например, дакриоцистит)?
- Я счастлив управлять этим или это требует направления?
- Есть ли срочность?
Ваша оценка должна ответить на эти вопросы, и, хотя глобальных критериев рефералов нет, безусловно, есть некоторые указатели, которые должны снизить ваш реферальный порог. Эта статья будет посвящена оценке этих пациентов. Дается обзор некоторых из возможных причин (перейдите по ссылкам для более подробной информации), и будет сделано примечание о направлении.
оценка
история
Выявить следующее:
- пAlpable или видимая масса — спросите пациента, что это, что он или она заметили. Это может быть тонким и потребовать от них, чтобы показать / вести вас к нему.
- прегресс: обратите внимание, как и когда все это началось. Спросите, как симптомы развивались с течением времени. Состояния могут быть острыми (например, инфекция) или хроническими (например, слезная аденома). Не забудьте спросить о прошлой травме, какой бы банальной она ни была в то время. О хирургической травме также важно знать (осложнения от анестезии могут (редко) вызывать орбитальные отеки).
- пroptosis: это относится к выпячиванию земного шара (см. отдельную статью об экзофтальме). Это общая черта при орбитальном отеке:
- С этим связано то, как работает зрение: установить, может ли роговица быть скомпрометирована воздействием проптоза.
- Установить, есть ли двойное зрение (диплопия). Это говорит о том, что глазное яблоко не только выпячивается, но и отклоняется, либо в результате механического давления отека или вовлечения экстраокулярных мышц.
- Спросите конкретно о любых изменениях в восприятии цвета. Упоминание о вещах, выглядящих «размытыми» (особенно красные объекты), может быть первым предупреждением о том, что зрительный нерв подвержен стрессу и может быть скомпрометирован. Это не очень хороший симптом — см. «Направление» ниже.
Очень редко энофтальм может быть неверно истолкован как орбитальный отек, если он тонкий.
- пain: этот важный симптом может возникать из-за воспаления, инфекции, острых изменений давления (таких как кровотечение) и костной или нервной инвазии. Это может также быть упомянуто от соседних структур, таких как пазухи в синусите.
- пнарушения в эриорбитальной области, такие как сенсорные изменения или онемение, покраснение, нежность, полив (эпифора) и нарушения век (например, птоз).
- пКак история болезни, особенно синусит, проблемы с щитовидной железой (гипертиреоз а также гипотиреоз) и злокачественные новообразования.
экспертиза
Существует несколько простых тестов, которые могут быть очень полезны при оценке этих пациентов в условиях первичной медицинской помощи. Подробности о том, как выполнить эти тесты, вы найдете в отдельной статье об исследовании глаза.
- Общий осмотр больного. Посмотрите на область травмы или лицевые шрамы, асимметрию, массы, покраснение, признаки дистиреоидного статуса и т. Д. Для грубой оценки любого проптоза посмотрите на пациента сверху (сядьте на стул и сядьте, глядя вниз) ): обратите внимание, видно ли это. Обратите внимание, выглядит ли шар отклоненным.
- Оценить функцию зрительного нерва и то и другое глаза — это будет важно при руководстве рефералом. Проверьте:
- Острота зрения.
- Яркость чувствительности.
- Относительный афферентный дефект зрачка (RAPD).
- Конфронтационное поле зрения — выполнить оценку.
- Пальпируйте орбитальный ободок, мягкие ткани, массы (обратите внимание на расположение, форму и размер).
- Проверьте на пульсацию земного шара или острые ощущения (со звонком стетоскопа по закрытому глазу).
- Проверьте движения глаз.
- Исследуйте земной шар спереди назад, столько, сколько позволяют ваши инструменты.
- Степень дальнейшего периорбитального или системного обследования может основываться на ваших первоначальных результатах, но примите во внимание:
- Кожа вокруг орбиты.
- Положение крышки.
Регионарные лимфатические узлы. - Оценка черепного нерва.
- Любая полнота периорбитальных областей, носа и т. Д.
исследования
В определенной степени количество исследований, проводимых в условиях общей практики, ограничено тем, что, если состояние требует визуализации, пациента, вероятно, необходимо будет направить, поскольку существует ограничение в отношении того, что может быть полезно сделать с результатами визуализации. , Ниже описаны виды исследований, которые могут привести к полезным диагнозам, но нет подробностей о конкретных результатах в конкретных условиях.
Анализы крови
Общие тесты полезны, если вы рассматриваете инфекцию (FBC, маркеры воспаления), злокачественные новообразования (добавьте тесты печени и почек) или проблемы со щитовидной железой (TFT). Аутоиммунные экраны полезны при различных воспалительных заболеваниях. Руководствуйтесь тем, что вы подозреваете. Этих тестов может быть достаточно, чтобы успокоить вас или, наоборот, ускорить направление и действовать в качестве очень полезных показателей «отправной точки» по мере прогрессирования заболевания.
обработки изображений
Простые рентгеновские снимки могут быть полезны при подозрении на переломы (хотя перелом перелома легко пропустить); однако, помимо этого, КТ остается методом визуализации первой линии при заболеваниях орбиты. Контраст особенно полезен, когда подозревается злокачественность (но не может использоваться у пациентов с аллергией на йод, дегидратацией, сердечной недостаточностью, гипертиреозом и почечной недостаточностью).
МРТ-сканирование обычно используется при заболеваниях на орбитокраниальном соединении (например, при опухолях оптической оболочки). Ультразвук может быть полезен для оценки сосудистых поражений (с использованием исследований доплеровского кровотока), а также для диагностики определенных опухолей.
Дальнейшее расследование
В Глазном отделе пациенты могут оцениваться более подробно с точки зрения их функции зрительного нерва (например, формальные тесты поля зрения), любого проптоза (с использованием безболезненного инструмента, называемого экзофтальмометром), подвижности глаза (с помощью ортопедов) и более подробный глазной осмотр, который можно сделать с помощью щелевой лампы.
причины
При рассмотрении причин работайте через хирургическое сито как обычно. Ниже перечислены некоторые из наиболее распространенных или серьезных причин.
врожденный
- Дермоидные и эпидермоидные кисты, Это доброкачественные скопления нормальной ткани в ненормальном месте. Эпидермоидные кисты содержат кератин, тогда как дермоидные кисты могут включать другие компоненты дермы, такие как волосы или сальные железы. Эти кисты могут иметь внутриорбитальные и экстраорбитальные компоненты со стеблем ткани, соединяющим их через кость. Клинически, ищите твердый, нежный, подвижный ком, обычно замечаемый вскоре после рождения. Более глубокие поражения могут не стать очевидными до зрелого возраста. Они требуют тщательного, несрочного удаления. КТ может потребоваться до операции, чтобы оценить их степень полностью.
- дермоидная киста с большим содержанием жировой ткани, Это эквивалент дермоидной кисты, но это происходит на поверхности глаза (как правило, в верхнем внешнем квадранте). Это может представлять как раздражающий комок или с плохой косметикой. Ищите твердую, бледную, розово-желтую неподвижную массу на поверхности земного шара. Это может быть удалено хирургическим путем.
травма
- Смотрите отдельную статью о травме глаза.
- Обратите внимание, что, очевидно, незначительные травмы с небольшими рваными ранами могут привести к отечности век и инфекции, связанной с задержкой инородного тела.
инфекционный
- См. Отдельную статью об орбитальном и прецептальном целлюлите (включая подробности о менее серьезном состоянии прецептального целлюлита).
- Гидатидная киста, В некоторых частях Африки, в частности в Северной Кении, заболевание гидатидой является распространенным явлением, и оно может вызывать проптоз. Может быть выполнено очень осторожное хирургическое иссечение, но важно не разрывать кисту.
Нарушения мягких тканей и экстраокулярных мышц
- Болезнь Грейвса.1Смотрите отдельную статью о заболевании глаз щитовидной железы.
- Орбитальный миозит.2Это идиопатическое воспаление экстраокулярных мышц, характеризующееся периорбитальной болью, усугубляемой движением глаз, после которой через 2-3 дня возникает диплопия. Может быть связанный проптоз, покраснение в области мышечной вставки на глобусе и неправильное положение крышки. Классические случаи лечат преднизолоном, но если есть сомнения или плохой ответ на лечение, может потребоваться биопсия для исключения других диагнозов, таких как метастазы или лимфопролиферативное заболевание.
воспалительный
Они могут включать в себя:
- саркоидоз
- склерит
- Орбитальный васкулит
- Синдром Шегрена
- Гранулематоз Вегенера
- Dermatomyositis
- Системная красная волчанка3
сосудистый
Сосудистые нарушения орбиты могут присутствовать при рождении, развиваться в детстве или появляться впервые у взрослых. К ним относятся кавернозные и капиллярные гемангиомы, артериовенозные свищи и венозные варикозные расширения.
- Каротично-кавернозный свищ:
- Это происходит, когда артериальное кровообращение соединяется с венозным кровообращением в кавернозном синусе.
- Причины включают тупую травму головы (80% случаев), послеоперационные (например, септоринопластика), разрыв аневризмы сонной артерии с рефлюксом крови в кавернозный синус, или это может произойти спонтанно (особенно у пациентов с гипертонической болезнью).
- Наблюдается скопление глазных сосудов с отеком век и конъюнктивы. Зрение может быть размытым.4
- Ищите (обычно односторонний) проптоз, тяжелый отек конъюнктивы (хемоз) и ограниченные движения глаз, вызванные сочетанием паралича черепно-мозгового нерва и физического ограничения движений. Также обратите внимание на экзофтальм, который может быть пульсирующим, с громким шумом над глазом и иногда шумом в ушах.
- Эти пациенты должны быть приняты для срочного офтальмологического обследования, УЗИ и КТ / МРТ.
- Некоторые фистулы (особенно непрямые) могут самопроизвольно закрываться, но консервативное лечение включает защиту роговицы с помощью смазок. Любое связанное повышение внутриглазного давления будет лечиться с помощью глазных гипотензивных средств.
- Лечение выбора симптоматического карито-кавернозного свища — интервенционная радиология с использованием баллонного катетера через бедренную артерию. Прямая операция через верхнюю глазную вену может потребоваться для эмболизации.
- Редко, тяжелые рефрактерные свищи требуют хирургической или эндоваскулярной окклюзии внутренней сонной артерии.
- Орбитальный варикоз, Это нерегулярные венозные расширения, которые увеличиваются во время маневра Вальсальвы. Они могут болеть или вызывать боль и проптоз, если они кровоточат. Если они становятся слишком проблематичными, их можно оперировать, но существует риск послеоперационного кровотечения и рецидива.
- гемангиомы, Они развиваются в первые месяцы жизни и затем постепенно рассасываются (подавляющее большинство к 10 годам. Поверхностные кожные поражения являются «клубничными наевами» и составляют 90% поражений. Хотя они доброкачественные, крупные могут вторично вызывать птоз или астигматизм, оба из которых могут привести к амблиопии или проблемам с подвижностью глаз. Очень большие поражения могут быть связаны с секвестрацией эритроцитов или тромбоцитов и проблемами кровообращения. Такие большие или проблемные поражения должны тщательно контролироваться и могут нуждаться в лечении внутриклеточными кортикостероидами — удаление ( хотя есть риск кровотечения).
- Инфаркт орбитальной стенки.5Это редкая, но серьезная причина отека век, связанная с ограниченным движением глаз. Возможная причина — окклюзионные сосуды, вызванные серповидно-клеточной анемией.
Орбитальные опухоли6
См. Отдельную статью о опухолях глаз и зрительных нервов. Другие соответствующие отдельные статьи включают ретинобластому и рабдомиосаркому.
Другие опухоли, возникающие на орбите, включают в себя:
- Слезные аденомы, Местно-инвазивные опухоли слезной железы. Это происходит в среднем возрасте и немного чаще у мужчин. В течение месяцев или лет наблюдается постепенный безболезненный проптоз с пальпируемой опухолью в верхнем височном квадранте орбиты. Лечение — это удаление опухоли и слезной железы с превосходным прогнозом, если удаление будет завершено. Злокачественная трансформация возникает в 10% опухолей в течение 10 лет.
- Слезная карцинома, Редкая злокачественная опухоль слезной железы, обычно встречающаяся у людей среднего возраста или пожилых людей. Они быстро растут, вызывая более быстрый проптоз, чем аденомы, связанные с офтальмоплегией из-за периневрального распространения и боли.При ранней диагностике может быть предпринята попытка хирургического удаления (обычно с последующей лучевой терапией), но прогноз очень плохой.
- нейробластома, Это одна из самых распространенных детских злокачественных опухолей. Он возникает из примитивных нейробластов симпатической цепи, чаще всего в области живота. Орбитальные метастазы могут быть односторонними / двусторонними и обычно присутствовать с резким проптозом, связанным с превосходящей орбитальной массой. Прогноз очень плохой.
- Метастазы:
- У детей на орбите может быть место вторичных отложений от нейробластомы или острого лейкоза.
- У взрослых рак молочной железы или легких может давать вторичные отложения на орбите.7
- Лимфомы (например, лимфома Беркитта). Они могут образовывать орбитальные отложения (поэтому изучите печень, селезенку и лимфатические узлы и проверьте FBC).
- Опухоли носоглотки и слизистых оболочек, а также пиоцеле этимоидных и лобных пазух, Они иногда вторгаются на орбиту. Лобная слизистая оболочка — это кистозный отек, возникающий из лобной пазухи. Медленно прогрессирующий протоз с пальпируемой опухолью в верхнем носовом квадранте орбиты. Лечение методом хирургического дренажа. Карцинома верхней челюсти, этмоидальная карцинома и рак носоглотки могут проникать на орбиту. Смотрите отдельную статью о раке глотки.
Идиопатическая орбитальная воспалительная болезнь
Это состояние, ранее известное как «орбитальная псевдоопухоль», является не диагнозом, а скорее описанием воспалительного ответа на орбите в ответ на травму, инфекцию, некроз тканей, ишемию, токсины и так далее. Это диагноз исключения, который может включать любую из орбитальных тканей. Его причина не известна.8
- Это может повлиять на один или оба глаза относительно молодых пациентов (менее 50 лет).
- Воспаление может быть диффузным, передним, апикальным, вокруг зрительного нерва или избирательно воздействовать на слезную железу.
- Как правило, это проявляется в быстром развитии боли, одностороннем или двустороннем проптозе с или без паралича внеглазных мышц и припухлости вокруг глаза и орбиты.
- Полный анализ крови проводится для выявления признаков инфекции, воспаления или аутоиммунного заболевания.
- УЗИ и КТ обычно показывают инфильтрацию орбиты и воспаление склеры и зрительного нерва.
- Следует устранить любую основную причину, и само воспаление может реагировать на нестероидные противовоспалительные препараты. Неспособность ответить может привести к диагностической биопсии ± системные стероиды. Рефрактерные случаи также можно лечить лучевой терапией.
Направления
Нет определенных указаний для направления, но учтите следующее:
- Срочные рефералы на тот же / следующий день — учитывать это при остром появлении симптомов, инфекций и доказательств стресса зрительного нерва (снижение остроты зрения, RAPD, красная десатурация и т. д.).
- Срочные рефералы за неделю — подозрение на злокачественные новообразования и большинство случаев педиатрии выигрывают от раннего обзора.
- Несрочные рефералы — для более длительных состояний, которые требуют регулярного направления, напомните пациенту, чтобы вы знали, если что-то ухудшается между временем направления и клиникой. При некоторых коварных состояниях (например, очень медленно развивающемся проптозе) попросите пациентов взять с собой старые фотографии себя в клинику.
Как и с любым условием, если вы не уверены, обсудите это со своей местной командой.
Считаете ли вы эту информацию полезной? да нет
Спасибо, мы только что отправили электронное письмо с опросом, чтобы подтвердить ваши предпочтения.
Дальнейшее чтение и ссылки
Креавин А.Л., Креавин С.Т., Хошабе?
