Что помогает при отеках после лазера

Макула (желтое пятно) — это центральная часть сетчатки глаза, на которой фокусируется пучок света. При такой патологии, как макулярный отек, нарушается центральное предметное зрение. В зависимости от вызвавших его причин, отек принимает различные формы. От разновидности данного заболевания зависит способ лечения.
Причины макулярного отека

Диаметр макулы составляет примерно 5 мм, но именно эта небольшая часть глазного яблока состоит из фоторецепторов — светочувствительных клеток, отвечающих за центральное предметное зрение человека.
Если в области желтого пятна скапливается жидкость, образуется отек макулы. Его также называют синдромом Ирвина-Гасса, впервые описавшего данное состояние желтого пятна. Отек зачастую является признаком одного из следующих офтальмологических заболеваний:
- диабетическая ретинопатия;
- тромбоз центральной вены сетчатой оболочки;
- увеиты (различные воспаления сосудистой оболочки глаза);
- отслоение сетчатки;
- глаукома;
- новообразования в органах зрения (как доброкачественные, так и злокачественные).
Также макулярный отек бывает осложнением после операции на глазах (например, после удаления катаракты), результатом тупой травмы глазного яблока или отравления токсическими веществами.
Существуют и не глазные болезни, сопровождающиеся макулярным отеком:
- инфекционные заболевания (ВИЧ, туберкулез);
- патологии почек;
- заболевания головного мозга (менингит) и травмы головы;
- болезни крови;
- аллергия;
- атеросклероз;
- ревматизм.

Факторов, провоцирующих отечность центральной части сетчатки, достаточно много. При обнаружении такого симптома назначается комплексное обследование. Пациенту придется провериться у нескольких специалистов, а не только у офтальмолога.
Формы отека (макулярного)
Причина синдрома Ирвина-Гасса влияет на то, в какой форме он будет развиваться. Так, диабетический макулярный отек является следствием поражения сосудов сетчатки, что случается при диабетической ретинопатии.
Тромбоз вены сетчатки вызывает кистозный отек макулы. Жидкость проникает в околососудистую область глаза и остается в центре сетчатой оболочки.
Воспаления сетчатки и травмы глаза приводят к сращению соединительных мембран, связывающих с сетчаткой стекловидное тело. Оно начинает оказывать тянущее воздействие на сетчатую оболочку, провоцируя отек.
Симптомы, возникающие при макулярном отеке
Любая форма синдрома вызывает серьезные нарушения зрения. Пациенты жалуются на:
- размытое изображение в центральной зрительной области;
- розоватый цвет получаемого глазами изображения;
- фотофобия;
- ухудшение остроты зрения, которая изменяется в зависимости от времени суток;
- визуальные искажения предметов (деформируются прямые линии видимых объектов).

Если симптомы отека замечены своевременно, серьезных нарушений зрения не будет, хотя и восстанавливается оно очень медленно (от двух месяцев до года). Хронический отек (макулярный) может привести к необратимым повреждениям рецепторов сетчатки, которые замещаются фиброзной тканью, что вызывает сильное ухудшение центрального видения без возможности дальнейшей коррекции.
Диагностика синдрома Ирвина-Гасса
Потенциально отек макулярный может привести к полной слепоте, поэтому важно вовремя начать лечить патологию. Своевременно начатое лечение позволяет не только остановить развитие заболевания, но и восстановить зрение. Для диагностирования синдрома используются стандартные и специализированные методы исследования:
- Офтальмоскопия (осмотр глазного дна). Локальный отек макулы этот метод выявить не позволит, поэтому могут понадобиться дополнительные исследования.
- Тест Амслера (сетка или решетка Амслера) — черный квадрат с множеством маленьких квадратов внутри на белом фоне и черной точкой посередине. Пациент смотрит на решетку с расстояния 30 см одним глазом, через 5 секунд приближается к сетке на 20 см и снова смотрит в ее центральную точку. Через 5 секунд обследуемый вновь занимает исходное положение. Если центральное зрение не нарушено, человек видит все линии и углы без искажений. При повреждениях сетчатки линии квадрата искривляются.
- Оптическая когерентная томография (ОКТ) — метод обследования, позволяющий оценить изменения сетчатки, ее толщину, объем.
- Флюоресцентная ангиография (ФАГ) — исследование, которое помогает выявить области ишемии сетчатой оболочки и сосудистые нарушения.
- Гейдельбергская ретинальная томография — лазерное сканирование сетчатки, позволяющее определить ее толщину в центре.
Для постановки диагноза врач подбирает методику индивидуально для каждого пациента.
Макулярный отек: лечение синдрома
Отек макулярный лечится тремя способами: консервативным (медикаментозным), хирургическим и лазерным. Выбор метода лечения зависит от формы, которую принял отек. Кистозный тип синдрома лечат с помощью противовоспалительных препаратов. Макулодистрофию, сопровождающуюся отеком, устраняют посредством хирургического вмешательства. При макулярном диабетическом отеке наиболее эффективным является лазерный способ лечения — лазерная фотокоагуляция сетчатки. Рассмотрим данный способ подробнее.
Диабетический макулярный отек: лазерное лечение
Лазерная коагуляция сетчатки — это малоинвазивная процедура, которая проводится амбулаторно под местной анестезией. Суть операции заключается в следующем: сетчатая оболочка прижигается лазером и припаивается к сосудистой оболочке. Сосуды после этого перестают разрастаться и кровоточить. У людей с диабетом после такой процедуры перестает снижаться острота зрения.
Лазерная коагуляция применяется для лечения разрывов и отслоения сетчатки, вызванных самыми различными причинами. Такая процедура назначается даже беременным, у которых обнаружена отслойка сетчатой оболочки. После фотокоагуляции женщинам разрешают рожать естественным путем.
Однако есть и ряд противопоказаний к такому лазерному лечению:
- ретинальные кровоизлияния (излияния крови на сетчатку и области глаза рядом с ней);
- помутнение роговицы, стекловидного тела, хрусталика (нарушения прозрачности оптических сред помешает врачу следить за глазным дном в ходе процедуры);
- разрастание сосудов радужки;
- кровоизлияние в стекловидное тело из-за повреждения сосудов сетчатки (гемофтальм);
- острота зрения менее 0.1 (это противопоказание является относительным и врач может принять решение в пользу проведения процедуры).
Любая форма катаракты, бельмо, дистрофия роговой оболочки, деструкция стекловидного тела — все это становится ограничением для назначения процедуры.
Как проходит лазерная коагуляция?
Лечение макулярного отека лазером полностью безболезненное и бескровное. Процедура длится всего 20-30 минут. Пациенту не нужно брать отпуск или больничный. Через пару часов после процедуры он сможет покинуть клинику. Перед началом лазерного лечения больному закапывают в глаза обезболивающие капли и мидриатический препарат для расширения зрачка. Через 10-15 минут врач приступает к коагуляции. Пациент во время нее сидит неподвижно и смотрит перед собой в одну точку. Двигать глазами запрещено. Врач наводит лазер на сетчатку. Под его воздействием повышается температура тканей глаза, что приводит к их свертыванию (коагуляции). Лазер образует плотное соединение между сетчаткой и сосудистой оболочкой, устраняя полость, появившуюся в результате отслоения или разрыва.
Чтобы полностью проникнуть во внутренние среды глаза, на него устанавливается зеркальная линза Гольдмана. Она помогает точно локализовать зону воздействия лазера. Во время процедуры оперируемый может видеть вспышки света, издаваемые лазером, но при этом боли или иного дискомфорта он не ощущает. За ходом коагуляции врач наблюдает через стереомикроскоп, обеспечивающий объемное восприятие.
Реабилитационный период после лечения лазером макулярного диабетического отека
Обычно после операции пациенту какое-то время приходится ограничивать себя при занятиях спортом, работе за компьютером, нельзя употреблять некоторые продукты питания. После лазерной коагуляции нужно первые два-три дня закапывать в глаза капли, прописанные офтальмологом. Также надо защищать глаза от ультрафиолетовых солнечных лучей и яркого света. На улицу в дневное время лучше выходить в солнцезащитных очках. От зрительных нагрузок в первые несколько дней тоже лучше отказаться. В ближайшие две-три недели придется ограничить и физическую активность. Физическая культура не противопоказана. Однако поднимать тяжести очень опасно. Это может привести к рецидиву заболевания.
Так как макулярный диабетический отек вызван сахарным диабетом, то пациенту нужно постоянно следить за своим питанием и уровнем глюкозы в крови.

Врач после лазерной процедуры назначит день следующего осмотра. Пропускать его нельзя. Лазерная коагуляция — безопасный метод лечения, но и он не лишен недостатков. Могут возникнуть некоторые осложнения.
Лазерное лечение сетчатки: осложнения
Любая операция предполагает определенные риски. Возможными последствиями лазерной коагуляции могут стать:
- развитие воспалительного процесса в конъюнктиве, возникающее вследствие несоблюдения пациентом гигиены в период восстановления (воспаление лечится каплями в течение 4-5 дней);
- отек роговицы, который сопровождается временным снижением зрительных функций;
- нарушение оттока внутриглазной жидкости, вызываемое отеком цилиарного тела.
Эти осложнения проявляются почти сразу после процедуры. Позже пациент может столкнуться с лучевой катарактой, ухудшением сумеречного видения и дефектами в поле зрения. В этих случаях потребуется пройти новый курс лечения. Чтобы избежать осложнений, необходимо соблюдать все рекомендации окулиста.
Диабетический отек макулы — заболевание очень серьезное, но оно не является приговором для пациента. Если больной сахарным диабетом будет вести здоровый образ жизни и регулярно обследоваться, то ему удастся предотвратить или вовремя обнаружить глазные и другие патологии.
Источник
Восстановительный период после процедуры глуокого лазерного пилинга может длиться до 1 месяца. Чтобы сделать его качественным и избежать осложнений необходим специальный грамотный уход после лазерной шлифовки.
…
Особенности изменений кожи после лазерной шлифовки и их длительность
Лазерная шлифовка проводится при наличии угревых высыпаний, стойких морщинок и пигментаций, нарушениях кожного рельефа, в том числе и при наличии гипертрофических или атрофических рубцов, сниженном тургоре и дряблости кожи и т. д. на лице, шее, кистях рук и других участках тела.

Лазерная шлифовка приводит к серьезным травматическим (ожоговым) повреждением кожи. После лазерной шлифовки СО2 лазером подвергшаяся воздействию область имеет вид сплошной раневой поверхности, поскольку фракционный фототермолиз заключается в точечных структурных разрушениях на глубину до 2 мм на ограниченных участках кожи под воздействием высоких температур, образующихся под влиянием световой (лазерной) энергии. Изменения местного характера после проведения лазерной шлифовки заключаются в следующем.
Основные этапы течения процессов в восстановительный период
Восстановление раневой поверхности начинается через 1 сутки после проведения процедуры. Его длительность при правильном соблюдении условий ухода за кожей после лазерной шлифовки составляет от 1 – 2-х недель до 1 месяца, на что влияют глубина воздействия лазером и индивидуальные особенности организма.
Непосредственно после лазерного воздействия вся зона обработки резко гиперемирована, то есть приобретает интенсивно красную окраску, которая в большей или меньшей степени сохраняется на протяжении около 1 месяца после процедуры при условии правильного ухода за кожей. Интенсивность ее в основном зависит также от глубины лазерного проникновения, качества защиты кожи от последующего ультрафиолетового облучения и влияния других раздражающих факторов, а также от индивидуальных особенностей кровоснабжения на данном участке у конкретного пациента.
Кроме выраженной гиперемии кожи, по всей площади заметны следы воздействия лазерной шлифовки, которые имеют вид точечных красноватых отверстий, расположенных друг от друга на определенном расстоянии. Возможно появление коричневатых пятен в местах с предшествовавшей процедуре избыточной пигментацией. Возникают умеренная болезненность кожи, чувство жжения и саднения, а также намокание вследствие пропотевания серозно-геморрагической жидкости.
В первые сутки после проведения лазерной шлифовки в результате активного воспалительного процесса, притока крови и выхода ее жидкой фракции в ткани возникает и нарастает отек последних. При ухоже за кожей лица он особенно выражен в периорбитальной области, в области нижних век и нижней 1/3 лица, которая увеличивается объеме. Своего максимума отечность достигает на второй день и постепенно уменьшается с 3 – 4-го дня восстановительного периода.
Первая неделя после лазерной шлифовки представляет собой самый сложный этап реабилитационного периода, поэтому в это время особенно важен уход за кожей. В это время в результате повреждения кожи и намокания формируются корочки, грубое удаление которых способно нарушить течение процессов заживления и привести не только к инфицированию, но и к формированию рубцовой ткани.
После лазерной шлифовки шрама эти повреждения имеют очень ограниченный характер. Соответственно и уход за кожей в восстановительный период обычно ограничиваются только местным уходом за небольшой раной.
В отличие от единичных шрамов, растяжки располагаются на большой площади кожи. Кроме того, в связи с тем, что эти атрофические рубцы располагаются ниже уровня кожной поверхности, их коррекция требует шлифовки окружающей здоровой кожи, богатой мелкими сосудами и нервными окончаниями.
При этом на значительной площади возникают не только более выраженный болевой синдром, но нередко и интоксикация всего организма. При этом возрастают риски различных осложнений, связанных с инфицированием раневой поверхности, и увеличивается длительность восстановительного периода.
Уход после шлифовки
Существенно сократить сроки восстановления невозможно, но можно предотвратить их увеличение и возможные осложнения, если при уходе за кожей:
- Выполнять индивидуально подобранные и рекомендованные косметологом подготовительные мероприятия.
- Осуществлять правильный и добросовестный уход после глубокой лазерной шлифовки.
К подготовительным мероприятиям относятся следующие:
- Не менее чем в течение 1 месяца до лазерной шлифовки необходимо предохранять кожу от ультрафиолетовых лучей с помощью солнцезащитных фильтров с высокой степенью защиты. Оптимальным вариантом является проведение лазерной шлифовки уожи в осенне-зимний период.
- При склонности кожи к появлению угревых высыпаний перед менструацией проведение процедуры желательно после их разрешения.
- В случае наличия очагов избыточной пигментации необходимо предварительное применение химического пилинга (ретиноевая, гликолевая кислоты) и отбеливающих препаратов.
- При наличии гнойничковой сыпи, воспалительных элементов или угревых высыпаний в предполагаемой зоне воздействия лазерной шлифовки необходим прием противовоспалительных лекарственных средств, соответствующих препаратов по уходу за кожей, физиопроцедур, механического пилинга и т. д.;
- проведение профилактического антибактериального и антивирусного курса лечения (при необходимости).
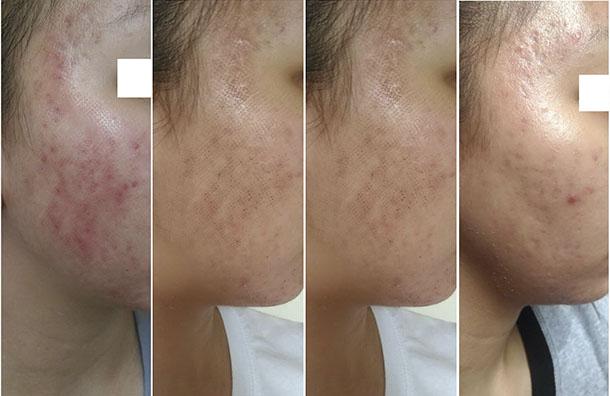
Восстановление кожи после лазерной шлифовки лица
Основные принципы ухода за кожей после лазерной шлифовки
В период ухода за кожей после лазерной шлифовки необходимо избегать загрязнения и попадания раздражающих веществ на раневую поверхность, воздерживаться от расчесов при появлении зуда. Если процедура проводилась на лице, то во время сна необходимо придавать голове и верхней половине туловища максимально возможное возвышенное положение для уменьшения отечности тканей. Вместо умывания надо применять орошение специальными средствами. В течение 7 — 10 дней назначается прием антибактериальных препаратов.
В целях уменьшения болезненности можно принимать анальгетические или негормональные противовоспалительные препараты.
Кроме того, в течение первой недели, особенно первых дней, надо находиться в закрытом помещении желательно со слегка увлажненным воздухом, а при необходимости выхода на улицу — одевать медицинскую маску для предотвращения попадания на рану ультрафиолетовых лучей и пыли. Применять солнцезащитные крема в этот период в качестве ухода за кожей не рекомендуется.
В качестве повязок для обработанной поверхности используются стерильные марлевые салфетки или бинты, покрытые тонким слоем косметического вазелина, но лучше использовать специальные сеточки, которые пропитаны вазелином. В течение дня повязки необходимо менять не реже 4 — 5 раз, после процедуры несколько раз по 20 минут к обработанной поверхности на повязки прикладывать холод, в качестве которого могут быть использованы пузырь со льдом или охлаждающие пакеты.
Поскольку из ожоговой поверхности кожи выделяется сукровица, которая высыхает с образованием пленок и корочек, их необходимо размягчать прикладыванием стерильных салфеток, смоченных в растворе 6%-ного столового уксуса, 1 столовую ложку которого предварительно разводят в 200 мл холодной кипяченой воды. Салфетки надо менять по мере их нагревания или через каждые 5 минут. Эта процедура проводится до прекращения жжения, болезненности и выделения сукровицы.
При этом осторожно (без усилий) следует периодически удалять размягченные корочки. Нельзя отрывать отслаивающиеся эпителиальные «пленки». Перед каждой сменой салфеток рана должна обрабатываться 0,05%-ным раствором хлоргексидина.
После прекращения сукровичного намокания возникают сухость, шелушение эпителия и начинается формирование плотных корочек. В этот период уже нет надобности в повязках с косметическим вазелином. Вместо этого применяется интенсивное увлажнение раневой поверхности путем наложения компрессов с прохладным уксусным раствором до 5 раз в течение дня, обработки раны охлажденной сывороткой, концентрированным раствором с биоревитализирующим и увлажняющим эффектами или охлажденным увлажняющим кремом.
На второй неделе после лазерной шлифовки кожа в области раны немного восстанавливается и процессы отшелушивания эпителия постепенно прекращаются. В этот период ухода, кроме увлажнения, необходима максимальная защита от воздействия солнечных лучей. Для этого обязательными являются нанесение солнцезащитных средств перед выходом из помещения на улицу, защита лица с помощью шарфа, посредством головного убора с широкими полями или медицинской маски.
Допускается постепенное возвращение к повседневному уходу за кожей при помощи привычных косметических средств по уходу за кожей и макияжа. Для маскировки кожной гиперемии хорошо подходят тональные крема с зеленоватыми оттенками.
Перечисленные правила по уходу за кожей после лазерной шлифовки носят общий характер. Необходимые процедуры по уходу после глубокой лазерной шлифовки и их объем рекомендуются врачом-косметологом в зависимости от вида косметического недостатка и глубины воздействия.
Расскажите в комментариях, какой вы производили уход после лазерной шлифовки и что больше всего вам в этом помогло? Делитесь своим мнением с другими читателями, сохраняйте статью в закладках, показывайте ее своим заинтересованным друзьям в социальных сетях.
Источник
