Асцит и отек лица

Асцит, или брюшная водянка, нередко является следствием другого, более опасного и сложного в лечении заболевания. Тем не менее и сам по себе асцит способен осложнить жизнь больному и привести к печальным последствиям. Современной медициной разработаны достаточно эффективные методы лечения асцита на разных его стадиях. Что нужно знать о первых признаках асцита, ходе его развития и к какому врачу обратиться за помощью?
Асцит как частый спутник опасных заболеваний
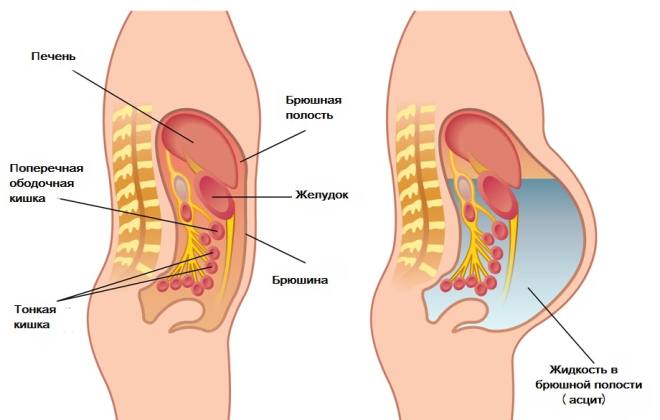
Под асцитом в медицине понимают вторичное патологическое состояние, для которого характерно скопление жидкости в брюшной полости. Чаще всего асцит вызывается нарушением регуляции обмена жидкости в организме в результате серьезных патологических состояний.
В здоровом организме в брюшной полости всегда находится немного жидкости, при этом она не скапливается, а всасывается лимфатическими капиллярами. При различных заболеваниях внутренних органов и систем увеличивается скорость образования жидкости и снижается скорость ее всасывания. При развитии асцита жидкости становится все больше, она начинает сдавливать жизненно важные органы. Это способствует усугублению развития основного заболевания и прогрессированию асцита. Кроме этого, поскольку основная часть жидкости скапливается в брюшной полости, происходит значительное уменьшение объема циркулирующей крови. Это приводит к запуску компенсаторных механизмов, задерживающих в организме воду. У больного существенно замедляется скорость образования мочи и ее выделения, при этом количество асцитической жидкости увеличивается.
Накопление жидкости в полости живота обычно сопровождается повышением внутрибрюшного давления, нарушением кровообращения и сердечной деятельности. В некоторых случаях возникают потеря белка и электролитные нарушения, вызывающие сердечную и дыхательную недостаточность, что значительно ухудшает прогноз основного заболевания.
В медицине выделяют три основных стадии развития асцита.
-
Транзиторный асцит.
На этой стадии в брюшной полости скапливается не более 400 мл жидкости. Выявить заболевание можно только при помощи специальных исследований. Функции органов не нарушены. Снятие симптомов асцита возможно с помощью терапии основного заболевания. -
Умеренный асцит.
В брюшной полости на этой стадии скапливается до 4 л жидкости. Наблюдается увеличение живота у пациента. В положении стоя можно заметить выпирание нижней части брюшной стенки. В положении лежа больной нередко жалуется на одышку. Наличие жидкости определяется с помощью перкуссии (простукивания) или симптома флюктуации (колебания противоположной стенки живота при простукивании). -
Напряженный асцит.
Количество жидкости на этой стадии может достигать, а в некоторых случаях даже превышать, 10–15 л. Давление в брюшной полости повышается и нарушает нормальную работу жизненно важных органов. Состояние пациента при этом тяжелое, его необходимо срочно госпитализировать.
Отдельно рассматривают рефрактерный асцит, практически не поддающийся лечению. Его диагностируют в том случае, если все виды проводимой терапии не дают результата и количество жидкости не только не уменьшается, но и постоянно увеличивается. Прогноз при таком виде асцита неблагоприятный.
Причины асцита
По статистике основными причинами возникновения асцита брюшной полости являются:
- болезни печени (70%);
- онкологические заболевания (10%);
- сердечная недостаточность (5%).
Кроме того, асцитом могут сопровождаться следующие заболевания:
- болезни почек;
- туберкулезное поражение брюшины;
- гинекологические заболевания;
- эндокринные нарушения;
- ревматизм, ревматоидный артрит;
- красная волчанка;
- сахарный диабет второго типа;
- уремия;
- болезни пищеварительной системы;
- перитониты неинфекционной этиологии;
- нарушение оттока лимфы из брюшной полости.
Возникновению асцита, кроме указанных заболеваний, могут способствовать следующие факторы:
- злоупотребление спиртным, ведущее к циррозу печени;
- инъекции наркотических препаратов;
- переливание крови;
- ожирение;
- высокий уровень холестерина;
- татуаж;
- проживание в регионе, для которого характерны случаи возникновения вирусных гепатитов.
Во всех случаях в основе возникновения асцита лежит сложное сочетание нарушений жизненно важных функций организма, ведущее к скоплению жидкости в брюшной полости.
Признаки патологии
Одним из главных внешних признаков асцита брюшной полости является увеличение размера живота. В положении стоя у пациента он может свисать в форме фартука, а в положении лежа образовывать так называемый лягушачий живот. Возможно выпячивание пупка и появление растяжек на коже. При портальной гипертензии, вызванной повышением давления в воротной вене печени, на передней брюшной стенке появляется венозный рисунок. Этот рисунок принято называть «головой Медузы» из-за отдаленного сходства с мифологической Медузой Горгоной, на голове которой вместо волос находились извивающиеся змеи.
В животе появляются боли и чувство распирания изнутри. Человек испытывает трудности при наклонах туловища. К внешним проявлениям также относятся отеки ног, рук, лица, цианоз кожных покровов. У больного развивается дыхательная недостаточность, тахикардия. Возможно появление запоров, тошнота, отрыжка и потеря аппетита.
При лабораторных и инструментальных исследованиях врач подтверждает диагноз и устанавливает причину, вызвавшую асцит. Для этого проводятся УЗИ, МРТ, диагностический лапароцентез и лабораторные исследования. С помощью УЗИ выявляют наличие свободной жидкости в брюшной полости и ее объем, увеличение печени и селезенки, расширение полой и воротной вены, нарушение структуры почек, наличие опухолей и метастазов.
МРТ позволяет послойно изучить ту или иную ткань, выявить даже незначительное количество асцитической жидкости и диагностировать основное заболевание, вызвавшее асцит.
Кроме этого, врач проводит исследование при помощи пальпации и перкуссии. Пальпация помогает выявить признаки, указывающие на поражение определенного органа (печени или селезенки). Перкуссия используется непосредственно для выявления асцита. Суть ее заключается в простукивании брюшной полости пациента и анализе перкуторных звуков. При выраженном асците, например, тупой перкуторный звук определяется над всей поверхностью живота.
Лабораторные исследования крови показывают снижение концентрации эритроцитов, увеличение количества лейкоцитов и СОЭ, возможно повышение концентрации билирубина (при циррозе печени), белков острой фазы воспаления. Анализ мочи при асците на начальной стадии может показывать большее количество мочи меньшей плотности, поскольку асцит вызывает отклонения в работе мочевыделительной системы. При терминальной стадии плотность мочи может быть нормальной, но ее общее количество значительно снижается.
Принципы терапии
Общие принципы лечения асцита предполагают прежде всего терапию основного заболевания. Лечение самого асцита направлено на выведение жидкости из брюшной полости и предотвращение рецидивов.
Пациенты с первой степенью асцита не нуждаются в медикаментозном лечении и соблюдении бессолевой диеты.
Пациентам со второй степенью асцита назначается диета с пониженным содержанием натрия и диуретическая терапия. Она должна проводиться при постоянном мониторинге состояния больного, включая содержания электролитов в сыворотке крови.
Пациенты с третьей степенью заболевания проводят удаление жидкости из брюшной полости, а в дальнейшем диуретическую терапию в сочетании с бессолевой диетой.
Прогноз лечения
Асцит обычно указывает на серьезные нарушения в работе пораженных органов, но тем не менее смертельным осложнением сам он не является. При своевременной диагностике и правильном лечении возможна полная ликвидация асцитической жидкости из брюшной полости и восстановление функций пораженного органа. В ряде случаев, например при раке, асцит способен быстро прогрессировать, вызывая осложнения и даже гибель пациента. Это объясняется тем, что на течение асцита большое влияние оказывает основное заболевание, способное вызывать серьезные поражения печени, почек, сердца и других органов.
На прогноз влияют и другие факторы:
-
Степень асцита
. Транзиторный асцит (первой степени) не является непосредственной угрозой жизни пациента. В этом случае все внимание следует уделить терапии основной болезни. -
Время начала лечения
. При выявлении асцита на той стадии, когда жизненно важные органы еще на разрушены или их функции поражены незначительно, устранение основного заболевания также может привести к полному выздоровлению пациента.
На статистику выживаемости при асците также влияет вид и тяжесть основного заболевания. При компенсированном циррозе печени 50% больных способны прожить от 7 до 10 лет, а при декомпенсированном — пятилетняя выживаемость не превышает 20%.
При онкологических заболеваниях асцит, как правило, появляется на поздних стадиях, и пятилетняя выживаемость составляет не более 50% при своевременном лечении. Средний показатель жизни у таких больных составляет 1–2 года.
При неправильном лечении асцит может вызвать серьезные осложнения, ухудшающие прогноз:
- кровотечение;
- перитонит;
- отек мозга;
- дисфункцию сердечной деятельности;
- тяжелую дыхательную недостаточность.
Рецидивы асцита также могут возникать как побочные эффекты при неправильном лечении. Рецидивирование очень опасно, поскольку в большинстве случаев не поддающиеся излечению асциты приводят к летальному исходу.
Консервативное лечение асцита брюшной полости
Консервативное или симптоматическое лечение асцита применятся в тех случаях, когда асцит брюшной полости находится на ранней стадии развития или в качестве паллиативной терапии при онкологии и нецелесообразности применения других методов.
Во всех случаях основной задачей лечения является выведение асцитической жидкости и поддержание состояние пациента на определенном уровне. Для этого необходимо уменьшить количество поступающего в организм натрия и усилить его выведение с мочой.
Достичь положительных результатов можно только при комплексном подходе, соблюдая диету, контролируя изменения веса и принимая диуретические препараты.
Главные
принципы диеты
при асците следующие:
-
Минимум соли.
Ее избыточное потребление приводит к развитию отеков, а следовательно, асцита. Пациентам рекомендуется максимально ограничить прием соленой пищи. -
Минимум жидкости
. При умеренном или напряженном асците нормой должно быть не более 500–1000 мл жидкости в чистом виде в сутки. -
Минимум жиров
. Потребление пищи с большим количеством жиров приводит к развитию панкреатита. -
Достаточное количество белков в рационе.
Именно белковая недостаточность может привести к возникновению отеков.
Рекомендуется употреблять в пищу нежирные сорта мяса и рыбы, обезжиренный творог и кефир, фрукты, овощи, зелень, пшеничную крупу, компоты, кисели. Готовить лучше на пару или запекая в духовке.
Запрещены жирное мясо и рыба, жареные блюда, копчености, соль, алкоголь, чай, кофе, специи.
При лечении асцита необходимо контролировать динамику веса. При начале бессолевой диеты в течение недели производится ежедневное взвешивание. Если пациент потерял более 2 кг, то диуретические препараты ему не назначаются. При потере веса менее 2 кг в течение следующей недели начинают медикаментозную терапию.
Мочегонные препараты помогают вывести лишнюю жидкость из организма и способствуют переходу части жидкости из брюшной полости в кровеносное русло. Клинические проявления асцита при этом существенно снижаются. Основными препаратами, используемыми в терапии, являются фуросемид, маннитол и спиронолактон. В амбулаторных условиях фуросемид назначается внутривенно не более 20 мг 1 раз в два дня. Он выводит жидкость из сосудистого русла через почки. Основной недостаток фуросемида — чрезмерное выведение калия из организма.
Маннитол применяется совместно с фуросемидом, поскольку их действие комбинируется. Маннитол выводит жидкость из межклеточного пространства в сосудистое русло. Назначается по 200 мг внутривенно. Однако в амбулаторных условиях его применять не рекомендуется.
Спиронолактон также является мочегонным средством, однако он способен предотвращать чрезмерное выведение калия.
Дополнительно назначаются препараты, укрепляющие сосудистые стенки (витамины, диосмин), средства, влияющие на систему крови («Желатиноль», «Реополиглюкин»), альбумин, антибиотики.
Хирургические манипуляции
Оперативное вмешательство при асците показано в тех случаях, когда скопление жидкости не может быть устранено при помощи консервативного лечения.
Лечебный лапароцентез
при асците (прокол передней брюшной стенки) способен вывести большие объемы жидкости — от 6 до 10 литров за один раз. Проводят процедуру под местным обезболиванием с предварительным опустошением мочевого пузыря. Пациент принимает полусидячее или лежачее положение. Прокол производится по средней линии живота между пупком и лобковой костью. Скальпелем выполняется разрез кожи, через который в брюшную полость вводится специальный инструмент — троакар. Через него выводится жидкость в нужном объеме. После процедуры рану ушивают. Лапароцентез при асците можно выполнять только в условиях стационара, поскольку необходимо соблюдение норм антисептики и владение методикой проведения операции. Чтобы упростить процедуру для тех больных, которым лапароцентез требуется периодически, его проводят через постоянный перитонеальный порт.
Еще одной эффективной хирургической манипуляцией является
оментогепатофренопексия
. Она заключается в подшивании сальника к предварительно обработанным участкам поверхности диафрагмы и печени. Благодаря возникновению контакта между печенью и сальником появляется возможность всасывания асцитической жидкости соседними тканями. Дополнительно снижается давление в венозной системе и выход жидкости в брюшную полость через стенки сосудов.
ТИПС — трансъюгулярное интрапеченочное портосистемное шунтирование
— позволяет провести декомпрессию портальной системы и устранить асцитический синдром. В основном ТИПС проводится при рефрактерном асците, не поддающемся медикаментозной терапии. При процедуре ТИПС в яремную вену вводится проводник до попадания в печеночную вену. Затем по проводнику специальный катетер проводится в саму печень. При помощи длинной изогнутой иглы в воротной вене устанавливается стент, создающий канал между воротной и печеночной венами. Кровь направляется в печеночную вену со сниженным давлением, что приводит к устранению портальной гипертензии. После выполнения ТИПС у пациентов с рефрактерным асцитом наблюдается уменьшение объема жидкости в 58% случаев.
Несмотря на то, что асцит и вызывающие его болезни являются достаточно серьезными и сложно поддающимися лечению, своевременная комплексная терапия может значительно повысить шансы на выздоровление или улучшить качество жизни неизлечимых больных. Лечить асцит нужно только под наблюдением врача, поскольку сложность основного заболевания редко позволяет обойтись домашними или народными методами. Особенно это касается асцитов, вызванных онкологией.
Источник
Асцит брюшной полости – это скопление жидкости за брюшиной. Этот процесс происходит из-за патологических изменений во внутренних органах. Трассудат скапливается вследствие нарушения кровообращения или лимфотока. Причины бывают разные. На асцит брюшной полости указывает большой раздутый живот. С течением болезни его объемы увеличиваются.
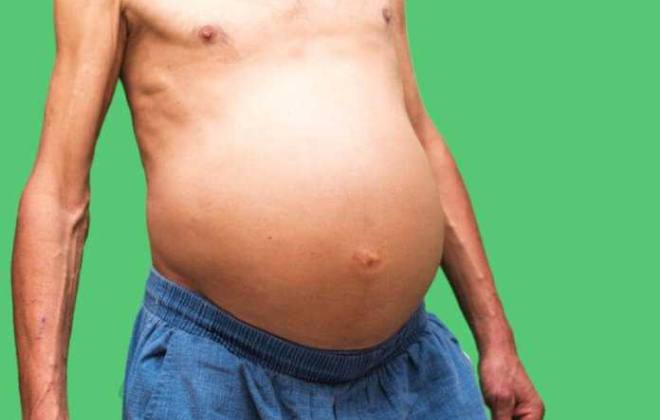
Что это такое
Асцит брюшнойполости прозвали водянкой. Что это и почему такое происходит? Чаще всего к водянке приводит цирроз печение. Причиной скопления жидкости в брюшном пространстве бывают опухоли. Иногда причиной застоя транссуда становится сердечная недостаточность. За брюшной стенкой так же скапливается хилезный экссудат, выделяемые лимфатическими сосудами.
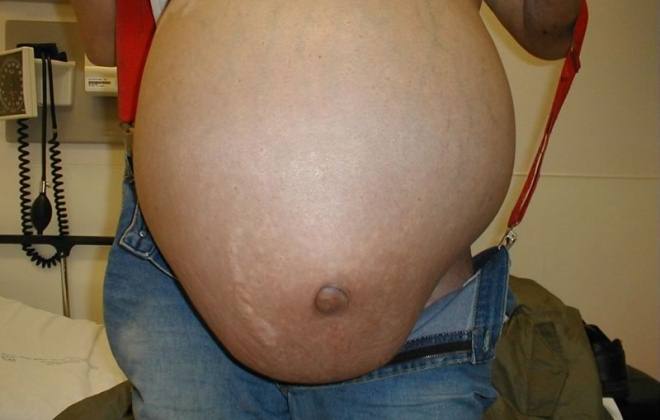
Это основные причины патологии. Другие причины встречаются значительно реже. Механизмы сбора асцитической жидкости продиктованы основной болезнью. Крайняя степень асцита называется анасарка. Это тяжелый отек, в результате которого скапливается много выпота. При анасарке человека срочно госпитализируют в реанимационное отделение.
Асцит описан в Международном
Классификаторе болезней. Его код по
МБК 10 R 18. Международный нормативный документ принят на
территории России в 1999 году.
Стадии развития
Не одно заболевание не достигает сразу своего пика. Оно проходит стадии развития. В своей кульминации типичный асцит брюшной полости проходит следующие стадии:
- Транзитный асцит. Это самая ранняя стадия проявления болезни. Объем выпота достигает всего 400 мл. Визуально никакие изменения не заметны. Их обнаруживают при специальном обследовании. Транзитный асцит брюшного пространства хорошо поддается лечению. Больному необходимо придерживаться строгой диеты и контролировать водно-солевого баланса.
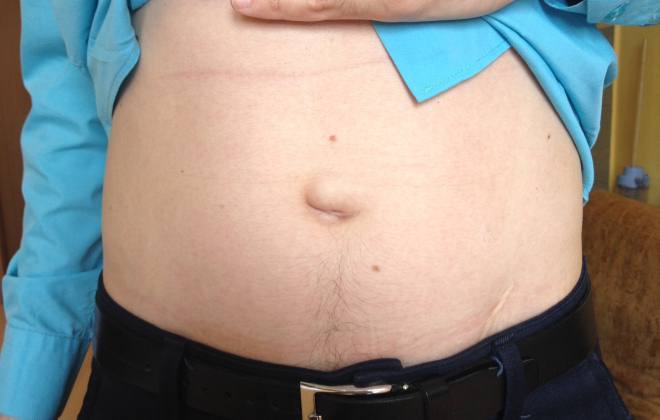
- Умеренный асцит. На этой стадии
болезни живот сильно увеличен. Патология успешно лечится. Иногда требуется
выведение влаги из брюшной области. При отсуствии должного лечения, умеренный
асцит приводит к сбоям в мочевыводящей системе и переходит на следующую стадию.
- Напряженный асцит. Это последняя степень развития болезни. Объемы скапливаемой жидкости постоянно возрастают. Удалить их терапевтическим путем невозможно. Для лечения проводится лапарацентез. Это диагностико-хирургическая манипуляция, целью которой является удаление выпота и выявление патологий внутренних органов.
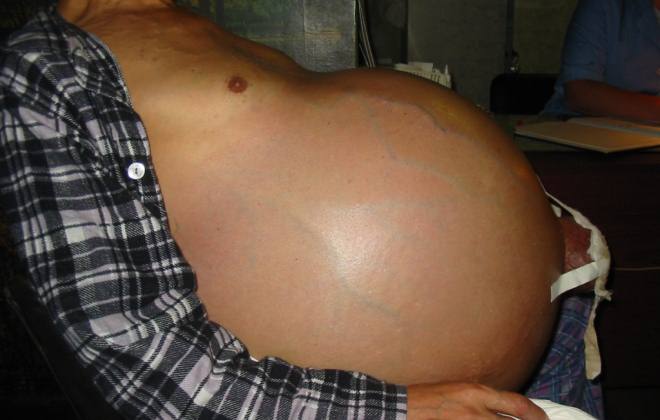
Рефрактерный асцит – достаточно редкое явление. Он возникает только у десятой части больных. Объемы выделяемой мочи недопустимы маленькие. Это происходит несмотря на бессолевую диету и мочегонные препараты. При возникновении такой патологии в первую очередь обследуют почки. Важно исключить все причины, которые способны вызвать такое состояние.
Причины возникновения
Патогенез асцита брюшного пространства сложен. Эта патология – следствие других болезней. К такому результату приводят заболевания почек, поджелудочной железы, с печени, сердца, селезенки, органов малого таза.
Причин возникновения у брюшного
асцита много:
- Хроническая сердечная недостаточность. При этой патологии сердечная мышца сильно ослаблена. Она не может перекачать нужный объем крови. ХСН нарушает кровоток. Кровь застаивается. Это становится причиной увеличения объема жидкости в брюшной полости.
- Опухоли. Они сжимают сосуды. Это объясняет, почему происходит сбой в оттоке жидкости. Транссудат начинается собираться в брюшной полости.
- Перитонит. При перитоните воспаляются капилляры. В воспаленном состоянии они выделяют жидкость, называемую хилезным экссудатом. В состав этой консистенции входит жир, эритроциты и лимфоциты. Хилезный экссудат скапливается в брюшной полости.
- При портальной гипертензии возникает область высокого давления в венозном стволе. Это результат неправильного кровотока в печеночных венах и портальных сосудах. Из-за повышенного внутреннего давления выделяется больше влаги, которая собирается в брюшной полости.
- Асцит у женщин возникает как следствие голодания и недостатка белка в организме.
- Причиной асцита брюшного пространства у мужчин часто является цирроз печени. Заболевание разрушает сосуды внутри органа. В результате в печени скапливается больше лимфы, а отток ее затрудняется.
Асцит брюшного пространства бывает при панкреатите и почечной недостаточности. Заболевание встречается при снижении функции
щитовидной железы.
Симптоматика заболевания
Люди
часто обращаются к врачу только тогда, когда определение асцита уже не представляет труда. Иногда
патология проявляется
очень быстро, иногда развивается несколько месяцев. Первый признак асцита брюшного
пространства, на который сразу обращается внимание, – неадекватно увеличенный
живот. Есть у асцита и
другие симптомы. На патологию указывают
расширенные вены на брюшине. Это явление получило название «голова медузы».
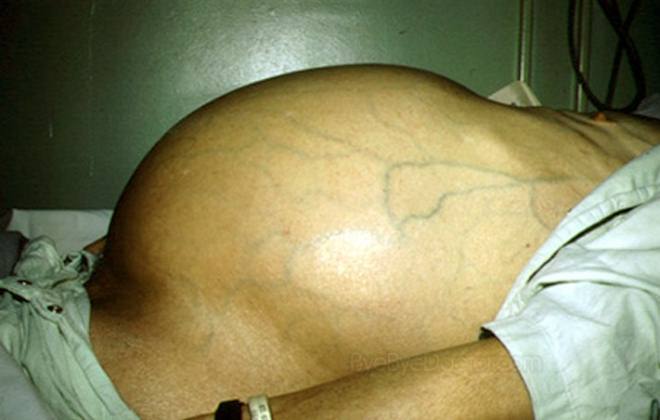
Наряду с этим возникает телеангиэктазия. Так называется появление сосудистых звездочек, рассыпанных по всему животу. Признаками асцита брюшной области у человека бывает:
- высокая
температуры, - изменение
цвета кожи на желтовато-коричневые, - боли
и вздутие живота, - тошнота,
- рвота,
- одышка.
Брюшной асцит следует отличать от ожирения. Сделать это поможет проявление симптома флюктуации. Флюктуацией называются колебания жидкости в животе. Это своего рода экспресс диагностика. Больному предлагают лечь на спину. Доктор держит ладонь одной руки сбоку живота. Второй рукой врач создает легкие толчки с противоположной стороны. По волнообразным колебаниям, которые создает перемещающаяся влага, делается вывод о наличии брюшного асцита.
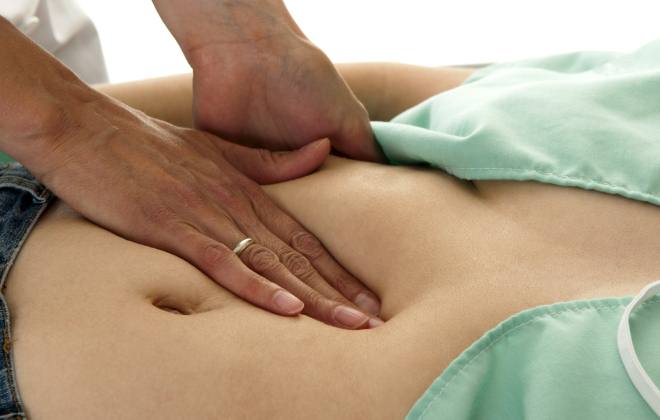
Это метод позволяет узнавать асцит с количеством жидкости до литра. Большое количество выпота создает давление за брюшиной. Это затрудняет характерные проявления синдрома.
Последствия и осложнения
Асцит брюшной полости – это уже осложнение основной болезни. Он существенно осложняет лечение. Но сам дает осложнения и побочные эффекты. Осложнениями асцита брюшного пространства бывают:
- кровотечения в кишечнике,
- воспаление брюшины,
- отказ селезенки,
- отек мозговых оболочек,
- ухудшение работы сердца,
- печеночная недостаточность.
Большая роль отводится при лечении брюшного асцита диете. Правильное питание способствует выведению лишней жидкость и снижению отека.
Прогноз
Сколько живут люди с асцитом? Однозначно ответить нельзя. Прогноз зависит от болезни. Если водянка живота только сопутствующее явление, то ничего опасного нет. Она пройдет по мере выздоровления. Если асцит – крайняя стадия болезни, то прогноз неблагоприятен.
Продолжительность жизни людей с асцитом при циррозе печени, не превышает двух лет. Если лечение не даёт положительного результата, то срок жизни сокращается до полугода. В этом случае больного спасет пересадка больного органа.
Если брюшной асцит вызван
онкологическими заболеваниями, то двухлетний рубеж преодолевает только половина
больных. Прогноз существенно ухудшают:
- пожилой возраст,
- снижение функции почек,
- гипотония,
- метастазы.
При асците, вызванном проблемами
с сердцем, выживаемость значительно выше. Она составляет от 5 до 7 лет. При
сердечной недостаточности брюшной асцит полностью не излечим. Он негативно влияет на организм больного. Но
правильное питание и благоприятная окружающая среда существенно увеличивают его
шансы.
Можно ли вылечить асцит брюшной области полностью? От
недуга избавит своевременно начатое лечение. Раннюю стадию болезни вылечить
проще, чем запущенное заболевание.
Диагностика заболевания
Диагностика асцита брюшной полости начинается с анализа всех жалоб больного. Беседа врача с пациентом лежит в основе дифференциальной диагностики асцита брюшины. Дифференциальная диагностика рассматривает организм человека, как единое целое, являющееся результатом взаимодействия разных органов. Любая болезнь анализируется на основе взаимодействия физиологических процессов и нервной деятельности.
Совокупность клинических
проявлений позволяет делать выводы о природе заболевания.
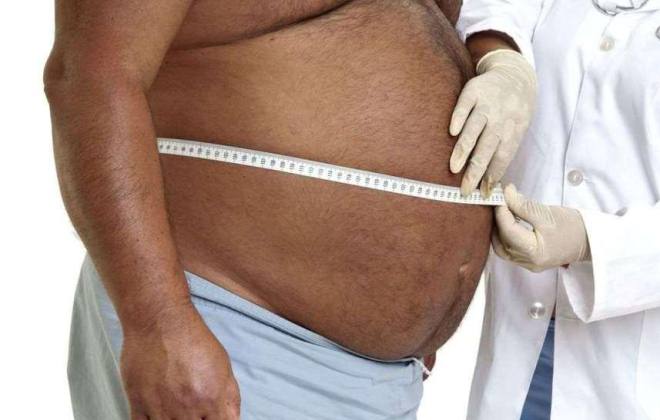
Затем лечащий врач проводит визуальный осмотр и пальпацию живота. Небольшое скопление выпота с помощью пальпации определить сложно. Но, если живот мягкий, этот метод дает первоначальную информацию о состоянии внутренних органов:
- увеличение печени,
- признаки перитонита,
- увеличение селезенки.
При пальпации возможно обнаружение синдрома флюктуации – колебаний жидкости в полости живота. Если асцит уже перешел на вторую стадию, то брюшная стенка сильно напряжена. Она твердая. Пальпация внутренних органов становится невозможной. Тогда используются другие методы определения болезни. Перкуссия живота при асците помогает определить наличие жидкости в брюшной полости. Метод основан на разнице звуков, издаваемых кишечником, заполненным газами, и брюшной стенкой, содержащей влагу.
Врач просит пациента лечь на спину. В таком положении жидкость опустится вниз, а кишечные петли поднимутся наверх. Доктор прикладывает палец к поверхности живота и постукивает по нему другим пальцем. В верхних отделах издаваемый звук похож на постукивание по пустой коробке. В нижних отделах будет слышаться глухой звук. Диагностика асцита брюшной полости предполагает наблюдение за его развитием. С этой целью делают периодические измерения объема живота. Увеличение показателей свидетельствует о развитии болезни.
Аппаратные методы диагностики предполагают: ультразвуковое исследование, микроволновую
резонансную томография, лапароцентез.
На УЗИ выявляется:
- наличие жидкости в брюшном пространстве,
- контуры печени,
- величина селезенки,
- расширение вен,
- состояние почек,
- размеры поджелудочной железы,
- новообразования.
МТР дает возможность анализировать деятельность не всего органа, а отдельных тканей. Это высокоточная современная диагностика. Лапароцентез – это прокол, который проводится под наркозом. Манипуляции проводятся с целью забора и анализа асцитической жидкости. Какому методу отдать предпочтение – решает лечащий врач. ольному в обязательном порядке назначаются клинические анализы крови и мочи.
Лечение
Асцит брюшной полости требует серьезного лечения и наблюдения врача. Это не отдельное заболевание, а результат различных болезней. Лечить его можно только одновременно с основной патологией. Самостоятельный приём диуретиков не поможет. Он только временно облегчит состояние больного. Врач проводит обследование и назначает комплексное лечение, которое предполагает прием диуретиков. Сам по себе асцит брюшной полости проходит только тогда, когда он вызван голоданием. Пища, богатая белками, поможет покончить с водянкой.
Брюшная водянка прогрессирует. Ее лечение на поздней стадии сложно, а иногда и невозможно. Учитывая, сколько живут больные с асцитом, самостоятельно лечить это заболевание нельзя. При обнаружении первых признаков или хотя бы подозрении нужно посетить терапевта и пройти обследование. Есть три способа, как можно избавиться от асцита.
Консервативное лечение
Консервативное
лечение брюшного асцита проводится на первой
стадии заболевания. К нему прибегают
тогда, когда другие методы недопустимы. Цель терапии – вывод жидкости из
брюшной полости. Этому способствует сокращение натрия, который находится в
организме. Для выведения выпота при асците назначают мочегонные препараты. Применяют следующие средства:
- Фуросемид. Это распространенный диуретик. Его часто выписывают больным, чтобы снять отёки. При асците брюшной полости диуретик препятствует обратному всасыванию ионов натрия.
- Верошпирон.
Этот диуретик способствует сбережению калия, который теряется при большом
выходе мочи. Он подходит для больных с асцит брюшной полости, развивающимся на
фоне сердечной недостаточности.
- Фортранс. Это слабительное средство. Препарат очищает все отделы толстой кишки. Вместе с еще несформированными каловыми массами организм освобождается от излишков влаги. Пить фортанс при водянке брюшной полости нужно тогда, когда выход кала затруднен. Это бывает, когда опухоли сдавливают кишечник.

Вывести асцитическую жидкость с помощью мочегонных – недостаточно для лечения водянки. Этот процесс является только вспомогательным. Основное внимание уделяется лечению конкретного заболевания.
Народные способы
С асцитом брюшной полости люди столкнулись задолго до того, как появились химические лекарственные препараты. Водянку лечили растительными компонентами. Рецепты народных средств сохранились до сих пор. Следует напомнить, что самостоятельное лечение в домашних условиях чревато осложнениями и опасно для жизни больного. Перед началом лечения народными средствами необходимо проконсультироваться с лечащим врачом.
Удалению жидкости из живота помогут:
- Петрушка. Это незамысловатое растение есть в каждом огороде. Для того, чтобы приготовить целебное средство, нужно взять пол-литра коровьего молока. Молоко налить в кастрюльку и прокипятить. Закипевшее молоко оставить на слабом огне. В него добавить большой пучок петрушки. Растение предварительно следует измельчить. Средство держать на медленном огне два с половиной часа. К окончанию приготовления в кастрюльке останется не больше стакана жидкости. Ее следует пить через каждый час по столовой ложке. Водянка уходит через два дня.

- Береза. Это дерево издавна известно целебными свойствами. Многим известно мочегонное действие настоев и отваров из листьев. Как еще лечить брюшной асцит – мало кто знает. Сухие березовые ванны – простое и действенное снадобье. Для них понадобятся свежие листья растения. Набрать их нужно столько, чтобы заполнить ванну. Будет лучше, если емкостью для врачевания будет не ванна, а деревянная кадушка. Листву утрамбовывают, закрывают полиэтиленом и оставляют на ярком солнце. Листья должны разопреть. После этого больному следует погрузиться в ванну и пролежать там не меньше часа. Такие ванны принимаются два-три раза в неделю до тех пор, пока не наступит улучшение.

- Кора муравьиного дерева. Это вечнозеленое растение широко распространено в Южной Америке. В народной медицине используется кора дерева. В аптеках она продается в виде биологически активной добавки. Лечебное действие растения обусловлено его составом, в который входит много витаминов и микроэлементов. Средство улучшает защитные функции организма. Оно является природным антибиотиком – противодействует бактериям и вирусам. Кора муравьиного дерева очищает кровь и способствует удалению жидкости из полости живота. Правила приема препарата указаны на упаковке.

