Ангионевротический отек у детей рекомендации

Отек Квинке у детей – это острая, внезапно развившаяся, преимущественно аллергическая реакция, сопровождающаяся выраженным отеком слизистых и подкожной клетчатки. Клинически отек Квинке у детей проявляется опуханием век, губ, всего лица, шеи, верхней половины туловища, стоп и кистей, гениталий; наиболее тяжелой формой заболевания является отек гортани. Клинико-иммунологическое обследование при отеке Квинке у детей включает сбор аллергоанамнеза, определение уровня общего и аллергенспецифических иммуноглобулинов E, исследование иммунограммы, проведение кожных аллергопроб и провокационных проб. При отеке Квинке детям назначаются антигистаминные препараты, обильное щелочное питье, энтеросорбенты; в тяжелых случаях – кислородотерапия, интубация и ИВЛ.
Общие сведения
Отек Квинке у детей (ангионевротический отек, трофоневротический отек) — морфологическая разновидность крапивницы (гигантская крапивница), протекающая с плотным отеком дермы и подкожно-жирового слоя. В педиатрии и детской аллергологии отек Квинке диагностируется у 2% детей, чаще у девочек. Отек Квинке часто развивается у детей с аллергической крапивницей, однако может возникать и без предшествующей уртикарной сыпи. Отмечена связь отека Квинке у детей и с другими заболеваниями аллергической природы — бронхиальной астмой, поллинозом, атопическим дерматитом. В 20-25% случаев при отеке Квинке у ребенка развивается опаснейшее осложнение – отек гортани.
На основании клинических характеристик выделяют острый (до 6 недель) и хронический (свыше 6 недель) ангионевротический отек; изолированный или сочетанный с крапивницей. С учетом вероятного механизма развития отек Квинке у детей может быть аллергическим, наследственным (псевдоаллергическим), идиопатическим.
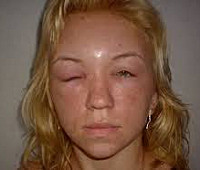
Отек Квинке у детей
Причины
Аллергический отек Квинке у детей представляет собой реакцию немедленного типа. Контакт с аллергеном приводит к выбросу медиаторов из тучных клеток (гистамина, кининов, простагландинов), повышению проницаемости подкожных и подслизистых капилляров и венул с развитием массивного отека окружающих тканей.
Неаллергический отек Квинке у детей обусловлен генетической детерминированностью патологических реакций, которые наследуются по доминантному типу. В этом случае в сыворотки крови пациентов имеется сниженный уровень ингибиторов калликреина и С1-эстеразы. В таких условиях активация системы комплемента и образование С1-эстеразы приводит к расщеплению компонентов комплемента С2 и С4, что сопровождается образованием кининоподобного пептида, ответственного за развитие отека Квинке у детей.
Непосредственными причинами, приводящими к каскаду иммунопатологических реакций и развитию отека Квинке у детей, могут служить пищевые продукты (шоколад, яйца, рыба, цитрусовые, ягоды, орехи, молоко), лекарственные препараты (аспирин, витамины группы B, препараты йода, пенициллин) и другие аллергены (пыльца, пыль, укусы насекомых).
При неаллергическом отеке Квинке у детей триггерами могут выступать как аллергены, перечисленные выше, так и неспецифические причины: инфекции, интоксикации, физические факторы (холод, солнечный свет), стресс. В части случаев причина отека Квинке у детей остается неустановленной (идиопатический ангионевротический отек).
К рецидивирующему течению отека Квинке предрасполагает наличие у детей сопутствующей хронической патологии щитовидной железы (гипотиреоза), печени (гепатита), аутоиммунных, лимфопролиферативных, паразитарных заболеваний (лямблиоза, аскаридоза), хронических очагов инфекции (кариеса зубов, хронического тонзиллита).
Симптомы отека Квинке у детей
Ангиоотек у детей может развиваться в различных клинических формах: по типу отека слизистых оболочек и подкожной клетчатки, отека гортани, абдоминального синдрома, неврологических нарушений.
При поражении слизистых и подкожной клетчатки отек развивается внезапно и держится несколько часов или суток. Нарастание отека Квинке у ребенка происходит стремительно, в течение нескольких минут. Местами излюбленной локализацией отека Квинке у детей служат губы, веки, щеки, лоб, стопы, кисти, мошонка. При возникновении отека слизистой полости рта и языка у ребенка резко затрудняется речь и глотание. При осмотре зева отмечается отечность мягкого неба, глотки, маленького язычка. В случае изолированного отека миндалин картина может напоминать катаральную ангину.
Отечность тканей сопровождается небольшим давлением, напряжением и покалыванием; кожный зуд, как правило, отсутствует. Пальпация области отека Квинке у детей безболезненна, при надавливании на отечные ткани ямки не остается.
Отек Квинке, протекающий с вовлечением гортани, представляет серьезную угрозу для жизни детей. Отек гортани характеризуется молниеносным развитием. При этом из-за внезапного затруднения дыхания ребенок становится беспокойным, его лицо синеет, возникает афония. Может отмечаться кровохарканье, вызванное множественными кровоизлияниями в слизистую полости рта, глотки и гортани. Быстрое прогрессирование данной клинической формы отека Квинке может привести к асфиксии и гибели детей, если не будет выполнена срочная трахеостомия. При сочетании отека гортани с отеком трахеи и бронхов, состояние больше напоминает приступ бронхиальной астмы; при сочетании с отеком слизистой полости носа – клинику аллергического ринита.
Абдоминальный синдром при отеке Квинке у детей обусловлен поражением слизистой пищевода, желудка и кишечника. При этом отечности подкожной клетчатки может и не быть, что в значительной мере затрудняет распознавание отека Квинке у детей. Приступ развивается внезапно и характеризуется резкими болями в животе, неукротимой рвотой, профузным поносом с примесью крови.
Реже при отеке Квинке у детей поражаются мозговые оболочки и вещество мозга. В этих случаях отек Квинке протекает с эпилептиформными припадками, расстройствами зрения, гемиплегией, транзиторной афазией, головокружением, ригидностью затылочных мышц. К исключительно редким проявлениям отека Квинке у детей относятся поражения мочевых путей (дизурия, острая задержка мочи), сердца (пароксизмальная тахикардия), суставов (гидрартроз, артралгии, лихорадка).
При аллергической форме отек Квинке у детей чаще захватывает лицо, гениталии, руки, стопы, слизистые оболочки полости рта, гортани и ЖКТ; иногда сопровождается уртикарной сыпью. Неаллергический отек Квинке у детей обычно проявляется уже в раннем возрасте и протекает с тяжелыми поражениями гортани и абдоминальным синдромом.
Диагностика
При отеке Квинке в области подкожно-жировой клетчатки и видимых слизистых диагноз не вызывает сомнения. Сложности возникают при изолированном отеке мозговых оболочек и ЖКТ у детей. Существенную роль в диагностике играет аллергологический анамнез (аллергические реакции, наследственность), эффект от применения адреналина и антигистаминных препаратов, специальные методы исследования.
В остром периоде осуществляется определение общего и специфических иммуноглобулинов Е в крови. Для выявления наследственного отека Квинке у детей главную роль играет определение концентрации компонентов комплемента С2 и С4 и уровня Clq-ингибитора в сыворотке крови. С целью исключения или подтверждения отека гортани выполняется ларингоскопия. Поиск специфического аллергена проводится под руководством детского аллерголога-иммунолога и включает ведение «пищевого дневника», назначение диагностических элиминационных диет, постановку кожных аллергопроб (через 2-3 месяца после купирования отека Квинке у детей).
Абдоминальный синдром при отеке Квинке у детей необходимо дифференцировать от кишечной непроходимости, перитонита, панкреатита, аппендицита. При отеке подкожной клетчатки следует исключить контактный дерматит, лимфостаз, рожистое воспаление, периостит, синдром Мелькерсона-Розенталя. В случае преобладания неврологической симптоматики проводится дифференциальная диагностика с менингитом.
Неоднозначность трактовки диагноза отека Квинке у детей требует исключения других неотложных состояний с помощью консультаций детского невролога, детского гастроэнтеролога, детского уролога, детского ревматолога.
Лечение отека Квинке у детей
В случае диагностики отека Квинке у детей, в первую очередь, необходимо прекратить контакт с предполагаемым аллергеном. Для элиминации уже попавшего в организм аллергена ребенку необходимо дать обильное щелочное питье, энтеросорбенты (энтеросгель, активированный уголь).
Препаратами первого ряда при аллергическом отеке Квинке у детей являются антигистаминные препараты (кетотифен, клемастин, лоратадин, хлоропирамин, дифенгидрамин). Наряду с ними могут применяться системные кортикостероиды (дексаметазон, преднизолон, гидрокортизон), мочегонные средства (фуросемид, ацетазоламид). С целью снижения проницаемости сосудов назначают аскорутин.
В дальнейшем, для предотвращения возникновения повторного аллергического отека Квинке у детей может проводиться специфическая гипосенсибилизация известным аллергеном. Важным этапом лечения рецидивирующего отека Квинке у детей должно стать устранение очагов хронической инфекции, терапия хронических заболеваний ЖКТ, печени и желчных путей, дегельминтизация. При наследственном отеке Квинке детям показано введение свежей плазмы, содержащей ингибитор С1-эстеразы, ингибиторов протеаз (апротинина, аминокапроновой кислоты).
При развитии отека гортани, кроме перечисленных мероприятий, проводится ингаляционная небулайзерная терапия с адреномиметиками (сальбутамолом), кортикостероидными препаратами; кислородотерапия, гемосорбция. В случае нарастания дыхательной недостаточности необходима немедленная интубация или трахеостомия и ИВЛ.
Прогноз и профилактика
Аллергический отек Квинке у детей, как правило, имеет доброкачественное течение и благоприятный прогноз. Прогностически неблагоприятным является часто рецидивирующий отек Квинке у детей, протекающий с развитием отека гортани и внутренних органов, бронхоспазма, анафилактического шока.
Профилактика ангионевротического отека Квинке у детей требует соблюдения низкоаллергенного режима (исключения или уменьшения контакта с аллергеном), элиминационной диеты, периодического приема антигистаминных препаратов. Решение вопроса о проведении профилактической вакцинации детям, имеющим в анамнезе отек Квинке, требует индивидуального подхода и взвешенной оценки степени рисков.
Источник

Версия: Клинические протоколы (Беларусь)
Категории МКБ:
Ангионевротический отек (T78.3), Крапивница (L50)
Разделы медицины:
Аллергология детская, Неотложная медицина, Педиатрия
Общая информация
Краткое описание
Приложение
к приказу Министерства здравоохранения
Республики Беларусь
08.08.2014 № 829
КЛИНИЧЕСКИЕ ПРОТОКОЛЫ диагностики и лечения аллергических заболеваний у детей
Клинические протоколы предназначены для оказания медицинской помощи детям с аллергическими заболеваниями в амбулаторных и стационарных условиях районных, городских, областных и республиканских организаций здравоохранения Республики Беларусь.
Настоящие клинические протоколы по диагностике и лечению основных аллергических заболеваний у детей, актуальных для Республики Беларусь, разработаны с учетом рекомендаций международных согласительных документов, основанных на принципах доказательной медицины.
Обязательные диагностические исследования выполняются для постановки и подтверждения предполагаемого диагноза и вне зависимости от уровня оказания медицинской помощи.
Дополнительные диагностические исследования проводятся для уточнения диагноза, этиологии аллергического заболевания, патогенетического варианта болезни. Этот вид диагностики выполняется в зависимости от наличия необходимого оборудования, реагентов и расходных материалов, позволяющих выполнить дополнительные исследования на соответствующем уровне. В случае отсутствия возможности для выполнения диагностики пациент направляется в организацию здравоохранения следующего уровня. Кратность обследования определяется состоянием пациента и необходимостью контроля динамики патологического процесса.
Фармакотерапия осуществляется в соответствии с протоколом с учетом всех индивидуальных особенностей каждого пациента и клинико-фармакологических характеристик лекарственных средств. При этом необходимо учитывать наличие индивидуальных противопоказаний, аллергологический и фармакологический анамнез.
Аллергологическая диагностика методом кожных проб и аллергенспецическая терапия выполняются врачом аллергологом на амбулаторном приеме или в условиях аллергологического отделения (коек в структуре других отделений).
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ КРАПИВНИЦЫ И АНГИОНЕВРОТИЧЕСКОГО ОТЕКА У ДЕТЕЙ
Крапивница (L50):
Аллергическая крапивница (L 50.0).
Идиопатическая крапивница (L50.1).
Крапивница, вызванная воздействием низкой или высокой температуры (L 50.2).
Дерматографическая крапивница (L 50.3).
Вибрационная крапивница (L 50.4).
Холинергическая крапивница (L 50.5).
Контактная крапивница (L 50.6).
Другая крапивница (L 50.8).
Крапивница неуточненная (L 50.9).
Ангионевротический отек (гигантская крапивница) (Т78.3).
Протокол подготовлен в соответствии с международным консенсусом по крапивнице и ангионевротическому отеку (EAACI/GA2LEN/EDF/WAO, 2009). Классификация крапивницы и ангионевротического отека приведена в таблице 10.
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»
Классификация
Таблица 10. Клиническая классификация подтипов крапивницы
| Тип крапивницы | Подтип крапивницы |
| Спонтанная крапивница | Острая спонтанная крапивница (периодическое появление волдырей сроком до 6 недель) Хроническая спонтанная крапивница (длительность клинических проявлений более 6 недель) |
| Физическая крапивница | Холодовая контактная крапивница Замедленная крапивница от давления Тепловая контактная крапивница Солнечная крапивница Дерматографическая крапивница Вибрационная крапивница / ангионевротический отек |
| Другие типы крапивницы | Аквагенная крапивница Холинергическая крапивница Контактная крапивница Анафилаксия / крапивница, индуцированная физическим усилием |
Диагностика
Объем обязательных исследований при первичной диагностике крапивницы / ангионевротического отека:
1. Анализ крови общий.
2. Общий анализ мочи.
3. Анализ кала на яйца гельминтов, цисты простейших.
4. Исследование на энтеробиоз.
5. Аллергологическое обследованием методом кожных проб в период ремиссии*.
6. Проведение специальных провокационных проб (тепловая, холодовая, вибрационная, штриховая, проба с физической нагрузкой и др.) *.
7. Определение аллергенспецифических IgE-антител при отрицательных кожных пробах при клинических данных в пользу аллергической крапивницы*.
Объем дополнительных исследований по показаниям при первичной диагностике крапивницы / ангионевротического отека:
1. Осмотр ЛОР-врача.
2. Рентгенограмма придаточных пазух носа.
3. Осмотр стоматолога.
4. Копрограмма.
5. Исследование на токсокароз.
6. Исследование на герпес-вирусную инфекцию.
7. УЗИ щитовидной железы.
8. Фиброэзофагогастродуоденоскопия.
9. Диагностика инфекции Helicobacter pylori.
10. УЗИ органов брюшной полости.
11. Биохимический анализ крови (белок, белковые фракции, С-реактивный белок, мочевина, креатинин, АЛТ, ACT, ђ-амилаза, циркулирующие иммунные комплексы).
12. LE-клетки.
13. Иммунограмма (уровень иммуноглобулинов, комплемента, фракций комплемента, фагоцитарная активность нейтрофилов, общее количество и субпопуляции Т- и В-лимфоцитов, уровень циркулирующих иммунных комплексов)*.
14. Внутрикожная проба с аутосывороткой для диагностики аутоиммунной крапивницы*.
15. Биопсия кожи при резистентной к терапии крапивнице*.
16. Реакция аллергенспецифического повреждения лейкоцитов*.
17. Реакция дегрануляции тучных клеток с лекарственными аллергенами*.
18. Реакция выброса миелопероксидазы с аллергенами*.
19. Уровень ауто-анти-IgE-антител*.
20. Биопсия кожи*.
21. Холодовая, тепловая пробы, проба с физической нагрузкой, проба с давлением, штриховая проба*.
__________________
* Назначается по показаниям в специализированных отделениях и на специализированных приемах.
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Объем лечения:
| Вариант крапивницы / ангионевротического отека | Объем лечения |
| Острая и хроническая спонтанная крапивница / ангионевротический отек | 1. Гипоаллергенный быт при аллергической крапивнице. 2. Индивидуальная гипоаллергенная диета при наличии пищевой гиперчувствительности. При аллергии к белкам коровьего молока грудным детям при искусственном и смешанном вскармливании смеси на основе гидролизата белков коровьего молока высокой степени, старше года продукты клинического питания на основе гидролизата белков коровьего молока. 3. Уменьшение воздействия триггера при физической крапивнице. 4. Неотложная помощь: 4.1. При аллергической крапивнице: прекращение дальнейшего поступления в организм предполагаемого аллергена (при реакции на лекарственное средство, введенный парентерально, или при укусах/ужалениях насекомых в зависимости от имеющихся условий и ситуации: 1) наложить жгут выше места инъекции или укуса на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1-2 мин); 2) обколоть в 5-6 точках место инъекции или укуса/ужаления 0,3-0,5 мл раствора эпинефрина (1 мг/мл), разведенного в 4,5 мл изотонического раствора хлорида натрия; 3) к месту инъекции или укуса приложить холод на 15 мин. 4.2. При крапивнице ввести один из антигистаминных препаратов внутримышечно на выбор: 1) хлоропирамин детям 1-12 мес. — 2 % раствора 0,25 мл; 1-6 лет — 0,5 мл; 6-14 лет — 0,5-1,0 мл; старше 14 лет — 1-2 мл, 2) дифенгидрамин в виде 1 % раствора в разовых дозах детям в возрасте 7-12 мес. 0,3-0,5 мл, 1-3 года по 0,5-1 мл, 4-6 лет по 1,0-1,5 мл, 7-14 лет по 1,5-3,0 мл, старше 14 лет по 3-4 мл, 3) клемастин в виде 0,1 % раствора в разовой дозе 12,5 мкг/кг массы. 4.3. При генерализованной крапивнице / ангионевротическом отеке с локализацией в области головы и шеи один из указанных в подп.4 антигистаминных препаратов ввести в указанной дозе внутривенно медленно на 10-20 мл 0,9 % раствора хлорида натрия. 4.4. При генерализованной крапивнице / ангионевротическом отеке с локализацией в области головы и шеи ввести преднизолон внутривенно на 10-20 мл 0,9 % раствора хлорида натрия или внутримышечно из расчета 1-2 мг/кг массы тела не более 20 мг у детей до 2 лет и не более 60 мг у детей старше 2 лет жизни. 5. После оказания помощи при острой спонтанной крапивнице / ангионевротическом отеке стартовая плановая терапия одним из антигистаминных препаратов на выбор (хифенадин с первых дней жизни, дезлоратадин или цетиризин с 6 мес. жизни, лоратадин или левоцетиризин с 2 лет жизни, фексофенадин или эбастин с 6 лет жизни) до купирования симптомов. 6. При хронической спонтанной крапивнице: 6.1. Плановая терапия одним из антигистаминных препаратов на выбор (хифенадин с первых дней жини, дезлоратадин или цетиризин с 6 мес. жизни, лоратадин или левоцетиризин с 2 лет жизни, фексофенадин или эбастин с 6 лет жизни). 6.2. При неэффективности стартового лечения в течение 2 недель проба смены антигистаминного препарата или добавить монтелукаст (1 раз в сутки в дозах: 2-4 года — 4 мг, 5-15 лет — 5 мг, старше 16 лет — 10 мг). 6.3. При неэффективности второго антигистаминного препарата или комбинации антигистаминного препарата с монтелукастом в течение 1-4 недель перевести на терапию по одному из вариантов: — комбинация антигистаминного препарата второго поколения (дезлоратадин или цетиризин с 6 мес. жизни, лоратадин или левоцетиризин с 2 лет жизни, фексофенадин или эбастин с 6 лет жизни) с Н2 — гистаминоблокатором (фамотидин 0,6 мг/кг/сут. в 2 приема 4-6 недель); — циклоспорин (2,5 мг/кг/сут. (при необходимости до 5 мг/кг/сутки) в 2 приема 6-8 недель)*. 5.4. На любом этапе для купирования обострения преднизолон внутрь или парентерально 1-2 мг/кг/сут. не более 20 мг в сутки у детей до 2 лет и не более 60 мг в сутки у детей старше 2 лет жизни в 2 приема 3-5 дней. 6. Обучение в аллергошколе |
| Физическая или иная крапивница / ангионевротический отек | Назначить патогенетическую терапию: — при дерматографической крапивнице — кетотифен внутрь 2 раза в сутки в разовых дозах детям 6 мес. — 3 лет по 0,5 мг, старше 3 лет по 1 мг, эффективность оценивается через 4 недели терапии, при эффективности длительность терапии 3-6 мес.; — при замедленной крапивнице от давления — антигистаминный препарат второго поколения на выбор (дезлоратадин или цетиризин с 6 месяцев жизни, лоратадин или левоцетиризин с 2 лет жизни, фексофенадин или эбастин с 6 лет жизни) в сочетании с монтелукастом 1 раз в сутки (2-4 года — 4 мг, 5-15 лет — 5 мг, старше 16 лет — 10 мг); — при солнечной крапивнице — PUVA-терапия; — при холинергической крапивнице при неэффективности антигистаминных препаратов — проба терапии кетотифеном внутрь 2 раза в сутки в разовых дозах детям 6 мес. — 3 лет по 0,5 мг, старше 3 лет по 1 мг, эффективность оценивается через 4 недели терапии, при эффективности длительность терапии 3-6 мес.; — при холодовой крапивнице при неэффективности антигистаминных препаратов — проба терапии кетотифеном внутрь 2 раза в сутки в разовых дозах детям 6 мес. — 3 лет по 0,5 мг, старше 3 лет по 1 мг, эффективность оценивается через 4 недели терапии, при эффективности длительность терапии 3-6 мес.; или монтелукастом (1 раз в сутки в дозах: 2-4 года — 4 мг, 5-15 лет — 5 мг, старше 16 лет — 10 мг 3 мес.) |
| Резистентная, часто рецидивирующая крапивница | 1. При резистентной, часто рецидивирующей крапивнице, частых генерализованных высыпаниях, нарушающих качество жизни, — иммуноглобулин человека нормальный (0,4 г/кг на введение 1 раз в сутки 5 дней)*. 2. При холодовой, хронической и аутоиммунной крапивнице — аутосеротерапия* (Аутосеротерапия аллергических заболеваний у детей. Инструкция на метод: утв. Министерством здравоохранения Республики Беларусь от 06.03.2008, регистрационный № 047-0608) |
* Назначается в специализированных отделениях (койках) и на специализированном приеме.
Показания для госпитализации:
1. Острая спонтанная генерализованная крапивница.
2. Ангионевротический отек с признаками стеноза гортани, локализацией в области головы и шеи после оказания неотложной помощи.
3. Хроническая спонтанная крапивница при неэффективности терапии антигистаминными препаратами в течение 2 недель.
4. Сложности дифференциальной диагностики варианта крапивницы, частые рецидивы хронической спонтанной крапивницы с генерализованными высыпаниями.
Информация
Источники и литература
- Постановления и приказы Министерства здравоохранения Республики Беларусь об утверждении клинических протоколов
- www.minzdrav.gov.by
Информация
ПРИКАЗ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ
8 августа 2014 г. № 829
ОБ УТВЕРЖДЕНИИ КЛИНИЧЕСКИХ ПРОТОКОЛОВ ДИАГНОСТИКИ И ЛЕЧЕНИЯ АЛЛЕРГИЧЕСКИХ ЗАБОЛЕВАНИЙ У ДЕТЕЙ
На основании Положения Министерства здравоохранения Республики Беларусь, утвержденного постановлением Совета Министров Республики Беларусь от 28 октября 2011 г. № 1446 «О некоторых вопросах Министерства здравоохранения и мерах по реализации Указа Президента Республики Беларусь от 11 августа 2011 г. № 360», и в целях совершенствования оказания медицинской помощи детям с аллергической патологией
ПРИКАЗЫВАЮ:
1. Утвердить «Клинические протоколы диагностики и лечения аллергических заболеваний у детей» согласно приложению.
2. Начальникам управлений здравоохранения областных исполнительных комитетов, председателю комитета по здравоохранению Минского городского исполнительного комитета, руководителям государственных организаций, подчиненных Министерству здравоохранения Республики Беларусь, обеспечить проведение диагностики, лечения и реабилитации детей в соответствии с клиническими протоколами, указанными в пункте 1 настоящего приказа.
3. Признать утратившими силу:
приложение № 7 «Отраслевые стандарты обследования и лечения детей с аллергическими заболеваниями в амбулаторно-поликлинических и стационарных условиях» приказа Министерства здравоохранения Республики Беларусь от 30 сентября 2003 г. № 156 «Об утверждении отраслевых стандартов обследования и лечения больных в системе Министерства здравоохранения Республики Беларусь»;
приложение № 7 «Клинический протокол диагностики и лечения бронхиальной астмы» в части, касающейся детей, приказа Министерства здравоохранения Республики Беларусь от 25.10.2006 № 807 «Об утверждении некоторых клинических протоколов диагностики и лечения»;
приложение № 6 «Клинический протокол диагностики, лечения и профилактики атопического дерматита» в части, касающейся детей, приказа Министерства здравоохранения Республики Беларусь от 25.02.2008 № 142 «Об утверждении некоторых клинических протоколов диагностики и лечения»;
4. Контроль исполнения настоящего приказа возложить на первого заместителя Министра Пиневича Д.Л.
Министр В.И.Жарко
Прикреплённые файлы
Мобильное приложение «MedElement»
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
