Ангионевротический отек конечности фото
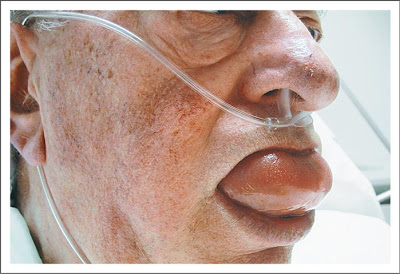
Что такое ангионевротический отёк?
Ангионевротический отёк (синонимы: ангиоотёк, ангиодистрофия, ангиоэдема, отёк Квинке) — это воспалительная реакция кожи, подобная крапивнице, характеризующаяся внезапным появлением отека на участках кожи, слизистой и подслизистых оболочках. Симптомы ангионевротического отека могут поражать любую часть тела, но наиболее часто поражают глаза, губы, язык, горло, гениталии, руки и ноги.
Ангионевротический отек в более серьезных случаях поражает также внутреннюю подкладку дыхательных путей и верхнюю часть кишечника, вызывая боль в груди или животе. Ангиоотек кратковременен: обычно отек в области поражения длится от одного до трех дней.
В большинстве случаев реакция безвредна и не оставляет никаких следов, даже без лечения. Единственная опасность заключается в том, что при этом может пострадать горло или язык, так как их сильная отечность может вызвать быструю обструкцию дыхательных путей, одышку и потерю сознания.
Чем ангиоотёк отличается от крапивницы?
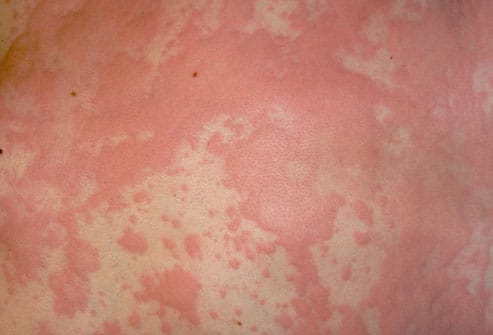
Ангионевротический отек и крапивница являются результатом одного и того же патологического процесса, поэтому в некоторых отношениях они схожи:
- Часто оба клинических проявления сосуществуют и перекрываются: крапивница сопровождается ангиоотеком в 40-85% случаев, в то время как ангионевротический отек может возникнуть без крапивницы только в 10% случаев.
- Крапивница менее тяжелая, так как поражает только поверхностные слои кожи. Ангионевротический отек, с другой стороны, затрагивает глубокие подкожные ткани.
- Крапивница характеризуется временным возникновением эритематозной и зудящей реакции в четко определенных участках дермы (появление более или менее красных и приподнятых волдырей). При ангионевротическом отеке, с другой стороны, кожа сохраняет нормальный внешний вид без волдырей. Кроме того, отёк может протекать без зуда.
Основные различия между крапивницей и ангионевротическим отёком показаны в следующей таблице:
| Особенность | Ангионевротический отёк | Крапивница |
| Вовлеченные ткани | Гиподерма (подкожный слой) и подслизистая (ниже дермы). | Эпидермис (внешний слой кожи) и дерма (внутренний слой кожи). |
| Пораженные органы | Кожа и слизистые оболочки, в частности веки, губы и ротоглотка. | Только кожа. |
| Продолжительность | Переходный (24-96 часов). | Переходный (обычно <24 часа). |
| Физические признаки | Отек (вздутие) под поверхностью кожи. | Эритематозные и волдыристые пятна на поверхности кожи. |
| Симптомы | Зуд может присутствовать или не присутствовать. Ангиодистрофия часто сопровождается болью и отеком. | Сыпь, связанная с крапивницей, обычно зудит. Боль и отек не являются распространенными симптомами. |
Причины
В зависимости от причин возникновения ангионевротический отек можно классифицировать в разных формах: острая аллергическая, лекарственная (неаллергическая), идиопатическая (возникающий самостоятельно), наследственная и приобретенная.
| Тип ангионевротического отека и клинические особенности | Причины |
| Аллергический ангионевротический отек. Отек вызван острой аллергической реакцией, почти всегда связанной с крапивницей, которая возникает в течение 1-2 часов после воздействия аллергена. Иногда это сопровождается анафилаксией. Реакции являются самоограничивающимися и проходят в течение 1-3 дней, но могут возникать снова в случае многократных воздействий или из-за взаимодействия с перекрестно-реактивными веществами. |
|
| Неаллергическая лекарственная реакция. Некоторые лекарства могут вызывать ангионевротический отек как побочный эффект. Начало может произойти через несколько дней или месяцев после первого приема препарата из-за каскада эффектов, которые вызывают активацию системы хинин-калликреин, метаболизма арахидоновой кислоты и образование оксида азота. |
Менее распространенные причины вызванного лекарством ангионевротического отека включают прием:
|
| Идиопатический ангионевротический отек. В некоторых случаях нет никакой известной причины ангионевротического отека, хотя некоторые факторы могут вызвать симптомы. Идиопатическая форма часто является хронической и рецидивирующей и обычно возникает вместе с крапивницей. У некоторых людей, когда состояние возникает годами без очевидной причины, у основания может существовать аутоиммунный процесс. |
|
| Наследственный ангионевротический отек. Аутосомно-доминантное наследственное заболевание. Наследственный ангионевротический отек характеризуется низким уровнем ингибитора сериновой протеазы (ингибитора C1 или C1-INH), который помогает поддерживать стабильность кровеносных сосудов и регулирует выход жидкости в ткани. Снижение активности ингибитора C1 приводит к избытку калликреина, который, в свою очередь, продуцирует брадикинин, мощный вазодилататор. |
|
| Приобретенный ангионевротический отек. Приобретенный дефицит ингибитора С1. |
|
Независимо от причины ангионевротического отёка, основной патологический процесс одинаков во всех случаях: отек является результатом потери жидкости из стенок мелких кровеносных сосудов, которые снабжают подкожные ткани.
В кожу высвобождаются гистамин и другие воспалительные химические медиаторы, которые вызывают покраснение, зуд и отек. В различных процессах принимают участие тучные клетки кожи или слизистой оболочки.
Дегрануляция* тучных клеток высвобождает первичные вазоактивные медиаторы, такие как гистамин, брадикинин и другие кинины; впоследствии высвобождаются вторичные медиаторы, такие как лейкотриены и простагландины, которые способствуют воспалительным реакциям как рано, так и поздно, с повышенной проницаемостью сосудов и утечкой жидкости в поверхностные ткани.
Триггеры и механизмы, участвующие в высвобождении этих медиаторов воспаления позволяют определить различные виды ангионевротического отека.
*Дегрануляция — выделение из тучных клеток биологически активных веществ (химических медиаторов аллергии).
Симптомы (фото)
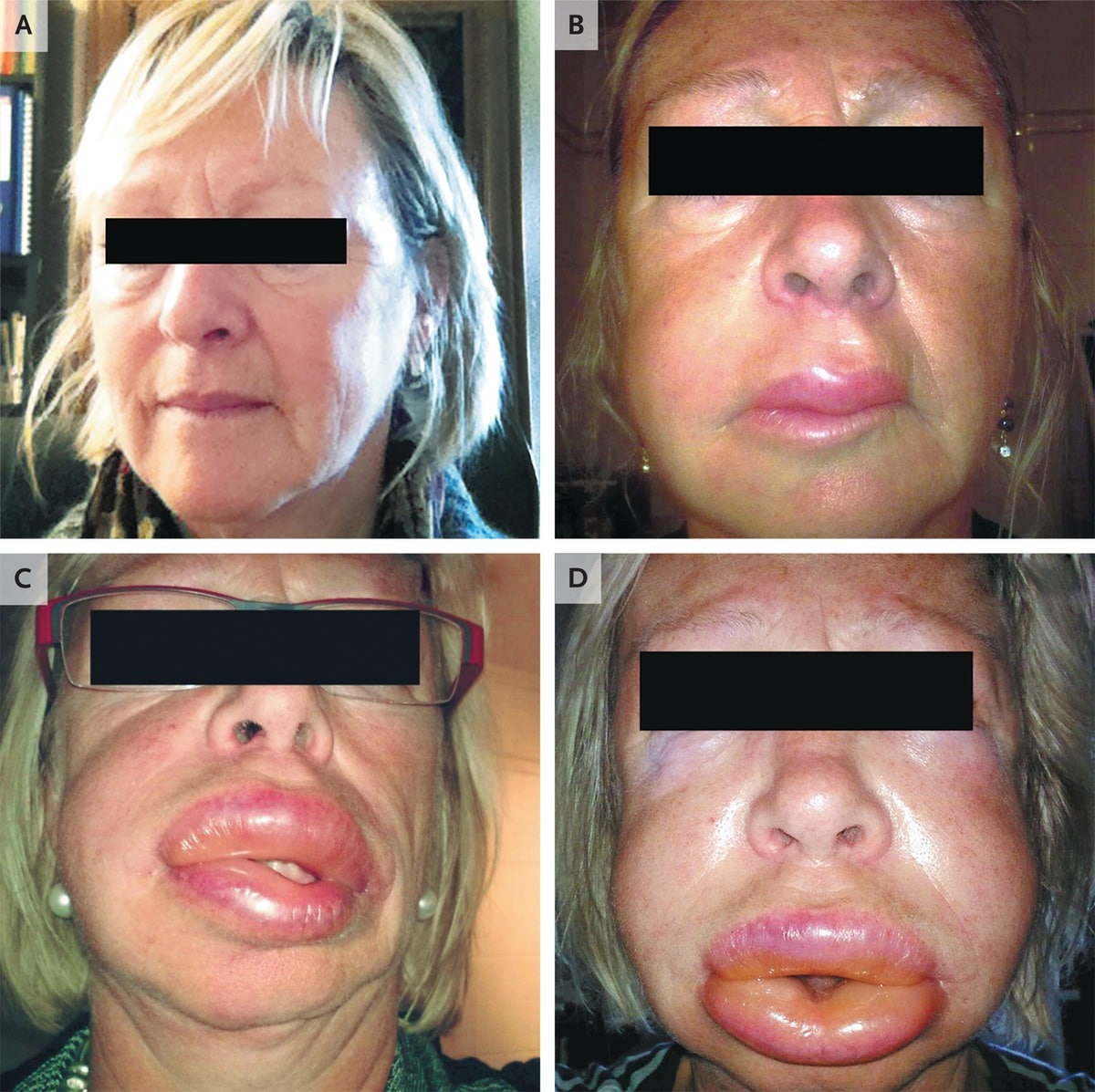
Клинические признаки ангионевротического отека могут незначительно отличаться между различными формами, но в целом появляются следующие проявления:
- Локальный отек, обычно поражающий периорбитальную область, губы, язык, ротоглотку и половые органы (см. фото выше);
- Кожа может казаться нормальной, то есть без крапивницы или других высыпаний;
- Боль, жар, зуд, покалывание или жжение в пострадавших районах;
Другие симптомы могут включать в себя:
- Боли в животе, вызванные отеком слизистой оболочки желудочно-кишечного тракта, с тошнотой, рвотой, судорогами и диареей;
- Отек мочевого пузыря или мочеиспускательного канала, который может вызвать затруднения мочеиспускания;
- В тяжелых случаях отек горла и/или языка может затруднить дыхание и глотание (см. фото ниже).

Диагностика
Диагностика ангионевротического отека относительно проста. Благодаря своему внешнему виду врач должен быть в состоянии распознать его после простого медицинского осмотра и подробного медицинского анамнеза.
Для точного определения типа ангионевротического отека могут потребоваться дополнительные анализы, такие как анализ крови.
Для обнаружения аллергенов (аллергический ангионевротический отек) могут быть выполнены аллергопробы. Наследственный ангионевротический отек может быть диагностирован с помощью анализа крови для проверки уровня белков, регулируемых геном C1-INH: очень низкий уровень подтверждает наличие заболевания.
Диагностика и лечение наследственного ангионевротического отека являются строго специализированными и должны выполняться специалистом в области клинической иммунологии.
Ангионевротический отек может быть связан с другими медицинскими проблемами, такими как железодефицит, заболевания печени и щитовидной железы, которые врачи будут исследовать с помощью простых анализов крови (полезно проверить или исключить наличие этих заболеваний).
Идиопатический ангионевротический отек обычно подтверждается методом, известным как “исключающий диагноз”; на практике диагноз подтверждается только после проведения различных исследований, исключающих любое другое заболевание или состояние с аналогичными проявлениями.
Лечение и профилактика
Лечение ангионевротического отёка зависит от тяжести состояния. В случаях поражения дыхательных путей первоочередной задачей является обеспечение того, чтобы дыхательные пути были открыты. Пациентам может понадобиться неотложное стационарное лечение и интубация.
Во многих случаях припухлость самоограничена и проходит самопроизвольно через несколько часов или дней. Между тем, чтобы смягчить более легкие симптомы, вы можете попытаться применить на практике эти меры:
- Устранить конкретные запускающие факторы;
- Примите холодный душ (но не слишком долго) или наложите холодный пакет на пораженный участок;
- Оденьте свободную одежду;
- Старайтесь не тереть и не царапать пораженный участок;
- Примите антигистаминное средство, чтобы облегчить зуд.
В серьезных случаях, если опухоль, зуд или боль постоянны, могут быть показаны следующие лекарства:
- Кортикостероиды для перорального или внутривенного введения;
- Антигистаминные препараты перорально или инъекцией;
- Инъекции адреналина (эпинефрина).
Целью лечения ангионевротического отека является снижение симптомов до приемлемого уровня и обеспечение нормальной деятельности (например, работы или ночного отдыха).
Ангионевротический отек, связанный с хронической аутоиммунной или идиопатической крапивницей, часто трудно поддается лечению, а реакция на лекарственные средства варьируется. В общем, рекомендуются следующие этапы обработки, где после каждого шага добавляется следующий, если терапия не дает адекватного ответа:
- Шаг 1: неседативные антигистаминные препараты, например Цетиризин;
- Шаг 2: седативные антигистаминные препараты, например, Димедрол;
- Шаг 3:
- а) пероральные кортикостероиды, например, Преднизон;
- б) иммунодепрессанты, например Циклоспорин и Метотрексат.
Источник
При отёковых поражениях ангионевротического типа пациенту необходимо оказывать срочную помощь. Первооткрывателем этого явления считается доктор Квинке, впервые описавший его.
Что это такое?
Ангионевротическим отёком принято называть локализованный дермальный отёк, распространяющийся на слизистые оболочки, жировую клетчатку, а также возникающий по множеству самых разнообразных причин.
К подобным заболеваниям принято относить отёки Квинке, аллергический шок и прочие подобные ситуации.
Проявляется рассматриваемое болезненное образование в отекании лицевой части пациента, также могут в размерах увеличиваться его конечности.
Так проявляется реакция организма на действие различных факторов, имеющих механическую или биологическую природу.
Причины появления
Причины проявления такого отёка связаны с воздействием на человека множества явлений и вещей, который окружают его в повседневной жизни.
К ним можно относить:
- лекарственные препараты, которые прописываются пациенту, к ним можно отнести некоторые разновидности антибиотиков, витаминов группы В, сульфаниламидов, иммуноглобулинов;
- приём в пищу некоторых продуктов питания, возникновение отёкового образования связывается с употреблением некоторых сортов рыбы, ракообразных, яиц, молока, орехов, томатов, цитрусовых, сыра, клубники и шоколада;
- вызывать отёки данного типа способны изделия из латекса, особенно это относится к презервативам, мочевым катетерам и перчаткам;
- вызывать такие реакции могут эпидермальные аллергены, в частности это можно сказать о слюне, шерсти собак и кошек, а также других животных;
- укусы ядовитых насекомых, способных выпускать токсические вещества, вызывающие отёки после проникновения в тело человека, особенно в тех вариантах, когда у больного имеется аллергическая предрасположенность к подобному виду яды, особенно это относится к яду шершней и ос.
Механизм развития
Механизм распространения данного явления заключается в возникновении отёка на локальном участке кожи или слизистой оболочки с последующим распространением на все прилегающие области.
При наличии у больного склонностей к проявлению аллергических реакций отёки распространяются быстрее.
В зависимости от того, насколько сильно больной подвержен аллергическим воздействиям отёки могут распространяться с различной скоростью.
Кроме того, реально развитие дополнительных осложнений, таких, как высыпания на коже или аллергические язвы.
Симптомы
Среди основной симптоматики описываемой проблемы можно выделить:
- мгновенное, но относительно безболезненное набухание области лица, рук и ног;
- бледность кожи в местах появления отёка;
- возникновение красных зудящих пятен, которые постепенно распространяются по всей области поражения;
- трудности дыхания и осиплый голос;
- возникновение тревожного, лающего кашля;
- в некоторых эпизодах ситуация начинает осложняться временной утратой сознания;
- сужение просвета зёва, возникновение набухания зёвных просветов и дужек;
- проявление тошноты, рвоты, развитие диареи, а также выраженного приступа боли в голове.
Наибольшую опасность для здоровья пациента представляет отёк гортани. Перекрывание путей дыхания в результате этого отёка может вызывать развитие асфиксии.
Если своевременно пострадавшему не будет оказана квалифицированная медицинская помощь, вполне возможен летальный исход.
 Ищите ответ на вопрос — как лечить глоссит языка в домашних условиях? Для получения подробной информации о данной болезни, мы рекомендуем перейти по ссылке, и прочесть статью.
Ищите ответ на вопрос — как лечить глоссит языка в домашних условиях? Для получения подробной информации о данной болезни, мы рекомендуем перейти по ссылке, и прочесть статью.
Если же вы решили ознакомиться с инструкцией по применению препарата Глистер Амвей в отоларингологии, то вам будет весьма полезна наша статья.
Дифференциальная диагностика
Особенности дифференциальной диагностики предполагают возможность определения таких патологий, как крапивница, аллергия в хронической форме, также она может быть наследственной или приобретённой.
Выполняется такая диагностика с применением соответствующего диагностического оборудования и с определением всех клинических признаков. Больной подлежит обязательной госпитализации, после чего выполняется его обследование.
Выявляются такие факторы, как образ жизни пострадавшего и его основные привычки по жизни. Также выясняются случаи контакта с животными, растениями, а также употребление медицинских средств и варианты ведения профессиональной деятельности.
В определённых ситуациях дополнительно проводится сбор медицинских проб. Это поможет дополнить имеющуюся клиническую картину.
В обязательном порядке назначается проведение биохимического анализа мочи и кала, определяется наличие в пробах глистов и паразитов.
Виды
В зависимости от характера течения описываемого состояния разделяются его следующие основные разновидности.
Наследственный ангионеврический отёк
Подобная форма способна передаваться по наследству и дублируется у родственников одного и того же колена. В некоторых случаях отмечается передача симптоматики этого состояния через поколение.
Проявляется в основном как отёки лица, конечностей и возникновение язв на слизистых оболочках. Диагностируется при клиническом обследовании пациента в стационарных условиях.
Отёк лица
Подобные поражения могут иметь наследственный и приобретённый характер. Начинается как очаговое поражение и постепенно оно распространяется на всю лицевую область.
При непринятии своевременных мер терапии заболевание переходит в затяжную форму и может вызывать необратимые последствия для внешнего вида пострадавшего.
Гортани
Отёковое поражение гортани является наиболее опасным видом из всех возможных.
Вызывает асфиксию и может стать причиной летального исхода у пациента.
В подобных случаях необходима обязательная госпитализация пациента и проведение клинического обследования для того, чтобы локализовать проблему о полностью её устранить.
Врождённый
Отмечается в младенческом возрасте, непосредственно после появления ребёнка на свет. Места расположения поражения могут быть самыми разными, невозможно провести даже примерную их классификацию.
Причина кроется в гормональном сбое в организме матери в период беременности, а также в нехватке в её организме витаминов групп В и С при вынашивании ребёнка.
Отёк Квинке
Данное явление является синонимом описываемой ситуации. Называется в честь немецкого физиолога Генриха Квинке, впервые описавшего это явление.
Проявляется, как правило, в некотором увеличении объёмов лицевой части или конечностей пострадавшего.
Наиболее опасная локализация
Наиболее неблагоприятным местом локализации рассматриваемого явления принято считать область гортани.
В подобных вариантах перекрываются дыхательные пути у пациента и возрастает до критического состояния вероятность удушения.
При первых же признаках подобной ситуации необходима срочная госпитализация пострадавшего и применение всех возможных мер для скорейшего разрешения данной ситуации.
Как лечить?
Лечение назначается после проведения предварительного обследования и определения причины происходящего. Методы лечения описываются ниже.
Медикаментозное
Для нормализации ситуации назначается применение ряда препаратов. К таковым принято относить:
- антигистаминные препараты;
- ингаляции с использованием сосудосуживающих средств;
- введение адреналина для обеспечения проходимости путей дыхания;
- назначение больному курса приёма слабительных средств.
В ряде случаев проводится курс терапевтического голодания, предполагающий отказ от продуктов, которые могут провоцировать данное состояние.
В домашних условиях
В условиях домашнего быта рекомендуется проведение курса ингаляций с применением растворов травяных сборов. Очень хорошо в таких случаях действует настои ромашки аптечной и перечной мяты.
Рекомендуется также проводить ингаляции паром с применением в его составе ароматизирующих элементов.
Добавляются масла эвкалипта и шиповника. В некоторых случаях показано полоскание горла с использованием прописанных врачом травяных настоев.
Осложнения и последствия
К разряду наиболее вероятных последствий описываемого состояния принято относить:
- Развитие стойких аллергических реакций после неоднократного проявления отёков.
- Сужение просвета в путях дыхания и сложности асфиксии.
- Общее ухудшение психоэмоционального состояния пациента.
- Ухудшение сопротивляемости всего организма к действию факторов, вызывающих данное состояние.
В некоторых случаях возможно сочетание нескольких состояний из перечисленных.
Профилактика
К разряду мер профилактики данного состояния относятся такие:
- употребление в пищу продуктов диетического питания, не включая аллергены;
- применение антигистаминных средств для терапии;
- улучшение процессов переваривания пищи;
- удаление потенциальных очагов распространения инфекции;
- своевременная терапия патологических состояний желудочно-кишечного тракта;
- занятия физической культурой и спортом;
- сведение к минимуму контактов с пыльцой растений и прочими аллергенами.
Фото
Источник
