Ангионевротический отек ингибиторы апф
Практически каждый врач в своей практике встречается с так называемым ангионевротическим отеком, или отеком Квинке. Врачи нашего стационара так же не являются исключением: достаточно часто в стационарное отделение СМП поступают пациенты с указанной нозологией.
Впервые данное заболевания описано в 1586г. Немецкий врач Генрих Квинке подробно описал его в 1882г. В связи с этим в различной медицинской литературе мы часто можем встретить данное заболевание под названием «отек Квинке».
Ангионевротический отёк, или отёк Квинке — реакция на воздействие различных биологических и химических факторов.
Эпидемиология
Всемирная организации по аллергии (The World Allergy Organization) отмечает, что крапивница и ангионевротический отек поражают до 20% населения. По ее оценкам, примерно 10-20% населения могут испытывать по крайней мере 1 эпизод ангионевротического отека в течение жизни.
Около 40-50% пациентов с хронической крапивницей имеют в анамнезе эпизоды ангионевротического отека и около 10% имеют только клинику ангионевротического отека. Около 1% населения страдают хронической крапивницей. Учитывая эти данные, до 0, 5% населения страдают хроническим или рецидивирующим ангионевротическим отеком.
Патофизиология
Ангионевротический отек – это отек глубоких слоев дермы и подкожных тканей вследствие повышения проницаемости сосудов и излияния внутрисосудистой жидкости.
Известными медиаторами повышения проницаемости сосудов являются:
- производные тучных клеток (например, гистамин, лейкотриены, простагландины)
- Брадикинин и медиаторы, производные системы комплемента
Медиаторы, производные тучных клеток имеют тенденцию поражать также и поверхностный слой подкожной ткани. Здесь медиаторы вызывают крапивницу и зуд, которыми обычно сопровождается опосредованный тучными клетками ангионевротический отек. При ангионевротическом отеке, опосредованном брадикидином, крапивница и зуд отсутствуют.
Ангионевротический отек может быть острого и хронического типа (сохраняться более 6 недель). Это заболевание имеет наследственную и приобретенную формы.
Этиология
Более 40% хронического ангионевротического отека является идиопатическим. Иногда причиной является хроническое употребление не вызывающих опасений лекарственных препаратов или иных синтетических продуктов (например, пенициллина в молоке, лекарств безрецептурного отпуска, консервантов, других пищевых добавок). Травма, хирургические процедуры и стресс являются частыми неспецифическими триггерами для приступов ангионевротического отека.
Частыми причинами ангионевротического отека являются:
— Гиперчувствительность (например, продукты питания, лекарства (чаще всего ингибиторов АПФ и НПВС) или укусы насекомых). Ингибиторы АПФ являются в 30% случаев причиной острого ангионевротического отека, наблюдаемого в отделениях скорой помощи. Ингибиторы АПФ непосредственно повышают уровни брадикинина. Крапивницы в данном случае не возникает. Ангионевротический отек может возникнуть вскоре после начала приема препаратов или через годы после начала терапии.
— Физические стимулы (например, холод или вибрации)
— Аутоиммунное заболевание или инфекция
— Наследственные факторы
Демографические данные
Ангионевротический отек встречается во всех возрастных группах. У лиц, предрасположенных к ангионевротическому отеку, имеет место тенденция увеличения частоты приступов после подросткового периода, причем пик заболеваемости приходится на третье десятилетие жизни. Наблюдается постоянное увеличение частоты госпитализаций по поводу ангионевротического отека (3% в год). Уровень госпитализации наиболее высок среди лиц в возрасте 65 лет и старше.
Аллергические реакции на пищу чаще встречаются у детей. Средний возраст ангионевротического отека, вызванного ингибиторами АПФ, составляет 60 лет.
Хронический идиопатический ангионевротический отек чаще встречается у женщин, чем у мужчин. Другие виды ангионевротического отека не демонстрируют сильного полового перевеса.
Никакой специфической расовой предрасположенности к ангионевротическому отеку не существует. Тем не менее, люди негроидной расы более «чувствительны» к ингибиторам АПФ.
Прогноз
Прогноз для пациентов с ангионевротическим отеком зависит от этиологии и определяется следующим образом:
Ангионевротический отек с идентифицируемыми причинами — если триггер (ы) можно определить и избежать, ангионевротический отек можно предотвратить.
Ангионевротический отек без идентифицируемых причин клинически протекает чрезвычайно изменчиво. Течение — от легкого до тяжелого, продолжительность — от нескольких дней до многих лет; ответ на традиционное лечение менее непредсказуем. При хроническом варианте течения заболевания часто необходимо пожизненное медикаментозное лечение.
Острый ангионевротический отек
Острый ангионевротический отек является опосредованным тучными клетками в > 90% случаев. Механизмы, опосредованные тучными клетками, обычно сопровождается острой крапивницей (локализованные волдыри и отеки на коже).
Клинические проявления
Ангионевротический отек часто имеет асимметричную форму и слегка болезненен. Особенно подвержены отеку области век, губ, лица, языка, а также тыльная сторона рук и ног, гениталии. Отек верхних дыхательных путей может вызвать респираторный дистресс и стридор, который иногда ошибочно принимают за астму. Может иметь место полная обструкция дыхательных путей. Отек слизистой оболочки кишечника может вызвать тошноту, рвоту, болезненные колики в области живота и/или диарею.
- Может развиться в течение минут или же в течение нескольких часов
- Может сопровождаться проявлениями, свойственными аллергическим реакциям (например, зудом, крапивницей, гиперемией, бронхоспазмом, анафилатическим шоком)
Диагностика
Основа диагностики — клиническая оценка
Пациенты с локализованным отеком без крапивницы опрашиваются, в частности, на предмет использования ингибиторов АПФ. Причина зачастую является очевидной, и диагностические тесты проводятся редко.
Лечение
Общие подходы
Пациенты с умеренной и тяжелой формой ангионевротического отека часто госпитализируются в стационары. Длительное стационарное лечение ангионевротического отека обычно не требуется при своевременном начале терапии.
Клиницисты должны попытаться определить, а пациенты должны избегать таких триггеров, как пищевые аллергены, наркотики, воздействия холода, жары, вибрации, давления, приема НПВС, ингибиторов АПФ. Пациентам с тяжелыми формами отека Квинке в анамнезе следует рекомендовать постоянно носить с собой предварительно заполненный автоинжектор с адреналином и пероральные антигистаминные препараты и, в случае возникновения серьезной реакции, использовать эти средства как можно быстрее, а затем обратиться в отделение неотложной медицинской помощи.
При развитии острого ангионевротического отека на догоспитальном этапе лечения необходимо:
- Прекратить дальнейшее поступление предполагаемого аллергена в организм
- Внутривенно или внутримышечно ввести преднизолон 1 мг на кг;
- антигистаминные препараты: димедрол 1%-1мл; тавегил 2%- 2мл, возможно применение препаратов нового поколения (семпрекмс, кларитин и прочие).
- При пищевой аллергии принять слабительное, энтеросорбенты
- при нарастающем отёке гортани с обтурационной дыхательной недостаточностью при неэффективности терапии следует провести интубацию или коникотомию.
Антигистаминные препараты первого поколения недороги и эффективны, но сонливость и антихолинергические эффекты могут вызывать определенные проблемы. Из-за потенциальных седативных эффектов пациенты должны быть предупреждены о вождении автомобиля и эксплуатации тяжелой техники.
ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ГОСПИТАЛЬНОМ ЭТАПЕ В СТАЦИОНАРНОМ ОТДЕЛЕНИИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
- Продолжение мероприятий по прекращению поступления аллергена:
- Антигистаминные препараты: димедрол 1%-1мл; тавегил 2%-2 мл
- Глюкокортикоиды: преднизолон из расчета 1 мг на кг или дексаметазон в аналогичной дозировке.
- При развитии отека гортанипациенту необходимо немедленно ввести дополнительно к указанной терапии ГКС и антигистаминными препаратами подкожно 0, 1% раствор адреналина в дозе, соответствующей возрасту (0, 3-0, 5-0, 8 мл). При неэффективности терапии следует провести интубацию или коникотомию. Больной с отеком гортани нуждается в срочной госпитализации в отделение реанимации и интенсивной терапии.
При полной регрессии ангионевротического отека на фоне лечения, проведенного на догоспитальном этапе и в СтСМП возможна выписка пациента на амбулаторное лечение.
Для лечения хронических форм ангионевротического отека могут быть использованы антагонисты лейкотриеновых рецепторов (монтелукаст, зафирлукаст), H2-блокаторы (ранитидин, циметидин) трициклические антидепрессанты (doxepin), иммуномодуляторы (ecallantide, icatibant, C1 inhibitor human) , моноклональные антитела (omalizumab)
Учитывая большую распространенность описанной нозологии, с ней может столкнуться врач любой специальности в любое время суток. Отделения стационара, персонал скорой медицинской помощи могут справиться с ситуацией и оказать помощь пациенту с ангионевротическим отеком, возникшем по той или иной причине в полном объеме. Для оказания подобной помощи имеются все необходимое оборудование, а персонал обладает необходимой квалификацией и знаниями для успешного лечения таких пациентов.
Статья добавлена 9 сентября 2019 г.
Источник
Что такое ангионевротический отёк?
Ангионевротический отёк (синонимы: ангиоотёк, ангиодистрофия, ангиоэдема, отёк Квинке) — это воспалительная реакция кожи, подобная крапивнице, характеризующаяся внезапным появлением отека на участках кожи, слизистой и подслизистых оболочках. Симптомы ангионевротического отека могут поражать любую часть тела, но наиболее часто поражают глаза, губы, язык, горло, гениталии, руки и ноги.
Ангионевротический отек в более серьезных случаях поражает также внутреннюю подкладку дыхательных путей и верхнюю часть кишечника, вызывая боль в груди или животе. Ангиоотек кратковременен: обычно отек в области поражения длится от одного до трех дней.
В большинстве случаев реакция безвредна и не оставляет никаких следов, даже без лечения. Единственная опасность заключается в том, что при этом может пострадать горло или язык, так как их сильная отечность может вызвать быструю обструкцию дыхательных путей, одышку и потерю сознания.
Чем ангиоотёк отличается от крапивницы?
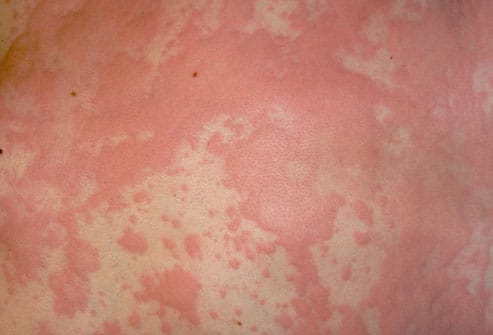
Ангионевротический отек и крапивница являются результатом одного и того же патологического процесса, поэтому в некоторых отношениях они схожи:
- Часто оба клинических проявления сосуществуют и перекрываются: крапивница сопровождается ангиоотеком в 40-85% случаев, в то время как ангионевротический отек может возникнуть без крапивницы только в 10% случаев.
- Крапивница менее тяжелая, так как поражает только поверхностные слои кожи. Ангионевротический отек, с другой стороны, затрагивает глубокие подкожные ткани.
- Крапивница характеризуется временным возникновением эритематозной и зудящей реакции в четко определенных участках дермы (появление более или менее красных и приподнятых волдырей). При ангионевротическом отеке, с другой стороны, кожа сохраняет нормальный внешний вид без волдырей. Кроме того, отёк может протекать без зуда.
Основные различия между крапивницей и ангионевротическим отёком показаны в следующей таблице:
| Особенность | Ангионевротический отёк | Крапивница |
| Вовлеченные ткани | Гиподерма (подкожный слой) и подслизистая (ниже дермы). | Эпидермис (внешний слой кожи) и дерма (внутренний слой кожи). |
| Пораженные органы | Кожа и слизистые оболочки, в частности веки, губы и ротоглотка. | Только кожа. |
| Продолжительность | Переходный (24-96 часов). | Переходный (обычно <24 часа). |
| Физические признаки | Отек (вздутие) под поверхностью кожи. | Эритематозные и волдыристые пятна на поверхности кожи. |
| Симптомы | Зуд может присутствовать или не присутствовать. Ангиодистрофия часто сопровождается болью и отеком. | Сыпь, связанная с крапивницей, обычно зудит. Боль и отек не являются распространенными симптомами. |
Причины
В зависимости от причин возникновения ангионевротический отек можно классифицировать в разных формах: острая аллергическая, лекарственная (неаллергическая), идиопатическая (возникающий самостоятельно), наследственная и приобретенная.
| Тип ангионевротического отека и клинические особенности | Причины |
| Аллергический ангионевротический отек. Отек вызван острой аллергической реакцией, почти всегда связанной с крапивницей, которая возникает в течение 1-2 часов после воздействия аллергена. Иногда это сопровождается анафилаксией. Реакции являются самоограничивающимися и проходят в течение 1-3 дней, но могут возникать снова в случае многократных воздействий или из-за взаимодействия с перекрестно-реактивными веществами. |
|
| Неаллергическая лекарственная реакция. Некоторые лекарства могут вызывать ангионевротический отек как побочный эффект. Начало может произойти через несколько дней или месяцев после первого приема препарата из-за каскада эффектов, которые вызывают активацию системы хинин-калликреин, метаболизма арахидоновой кислоты и образование оксида азота. |
Менее распространенные причины вызванного лекарством ангионевротического отека включают прием:
|
| Идиопатический ангионевротический отек. В некоторых случаях нет никакой известной причины ангионевротического отека, хотя некоторые факторы могут вызвать симптомы. Идиопатическая форма часто является хронической и рецидивирующей и обычно возникает вместе с крапивницей. У некоторых людей, когда состояние возникает годами без очевидной причины, у основания может существовать аутоиммунный процесс. |
|
| Наследственный ангионевротический отек. Аутосомно-доминантное наследственное заболевание. Наследственный ангионевротический отек характеризуется низким уровнем ингибитора сериновой протеазы (ингибитора C1 или C1-INH), который помогает поддерживать стабильность кровеносных сосудов и регулирует выход жидкости в ткани. Снижение активности ингибитора C1 приводит к избытку калликреина, который, в свою очередь, продуцирует брадикинин, мощный вазодилататор. |
|
| Приобретенный ангионевротический отек. Приобретенный дефицит ингибитора С1. |
|
Независимо от причины ангионевротического отёка, основной патологический процесс одинаков во всех случаях: отек является результатом потери жидкости из стенок мелких кровеносных сосудов, которые снабжают подкожные ткани.
В кожу высвобождаются гистамин и другие воспалительные химические медиаторы, которые вызывают покраснение, зуд и отек. В различных процессах принимают участие тучные клетки кожи или слизистой оболочки.
Дегрануляция* тучных клеток высвобождает первичные вазоактивные медиаторы, такие как гистамин, брадикинин и другие кинины; впоследствии высвобождаются вторичные медиаторы, такие как лейкотриены и простагландины, которые способствуют воспалительным реакциям как рано, так и поздно, с повышенной проницаемостью сосудов и утечкой жидкости в поверхностные ткани.
Триггеры и механизмы, участвующие в высвобождении этих медиаторов воспаления позволяют определить различные виды ангионевротического отека.
*Дегрануляция — выделение из тучных клеток биологически активных веществ (химических медиаторов аллергии).
Симптомы (фото)

Клинические признаки ангионевротического отека могут незначительно отличаться между различными формами, но в целом появляются следующие проявления:
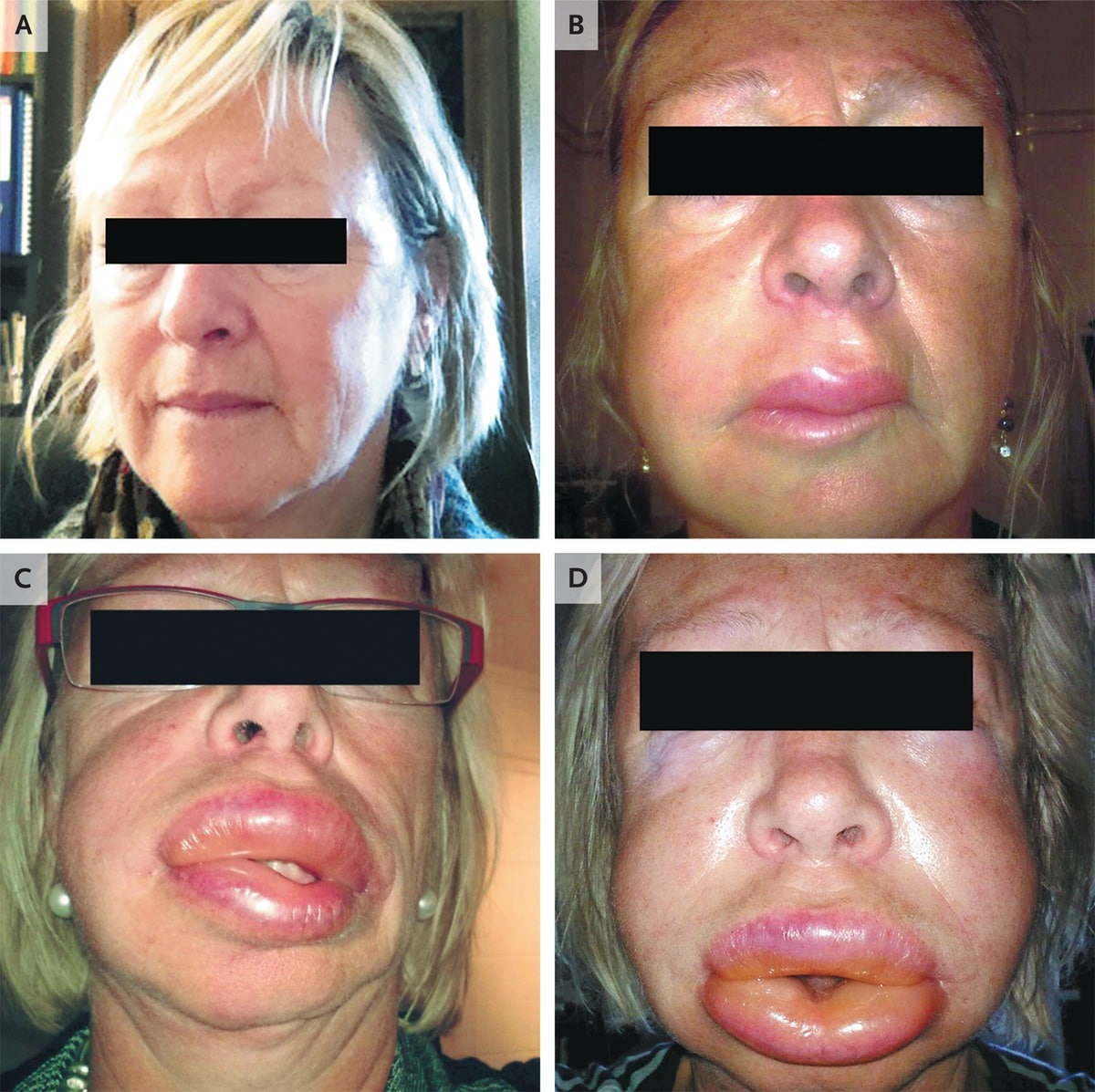
- Локальный отек, обычно поражающий периорбитальную область, губы, язык, ротоглотку и половые органы (см. фото выше);
- Кожа может казаться нормальной, то есть без крапивницы или других высыпаний;
- Боль, жар, зуд, покалывание или жжение в пострадавших районах;
Другие симптомы могут включать в себя:
- Боли в животе, вызванные отеком слизистой оболочки желудочно-кишечного тракта, с тошнотой, рвотой, судорогами и диареей;
- Отек мочевого пузыря или мочеиспускательного канала, который может вызвать затруднения мочеиспускания;
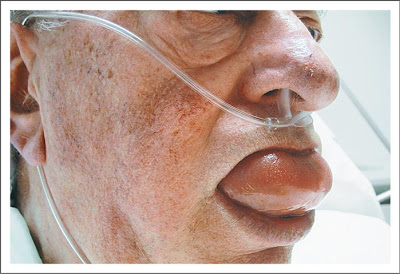
- В тяжелых случаях отек горла и/или языка может затруднить дыхание и глотание (см. фото ниже).
Диагностика
Диагностика ангионевротического отека относительно проста. Благодаря своему внешнему виду врач должен быть в состоянии распознать его после простого медицинского осмотра и подробного медицинского анамнеза.
Для точного определения типа ангионевротического отека могут потребоваться дополнительные анализы, такие как анализ крови.
Для обнаружения аллергенов (аллергический ангионевротический отек) могут быть выполнены аллергопробы. Наследственный ангионевротический отек может быть диагностирован с помощью анализа крови для проверки уровня белков, регулируемых геном C1-INH: очень низкий уровень подтверждает наличие заболевания.
Диагностика и лечение наследственного ангионевротического отека являются строго специализированными и должны выполняться специалистом в области клинической иммунологии.
Ангионевротический отек может быть связан с другими медицинскими проблемами, такими как железодефицит, заболевания печени и щитовидной железы, которые врачи будут исследовать с помощью простых анализов крови (полезно проверить или исключить наличие этих заболеваний).
Идиопатический ангионевротический отек обычно подтверждается методом, известным как “исключающий диагноз”; на практике диагноз подтверждается только после проведения различных исследований, исключающих любое другое заболевание или состояние с аналогичными проявлениями.
Лечение и профилактика
Лечение ангионевротического отёка зависит от тяжести состояния. В случаях поражения дыхательных путей первоочередной задачей является обеспечение того, чтобы дыхательные пути были открыты. Пациентам может понадобиться неотложное стационарное лечение и интубация.
Во многих случаях припухлость самоограничена и проходит самопроизвольно через несколько часов или дней. Между тем, чтобы смягчить более легкие симптомы, вы можете попытаться применить на практике эти меры:
- Устранить конкретные запускающие факторы;
- Примите холодный душ (но не слишком долго) или наложите холодный пакет на пораженный участок;
- Оденьте свободную одежду;
- Старайтесь не тереть и не царапать пораженный участок;
- Примите антигистаминное средство, чтобы облегчить зуд.
В серьезных случаях, если опухоль, зуд или боль постоянны, могут быть показаны следующие лекарства:
- Кортикостероиды для перорального или внутривенного введения;
- Антигистаминные препараты перорально или инъекцией;
- Инъекции адреналина (эпинефрина).
Целью лечения ангионевротического отека является снижение симптомов до приемлемого уровня и обеспечение нормальной деятельности (например, работы или ночного отдыха).
Ангионевротический отек, связанный с хронической аутоиммунной или идиопатической крапивницей, часто трудно поддается лечению, а реакция на лекарственные средства варьируется. В общем, рекомендуются следующие этапы обработки, где после каждого шага добавляется следующий, если терапия не дает адекватного ответа:
- Шаг 1: неседативные антигистаминные препараты, например Цетиризин;
- Шаг 2: седативные антигистаминные препараты, например, Димедрол;
- Шаг 3:
- а) пероральные кортикостероиды, например, Преднизон;
- б) иммунодепрессанты, например Циклоспорин и Метотрексат.
Источник
