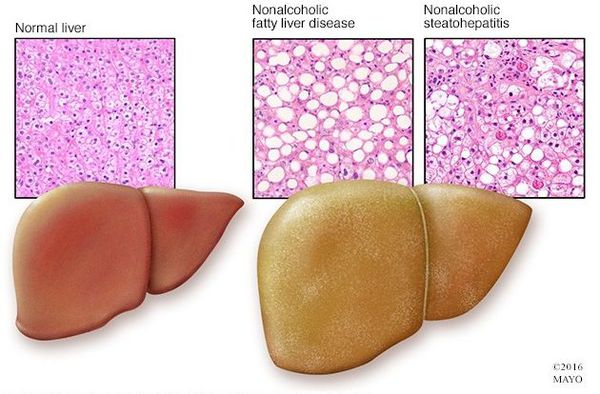
Жирные отек в печени

Над статьей доктора
Васильева Романа Владимировича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 23 июля 2018Обновлено 19 июля 2019
Определение болезни. Причины заболевания
Неалкогольная жировая болезнь печени / НАЖБП (стеатоз печении или жировой гепатоз, неалкогольный стеатогепатит) — это неинфекционное структурное заболевание печени, характеризующееся изменением ткани паренхимы печени вследствие заполнения клеток печени (гепатоцитов) жиром (стеатоз печени), которое развивается из-за нарушения структуры мембран гепатоцитов, замедления и нарушения обменных и окислительных процессов внутри клетки печени.
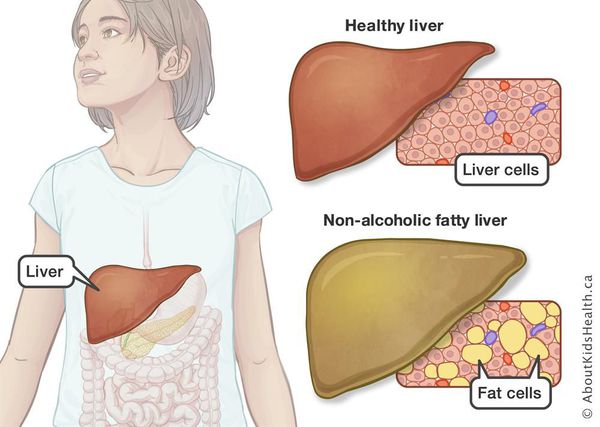
Все эти изменения неуклонно приводят к:
- разрушению клеток печени (неалкогольный стеатогепатит);
- накоплению жировой и формированию фиброзной ткани, что вызывает уже необратимые, структурные (морфологические) изменения паренхимы печени;
- изменению биохимического состава крови;
- развитию метаболического синдрома (гипертоническая болезнь, ожирение, сахарный диабет);
- в конечном итоге, циррозу.
Метаболический синдром — широко распространённое состояние, характеризующееся снижением биологического действия инсулина (инсулинорезистентность), нарушением углеводного обмена (сахарный диабет II типа), ожирением центрального типа с дисбалансом фракций жира (липопротеинов плазмы и триглицеридов) и артериальной гипертензией.[2][3][4]
В большинстве случаев НАЖБП развивается после 30 лет.[7]
Факторами риска данного заболевания являются:
- малоподвижный образ жизни (гиподинамия);
- неправильное питание, переедание;
- длительный приём лекарственных препаратов;
- избыточная масса тела и висцеральное ожирение;
- вредные привычки.
Основными причинам развития НАЖБП являются:[11]
- гормональные нарушения;
- нарушение жирового обмена (дисбаланс липопротеидов плазмы);
- нарушение углеводного обмена (сахарный диабет);
- артериальная гипертензия;
- ночная гипоксемия (синдром обструктивного апноэ сна).
При наличии гипертонической болезни, ожирения, сахарного диабета, регулярном приёме лекарств или в случае присутствия двух состояний из вышеперечисленных вероятность наличия НАЖБП достигает 90 %.[3]
Ожирение определяется по формуле вычисления индекса массы тела (ИМТ): ИМТ = вес (кг) : (рост (м))2. Если человек, например, весит 90 кг, а его рост — 167 см, то его ИМТ = 90 : (1,67х1,67) = 32,3. Этот резултат говорит об ожирении I степени.
- 16 и менее — выраженный дефицит массы;
- 16-17,9 — недостаточная масса тела;
- 18-24,9 — нормальный вес;
- 25-29,9 — избыточная масса тела (предожирение);
- 30-34,9 — ожирение I степени;
- 35-39,9 — ожирение II степени;
- 40 и более — ожирение III степени (морбидное).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
У большинства больных данное заболевание на ранних стадиях протекает бессимптомно — в этом и заключается большая опасность.
У 50-75% больных могут появляться симптомы общей (хронической) усталости, снижение работоспособности, недомогание, слабость, тяжесть в области правого подреберья, набор веса, длительное повышение температуры тела без всякой причины, красные точки на коже в области груди и живота. Печень часто увеличена. Возникают расстройства пищеварения, повышенное газообразование, кожный зуд, редко — желтуха, «печёночные знаки».
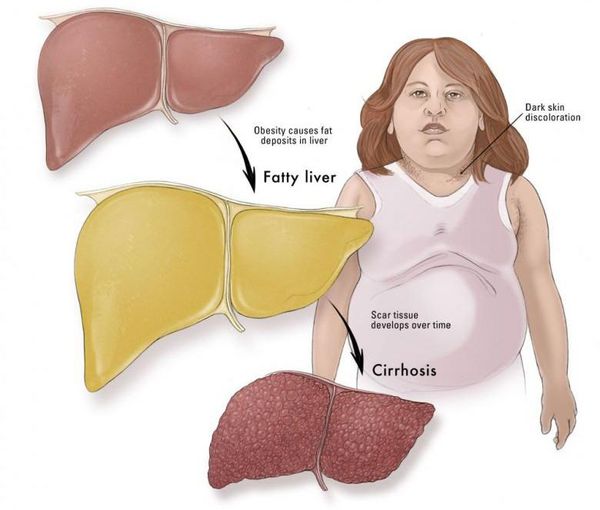
Часто НАЖБП сопутствуют заболевания желчного пузыря: хронический холецистит, желчнокаменная болезнь. Реже, в запущенных случаях, возникают признаки портальной гипертензии: увеличение селезёнки, варикозное расширение вен пищевода и асцит (скопление жидкости в брюшной полости). Как правило, данные симптомы наблюдаются на стадии цирроза печени.[7]
Патогенез жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
К накоплению холестерина, а именно липидов (жироподобных органических соединений) в печени, приводят, прежде всего, следующие факторы:
- избыточное поступление свободных жирных кислот (FFA) в печень;
- усиленный синтез свободных жирных кислот печени;
- пониженный уровень бета-окисления свободных жирных кислот;
- снижение синтеза или секреции липопротеинов очень высокой плотности.[7]
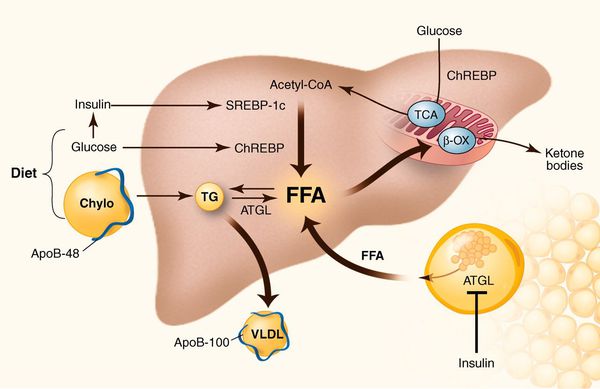
У пациентов с ожирением в ткани печени повышенно содержание свободных жирных кислот, что и может быть причиной нарушения функций печени, так как жирные кислоты химически активны и могут привести к повреждению биологических мембран гепатоцитов, образуя в них ворота для поступления в клетку эндогенного жира, в частности липидов (преимущественно низкой и очень низкой плотности), а транспортом является сложный эфир — триглицерид.[2]
Таким образом, гепатоциты заполняться жиром, и клетка становиться функционально неактивной, раздувается и увеличивается в размерах. При поражении более миллиона клеток макроскопически печень увеличивается в размерах, в участках жировой инфильтрации ткань печени становиться плотнее, и данные участки печени не выполняют своих функций либо выполняют их с существенными дефектами.
Перекисное окисление липидов в печени приводит к синтезу токсичных промежуточных продуктов, которые могут запускать процесс апоптоза (запрограммированной гибели) клетки, что может вызывать воспалительные процессы в печени и сформировать фиброз.[2]
Также важное патогенетическое значение в формировании НАЖБП имеет индукция цитохрома P-450 2E1 (CYP2E1), который может индуцироваться как кетонами, так и диетой с высоким содержанием жиров и низким содержанием углеводов.[7] CYP2E1 генерирует токсические свободные радикалы, приводящие к повреждению печени и последующему фиброзу.
Кроме того, патогенетическое значение в формировании НАЖБП имеет эндотоксин-опосредованное повреждение, которое, в свою очередь, усиливает выработку провоспалительных цитокинов (ФНО-α, ИЛ-6 и ИЛ-8), приводящих к нарушению целостности мембран гепатоцитов и даже к их некрозу[9], а также к развитию воспалительной клеточной инфильтрации как в портальных трактах, так и в дольках печени, что приводит к стеатогепатиту.
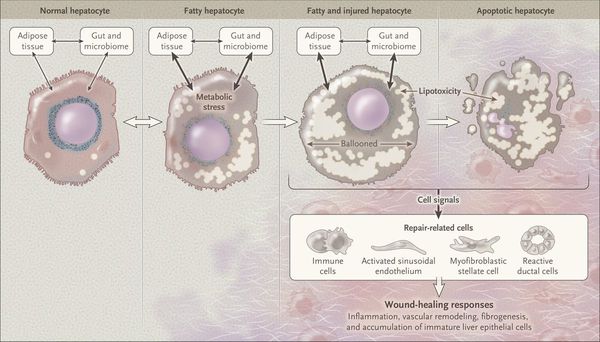
Продукты перекисного окисления липидов, некрозы гепатоцитов, ФНО и ИЛ-6 активируют стеллатные (Ito) клетки, вызывающие повреждение гепатоцитов и формирование фиброзных изменений.
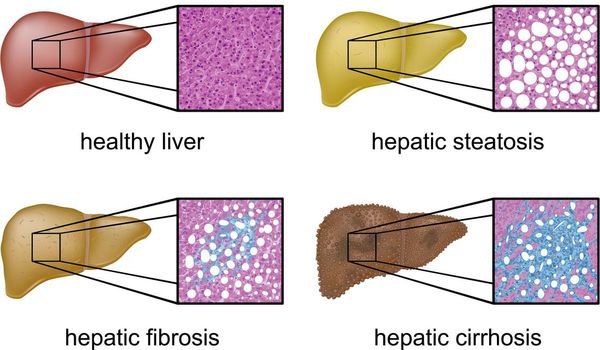
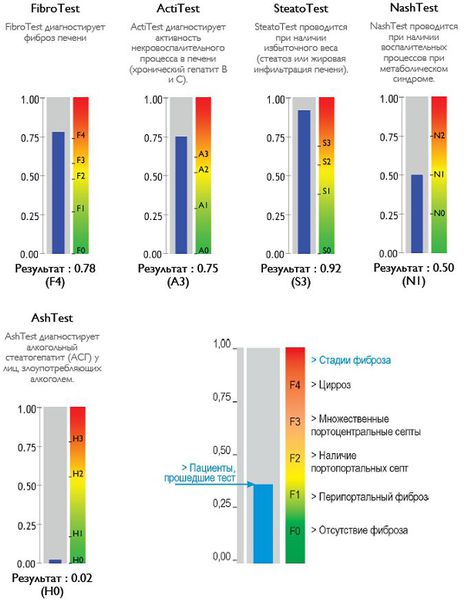
Классификация и стадии развития жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В настоящий момент общепринятой классификации НАЖБП не существует, однако ряд авторов выделяет стадии течения заболевания и степени неалкогольного стеатогепатита (НАСГ).
Оценка стеатоза печени и гистологической активности НАЖБП по системе E.M. Brunt:[9][10][11]
- I степень (мягкий НАСГ) — стеатоз крупнокапельный, не более 33-66% поражённых гепацитов;
- II степень (умеренный НАСГ) — крупно- и мелкокапельный, от 33% до 66% поражённых гепацитов;
- III степень (тяжелый НАСГ) — крупно- и мелкокапельный, больше 60% поражённых гепацитов.
Также можно условно разделить степени стеатоза, фиброза и некроза по результату теста ФиброМакс — степени выраженности жировой инфильтрации:
- S1 (до 33% жировой инфильтрации);
- S2 ( 33-60% жировой инфильтрации)
- S3 (более 60% жировой инфильтрации)
- F1,F2, F3, цирроз.
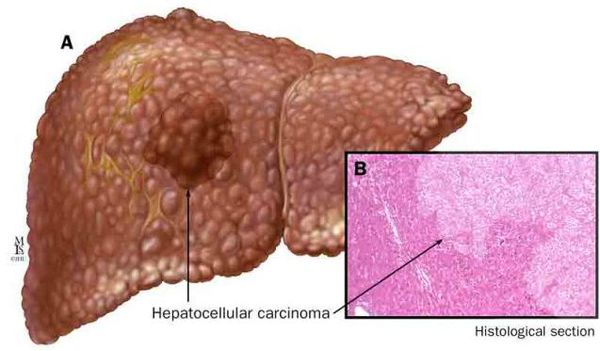
Осложнения жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
Наиболее частые осложнения НАЖБП — это гепатит, замещение нормальной паренхиматозной ткани печени фиброзной — функционально нерабочей тканью с формированием в конечном итоге цирроза печени.
К более редкому осложнению, но всё же встречающемуся, можно отнести рак печени — гепатоцеллюлярную карциному.[9] Чаще всего она встречается на этапе цирроза печени и, как правило, ассоциируется с вирусными гепатитами.
Диагностика жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
В диагностике НАЖБП используются лабораторные и инструментальные методы исследования.
В первую очередь оценивается состояние печени на предмет воспалительных изменений, инфекционных, аутоиммунных и генетических заболеваний (в том числе болезней накопления) с помощью общеклинических, биохимических и специальных тестов.[7]
Далее проводится оценка выполняемых печенью функций (метаболическая/обменная, пищеварительная, детоксикационная) по способности выработки определённых белков, характеристикам жиров и углеводов. Детоксикационная функция печени оценивается преимущественно при помощи С13-метацетинового теста и некоторых биохимических тестов.
Кода первые два этапа завершены, исследуется структурное состояние печени при помощи УЗИ[4], МСКТ, МРТ и эластометрии (FibroScan), при необходимости исследуется морфологическое состояние — биопсия печени.[3]
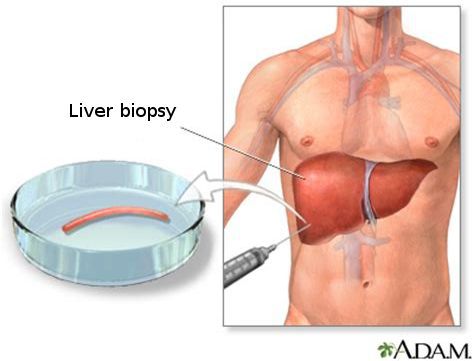
С помощью эластометрии исследуется эластичность мягких тканей. Злокачественные опухоли отличаются от доброкачетсвенных повышенной плотностью, неэластичностью, они с трудом поддаются компрессии. На мониторе FibroScan более плотные ткани окрашены в голубой и синий цвет, жировая ткань — жёлто-красный, а соединительная ткань — зелёный. Высокая специфичность метода позволяет избежать необоснованных биопсий.
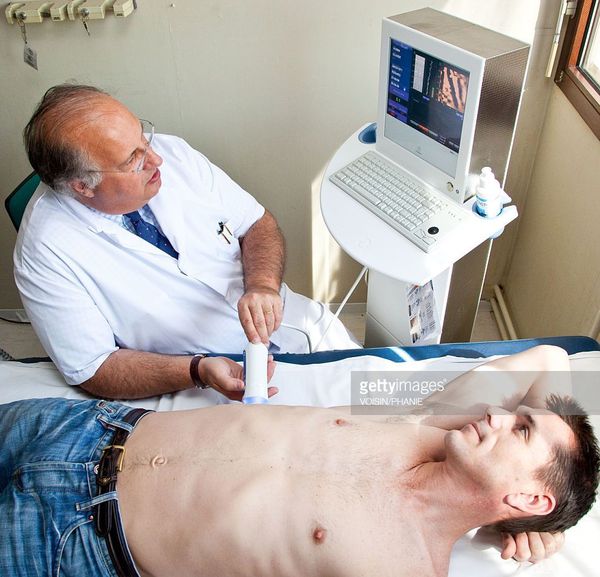
После проведённой диагностики, устанавливается окончательный диагноз и проводится соответствующее лечение.
Лечение жирового гепатоза, неалкогольной жировой болезни печени (НАЖБП)
С учётом механизма развития заболевания разработаны схемы курсового лечения НАЖБП, направленные на восстановление структуры клеточных мембран, обменных и окислительных процессов внутри клеток печени на молекулярном уровне, очистку печени от внутриклеточного и висцерального жира, который затрудняет её работу.
В процессе лечения производится:
- коррекция углеводного, жирового (липидного) обмена веществ;
- нормализация процессов окисления в клетке;
- влияние на основные факторы риска;
- снижение массы тела;
- улучшение структуры печени на обратимых стадиях.
После лечения наступает заметное улучшение дезинтоксикационной (защитной), пищеварительной и метаболической (синтетической) функции печени, пациенты теряют в весе, улучшается общее самочувствие, повышается умственная и физическая работоспособность.
Курсовые программы лечения занимают от трёх до шести месяцев и подбираются в зависимости от степени выраженности метаболических нарушений. К ним относятся:
- программа «Лайт»;
- программа «Медиум»;
- программа «Премиум»;
- индивидуальная программа лечения — разрабатывается на основании сопутствующих заболеваний, текущего состояния пациента и необходимой интенсивности лечения.
Программы включают в себя предварительное обследование, постановку диагноза и медикаментозное лечение, которое состоит из двух этапов:
- инфузионная терапия с пролонгацией приёма препаратов внутрь, подбор диеты и физической активности;
- сдача контрольных анализов и оценка результатов.
Прогноз. Профилактика
На ранних стадиях заболевания прогноз благоприятный.
Профилактика НАЖБП предполагает правильное питание, активный образ жизни и регулярную календарную диспансеризацию.
К правильному питанию можно отнести включение в свой рацион питания омега-3 полиненасыщенных жирных кислот, коротких углеводов, ограничение потребления приправ, очень жирной и жаренной пищи. Разнообразие рациона питания также является ключевым моментом полноценного питания. Показано потребление продуктов, богатых растительной клетчаткой.
Для активного образа жизни достаточно ходить пешком от 8 000 до 15 000 шагов в сутки и уделять три часа в неделю физическим упражнениям.
В отношении календарной диспансеризации следует ежегодно выполнять УЗИ органов брюшной полости и оценивать уровень своих печёночных ферментов (АЛТ, АСТ, общий билирубин), особенно при приёме каких-либо лекарственных препаратов на постоянной основе.
Источник
Печеночные отеки или гепатомегалия – это увеличение органа в объеме. Это не самостоятельное заболевание, а только сопутствующий симптом многих патологических процессов в естественном фильтре организма – цирроза, рака, гепатита. Какими симптомами сопровождаются заболевания, как проводится лечение, следует разобраться подробнее.

Причины
Могут ли быть отеки печени при заболевании?
Ключевые причины того, что развивается отек печени, кроются в увеличении уровня жидкости в тканях. Если развивается острая дистрофия органа либо гепатит вирусного генезиса, отеки ног появляются спустя две-три недели после начала развития болезни. А вот отеки ног при циррозе свидетельствуют о запущенности заболевания. На последней стадии цирроза развивается асцит, отекают конечности.
Обычно болезни печени провоцируют дисфункции в работе органов мочевыделительной системы. При таких патологиях организм начинает мобилизировать жидкость и соли, в результате отмечается их избыточное количество в подкожной клетчатке. При внешней печеночной отечности отсутствует такая серьезная опасность, как при асците.
Вызвать отеки печени могут такие болезни:
- Гепатиты различных типов и происхождений.
- Тромбофлебит.
- Цирроз.
- Опухолевидные процессы доброкачественной и злокачественной этиологии.
- Патологические процессы в желчевыводящих путях.
- Различные функциональные расстройства.
- Инфекционные процессы.
При печеночных отеках страдают верхние и нижние конечности, лицо, мошонка. Важно как можно раньше обратиться к специалисту, который определит основной провоцирующий фактор такого симптома.
Симптомы

Если развивается отек печени, симптомы проявляются быстро. Обычно печень увеличивается в размерах, при пальпации она четко определяется, в запущенных стадиях болезни ее видно даже визуально (выпирает с правой стороны).
Дополнительно появляются периферические отеки, спленомегалия, сосудистая сеточка, увеличение в размерах груди у мужчин, передняя брюшная стенка покрывается выпирающими венами.
Самый распространенный синдром при циррозе печени – это асцит, для которого характерно скопление жидкости в брюшной полости.
Нарушения в функции органа сопровождаются и такими признаками: пожелтение эпидермального слоя и глазных яблок, зуд кожного покрова, высыпания. Если отекают ноги при циррозе печени, такой признак виден внешне – конечности становятся плотнее, человеку становится трудно обувать привычную обувь. Если надавить пальцем на кожу, отпечаток останется долго.
Также при печеночном отеке может дополнительно скапливаться жидкость в плевральной области. Дополнительными симптомами декомпенсированной стадии цирроза являются:
- истощение, при этом аппетит может отсутствовать или быть чрезмерным,
- желтушность,
- болезненность справа, боль в животе отдает в область эпигастрии и спины,
- кровотечения.
Диагностика
Отеки или опухоли ног при циррозе печени (на фото) требуют проведения лабораторных и инструментальных исследований. Врачом назначаются такие процедуры: биохимическое исследование показателей органа, ультразвуковое исследование, эзофагогастродуоденоскопия, биопсия тканей, компьютерная томография или магнитно-резонансная томография, рентгеноскопия.
Отечность обычно сопровождается уменьшением концентрации альбуминов и калия в крови, а вот билирубин и глобулин существенно увеличивают свою концентрацию.
Осложнения
Осложнения такого состояния очень опасны для здоровья. Это асцит и отек в плевральной полости. Другими последствиями являются:

- Перитонит бактериального генезиса.
- Кровотечения различной локализации.
- Развитие энцефалопатии органа.
- Сильное ухудшение функции печени и ее сосудов.
- Развитие онкологического процесса.
Лечение отечности
Лечить отеки ног при циррозе печени должен только квалифицированный специалист после предварительно проведенных диагностических мероприятий.
При свободном экссудате в тканях начинают размножаться болезнетворные микроорганизмы. При терапии любых стадий цирроза и сопутствующих симптомов назначаются такие мероприятия:
- Диетическое питание. Важно исключить соль из рациона, включить в меню больше белковой пищи.
- Медикаментозная терапия предполагает использование гипотензивных средств, гепатопротекторов, пробиотиков, диуретиков. Такое лечение снимает отеки, выводит их из организма.
- Лапароцентез. Процедура предполагает изъятие жидкости из брюшной полости с помощью прокола.
С помощью медикаментозной терапии выводится лишняя жидкость из тканей, устраняются симптомы заболевания.
Отеки ног при раке печени
Отеки ног при раке печени являются самыми поздними признаками заболевания. Такая патология чаще всего выступает последствием не леченных болезней органа. Провоцировать опасную болезнь может и запущенная стадия алкоголизма.
Отечность конечностей наблюдается во второй половине дня, они становятся плотными, обуться невозможно, кожа горячая на ощупь. Такой симптом свидетельствует о необратимых изменениях в структурах органа.
При наличии жидкости прогноз заболевания резко ухудшается. Врачами назначается поддерживающая терапия с помощью диуретических средств, сорбентов, пробиотиков. Дополнительно назначаются внутривенные введения Альбумина.
За счет такой схемы лечения, жидкость выводится из организма, подавляется количество болезнетворных микроорганизмов. Наиболее эффективным методом лечения в данном случае является лапароцентез и трансплантация пораженного органа.
Видео
Гепатомегалия: описание, признаки, причины, лечение.
Загрузка…
Источник
ðÒÅÐÁÒÁÔÙ É ôïð-10 ÐÒÏÄÕËÔÏ× ÄÌÑ ÌÅÞÅÎÉÑ É ÐÒÏÆÉÌÁËÔÉËÉ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ ÐÅÞÅÎÉ (öçð)
öÉÒÏ×ÏÊ ÇÅÐÁÔÏÚ ÐÅÞÅÎÉ ÈÁÒÁËÔÅÒÉÚÕÅÔÓÑ ÔÑÖÅÌÙÍ ÔÅÞÅÎÉÅÍ É ÏÐÁÓÎÙÍÉ ÏÓÌÏÖÎÅÎÉÑÍÉ. þÔÏÂÙ ÉÚÂÅÖÁÔØ ÏÓÌÏÖÎÅÎÉÊ, ÎÕÖÎÏ ÚÎÁÔØ, ÞÔÏ ÓÏÂÏÊ ÐÒÅÄÓÔÁ×ÌÑÅÔ ÖÉÒÏ×ÏÊ ÇÅÐÁÔÏÚ ÐÅÞÅÎÉ, ÓÉÍÐÔÏÍÙ É ÌÅÞÅÎÉÅ ÜÔÏÇÏ ÚÁÂÏÌÅ×ÁÎÉÑ.
þÔÏ ÜÔÏ ÔÁËÏÅ?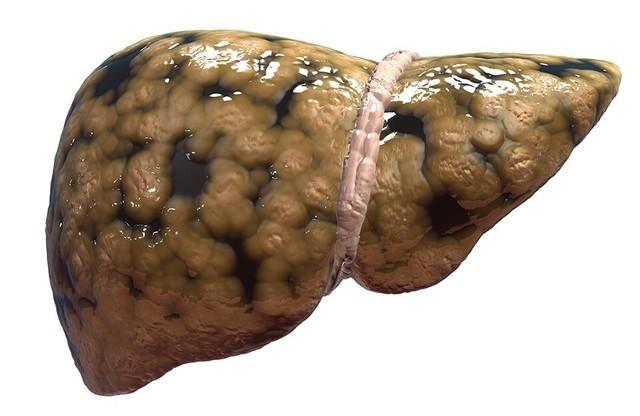 öÉÒÏ×ÏÊ ÇÅÐÁÔÏÚ ÐÅÞÅÎÉ (öçð), ÉÌÉ ÓÔÅÁÔÏÚ ÐÅÞÅÎÉ, ÈÁÒÁËÔÅÒÉÚÕÅÔÓÑ ÓËÏÐÌÅÎÉÅÍ ÖÉÒÁ × ÐÅÞÅÎÏÞÎÙÈ ËÌÅÔËÁÈ (ÇÅÐÁÔÏÃÉÔÁÈ) É × ÍÅÖËÌÅÔÏÞÎÏÍ ÐÒÏÓÔÒÁÎÓÔ×Å. éÚ-ÚÁ ÜÔÏÇÏ ÐÅÞÅÎØ ÎÅ ÍÏÖÅÔ ×ÙÐÏÌÎÑÔØ Ó×ÏÉ ÆÕÎËÃÉÉ. ÷ ÄÁÌØÎÅÊÛÅÍ ÎÁ ÆÏÎÅ ÎÁÒÁÓÔÁÀÝÅÇÏ ×ÏÓÐÁÌÅÎÉÑ ÐÅÞÅÎÉ ÏÔ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ ÒÁÚ×É×ÁÅÔÓÑ ÓÔÅÁÔÏÇÅÐÁÔÉÔ. ÷ ÈÏÄÅ ×ÏÓÐÁÌÅÎÉÑ × ÐÅÞÅÎÉ, ÅÅ ËÌÅÔËÉ ÇÉÂÎÕÔ, Á ÎÁ ÉÈ ÍÅÓÔÅ ÆÏÒÍÉÒÕÅÔÓÑ ÒÕÂÃÏ×ÁÑ ÔËÁÎØ. ôÁË ÎÁÞÉÎÁÅÔ ÒÁÚ×É×ÁÔØÓÑ ÆÉÂÒÏÚ × ÐÅÞÅÎÉ, ËÒÁÊÎÑÑ ÓÔÅÐÅÎØ ËÏÔÏÒÏÇÏ, ËÏÇÄÁ ÐÅÞÅÎØ ÐÒÅÄÓÔÁ×ÌÑÅÔ ÓÏÂÏÊ ÐÏÞÔÉ ÏÄÉÎ ÓÐÌÏÛÎÏÊ ÒÕÂÅÃ, É ÏÎÁ ÕÖÅ ÎÅ ÓÐÏÓÏÂÎÁ ×ÙÐÏÌÎÑÔØ Ó×ÏÀ ÆÕÎËÃÉÀ, ÎÁÚÙ×ÁÅÔÓÑ ÃÉÒÒÏÚ ÐÅÞÅÎÉ. ôÁËÖÅ × ÈÏÄÅ ÕÇÎÅÔÅÎÉÑ ÆÕÎËÃÉÊ ÐÅÞÅÎÉ ÐÏÑ×ÌÑÅÔÓÑ ÐÅÞÅÎÏÞÎÁÑ ÎÅÄÏÓÔÁÔÏÞÎÏÓÔØ. îÁ ÆÏÎÅ ÃÉÒÒÏÚÁ ×ÏÚÍÏÖÅÎ ÄÁÖÅ ÒÁË ÐÅÞÅÎÉ.
öÉÒÏ×ÏÊ ÇÅÐÁÔÏÚ ÐÅÞÅÎÉ (öçð), ÉÌÉ ÓÔÅÁÔÏÚ ÐÅÞÅÎÉ, ÈÁÒÁËÔÅÒÉÚÕÅÔÓÑ ÓËÏÐÌÅÎÉÅÍ ÖÉÒÁ × ÐÅÞÅÎÏÞÎÙÈ ËÌÅÔËÁÈ (ÇÅÐÁÔÏÃÉÔÁÈ) É × ÍÅÖËÌÅÔÏÞÎÏÍ ÐÒÏÓÔÒÁÎÓÔ×Å. éÚ-ÚÁ ÜÔÏÇÏ ÐÅÞÅÎØ ÎÅ ÍÏÖÅÔ ×ÙÐÏÌÎÑÔØ Ó×ÏÉ ÆÕÎËÃÉÉ. ÷ ÄÁÌØÎÅÊÛÅÍ ÎÁ ÆÏÎÅ ÎÁÒÁÓÔÁÀÝÅÇÏ ×ÏÓÐÁÌÅÎÉÑ ÐÅÞÅÎÉ ÏÔ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ ÒÁÚ×É×ÁÅÔÓÑ ÓÔÅÁÔÏÇÅÐÁÔÉÔ. ÷ ÈÏÄÅ ×ÏÓÐÁÌÅÎÉÑ × ÐÅÞÅÎÉ, ÅÅ ËÌÅÔËÉ ÇÉÂÎÕÔ, Á ÎÁ ÉÈ ÍÅÓÔÅ ÆÏÒÍÉÒÕÅÔÓÑ ÒÕÂÃÏ×ÁÑ ÔËÁÎØ. ôÁË ÎÁÞÉÎÁÅÔ ÒÁÚ×É×ÁÔØÓÑ ÆÉÂÒÏÚ × ÐÅÞÅÎÉ, ËÒÁÊÎÑÑ ÓÔÅÐÅÎØ ËÏÔÏÒÏÇÏ, ËÏÇÄÁ ÐÅÞÅÎØ ÐÒÅÄÓÔÁ×ÌÑÅÔ ÓÏÂÏÊ ÐÏÞÔÉ ÏÄÉÎ ÓÐÌÏÛÎÏÊ ÒÕÂÅÃ, É ÏÎÁ ÕÖÅ ÎÅ ÓÐÏÓÏÂÎÁ ×ÙÐÏÌÎÑÔØ Ó×ÏÀ ÆÕÎËÃÉÀ, ÎÁÚÙ×ÁÅÔÓÑ ÃÉÒÒÏÚ ÐÅÞÅÎÉ. ôÁËÖÅ × ÈÏÄÅ ÕÇÎÅÔÅÎÉÑ ÆÕÎËÃÉÊ ÐÅÞÅÎÉ ÐÏÑ×ÌÑÅÔÓÑ ÐÅÞÅÎÏÞÎÁÑ ÎÅÄÏÓÔÁÔÏÞÎÏÓÔØ. îÁ ÆÏÎÅ ÃÉÒÒÏÚÁ ×ÏÚÍÏÖÅÎ ÄÁÖÅ ÒÁË ÐÅÞÅÎÉ.
óÒÅÄÉ ×ÎÅÛÎÉÈ ÐÒÉÞÉÎÎÙÈ ÆÁËÔÏÒÏ×, ÐÒÉ×ÏÄÑÝÉÈ Ë ÎÁËÏÐÌÅÎÉÀ ÖÉÒÁ × ÐÅÞÅÎÉ É, ÓÏÏÔ×ÅÔÓÔ×ÅÎÎÏ, ÇÅÐÁÔÏÚÕ Ñ×ÌÑÀÔÓÑ: — ÕÐÏÔÒÅÂÌÅÎÉÅ ×ÙÓÏËÏËÁÌÏÒÉÊÎÏÊ ÐÉÝÉ, ÓÏÄÅÒÖÁÝÅÊ ÍÎÏÇÏ ÖÉÒÏ× É ÕÇÌÅ×ÏÄÏ× (ÈÌÅÂÏÂÕÌÏÞÎÙÅ, ÍÕÞÎÙÅ ÉÚÄÅÌÉÑ, ÓÌÁÄÏÓÔÉ É ËÁÒÔÏÆÅÌØ);
— ÕÐÏÔÒÅÂÌÅÎÉÅ ×ÙÓÏËÏËÁÌÏÒÉÊÎÏÊ ÐÉÝÉ, ÓÏÄÅÒÖÁÝÅÊ ÍÎÏÇÏ ÖÉÒÏ× É ÕÇÌÅ×ÏÄÏ× (ÈÌÅÂÏÂÕÌÏÞÎÙÅ, ÍÕÞÎÙÅ ÉÚÄÅÌÉÑ, ÓÌÁÄÏÓÔÉ É ËÁÒÔÏÆÅÌØ);
— ÚÌÏÕÐÏÔÒÅÂÌÅÎÉÅ ÁÌËÏÇÏÌÅÍ, Á ÜÔÏ ÂÏÌÅÅ 50 ÍÌ ËÒÅÐËÉÈ ÓÐÉÒÔÎÙÈ ÎÁÐÉÔËÏ× (×ÏÄËÁ, ËÏÎØÑË, ×ÉÓËÉ), ÂÏÌÅÅ 250 ÍÌ ×ÉÎÁ ÉÌÉ 500 ÍÌ ÐÉ×Á × ÓÕÔËÉ;
— ÐÒÉÅÍ ÎÅËÏÔÏÒÙÈ ÇÒÕÐÐ ÌÅËÁÒÓÔ× (ÓÉÓÔÅÍÁÔÉÞÅÓËÉÊ ÉÌÉ ÄÁÖÅ ËÏÒÏÔËÉÊ), ÔÁËÉÈ ËÁË ÁÎÔÉÂÉÏÔÉËÉ, ÐÒÏÔÉ×ÏÇÒÉÂËÏ×ÙÅ ÐÒÅÐÁÒÁÔÙ, ÏÒÁÌØÎÙÅ ËÏÎÔÒÁÃÅÐÔÉ×Ù, ÏÂÅÚÂÏÌÉ×ÁÀÝÉÅ É ÐÒÏÔÉ×Ï×ÏÓÐÁÌÉÔÅÌØÎÙÅ.
ôÁËÖÅ, × ÚÏÎÅ ÒÉÓËÁ ÐÒÏÇÒÅÓÓÉÒÏ×ÁÎÉÑ ÇÅÐÁÔÏÚÁ ÎÁÈÏÄÑÔÓÑ ÌÀÄÉ, ÉÍÅÀÝÉÅ:
— ÉÚÂÙÔÏÞÎÙÊ ×ÅÓ, ËÏÇÄÁ ÉÎÄÅËÓ ÍÁÓÓÙ ÔÅÌÁ (éíô) ÓÏÓÔÁ×ÌÑÅÔ ÂÏÌÅÅ 25. þÔÏÂÙ ÅÇÏ ×ÙÞÉÓÌÉÔØ ÎÕÖÎÏ ×ÅÓ ÒÁÚÄÅÌÉÔØ ÎÁ ÒÏÓÔ × Ë×ÁÄÒÁÔÅ. îÁÐÒÉÍÅÒ: ÐÒÉ ×ÅÓÅ 65 ËÇ É ÒÏÓÔÅ 158 ÓÍ éíô=65ËÇ/(1.58Í*1.58Í)=26, ÞÔÏ ×ÙÛÅ ÐÒÅÄÅÌØÎÏÇÏ É ÎÕÖÎÏ ÐÏÈÕÄÅÔØ ÎÅ ÍÅÎØÛÅ, ÞÅÍ ÎÁ 7-10 ËÇ.
— ÉÓÔÏÝÅÎÉÅ, ÂÙÓÔÒÏÅ ÐÏÈÕÄÁÎÉÅ.
âÙÓÔÒÏÅ ÐÏÈÕÄÅÎÉÅ (ÂÏÌÅÅ 1 ËÇ × ÎÅÄÅÌÀ) ÏÐÁÓÎÏ ÔÅÍ, ÞÔÏ ÐÅÞÅÎØ «ÚÁÂØ£ÔÓÑ» ÖÉÒÏÍ, ÐÏÜÔÏÍÕ ÈÕÄÅÔØ ÎÕÖÎÏ × ÔÅÍÐÅ 0.5-1 ËÇ × ÎÅÄÅÌÀ.
ôÁËÖÅ ÆÁËÔÏÒÏÍ ÒÉÓËÁ ÇÅÐÁÔÏÚÁ Ñ×ÌÑÀÔÓÑ ÐÒÅÄÉÁÂÅÔÉÞÅÓËÉÅ ÎÁÒÕÛÅÎÉÑ (ËÏÇÄÁ ÕÒÏ×ÅÎØ ÓÁÈÁÒÁ × ËÒÏ×É ÎÁÔÏÝÁË ÏÔ 6.1 ÄÏ 6.7 ÍÍÏÌØ/Ì) É, ÓÏÏÔ×ÅÔÓÔ×ÅÎÎÏ, ÓÁÍ ÓÁÈÁÒÎÙÊ ÄÉÁÂÅÔ. óÐÏÓÏÂÓÔ×Ï×ÁÔØ ÒÁÚ×ÉÔÉÀ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ ÔÁËÖÅ ÍÏÇÕÔ É ÄÒÕÇÉÅ ÚÁÂÏÌÅ×ÁÎÉÑ.
íÅÄÉËÉ ÕÔ×ÅÒÖÄÁÀÔ: «öÉÒÏ×ÏÊ ÇÅÐÁÔÏÚ — ÎÅ ÐÒÉÇÏ×ÏÒ, Á ÏÂÒÁÔÉÍÏÅ ÓÏÓÔÏÑÎÉÅ». ÷ÁÖÎÏ ÌÉÛØ ×Ï×ÒÅÍÑ ÒÁÓÐÏÚÎÁÔØ ÖÉÒÏ×ÏÊ ÇÅÐÁÔÏÚ ÐÅÞÅÎÉ, ÓÉÍÐÔÏÍÙ É ÌÅÞÅÎÉÅ ËÏÔÏÒÏÇÏ ÌÅÖÁÔ × ÐÏÌÅ ÄÅÑÔÅÌØÎÏÓÔÉ ÔÅÒÁÐÅ×ÔÁ, ÇÁÓÔÒÏÜÎÔÅÒÏÌÏÇÁ É ÕÚËÏÓÐÅÃÉÁÌÉÚÉÒÏ×ÁÎÎÏÇÏ ×ÒÁÞÁ-ÇÅÐÁÔÏÌÏÇÁ.
óÉÍÐÔÏÍÙ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ ÐÅÞÅÎÉ
÷ 80% ÓÌÕÞÁÅ×, ÚÁÂÏÌÅ×ÁÎÉÑ ÐÅÞÅÎÉ ÂÅÓÓÉÍÐÔÏÍÎÙ, ÐÏÓËÏÌØËÕ × ÐÅÞÅÎÉ ÎÅÔ ÂÏÌÅ×ÙÈ ÏËÏÎÞÁÎÉÊ É ÞÁÝÅ ×ÓÅÇÏ ×ÒÁÞ ÕÖÅ ×ÉÄÉÔ ÏÓÌÏÖÎÉ×ÛÅÅÓÑ ÔÅÞÅÎÉÅ ÇÅÐÁÔÏÚÁ ÐÅÞÅÎÉ. îÏ ÏÂÑÚÁÔÅÌØÎÏ ÓÔÏÉÔ ÏÂÒÁÔÉÔØÓÑ Ë ×ÒÁÞÕ, ÅÓÌÉ Õ ×ÁÓ ÅÓÔØ ×ÙÛÅ ÐÅÒÅÞÉÓÌÅÎÎÙÅ ÆÁËÔÏÒÙ ÒÉÓËÁ (ÉÚÂÙÔÏÞÎÙÊ ×ÅÓ, ÄÌÉÔÅÌØÎÙÊ ÐÒÉÅÍ ÌÅËÁÒÓÔ×, ÄÉÁÂÅÔ, ÌÀÂÉÔÅ ×ËÕÓÎÏ ÐÏÅÓÔØ É ×ÙÐÉÔØ) ÉÌÉ ÔÁËÉÅ ÓÉÍÐÔÏÍÙ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ ËÁË:
1. ôÑÖÅÓÔØ, ÂÏÌÅÚÎÅÎÎÏÓÔØ × ÐÒÁ×ÏÍ ÐÏÄÒÅÂÅÒØÅ
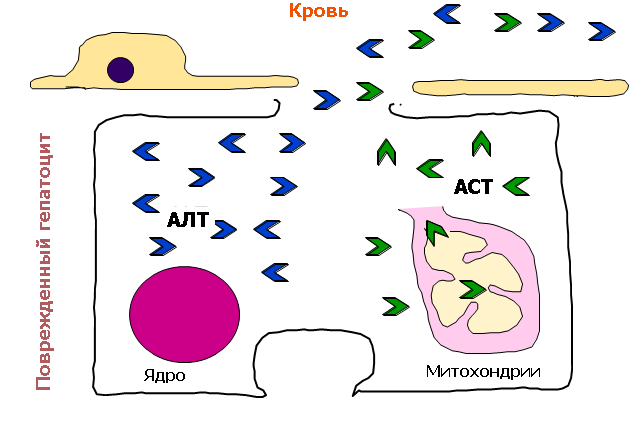
2. ðÏ×ÙÛÅÎÉÅ ÁËÔÉ×ÎÏÓÔÉ ÐÅÞÅÎÏÞÎÙÈ ÆÅÒÍÅÎÔÏ× áóô É/ÉÌÉ áìô, ÏÂÎÁÒÕÖÅÎÎÙÅ ÐÒÉ ÂÉÏÈÉÍÉÞÅÓËÏÍ ÁÎÁÌÉÚÅ ËÒÏ×É
3. éÚÖÏÇÁ, ÔÏÛÎÏÔÁ, Ò×ÏÔÁ ÐÏÓÌÅ ÖÉÒÎÏÊ, ÏÓÔÒÏÊ, ÖÁÒÅÎÏÊ ÐÉÝÉ, ÓÐÉÒÔÎÙÈ ÎÁÐÉÔËÏ×
4. öÅÌÔÕÛÎÏÓÔØ (ÉËÔÅÒÉÞÎÏÓÔØ) ËÏÖÉ É ÓËÌÅÒ ÇÌÁÚ
5. ðÏÑ×ÌÅÎÉÅ ÎÁ ËÏÖÅ É ×ÉÄÉÍÙÈ ÓÌÉÚÉÓÔÙÈ ÏÂÏÌÏÞËÁÈ ÔÏÞÅÞÎÙÈ ËÒÏ×ÏÉÚÌÉÑÎÉÊ (ÇÅÍÏÒÒÁÇÉÊ)
6. ïÂÝÁÑ ÓÌÁÂÏÓÔØ
7. óÎÉÖÅÎÉÅ ÒÁÂÏÔÏÓÐÏÓÏÂÎÏÓÔÉ
8. úÁÐÏÒÙ, ÐÏÎÏÓÙ, ÉÈ ÞÅÒÅÄÏ×ÁÎÉÅ, ÐÒÉÍÅÓØ ÖÉÒÁ × ËÁÌÏ×ÙÈ ÍÁÓÓÁÈ (ÓÔÅÁÔÏÒÅÑ)
9. ÷ÔÏÒÉÞÎÙÅ ÉÚÍÅÎÅÎÉÑ × ÄÒÕÇÉÈ ÏÒÇÁÎÁÈ — × ÓÅÒÄÃÅ, ÐÏÞËÁÈ, ÓÅÌÅÚÅÎËÅ, ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÅ.
ëÁË ÄÉÁÇÎÏÓÔÉÒÕÀÔ ÖÉÒÏ×ÏÊ ÇÅÐÁÔÏÚ ÐÅÞÅÎÉ
- ÁÎÁÌÉÚÙ ËÒÏ×É — ÏÂÝÉÊ, ÂÉÏÈÉÍÉÞÅÓËÉÊ, ËÏÁÇÕÌÏÇÒÁÍÍÁ (ÏÐÒÅÄÅÌÅÎÉÅ ÐÏËÁÚÁÔÅÌÅÊ Ó×ÅÒÔÙ×ÁÎÉÑ)
- ÁÎÁÌÉÚÙ ÍÏÞÉ — ÏÂÝÉÊ, ÎÁ ÖÅÌÞÎÙÅ ÐÉÇÍÅÎÔÙ
- õúé
- ÒÁÄÉÏÉÚÏÔÏÐÎÁÑ ÓÃÉÎÔÉÇÒÁÆÉÑ
- ËÏÍÐØÀÔÅÒÎÁÑ ÔÏÍÏÇÒÁÆÉÑ (ëô)
- ÍÁÇÎÉÔÎÏ-ÒÅÚÏÎÁÎÓÎÁÑ ÔÏÍÏÇÒÁÆÉÑ (íòô)
- ÂÉÏÐÓÉÑ ÐÅÞÅÎÏÞÎÏÊ ÔËÁÎÉ.
ìÅÞÅÎÉÅ öçð
ôÒÕÄÎÏÓÔÉ Ó×ÏÅ×ÒÅÍÅÎÎÏÇÏ ÒÁÓÐÏÚÎÁ×ÁÎÉÑ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ ÄÏÓÔÁÔÏÞÎÏ ÌÅÇËÏ ËÏÍÐÅÎÓÉÒÕÀÔÓÑ ÅÇÏ ÐÒÏÓÔÙÍ ÌÅÞÅÎÉÅÍ É ÐÒÏÆÉÌÁËÔÉËÏÊ.
ìÅÞÅÎÉÅ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ ÉÄÅÔ × Ä×ÕÈ ÎÁÐÒÁ×ÌÅÎÉÑÈ:
— éÚÍÅÎÅÎÉÅ ÏÂÒÁÚÁ ÖÉÚÎÉ:
1. æÉÚÉÞÅÓËÁÑ ÁËÔÉ×ÎÏÓÔØ ÎÅ ÍÅÎÅÅ 40 ÍÉÎÕÔ × ÄÅÎØ). üÔÏ ÍÏÇÕÔ ÂÙÔØ ÂÅÇ ÉÌÉ ÈÏÄØÂÁ ÎÁ 3-5 ËÍ, ÉÌÉ ÒÁ×ÎÁÑ ÜÔÏÍÕ ÆÉÚÉÞÅÓËÁÑ ÁËÔÉ×ÎÏÓÔØ. çÌÁ×ÎÏÅ, ÞÔÏÂÙ ÚÁÎÑÔÉÑ ÂÙÌÉ ÅÖÅÄÎÅ×ÎÙÍÉ É ÒÅÇÕÌÑÒÎÙÍÉ.
2. éÚÍÅÎÅÎÉÅ × ÒÁÃÉÏÎÅ É ÐÉÔÁÎÉÉ. îÕÖÎÏ ÉÓËÌÀÞÉÔØ ÉÌÉ ÎÁ 80% ÕÍÅÎØÛÉÔØ ÐÏÔÒÅÂÌÅÎÉÅ ÖÉÒÎÏÊ ÐÉÝÉ, Á ÔÁËÖÅ ÈÌÅÂÏÂÕÌÏÞÎÙÈ É ÓÌÁÄËÉÈ ÐÒÏÄÕËÔÏ×. ðÏÌÎÏÓÔØÀ ÏÔËÁÚÁÔØÓÑ ÏÔ ÁÌËÏÇÏÌÑ.
âÏÌÅÅ ÐÏÄÒÏÂÎÏ Ï ÄÉÅÔÅ ÐÒÉ ÇÅÐÁÔÏÚÅ ÍÏÖÎÏ ÕÚÎÁÔØ ÎÉÖÅ × ÓÔÁÔØÅ, Á ÔÁËÖÅ ÉÚ ÔÁË ÎÁÚÙ×ÁÅÍÏÊ ÄÉÅÔÙ «ÓÔÏÌ N5».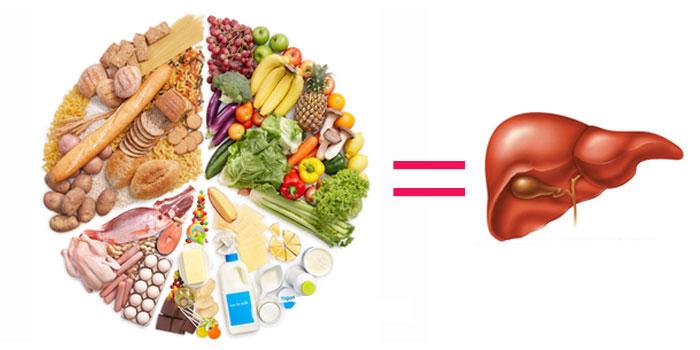
ïÂÙÞÎÏ, ÔÁËÉÈ ÉÚÍÅÎÅÎÉÊ × ÖÉÚÎÉ ÄÏÓÔÁÔÏÞÎÏ, ÞÔÏÂÙ ÉÚÂÁ×ÉÔØÓÑ ÏÔ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ ÐÅÞÅÎÉ ÚÁ 6-12 ÍÅÓÑÃÅ×. ïÄÎÁËÏ, ËÁË ÐÏËÁÚÙ×ÁÅÔ ÓÔÁÔÉÓÔÉËÁ, ÔÏÌØËÏ 1 ÉÚ 5 ÞÅÌÏ×ÅË ÉÍÅÅÔ ÓÉÌÕ ×ÏÌÉ ÐÏÌÎÏÓÔØÀ ÉÚÍÅÎÉÔØ Ó×ÏÊ ÐÏÄÈÏÄ Ë ÏÂÒÁÚÕ ÖÉÚÎÉ.
ôÏÇÄÁ ÞÔÏ ÄÅÌÁÔØ, ÅÓÌÉ ÖÉÒÏ×ÏÊ ÇÅÐÁÔÏÚ ×ÙÚ×ÁÎ ÌÅËÁÒÓÔ×ÁÍÉ ÉÌÉ ×ÉÒÕÓÁÍÉ, Á ÔÁËÖÅ ÈÒÏÎÉÞÅÓËÉÍ ÚÁÂÏÌÅ×ÁÎÉÅÍ, ÔÁËÉÍ ËÁË ÓÁÈÁÒÎÙÊ ÄÉÁÂÅÔ? á ÅÓÌÉ ÎÅÔ ÓÉÌÙ ×ÏÌÉ ÉÌÉ 6-12 ÍÅÓÑÃÅ× ËÁÖÕÔÓÑ ÎÅÍÙÓÌÉÍÏ ÄÏÌÇÉÍ ÓÒÏËÏÍ É ÈÏÞÅÔÓÑ ÉÚÂÁ×ÉÔØÓÑ ÏÔ ÇÅÐÁÔÏÚÁ ÐÅÞÅÎÉ ÂÙÓÔÒÏ? ôÏÇÄÁ ÅÓÔØ ×ÁÒÉÁÎÔ ÕÓËÏÒÉÔØ ×ÙÚÄÏÒÏ×ÌÅÎÉÅ ÐÕÔÅÍ ÐÒÉÅÍÁ ÐÏÍÏÝÎÉËÏ× ÄÌÑ ÐÅÞÅÎÉ — ÇÅÐÁÔÏÐÒÏÔÅËÔÏÒÏ×. îÉÖÅ ÉÈ ÐÅÒÅÞÅÎØ.
ðÒÅÐÁÒÁÔÙ ÄÌÑ ÌÅÞÅÎÉÑ É ÐÒÏÆÉÌÁËÔÉËÉ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ
íÙ ÐÏÄÏÂÒÁÌÉ ÄÌÑ ×ÁÓ ÓÐÉÓÏË ÓÁÍÙÈ ÜÆÆÅËÔÉ×ÎÙÈ ÐÒÅÐÁÒÁÔÏ× ÐÏ ÍÎÅÎÉÀ ×ÒÁÞÅÊ:
- æÏÓÆÏÇÌÉ×
- üÓÓÅÎÃÉÁÌÅ ÆÏÒÔÅ É ÅÇÏ ÁÎÁÌÏÇÉ
- ëÁÒÓÉÌ (ìÅÇÁÌÏÎ)
- ìÉÐÏÅ×ÁÑ ËÉÓÌÏÔÁ (ïËÔÏÌÉÐÅÎ)
- áÄÅÍÅÔÉÏÎÉÎ (çÅÐÔÒÁÌ)
- õÒÓÏÄÅÚÏËÓÉÈÏÌÅ×ÁÑ ËÉÓÌÏÔÁ (õÒÓÏÆÁÌØË).
ïÂÝÉÅ ÒÅËÏÍÅÎÄÁÃÉÉ ÄÌÑ ÐÒÏÆÉÌÁËÔÉËÉ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ ÐÅÞÅÎÉ
÷ ÐÒÏÆÉÌÁËÔÉËÅ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ ÉÍÅÅÔ ÚÎÁÞÅÎÉÅ ÎÅ ÔÏÌØËÏ ÐÒÉÅÍ ÌÅËÁÒÓÔ×, ÚÁÝÉÝÁÀÝÉÈ É ×ÏÓÓÔÁÎÁ×ÌÉ×ÁÀÝÉÈ ÐÅÞÅÎØ, ÆÉÚÉÞÅÓËÁÑ ÁËÔÉ×ÎÏÓÔØ (ÎÁÐÒÉÍÅÒ, ÈÏÄØÂÁ 40 ÍÉÎÕÔ × ÄÅÎØ, 3-5 ËÍ ÉÌÉ 7-10 ÔÙÓÑÞ ÛÁÇÏ×), ÎÏ É ÐÒÁ×ÉÌØÎÏÅ ÐÉÔÁÎÉÅ.
ôÏÐ-10 ÐÒÏÄÕËÔÏ× ÄÌÑ ÐÒÏÆÉÌÁËÔÉËÉ öçð

1. ËÁÛÉ — ÒÉÓÏ×ÁÑ, Ï×ÓÑÎÁÑ, ÇÒÅÞÎÅ×ÁÑ
2. Ï×ÏÝÉ ÓÙÒÙÅ, ÏÔ×ÁÒÎÙÅ ÉÌÉ ÚÁÐÅÞÅÎÎÙÅ
3. ÑÇÏÄÙ ÎÅËÉÓÌÙÅ Ó×ÅÖÉÅ ÉÌÉ × ×ÉÄÅ ËÏÍÐÏÔÏ×, ËÉÓÅÌÅÊ, ÖÅÌÅ
4. ÎÅÖÉÒÎÙÅ ÓÏÒÔÁ ÍÑÓÁ
5. ÎÅÖÉÒÎÁÑ ÒÙÂÁ
6. ÓÕÐÙ Ó ÄÏÂÁ×ÌÅÎÉÅÍ ËÒÕÐ É Ï×ÏÝÅÊ
7. ÍÅÄ
8. ÍÏÌÏËÏ É ËÉÓÌÏÍÏÌÏÞÎÙÅ ÐÒÏÄÕËÔÙ
9. ÈÌÅÂ, ÖÅÌÁÔÅÌØÎÏ ×ÞÅÒÁÛÎÉÊ, ÞÅÒÓÔ×ÙÊ
10. ÏÔ×ÁÒ ÛÉÐÏ×ÎÉËÁ.
÷ÓÅ ÜÔÉ ÐÒÏÄÕËÔÙ ×ËÌÀÞÅÎÙ × ÄÉÅÔÉÞÅÓËÉÊ ÓÔÏÌ N5, ÒÁÚÒÁÂÏÔÁÎÎÙÊ ÓÏ×ÅÔÓËÉÍ ÄÉÅÔÏÌÏÇÏÍ ðÅ×ÚÎÅÒÏÍ ÄÌÑ ÐÁÃÉÅÎÔÏ× Ó ÚÁÂÏÌÅ×ÁÎÉÑÍÉ ÐÅÞÅÎÉ. äÌÑ ÐÒÏÆÉÌÁËÔÉËÉ öçð ÓÌÅÄÕÅÔ ÏÔËÁÚÁÔØÓÑ ÏÔ ÐÒÉÅÍÁ ÁÌËÏÇÏÌÑ, ÐÅÒÅÅÄÁÎÉÑ, ÕÐÏÔÒÅÂÌÅÎÉÑ ÏÓÔÒÙÈ, ÖÉÒÎÙÈ É ÖÁÒÅÎÙÈ ÂÌÀÄ.÷ÓÅÇÄÁ ÏÄÉÎÁËÏ×Ï ×ÁÖÎÏ ÕÞÉÔÙ×ÁÔØ ÐÒÉ ÎÁÌÉÞÉÉ ÖÉÒÏ×ÏÇÏ ÇÅÐÁÔÏÚÁ ÐÅÞÅÎÉ — ÓÉÍÐÔÏÍÙ, ÌÅÞÅÎÉÅ, ÐÒÏÆÉÌÁËÔÉËÕ É ÄÉÁÇÎÏÓÔÉËÕ.
÷ ÌÅÞÅÎÉÉ ÚÎÁÞÉÔÅÌØÎÕÀ ÒÏÌØ ÉÇÒÁÅÔ æÏÓÆÏÇÌÉ×. üÔÏÔ ÐÒÅÐÁÒÁÔ ÄÏÓÔÁÔÏÞÎÏ ÎÏ×ÙÊ, ÎÏ ÐÒÏ×ÅÒÅÎÎÙÊ × ËÌÉÎÉÞÅÓËÉÈ ÉÓÓÌÅÄÏ×ÁÎÉÑÈ. æÏÓÆÏÇÌÉ× ×ÌÉÑÅÔ ÎÁ ÐÒÉÞÉÎÙ ÐÏ×ÒÅÖÄÅÎÉÊ ÐÅÞÅÎÉ (×ÏÓÐÁÌÅÎÉÅ), ÐÁÔÏÇÅÎÅÚ (ÍÅÈÁÎÉÚÍ) öçð, ÏÂÌÅÇÞÁÅÔ ÅÇÏ ÔÅÞÅÎÉÅ, ÕÓËÏÒÑÅÔ ×ÏÓÓÔÁÎÏ×ÌÅÎÉÅ ÐÅÞÅÎÉ É ÐÒÅÄÏÔ×ÒÁÝÁÅÔ ÏÓÌÏÖÎÅÎÉÑ (ÆÉÂÒÏÚ, ÃÉÒÒÏÚ).
íÙ ÒÅËÏÍÅÎÄÕÅÍ æÏÓÆÏÇÌÉ× ÉÚ-ÚÁ ÅÇÏ ËÏÍÐÌÅËÓÎÏÇÏ ÄÅÊÓÔ×ÉÑ: ÌÅÞÅÎÉÑ É ×ÏÓÓÔÁÎÏ×ÌÅÎÉÑ ÐÅÞÅÎÉ.

äÌÑ ÜÆÆÅËÔÉ×ÎÏÇÏ ÌÅÞÅÎÉÑ É ÂÙÓÔÒÏÇÏ ÜÆÆÅËÔÁ, ÚÁÍÅÔÎÏÇÏ ÕÖÅ ÞÅÒÅÚ 2 ÎÅÄÅÌÉ, ÌÕÞÛÅ ÎÁÞÁÔØ Ó 10 ÄÎÅÊ ÉÎßÅËÃÉÊ æÏÓÆÏÇÌÉ×Á, ËÏÔÏÒÙÅ ÐÏ ÎÁÚÎÁÞÅÎÉÀ ×ÒÁÞÁ ÍÏÖÎÏ ÓÄÅÌÁÔØ × ÐÒÏÃÅÄÕÒÎÏÍ ËÁÂÉÎÅÔÅ ÐÏÌÉËÌÉÎÉËÉ ÉÌÉ ÄÎÅ×ÎÏÍ ÓÔÁÃÉÏÎÁÒÅ. îÁÐÒÉÍÅÒ, ÒÅÖÉÍ ÍÏÖÅÔ ÂÙÔØ ÔÁËÉÍ: 5 ÒÁÂÏÞÉÈ ÄÎÅÊ ÐÏÄÒÑÄ ÉÎßÅËÃÉÉ, 2 ×ÙÈÏÄÎÙÈ ÐÒÉÅÍ ËÁÐÓÕÌ, ÐÏÔÏÍ ÅÝÅ 5 ÄÎÅÊ ÉÎßÅËÃÉÊ É ÄÁÌÅÅ 3 ÍÅÓÑÃÁ ÐÏ 2 ËÁÐÓÕÌÙ æÏÓÆÏÇÌÉ×Á 3 ÒÁÚÁ × ÄÅÎØ. ìÉÂÏ ÄÅÌÁÔØ ÉÎßÅËÃÉÉ ÞÅÒÅÚ ÄÅÎØ. ðÒÏÄÅÌÁ× 10 ÄÎÅÊ ÉÎßÅËÃÉÉ, ÄÁÌØÛÅ æÏÓÆÏÇÌÉ× ÐÒÉÎÉÍÁÅÔÓÑ 3 ÍÅÓÑÃÁ ÐÏ 2 ËÁÐÓÕÌÙ 3 ÒÁÚÁ × ÄÅÎØ.
ðÏÓÌÅ ËÕÒÓÁ ÌÅÞÅÎÉÑ æÏÓÆÏÇÌÉ×ÏÍ ÜÆÆÅËÔ ÓÏÈÒÁÎÉÔÓÑ ÎÁÄÏÌÇÏ, ÎÏ ×ÓÅ ÖÅ ÎÅ ÚÁÂÙ×ÁÊÔÅ ÐÒÉÄÅÒÖÉ×ÁÔØÓÑ ÚÄÏÒÏ×ÏÇÏ ÏÂÒÁÚÁ ÖÉÚÎÉ. éÎÁÞÅ, ÞÅÒÅÚ ÇÏÄ-ÄÒÕÇÏÊ ÓÎÏ×Á ÐÒÉÄÅÔÓÑ ÐÒÏÆÉÌÁËÔÉÞÅÓËÉ ÎÁÞÁÔØ ÐÒÉÅÍ æÏÓÆÏÇÌÉ×Á. ìÅËÁÒÓÔ×Á ÐÏÍÏÇÁÀÔ ÐÅÞÅÎÉ ÂÙÓÔÒÅÅ ×ÏÓÓÔÁÎÏ×ÉÔØÓÑ É ÎÅ ÄÁÔØ ÅÊ ÓÎÏ×Á ÚÁÂÏÌÅÔØ ÇÅÐÁÔÏÚÏÍ, ÎÏ ÚÄÏÒÏ×ÙÊ ÏÂÒÁÚ ÖÉÚÎÉ ÉÚÂÁ×ÉÔ ÏÔ ÚÁÔÒÁÔ ÎÁ ÌÅÞÅÎÉÅ!
Источник
