Внутричерепное давление отеки глаз

Общие и глазные признаки высокого внутричерепного давления (внутричерепной гипертензии)
Причинами внутричерепной гипертензии (raised intracranial pressure — RICP) могут быть объемные процессы, в том числе внутричерепные опухоли, обструкция путей циркуляции и нарушение реабсорбции цереброспинальной жидкости (cerebrospinal fluid, CSF), вызывающие гидроцефалию или синдромы псевдотумора головного мозга. Зачастую эти состояния ставят перед офтальмологами непростые клинические вопросы. Например, пациенты при первичном приеме у офтальмолога уже могут иметь симптомы повышенного внутричерепного давления и нуждаться в неотложном неврологическом обследовании; врачи других специальностей часто назначают обследование у офтальмолога при наличии или подозрении на внутричерепную гипертензию, а пациенты, получающие лечение по поводу внутричерепной гипертензии, должны находиться под пристальным наблюдением для оценки динамики зрительных функций.
а) Общие проявления внутричерепной гипертензии:
1. Головная боль. Головная боль — на момент госпитализации является наиболее частым симптомом опухоли головного мозга, вызывающей внутричерепную гипертензию. Поскольку головная боль — очень частая жалоба, она нередко является поводом для направления на обследование офтальмологом вследствие высокой вероятности внутричерепной гипертензии. Головные боли при опухолях головного мозга могут быть периодическими, неспецифическими и неотличимыми от головных болей напряжения. На наличие внутричерепной гипертензии указывают следующие особенности:
— Пациент просыпается ночью из-за головной боли, или головная боль усиливается при пробуждении.
— Головная боль, сопровождающаяся ухудшением зрения при изменении позы.
— Супратенториальные опухоли обычно вызывают лобные головные боли.
— Опухоли задней ямки обычно вызывают затылочные головные боли или боли в шее.
— Тошнота и рвота могут быть симптомами внутричерепной гипертензии (или опухолей четвертого желудочка).
Существует несколько разных механизмов развития внутричерепной гипертензии при опухолях головного мозга. Опухоль может расти очень быстро, достигать больших размеров и вызывать растяжение внутричерепных структур, обладающих болевой чувствительностью, либо вследствие прямого эффекта объемного образования, или воздействуя на микрососудистое русло и вызывая отек головного мозга. Также внутричерепная гипертензия может развиваться вследствие появления крупных опухолевых кист. Опухоли меньшего размера, особенно локализующиеся в задней ямке, могут вызывать головные боли вследствие обструкции путей циркуляции цереброспинальной жидкости и развития гидроцефалии.
Мигренозные головные боли на фоне опухолей наблюдаются редко. Опухоли затылочной области могут вызывать затылочные припадки, некоторыми особенностями напоминающие мигрень.
Внутричерепная гипертензия может вызывать постепенную деградацию когнитивных функций, периодическую сонливость, и, в конечном итоге, кому. Прогрессирующее вклинение средней части височной доли в намет мозжечка вызывает ипсилатеральный паралич третьей пары нервов; вклинение миндалин мозжечка в foramen magnum приводит к развитию комы и к смерти.
2. Неофтальмологические признаки внутричерепной гипертензии. У младенцев и маленьких детей патология может манифестировать неспецифическими симптомами, такими как плохой аппетит, колебания настроения, заторможенность, раздражительность и вялость. Другие симптомы включают в себя медленный набор веса, нарушения поведения, сонливость, ригидность мышц и судорожные припадки. При физикальном обследовании могут отмечаться выбухание родничков, быстрое увеличение окружности головы и расширение вен волосистой части кожи головы. У детей постарше и подростков патологические проявления могут ограничиваться глазной симптоматикой.
б) Глазные проявления внутричерепной гипертензии:
1. Зрачки. Исследование зрачков при помощи источника яркого света помогает исключить частичный паралич третьей пары нервов и отсутствие реакций зрачков на свет с сохранением реакций на конвергенцию и аккомодацию при претектальном синдроме.
2. Движения глаз. Изменения могут включать в себя надъядерные параличи взора вверх и вниз при претектальных синдромах, параличи горизонтального взора и нистагм при объемных образованиях задней ямки и косую девиацию при претектальном синдроме. Изолированные инфрануклеарные параличи черепных нервов при повышении давления могут вводить в заблуждение относительно локализации поражения, особенно параличи шестого или четвертого нервов; паралич третьего нерва развивается при вклинении крючка гиппокампа. Содружественная эзотропия у детей с большим отклонением при взгляде вдаль, чем вблизи, может наблюдаться при поражениях центральной нервной системы.
Опухоли, поражающие передние зрительные пути (например глиома зрительных путей или краниофарингиома), могут манифестировать сенсорной девиацией одного глаза вследствие выраженного ухудшения зрения и атрофии зрительного нерва вызванных внутричерепной гипертензией.
3. Офтальмоскопия. Следует очень внимательно осматривать глазное дно, особенно при наличии затрудняющих офтальмоскопию факторов пациентов с выраженными аномалиями рефракции и при погруженных в ткань диска друзах ДЗН.
4. Зрительные функции. Острый застой диска зрительного нерва обычно не сопровождается ухудшением зрения (за исключением увеличения слепого пятна), но с развитием вторичной атрофии возникают периферические дефекты полей зрения с сохранением остроты центрального зрения. Острота зрения снижается только после развития обширных дефектов поля зрения; обычно эти изменения необратимы. Обязательным является контроль полей зрения, наблюдения только динамики отека ДЗН недостаточно.
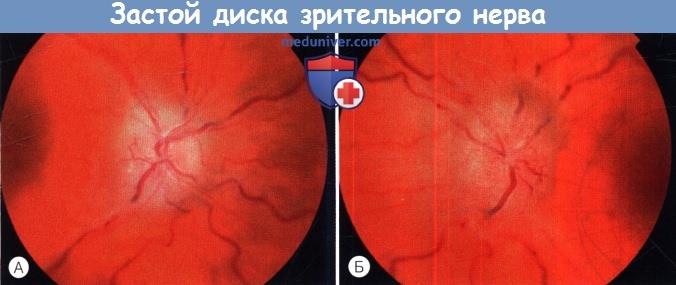
Глазное дно правого и левого глаза, развитой застой диска зрительного нерва.
Учебное видео — анатомии ликворной системы и желудочков головного мозга
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
— Также рекомендуем «Гидроцефалия и шунты при внутричерепной гипертензии»
Оглавление темы «Внутричерепная гипертензия.»:
- Общие и глазные признаки высокого внутричерепного давления (внутричерепной гипертензии)
- Гидроцефалия и шунты при внутричерепной гипертензии
Источник
Практически каждый когда-нибудь ощущал легкое головокружение, головную боль, временную нечеткость зрения. Эти симптомы быстро исчезали, и мало кто считал их проявлениями повышения внутричерепного давления. Превышение нормы ВЧД может свидетельствовать о нарушении структуры или функционирования тканей головного мозга из-за опухоли, гематомы, кровоизлияния, гидроцефалии.
Интенсивность давления цереброспинальной жидкости на ткани головного мозга определяется, как внутричерепное давление. Его норма – 100-151 мм водного столба или 10-17 мм рт.ст.
Содержание:
- Причины повышенного внутричерепного давления
- Симптомы, указывающие на внутричерепное давление
- Как определить внутричерепное давления у ребенка?
- Диагностика внутричерепного давления
- Осложнения и последствия
- Лечение внутричерепного давления
- Факты и мифы о повышенном внутричерепном давлении
Причины повышенного внутричерепного давления
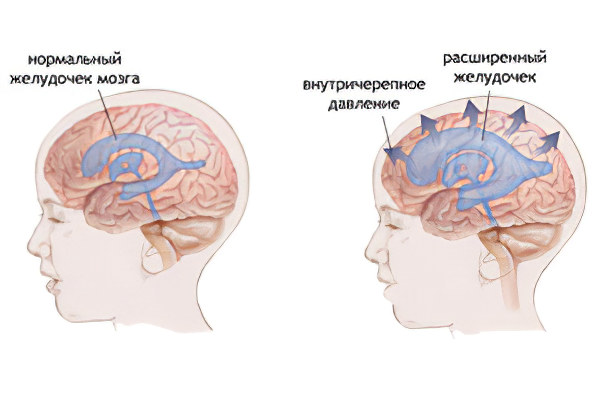
Заболевания и состояния, провоцирующие повышение ВЧД:
Отек или воспаление тканей головного мозга, ведущие к увеличению его объема;
Гидроцефалия — образование большого количества цереброспинальной жидкости;
Опухоль, гематома, инородное тело в тканях головного мозга;
Расширение сосудов мозга, увеличение объема циркулирующей в них крови, как следствие отравления или интоксикации.
Заболевания, в клиническую картину которых входит превышение уровня внутричерепного давления:
Черепно-мозговая травма;
Воспаление оболочек мозга, сопровождающее нейроинфекции;
Нарушение мозгового кровообращения в результате инсульта;
Интоксикации ядовитыми газами, метанолом, этиловым спиртом, солями тяжелых металлов;
Гидроцефалия;
Опухоль мозгового вещества, оболочек головного мозга, гематомы;
Синдром денди-уокера, арнольда-киари;
Внутричерепная гипертензия доброкачественного характера.
Если внутричерепное давление диагностировано у детей до года, в 9 случаев из 10 его причиной является родовая травма.
Симптомы, указывающие на внутричерепное давление

Клиническая картина ВЧД отличается многообразием симптомов, различающихся у взрослых и детей.
Характерные признаки повышенного внутричерепного давления:
Давящая и распирающая головная боль высокой интенсивности, возникающая после ночного сна, место ее локализации – лоб, виски, затылок;
Тошнота и рвота;
Сонливость;
Скачки ад;
Нарушения когнитивных функций (внимания, памяти, мышления);
Гипергидроз;
Брадикардия;
Нарушение остроты зрения, ведущее к слепоте.
В отличие от детей, у большинства взрослых пациентов симптомы повышенного ВЧД развиваются постепенно. Основной признак – головная боль.
Ее параметры:
Время появления – после ночного сна, связано с повышением давления после длительного нахождения в горизонтальном положении;
Характер – давящая, пульсирующая, распирающая;
Что провоцирует появление боли – кашель, чихание, приложение минимальных физических усилий, длительное пребывание в горизонтальном положении;
Сопутствующие проявления – головокружение, тошнота и рвота;
Характерная особенность – боль невозможно снять обезболивающими препаратами.
Проявления синдрома вегетативной дисфункции, сопровождающего повышение давления:
Чередование запора и диареи;
Сердечные боли;
Колебания ад, частоты пульса;
Гиперсаливация (повышенное слюноотделение);
Влажность ладоней и подошв ног;
Ощущение удушья;
Чувство страха, тревоги;
повышенная раздражительность;
Апатия и сонливость.
Реже больной испытывает сочетание повышенного ВЧД с симптомами инсульта, повышающего риск летального исхода:
Потеря сознания, развитие комы;
Расстройство речи;
Шаткая походка, головокружение;
Снижение силы рук и ног;
Недержание мочи и кала;
Сильная рвота;
Нарушение функционирования дыхательной и сердечнососудистой системы.
Что делать, если вы нашли у себя признаки повышенного внутричерепного давления?
Алгоритм действий больного, страдающего от ВЧД:
Привести свое внутреннее состояние в норму, помня, что на современном уровне развития медицины можно даже при повышенном внутричерепном давлении сохранить привычное качество жизни.
Получить консультацию невролога, пройти необходимые диагностические мероприятия (МРТ, УЗИ головного мозга, рентгеновское исследование, консультация офтальмолога).
Соблюдение выбранной врачом схемы лечения (диета, прием препаратов). Если требуется оперативное лечение, нужно на него решиться во избежание летального исхода.
Как определить внутричерепное давления у ребенка?

Превышение нормы ВЧД у новорожденных провоцирует серьезные осложнения состояния здоровья ребенка. Своевременно диагностированные симптомы заболевания помогут выбрать верную тактику лечения.
Симптомы, указывающие на повышение внутричерепного давления у детей:
Пульсация родничков, их выбухание над поверхностью черепа;
Расхождение костей черепа ребенка;
Нарушение поведения – капризы, беспокойное поведение или заторможенность и сонливость;
Дрожание подбородка;
Фонтанирующая рвота, не приносящая облегчения состояния, частые срыгивания;
Нарушение зрения, косоглазие, ограниченный диапазон движений глазных яблок;
Увеличение объема черепа;
Нарушения сознания, вплоть до его полной потери, развитие комы;
Судороги;
Нарушение движений конечностей.
Клиническая картина внутричерепного давления развивается по двум вариантам:
Постепенное развитие заболевания;
Внезапное появление симптомов ВЧД, нарушение сознания, развитие комы.
Во втором случае исключительно велика вероятность летального исхода, она превышает 90%.
Диагностика внутричерепного давления
Измерение уровня ВЧД осуществляется несколькими способами:
Исследование функционирования головного мозга при помощи КТ или МРТ;
Введение катетера, присоединенного к манометру, в ткани спинного или головного мозга;
УЗИ головного мозга, у детей до 1 года – нейросонография (УЗИ через теменной родничок);
Эхоэнцефалография;
Исследование глазного дна с диагностированием отека диска зрительного нерва.
Выбор метода измерения внутричерепного давления зависит от возраста пациента и особенностей заболевания. Диагностирование ВЧД у детей до года проводят с помощью эхоэнцефалографии и нейросонографии. Больным с симптомами острого мозгового кровообращения назначают МРТ, исследование состояния глазного дна врачом-офтальмологом.
Осложнения и последствия
Отсутствие медицинской помощи при внезапном повышении внутричерепного давления может угрожать жизни больного, стать причиной смерти.
Другие осложнения, возникающие при высоком внутричерепном давлении:
Возникновение эпилептического синдрома;
Снижение зрения до полной слепоты;
Нарушения психики, интеллекта, когнитивных функций;
Нарушение дыхания, расстройство сознания из-за ущемления мозжечка;
Ишемический, геморрагический инсульт.
Лечение внутричерепного давления

После проведения диагностического обследования и уточнения причины заболевания врач назначает схему лечения.
Первый этап – устранение причины повышения внутричерепного давления
Удаление опухоли, аневризмы, гематомы в экстренном порядке;
Создание искусственного пути для оттока цереброспинальной жидкости при гидроцефалии – операция шунтирования.
Второй этап – консервативное лечение с применением лекарственных препаратов.
Основные фармацевтические группы, применяемые для коррекции ВЧД:
Осмотические диуретики – Маннитол, Глицерол, нормализующие объем ликвора;
Петлевые диуретики – Фуросемид;
Гормональные препараты;
Диакарб;
Нейропротекторы – Глицин.
Третий этап – манипуляции по медицинским показаниям для снижения объема цереброспинальной жидкости:
Декомпрессионная краниотомия;
Вентрикулярная пункция.
Четвертый этап – диетотерапия для ограничения жидкости и соли в организме.
Пятый этап – дополнительные методы для компенсации повышенного ВЧД:
Мануальная терапия;
Гипервентиляция;
Контролируемая гипотензия;
Гипербарическая оксигенация.
Вполне возможно, что некорректно проведенное лечение приведет к чрезмерному снижению внутричерепного давления.
Симптомы:
Слабость;
Сонливость;
Головокружение;
Головная боль, усиливающая при движениях головы;
Тошнота, рвота
Лечение повышенного внутричерепного давления всегда проводится в комплексе.
Факты и мифы о повышенном внутричерепном давлении

Миф первый – повышенное внутричерепное давление с возрастом компенсируется без лечения. Это не верно, так как постоянное длительное давление ликвора на структуры головного мозга приводит к развитию тяжелых осложнений.
Миф второй – внутричерепную гипертензию, симптомом которой является повышение ВЧД, вылечить невозможно. Большой выбор препаратов и хирургических метолов лечения приводит к окончательному устранению причины, вызвавшей повышение внутричерепного давления.
Миф третий – склонность к повышению ВЧД передается по наследству. Ни одно исследование не подтверждает генетическую связь между этими факторами.
Миф четвертый – дети, страдающие от повышенного внутричерепного давления, обязательно умственно неполноценны, имеют низкий уровень IQ. Это нелепое заблуждение.
Миф пятый – для нормализации уровня внутричерепного давления достаточно принимать нужные лекарства. Неверно, так как в отдельных случаях невозможно обойтись без хирургического вмешательства.
Факты:
Гидроцефалия – основная причина повышения внутричерепного давления у детей раннего возраста;
Частота возникновения идиопатической внутричерепной гипертензии – 1-2 случая на 10 тысяч человек.
Проблемами внутричерепной гипертензии в мире занимается несколько десятков крупных медицинских ассоциаций.
Детский невролог во время амбулаторного приема констатирует повышение ВЧД у каждого десятого пациента;
Около 100 млн человек в мире страдает от повышенного внутричерепного давления.
На нормализацию ВЧД не оказывают никакого влияния ни гомеопатические, ни растительные препараты.
Больные с компенсированным внутричерепным давлением должны не менее одного раза в 2 года проходить обследование у лечащего врача для профилактики рецидивов.
Несмотря на то, что проблеме повышенного внутричерепного давления не менее 200 лет, этот вопрос до сих пор до конца не изучен, ученые ведут исследования.

Автор статьи: Соков Андрей Владимирович | Невролог
Образование:
В 2005 году пройдена интернатура в в Первом Московском государственном медицинском университете имени И. М. Сеченова и получен диплом по специальности «Неврология». В 2009 году окончена аспирантура по специальности «Нервные болезни».
Наши авторы
Источник
Внутричерепное давление: что это такое и как определяется
Внутричерепное давление (ВЧД) – количественная характеристика, показывающая силу воздействия ликвора на мозговые ткани. В норме у взрослого человека его величина колеблется от 150 до 190 мл вод. ст. (7-16 мм рт. ст.).
Благодаря системе сложных механизмов и взаиморазмещения объемных составляющих (ликвора, крови и тканей), внутричерепное давление остается стабильным.

Уровень ВЧД зависит от:
- объема тканей внутри черепа;
- тонуса артериолярных и венозных сосудистых стенок;
- скорости церебрального кровотока;
- продукции и резорбции ликвора.
ВЧД измеряют также неинвазивными методами (определяют приблизительную величину):
- осмотр глазного дна (отек диска зрительного нерва, запустевание артериол);
- транскраниальная доплерография;
- реоэнцефалография (РЕГ);
- МРТ, КТ.
Инвазивные способы измерения ВЧД дают точные показатели, но требуют хирургических манипуляций в стационаре:
- люмбальная пункция (по давлению спинномозговой жидкости определяют внутричерепное);
- интравентрикулярный катетер;
- постановка эпидурального датчика (микросенсорного, фиброоптического, пневматического);
Для детей также применяют:
- нейросонографию (НСГ);
- эхоэнцефалоскопию.
Эти методики проводят до закрытия обеих темечек (сращения всех черепных швов).
Симптомы и признаки нарушений
Внутричерепная гипертензия (ВЧГ) – неспецифический синдром, причина которого рост давления в интракраниальной полости, сжимание мозговых тканей, их смещение относительно нормального расположения.
ВЧГ – не окончательный диагноз! Это только неспецифический признак развития опасного заболевания.
Когда уровень интракраниального давления превышает 20 мм рт. ст., просвет сосудов сужается и нарушается мозговой кровоток, его перфузия, развивается вторичная церебральная ишемия с повреждением функции ЦНС и жизненно важных органов.
Повышается ВЧД постепенно, поскольку на первых этапах включаются механизмы компенсации, которые временно удерживают внутричерепное давление в диапазоне нормальных величин.
При объемных процессах в черепной коробке начальная защитная реакция – вытеснение венозной крови из синусов, далее – темпы выработки ЦСЖ в интракраниальной полости замедляются, она выдавливается из желудочков и подпаутинных пространств. С течением времени постепенно уменьшается и масса мозговой ткани (вначале за счет снижения количества внутриклеточной жидкости, затем – атрофии).
Чем медленней растет объемный процесс, тем дольше не будут проявляться симптомы повышения ВЧД.
В какой-то момент компенсаторные механизмы перестают справляться и ВЧД прогрессивно увеличивается за счет роста:
- внутрижелудочкового давления ЦСЖ;
- объема межклеточной жидкости;
- люмбального спинномозгового давления.
Из-за ухудшения венозного оттока, кровь прогрессивно накапливается в синусах, что еще больше повышает ВЧД. Без радикального вмешательства в этот замкнутый круг изменения становятся необратимыми и приводят к смерти пациента.
При ВЧГ в первую очередь нарушается кровоснабжение тканей головного мозга.
Церебральная перфузия остается неизменной даже при выраженных колебаниях систолического артериального давления благодаря механизмам ауторегуляции:
- Миогенной – с помощью собственных гладкомышечных волокон сосудистой стенки. Работает при перепадах систолического АД в пределах 80-180 мм рт. ст.
- Сужение вызывают адреналин, ангиотензин-II, серотонин, простагландины Е, брадикинин.
- Расширение – ацетилхолин, гистамин, оксид азота (NO), аденозин, ГАМК.
- Гуморальной – посредством влияния вазоактивных веществ на мышечную оболочку артериол.
- Метаболической – увеличение показателей перфузии при росте концентрации СО2 в крови (на каждый миллиметр скорость кровотока изменяется на 6%).
- Высокое напряжение СО2 (гиперкапния) вызывает вазодилатацию.
- Снижение (гипокапния) – сужение сосудов.
Мозговая ткань крайне чувствительна к изменениям перфузии (объема и скорости прохождения крови через органы) и характеризуется рядом особенностей:
- Основной субстрат энергетического обмена – глюкоза, которая расщепляется преимущественно в присутствии кислорода.
- Большая интенсивность потребления О2. В состоянии покоя мозг перерабатывает около 20% всего кислорода, который поступает в организм. Причем нейроны поглощают его в шесть-семь раз интенсивней чем остальные ткани.
- Крайняя чувствительность к ограничению энергетического обеспечения. Снижение потребления кислорода даже на 18% ниже базового вызывает обморок.
Признаки повышенного внутричерепного давления у взрослых:
| Причина | Проявления | Симптомы |
|---|---|---|
| Нарушение церебрального кровотока | Нарушение венозного оттока с интракраниальной полости. | Распирающая цефалгия, которая постепенно нарастает и усиливается в положении лежа, с запрокинутой и наклоненной головой, сопровождается гулом или звоном в ушах. Многократная рвота. Невозможность опускать голову или долго находиться в лежачем положении. |
| Застойные явления в глазном дне | Прогрессивная атрофия зрительного нерва, запустевание артериол на поверхности сетчатки, кровоизлияния. | Прогрессивное затуманивание, сужение полей зрения, полная слепота (зачастую на этой стадии приступы цефалгии уже исчезают). |
| Нарушение метаболизма головного мозга (ишемия) | Заторможенность реакций, оглушенность, снижение умственной работоспособности, ослабление памяти, сонливость, головокружение, обмороки. Психические отклонения: агрессия, болтливость, неконтролируемое поведение, легкомыслие, галлюцинации. Онемение частей тела. | |
| Сдавление структур, регулирующих функции жизненно важных органов | Тахи- или брадикардия, изменение скорости, амплитуды и частоты дыхания, судорожные припадки. | |
| Длительное давление на кости черепа | Признаки на рентгенограмме (пальцевые вмятины, сосудистые борозды, деформация турецкого седла), расширение диплоидических каналов. | У младенцев – изменение формы мозговой части черепа. |
Состояние внутричерепной гипотензии характеризуется снижением ВЧД менее 100 мл вод. ст. Причины такого явления: нарушение функционирования сосудистых сплетений, продуцирующих ликвор, или ускоренный отток цереброспинальной жидкости за пределы субарахноидального пространства.
Снижение ВЧД сопровождает различные ЧМТ, коматозные состояния, послеоперационные осложнения от удаления спинномозговой грыжи, возникновение ликворных свищей, в первые 48 часов после люмбальной пункции.
Внутричерепная гипотензия характеризуется:
- цефалгией умеренной степени в затылке и темени;
- иногда с тошнотой, головокружением при резком изменении положения в пространстве;
- низким артериальным давлением, тахикардией;
- слабостью, заторможенностью, высокой лабильностью вегетативных реакций.
Отличия у женщин
У пациенток женского пола часто встречается так называемая «доброкачественная (идиопатическая) внутричерепная гипертензия» (ДВЧГ). Это симптомокомплекс, который характеризуется:
- симптомами повышения ВЧД (вплоть до зрительных нарушений);
- при люмбальной пункции давление ликвора превышает 200 мл вод. ст.;
- цереброспинальная жидкость с нормальным клеточным и электролитным составами;
- нет очаговых неврологических нарушений;
- желудочковая система стандартного вида, иногда незначительно расширена;
- по результатам МРТ, ЕЕГ, ангиографии нет органических заболеваний головного мозга;
- при выраженной ВЧГ у пациента сохраняется сознание;
- зачастую сопутствуют патологии нейроэндокринной регуляции (гипоталамическое ожирение, нарушение менструального цикла);
- исключены все другие причины внутричерепной гипертензии.
Провоцирующие факторы такого вида гипертензии на сегодня еще не изучены, но развитие синдрома ДВГД связывают со множеством патологических процессов:
- ожирением II-III степени;
- гипертонией в период беременности;
- нарушениями менструального цикла;
- поздними гестозами беременных, преэклампсией;
- снижением функции паращитовидных желез;
- болезнью Аддисона-Биммера;
- недостатком витамина С;
- декомпенсированным сахарным диабетом, кетоацидозом;
- приемом лекарств («Ретинол», «Тетрациклин», пероральные контрацептивы, глюкокортикостероиды, психотропные вещества);
- хронической почечной недостаточностью в продвинутой стадии;
- железодефицитной анемией, лейкозом;
- аутоиммунными состояниями.
Основной симптом ДВЧГ – головная боль, интенсивность ее варьируется в течение суток. Это генерализированная, с пиком выраженности в утреннее время, цефалгия, которая усиливается при натуживании, кашле. Следующий признак – зрительные нарушения, идентичные другим видам ВЧГ.
Во время приступа головной боли происходит кратковременное затуманивание, сужение полей зрения, диплопия, увеличение площади слепого пятна.
ДВЧГ проходит самостоятельно у большинства пациентов, но имеет тенденцию к хронизации или рецидиву в 40% случаев.
На протяжении двух лет такие пациенты должны регулярно проходить осмотр невролога и МРТ головного мозга для дифференциальной диагностики с органической патологией.
Тем не менее последствия долгосрочного повышения ВЧД могут быть катастрофичными для зрения – от небольшого снижения остроты или сужения полей до полной слепоты при атрофии зрительного нерва.
Диагностика
Степень ВЧГ в зависимости от величины интракраниального давления делится на:
- Норма (3-15 мм рт. ст.).
- Слабая (16-20 мм рт. ст.).
- Средняя (21-30 мм рт. ст.).
- Выраженная (31-40 мм рт. ст.).
- Сильно выраженная (выше 41 мм рт. ст.).

Внутричерепная гипертензия развивается вследствие:
- Формирования дополнительных объемов.
- Новообразования.
- Кровоизлияния (гематомы).
- Абсцессов.
- Аневризмы.
- Кист (паразитарных, постинфекционных), вентрикулита.
- Отека головного мозга, вызванного инфекцией, аутоиммунными, эндокринными, обменными заболеваниями.
- Усиления выработки цереброспинальной жидкости.
- Воспалительных заболеваний (менингита, энцефалита).
- Эндотелиальных опухолей (эпиндимомы, папилломы сосудистого сплетения).
- Нарушения всасывания и эвакуации ЦСЖ из желудочковой системы при окклюзии ее различных отделов.
- Опухолей, кистозных образований.
- Тромбоза.
- Спаечного процесса.
- Болезней накопления (Нимана-Пика).
- Нарушения оттока крови из полости черепа.
- Сдавливания вен из-за краниостеноза.
- Остеохондроза участка С3-С7.
- Последствий ЧМТ, менингита, метастатического поражения оболочек головного мозга.
Ориентировочный объем диагностических мер для пациента с ВЧГ:
- осмотр невролога;
- МРТ ил КТ головного мозга;
- консультация офтальмолога;
- периметрия;
- снимок глазного дна;
- осмотр нейрохирурга;
- люмбальная пункция;
- электроэнцефалография;
- ангиография сосудов головы;
- анализ цереброспинальной жидкости;
- общеклинические исследования крови, мочи, биохимия;
- УЗИ органов брюшной полости, малого таза, почек;
- рентгенография органов грудной клетки;
- при необходимости осмотр терапевта, кардиолога, эндокринолога;
- по показаниям – позитронно-эмиссионная томография.
Лечение
Оптимальное лечение ВЧГ – устранение первопричины повышения внутричерепного давления.
| Заболевание, вызвавшее повышение ВЧД | Метод лечения |
|---|---|
| Опухоли, метастатическое поражение | Комплексная химио- и лучевая терапия, радикальное удаление новообразования. При быстрой прогрессии ВЧГ – повторные люмбальные пункции и ликворошунтирующие операции. |
| Интракраниальные гематомы, абсцессы | Трепанация черепа, дренирование. Антибиотикотерапия. |
| Паразитарные кисты | Хирургическое удаление, противопаразитарные препараты. |
| Менингит, энцефалит | Введение антибиотиков, люмбальные пункции для санации ликвора, симптоматическая терапия. |
| Тромбоз вен и синусов головного мозга | Хирургическое удаление сгустков, тромболитическая терапия, антикоагулянты. |
| Краниостеноз, последствия ЧМТ, спаечный процесс | Хирургическая коррекция. |
Пациенту рекомендуют соблюдать здоровый образ жизни:
- почаще бывать на свежем воздухе (неспешные прогулки насытят мозг кислородом и улучшат кровообращение);
- рационально питаться;
- спать с поднятым головным концом;
- избегать садово-полевых работ с наклоном туловища и пребыванием на открытом солнце;
- отказаться от табака и алкогольных напитков;
- воздерживаться от посещения сауны, принятия горячих ванн;
- удерживаться от вождения автомобиля и управления сложными приборами.
Традиционная медицина
На ранних стадиях, при медленно прогрессирующем ВЧГ, доброкачественной гипертензии возможно медикаментозное лечение повышения внутричерепного давления в домашних условиях. Такой вид терапии способен лишь на некоторое время снимать симптомы, но не устранять причину.
Пациенту с ВЧГ рекомендуют ограничить потребление соли (до 6 г) и жидкости (менее 30 мл/кг/сутки), кофе, придерживаться диеты №10 по Певзнеру.
Основная группа препаратов – мочегонные:
- Петлевые – «Фуросемид» 160-320 мг/сутки, «Трифас» 10-20 мг/сутки;
- «Ацетазоламид» («Диакарб») по 125-250 мг 2 р/сутки вместе с таблетками «Аспаркам» или «Панангин».
- Осмотические (используют в условиях стационара) – «Маннитол» по 0,25-1 г/кг внутривенно капельно в течение часа.
При недостаточном эффекте – глюкокортикостероиды («Дексаметазон» по 12 мг/сутки).
Отсутствие положительной динамики от медикаментозной терапии на протяжении восьми недель – показание к хирургической коррекции.
Виды операций при ВЧГ:
- Периодические люмбальные пункции (временная мера).
- Шунтирующие процедуры (создание искусственного оттока ЦСЖ в брюшную полость или сердце).
Народные средства
Только доктор анализирует все симптомы, проводит нужные диагностические мероприятия и назначает оптимальное лечение.
Фитотерапевтические средства быстро снижают ВЧД, но как самостоятельное лечение неэффективны.
Традиционная медицина рассматривает народные средства как вспомогательные, которые несколько ослабляют симптомы и улучшают самочувствие пациента.
Перед употреблением любых трав нужно убедиться в том, что на них нет аллергии.
Растительные средства, выводящие жидкость, снижающие отек головного мозга:
- береза;
- брусника;
- зверобой;
- почечный чай;
- материнка обыкновенная;
- земляника;
- лаванда;
- хвощ полевой;
- шелковица;
- лимон и чеснок;
- подорожник;
- крапива;
- пустырник.
Их комбинируют и готовят различными способами – запаривают, делают настойки или отвар. Главное условие – неукоснительно следовать инструкции на упаковке и не превышать дозу.
Быстрого эффекта такого лечения не ожидают. Ощутимые изменения от фитотерапии возникают не ранее чем через три недели приема травяных сборов.
Особенности у детей и подростков
У детей основная причина повышения ВЧД – гидроцефалия (чрезмерное скопление ликвора в интракраниальной полости, которое проявляется расширением путей эвакуации цереброспинальной жидкости, ликворной гипертензией и снижением массы мозговой ткани).
Главные причины гидроцефалии у новорожденных:
- Врожденные дефекты развития ЦНС.
- Перенесенные внутриутробные инфекции.
- Родовая травма, глубокая недоношенность.
- Врожденные опухоли и мальформации, доброкачествен?
