Венозное полнокровие и отек легких
Патологическая анатомия
Конспект лекций. Минск: Международный государственный экологический университет имени А. Д. Сахарова, 2009.
5.1. Общие нарушения кровообращения
5.1.2. Общее венозное полнокровие (hyperaemia universalis venosa)
Общее венозное полнокровие — один из самых частых типов общих нарушений
кровообращения и является клинико-морфологическим проявлением сердечной
или легочно-сердечной недостаточности.
Патофизиологическая и патоморфологическая сущность
общего венозного полнокровия состоит в перераспределении объема крови в
общем круге кровообращения с накоплением ее в венозной части большого
круга кровообращения (полых венах, а иногда — и в сосудах легких) и уменьшением
в артериальной части.
В механизме развития (то есть, в патогенезе) общего
венозного полнокровия играют роль следующие три основных фактора:
1. Нарушение деятельности сердца, обозначаемое как
сердечная недостаточность, причинами которой могут быть:
—приобретенные
и врожденные пороки сердца;
—воспалительные заболевания сердца — перикардиты, миокардиты, эндокардиты;
—кардиосклероз различной этиологии (атеросклеротический, постинфарктный и др.);
—инфаркт миокарда и др.
2. Легочные заболевания, сопровождающиеся уменьшением
объема малого круга кровообращения:
—эмфизема
легких;
—хроническая неспецифическая пневмония;
—пневмосклероз различной этиологии;
—пневмокониозы (пылевые заболевания легких) и др.
3. Повреждения грудной клетки, плевры и диафрагмы,
сопровождающиеся нарушением присасывающей функции грудной клетки:
—плевриты
(в том числе адгезивный);
—пневмоторакс;
—деформации грудной клетки и позвоночника.
Общее венозное полнокровие может быть по
клиническому течению острым и хроническим.
Острое общее венозное полнокровие является проявлением синдрома острой сердечной
недостаточности и гипоксии (асфиксии). Причиной его могут быть инфаркт
миокарда; острый миокардит; острый экссудативный плеврит с избыточным
накоплением плеврального выпота, сдавливающего легкие; высокое стояние
диафрагмы (при перитоните), ограничивающее дыхание; тромбоэмболия легочной артерии;
пневмоторакс; все виды асфиксии.
В результате гипоксии повреждается
гистогематический барьер и резко повышается проницаемость капилляров. В тканях
наблюдаются венозный застой, плазматическое пропитывание (плазморрагия), отек,
стазы в капиллярах и множественные диапедезные кровоизлияния. В паренхиматозных
органах появляются дистрофические и некротические изменения. Наиболее
характерные морфологические изменения при остром общем венозном полнокровии
развиваются в легких и в печени.
Причиной венозного полнокровия легких является
левожелудочковая сердечная недостаточность. Острое венозное полнокровие
вызывает расширение альвеолярных капилляров, которое сопровождается
транссудацией жидкости в альвеолы (отек легких). Также могут
возникнуть внутриальвеолярные кровоизлияния.
Правожелудочковая сердечная недостаточность вызывает
застой в большом круге кровообращения. При этом в печени наблюдается расширение
центральных печеночных вен и застой в синусоидах в центральной части печеночной
дольки. Эти застойные, красные центральные области чередуются с нормальной,
более бледной, тканью в периферических зонах и создают своеобразный рисунок,
напоминающий мускатный орех (так называемая «мускатная печень»). В
печени в связи с особенностями архитектоники печеночной дольки и ее
кровообращения при остром венозном полнокровии появляются центролобулярные
кровоизлияния и некрозы.
Хроническое общее венозное полнокровие развивается при синдроме хронической сердечной
(сердечно-сосудистой) или легочно-сердечной недостаточности. Причинами
его являются пороки сердца, хроническая ишемическая болезнь, хронический
миокардит, кардиомиопатии, эмфизема легких, пневмосклероз различного
происхождения (цирротические формы туберкулеза легких, хроническая пневмония,
пневмокониоз), искривления позвоночника (горб или гиббус в различных вариантах
— сколиоз, кифоз, лордоз), заращение или облитерация плевральных полостей
спайками при слипчивом плеврите и др.
Клинико-морфологические проявления хронического общего
венозного полнокровия.
При внешнем осмотре больного, как с острым, так и с
хроническим общим венозным полнокровием, обращает на себя внимание синюшная
окраска кожи (цианоз), поскольку вены кожи и подкожной клетчатки
расширены и переполнены кровью. Через полупрозрачный слой эпидермиса
темно-красный цвет венозной крови приобретает синюшный оттенок. У человека
самый большой объем крови депонируется в подкожной клетчатке и венах нижних
конечностей. Кожа, особенно нижних конечностей, становится холодной, синюха или
цианоз хорошо заметны на лице в области носа, мочек ушей, губ, а также на руках
и ногах: в области ногтевого ложа, кончиков пальцев. Синюха выступающих частей
тела называется акроцианоз.
Выражен отек (oedema) дермы и подкожной
клетчатки, вследствие того, что лимфатические сосуды также расширены и
переполнены лимфой. Отечная жидкость называется транссудат
(транссудация — просачивание) и содержит небольшое количество электролитов,
менее 2% белка и единичные форменные элементы крови и лимфы. В серозных
полостях находят избыточное скопление жидкости, называемое полостными отеками
или водянкой полостей. Водянка брюшной полости носит название асцит.
Водянка плевральных полостей — гидроторакс, водянка полости
околосердечной сорочки — гидроперикардиум. Отек подкожной жировой
клетчатки всего тела в сочетании с водянкой полостей называется анасарка.
Серозные, мозговые оболочки и слизистые синюшные.
Органы и ткани при венозном полнокровии увеличиваются
в объеме, становятся синюшными вследствие повышенного содержания
восстановленного гемоглобина и плотными из-за сопутствующего нарушения
лимфообращения и отека, а позже — из-за разрастания соединительной ткани.
Особый вид при общем венозном полнокровии имеют печень
и легкие.
Печень при хроническом венозном застое увеличивается,
плотная, ее края закруглены, поверхность разреза пестрая, серо-желтая с
темно-красным крапом (“мускатная печень”). Чем обусловлен такой рисунок печени?
Предварительно вспомним некоторые анатомические данные
о венозной системе печени. В печени две венозные системы. Одна приводящая
— это портальная вена, собирающая кровь от непарных органов брюшной
полости. Параллельно этому в печень поступает артериальная кровь по печеночной
артерии. Разветвляясь, и артерия, и вена вместе с желчным протоком между
дольками печени образуют известные “триады”. Внутри дольки веточки вены и
артерии сливаются, образуя единый мелкий сосуд — внутрисептальные
(внутридольковые) синусоиды. Концевые отделы этих синусоидов формируют в центре
дольки центральные вены — это начало отводящей венозной системы печени.
Кровь от центральных вен направляется в собирательные печеночные вены, а затем
— в нижнюю полую.
При общем венозном полнокровии развивающийся венозный
застой в нижней полой вене распространяется соответственно вначале на
печеночные вены, затем на собирательные и центральные вены и частично — на
синусоиды печеночной дольки. Дальше расширение не наблюдается, поскольку во
впадающих в синусоиды капиллярных разветвлениях печеночной артерии давление
всегда выше, чем в синусоидах. Полнокровные центральные отделы долек видны не
только микроскопически, но и макроскопически. Центральные отделы дольки на
разрезе печени выглядят темно-красными (“мускатная печень”). На
периферии долек клетки печени находятся в состоянии дистрофии, нередко жировой,
чем объясняется серо-желтый цвет печеночной ткани (такую печень раньше называли
“жиро-мускатная печень”). По мере нарастания венозного полнокровия в
центре долек появляются кровоизлияния, гепатоциты здесь подвергаются, помимо
дистрофии, некрозу и атрофии. Гепатоциты периферии долек компенсаторно
гипертрофируются. Длительное кислородное голодание при венозной гиперемии ведет
к огрубению и разрастанию соединительной ткани в органе и формированию
прогрессирующего застойного фиброза (склероза, цирроза) печени. Этот мускатный
цирроз называют еще сердечным, поскольку он обычно встречается при
хронической сердечной недостаточности.
Необходимо отметить, что во всех внутренних органах
при венозном застое в результате кислородного голодания происходит огрубение,
уплотнение коллагеновых волокон стромы и развивается явление, которое принято
называть застойным уплотнением или цианотической индурацией органа.
Например, цианотическая индурация селезенки, цианотическая индурация почек.
В легких при длительном венозном застое
развивается так называемое бурое уплотнение легких. Это результат хронической
недостаточной работы левого желудочка сердца. Наблюдаемая при венозном застое
гипоксия, повышенное давление внутри сосудов ведут к нарушению проницаемости
капилляров и венул. Эритроциты, наряду с плазмой, выходят в просвет альвеол и в
межальвеолярные перегородки, то есть наблюдаются множественные диапедезные
кровоизлияния. В альвеолах и межальвеолярных перегородках эритроциты
распадаются и их обломки захватываются макрофагами. Эти загруженные
гемосидерином клетки — сидеробласты и сидерофаги — придают легким бурую
окраску. Их называют клетками “сердечных пороков”. Название их обусловлено тем,
что застой в легких чаще всего наблюдается при митральном пороке. Кроме того, в
легких вследствие гипоксии в межальвеолярных перегородках разрастается
соединительная ткань.
Таким образом, при хроническом венозном
полнокровии легких развиваются два типа изменений:
—застойное полнокровие и гипертония в малом круге
кровообращения, ведущие к гипоксии и повышению сосудистой проницаемости,
диапедезным кровоизлияниям, обусловливающие гемосидероз легких;
—разрастание соединительной ткани, то есть склероз.
Легкие становятся большими, бурыми, плотными — бурое
уплотнение (или индурация) легких.
Исход. Общее
венозное полнокровие — это процесс обратимый, при условии, что причина его
вовремя устранена. Что значит вовремя? То есть, когда при помощи применения
лечебных мероприятий (терапевтических, хирургических, формирования
рационального образа жизни и др.) удается восстановить нормальную сердечную
деятельность до того, как в органах разовьются необратимые дистрофические,
атрофические и склеротические процессы. Длительно поддерживаемое состояние
тканевой гипоксии при хроническом общем венозном полнокровии приводит к
тяжелым, нередко необратимым, изменениям органов и тканей. Помимо плазморрагии,
отека, стаза, кровоизлияний, дистрофии и некроза в органах развиваются атрофические
и склеротические изменения. Склеротические изменения, то есть
разрастание соединительной ткани, связаны с тем, что хроническая гипоксия
стимулирует синтез коллагена фибробластами. Паренхима органа
атрофируется и замещается соединительной тканью, развивается застойное
уплотнение (индурация) органов и тканей.
Значение.
Общее венозное полнокровие безусловно имеет отрицательное значение, потому что
функция органов в условиях длительного кислородного голодания снижается. Это
всегда показатель ослабления работы сердца. Больные умирают от сердечной
недостаточности.
Источник
 Гиперемия и отек легких (Hyperaemia et oedema pulmonum) – заболевание животных, характеризующееся переполнением кровью легочных капилляров и вен с выпотеванием плазмы крови в просвет бронхов, бронхиол и полости альвеол и инфильтрацией выпотом междольковой соединительной ткани. В результате у животного уменьшается дыхательная поверхность легких, затрудняется газообмен и возникает сердечная недостаточность.
Гиперемия и отек легких (Hyperaemia et oedema pulmonum) – заболевание животных, характеризующееся переполнением кровью легочных капилляров и вен с выпотеванием плазмы крови в просвет бронхов, бронхиол и полости альвеол и инфильтрацией выпотом междольковой соединительной ткани. В результате у животного уменьшается дыхательная поверхность легких, затрудняется газообмен и возникает сердечная недостаточность.
Различают активную и пассивную (застойную) гиперемию, активный и гипостатический отек легких. Чаще болеют лошади, реже – собаки и овцы и в единичных случаях – другие виды животных.
Этиология. Активная гиперемия и активный отек легких обычно возникает у животных при тяжелой работе (преимущественно в жаркое время года), транспортировке животных в душных вагонах, при солнечных и тепловых ударах. У спортивных лошадей во время скачек, у собак во время длительной охоты. К активной гиперемии приводит вдыхание животными горячего воздуха, действие сильно раздражающих газов. Коллатеральная активная гиперемия у животных может развиваться при пневмотораксе и тромбозе легочной артерии.
Пассивная гиперемия и гипостатический отек легких развивается у животных при декомпенсированных пороках сердца, травматическом перикардите, миокардитах, миокардиодистрофии, расширении сердца, интоксикациях, болезнях почек, метеоризме желудочно-кишечного тракта, вдыхание хлора, фосгена, сернистого газа, гипостазе легкого, избытке гистамина, тепловом и солнечном ударе, длительном вынужденном лежании животных и т.д.
Отек легких может быть симптомом некоторых инфекционных болезней (пастереллез, злокачественный отек, сибирская язва, контагиозная плевропневмония, чума плотоядных и др.).
Предрасполагающими факторами являются: длительные перегрузки в работе и тренинге.
Патогенез. Отек легких развивается в результате нарушения водного обмена и коллоидной системы крови. При этом происходит набухание слизистой оболочки органов дыхания, уменьшение просвета дыхательных путей, снижается эластичность альвеолярных стенок, затрудняется поступление воздуха в альвеолы и выход его из альвеол. В стенке альвеол уменьшается количество углеводов, что усугубляет нарушение газообмена, снижает резервную щелочность и частично усиливает высвобождение хлора из соединений. Хлор в момент выделения способствует увеличению порозности сосудов и задержанию жидкости. Задержание жидкости обусловлено и длительной гипоксией. При сложившемся гидродинамическом и коллоидно-осмотическом давлении замедляются ток крови и лимфы, резорбция жидкости и белка из ткани легкого. Эндотелий набухает, расширяются капилляры и метартериолы. Возникшие отклонения возбуждают дыхательный центр, способствуют усилению секреции слюны и пота, что ведет к большому сгущению крови, перегрузке сердечно — сосудистой системы, нарушению обмена веществ в тканях, трофики головного мозга, почек, поперечнополосатой мускулатуры. Жидкость, вышедшая в дыхательные пути, вспенивается, что еще больше нарушает обмен газов.
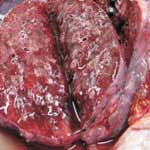
Патологоанатомические изменения. Легкие увеличены в объеме, темно-красного цвета; поверхность их блестящая с точечными кровоизлияниями, консистенция — тестоватая. В бронхах и трахее пенистая жидкость розоватого цвета; на их слизистой заметны мелкие кровоизлияния. С поверхности разреза легких стекает обильное количество пенистой крови. Для длительных пассивных гиперемий в легких характерны разрастание соединительной ткани, ателектаз отдельных участков и отложение бурого пигмента. В таких случаях легкое по внешнему виду приближается к селезенке (спленизация легкого).
Клинические признаки. Клинические симптомы у больных активной гиперемией легких животных развиваются бурно и быстро. У животных в течение нескольких часов появляются возбуждение, страх и буйство, сопровождающееся быстро нарастающей сильной смешанной одышкой; дыхание у больного животного учащается в 3-5 раз; при этом у животного затрудняется как вдох, так и выдох. Больное животное стоит с широко расставленными передними конечностями, ноздри у них расширены, глаза становятся влажными, как бы выпячиваются из орбит; появляется слезотечение. Дыхание становится шумным и толчкообразным. Яремные и другие поверхностные вены переполняются кровью и резко выступают на поверхности тела. Слизистые оболочки в первое время гиперемированы, становятся затем цианотичными. Пульс становится учащенным, аритмичным, вначале хорошего наполнения, впоследствии нитевидный, мягкий (пульсовая волна слабеет). В тяжелых случаях чувство страха и беспокойства у больного животного сменяется угнетением и вялостью. При пассивной гиперемии описанные симптомы проявляются у больного животного медленно и не так ярко, при этом на первый план выступают явления основного заболевания и сердечной слабости. В тяжелых случаях трахеальные хрипы слышны даже на расстоянии; из носа, особенно при кашле, вытекает пенистая или кровянистая жидкость. При аускультации легких с обеих сторон прослушиваются влажные крупно- , средне- и мелкопузырчатые хрипы, дыхание у больного животного становится жестким везикулярным. Перкуторный звук, из ясно легочного переходит в тимпанический (потеря тонуса альвеолами), а при заполнение альвеол данного участка (обычно нижние части), он становится, как бы притупленным и тупым. Дыхательные шумы в этих участках ослабевают и исчезают. При благоприятном течении болезни, когда быстро устраняются этиологические факторы, симптомы гиперемии и отека у больного животного могут исчезнуть в течение нескольких часов.
При неблагоприятном течении болезни, когда отек легких у больного животного прогрессируют, четко проявляются симптомы наступающей асфиксии и сердечно – сосудистой недостаточности: прогрессирующая одышка, синюшность видимых слизистых оболочек, аритмичный пульс малого наполнения, переполнение кровью яремных вен. На этом фоне у больного животного может развиться агональное состояние и наступить смерть от паралича дыхательного центра.
При пассивной гиперемии и гипостатическом отеке легких, клинические признаки болезни нарастают медленно, иногда в течение нескольких дней и при этом выражены слабее.
Диагноз ставят на основании характерных клинических симптомов болезни (прогрессирующей одышки, влажных хрипов в легких, признаков асфиксии). Рентгенологически в нижних отделах легочного поля устанавливают обширные участки затенения.
Дифференциальный диагноз. При проведении дифференциальной диагностики ветспециалисты должны исключить у больного животного тепловой удар, диффузный бронхит, крупозную пневмонию, легочное кровотечение, остро протекающие инфекционные болезни и всевозможные интоксикации.
Лечение. Учитывая, что у больных животных часто бывает неблагоприятный исход и возможность быстрого наступления смерти, владельцы животных и ветспециалисты должны принять экстренные меры по лечению. Основной целью ветспециалиста при лечении должно стать — разгрузка малого круга кровообращения и понижения проницаемости легочных капилляров. В тяжелых случаях болезни необходимо немедленно приступить к кровопусканию (кровь выпускают в количестве 0,5 -1% веса больного животного). Кровопускание облегчает работу сердца, снижает кровоснабжение легких и одышку. Приступают к устранению этиологических факторов болезни, животных переводят в умеренно прохладное, чистое, хорошо вентилируемое помещение, освобождают их от работы и тренинга. Внутривенно в максимальных дозах (крупным животным 100-200 мл) вводят гипертонические растворы кальция хлорида(10%), натрия хлорида, глюкозы. При пассивной гиперемии, гипостатическом отеке и развитии сердечной недостаточности подкожно вводят сердечные средства: кофеин, кордиамин, коразол и др.
При проведение комплексного лечения при гиперемии и отеке легких, с учетом клинического состояния больного животного, применяют подкожное введение кислорода (лошади до 8-10л), новокаиновую блокаду нижних шейных симпатических узлов, внутривенное введение новокаина (50-100мл 1%-ного раствора на инъекцию лошади), малые дозы расширяющих бронхи средств (эфедрин, эуфилин, атропин), мочегонные и слабительные. При появлении симптомов гипостатической пневмонии проводят курс лечения антибиотиками, в том числе современными цефалоспоринового ряда.
Профилактика. Профилактика болезни должна быть направлена на строгое соблюдение режима эксплуатации и тренинга спортивных и рабочих животных, предохранения от перегревания, от вдыхания раздражающих и ядовитых газов, запрещение транспортировки животных с повышенной температурой тела, нельзя заводить животных в помещение после дезинфекции их аэрозолями.
Источник
