Тромб в сосуде и отек легких
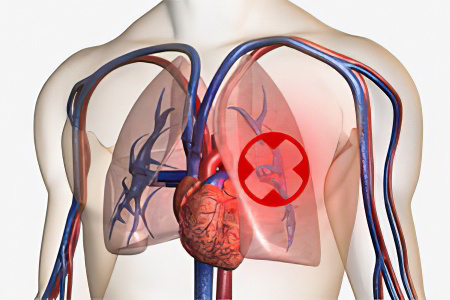
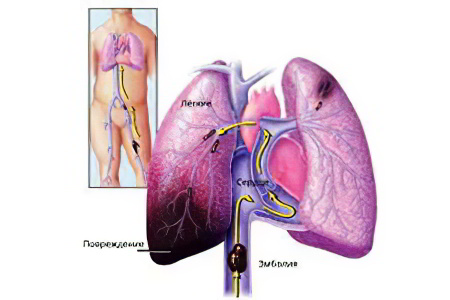
Тромбоз легочной вены – это внезапная закупорка легочной артерии, либо ее ответвлений тромбозными массами. Патология требует неотложной медицинской помощи, так как несет прямую угрозу жизни. На тромбоз легочной вены указывают боли в грудной клетке, посинение кожных покровов шеи и лица, удушье, усиление сердцебиения, коллапс.
Тромб может попасть в легочную артерию из правого предсердия или правого желудочка, либо быть принесенным по венозному руслу большого круга кровообращения. Он создает препятствие для нормального кровоснабжения легочной ткани, что зачастую приводит к летальному исходу.
На Земле каждый год умирает около 0,1% человек от всего населения мира именно по причине наличия тромба в легких. Причем пациентам в 90% случаев выставляется неверный диагноз, поэтому они не получают адекватной терапии. В противном случае количество летальных исходов удалось бы снизить до 2-8%.
Около 10% пациентов умирают в первые сутки или даже часы после массивного тромбоза легочной вены. В течение года летальным исходом закончится еще около 25% историй болезни. В целом, тромбоз легочной вены занимает первое место среди недиагностируемых патологических состояний.
Содержание:
- Причины тромбоза легочной вены
- Симптомы тромбоза легочной вены
- Осложнения тромбоза легочной вены
- Диагностика тромбоза легочной вены
- Лечение тромбоза легочной вены
- Профилактика тромбоза легочной вены
Причины тромбоза легочной вены

Тромб в легочной вене не образуется. Он попадает туда с током крови из иных локализаций, закупоривая просвет сосуда.
Поэтому причинами тромбоза легочной вены можно считать:
Наличие у больного такой патологии, как тромбоз глубоких вен голени. Сочетание тромбоза глубоких и поверхностных вен голени.
Тромбоз нижней полой вены и отходящих от нее ответвлений.
Кардиопатологии: ишемическая болезнь сердца, ревматизм, сопровождающийся стенозом, мерцательная аритмия, гипертония, эндокардит инфекционной природы, кардиомиопатия, неревматический миокардит.
Генерализированный сепсис.
Раковые опухоли. К тромбозу легочной вены чаще остальных приводят новообразования самих легких, желудка и поджелудочной железы.
Тромбофилия, как патология системы крови, которая приводит к повышению ее свертываемости.
АФС – синдром, при котором в организме происходят реакции, провоцирующие формирование тромбов. Располагаться они могут в самых различных местах.
Кроме причин, приводящих к тромбозу легочной вены, можно выделить факторы риска, среди которых:
Длительное нахождение человека в вынужденном обездвиженном состоянии. Опасность представляют: обездвиженность после оперативного вмешательства, соблюдение постельного режима при различных заболеваниях, длительные перелеты на самолетах, либо на поездах и пр.
Повреждение стенки сосуда: проведенные эндоваскулярные операции, стентирование и протезирование вен, постановка венозного катетера, кислородное голодание организма. Травмировать сосудистую стенку могут различные вирусы и бактерии, системные реакции организма, сопровождающиеся воспалительным процессом.
Венозный застой на фоне замедленного течения крови по сосудам, что наблюдается при хронической сердечно-сосудистой и легочной недостаточности.
Наличие злокачественной опухоли в организме.
Прохождение лечения диуретическими препаратами, когда требуется прием слишком большой дозы лекарственных средств. Чем больше жидкости выводится из организма, тем выше вязкость крови, а значит тромбам будет проще сформироваться.
Варикозное расширение вен. Это заболевание является основной для того, чтобы кровь застаивалась, и формировались тромбы.
Выраженные нарушения в метаболических процессах, что наблюдается на фоне сахарного диабета или ожирения.
Нарушения гемостаза.
Возраст старше 50 лет и перенесенные операции. Так, у пациентов младше 40 лет после оперативного вмешательства на фоне небольшой травмы тромбоз легочной артерии наблюдается крайне редко, в порядке исключения. У пациентов старше 40-50 лет тромбоз выступает в качестве ведущего фактора, который ухудшает прогноз хирургического вмешательства. На долю таких больных приходится до 75% всех случаев тромбоза легочной вены, завершившихся летальным исходом. Особенно опасны в этом плане операции, проведенные на органах дыхания и брюшины.
Ведение малоподвижного образа жизни.
Роды, которые протекали с различными осложнениями.
Прием гормональных препаратов с целью контрацепции.
Эритремия.
Системная красная волчанка.
Наследственные заболевания, например, врожденный дефицит антитромбина 3.
Курение. Под влиянием никотина происходит спазм сосудов, увеличивается артериальное давление, развивается венозный застой, что повышает риск формирования тромбов.
Опасное для жизни состояние возникает по причине того, что на пути тока крови возникает препятствие, что повышает давление в легочной вене. Когда оно становится слишком сильным, возрастает нагрузка на правый желудочек сердца. Это приводит к сердечной недостаточности, которая часто становится причиной гибели пациента.
Правый желудочек расширяется, а в левый желудочек крови поступает мало. Это вызывает падение уровня артериального давления. Чем крупнее сосуд, в который попал тромб, тем сильнее нарушения.
В зависимости от того, где именно располагается тромб, варьируется процент летального исхода:
Если закупорка случилась в главной ветви легочной артерии или в ее основном стволе, то вероятность гибели больного повышается до 75%.
Если тромб остановился в долевых и сегментарных ветвях, то гибель пациентов происходит в 6% случаев.
При закупорке мелких легочных ветвей летального исхода практически всегда удается избежать.
Симптомы тромбоза легочной вены

Симптомы тромбоза легочной вены многообразны. Они зависят от того, насколько обширно поражение, каково общее состояние здоровья человека, как быстро развивается тромбоз. Сложность в правильной постановке диагноза заключается в том, что тромбоз легочной вены имеет множество симптомов, которые проявляются в самых различных сочетаниях.
Выделяют несколько базовых признаков, которыми может сопровождаться подобная патология:
Кардиальный синдром. Он развивается в первые несколько часов от начала заболевания. При этом человек испытывается загрудинные боли. У него повышается частота сердечных сокращений, возможно развитие коллапса. Артериальное давление резко падает, а ЧСС может составлять до 100 ударов в минуту. Вены на шее набухают. Примерно у 20% пациентов развивается коронарная недостаточность, сопровождающаяся мерцательной аритмией. При массивной закупорке вены у пациента развивается легочное сердце, которое проявляется венным пульсом и пульсацией шейных вен. Отеков лица и шеи при этом не наблюдается.
Легочно-плевральный синдром. Этот синдром сопутствует кардиальным нарушениям и выражается в появлении одышки. Количество вдохов-выдохов в минуту достигает 30-40. Хотя человеку не хватает воздуха, он не проявляет стремления занять сидячее положение, предпочитая лежать. Одышка всегда сопровождает тромбоз легочной вены. На фоне перфузии легких, кожные покровы человека приобретают синюшный, либо пепельный цвет. Хотя цианоз кожи не всегда является симптомом, патогномичным для тромбоза легочной вены. Он развивается лишь у 16% пациентов. Более постоянным признаком следует считать выраженную бледность кожных покровов, которая развивается в результат спазма мелких сосудов.
Абдоминальный синдром, который проявляется болевым приступом. Сильные боли за грудиной могут быть спровоцированы спазмом сосудов, который возникает в ответ на нарушения в их проходимости, а могут быть вызваны перерастяжением желудочка сердца. Инфаркт легкого, как осложнение тромбоза, также приводит к сильным болям, которые набирают интенсивность во время вздоха. Для этого состояния характерен кашель с отхождением кровавой мокроты. Иногда боль может локализоваться в правом подреберье, что вызывается воспалением плевры или парезом кишечника. При этом печень увеличивается в размерах, становится болезненной при прикосновении. У больного может развиться икота, рвота, отрыжка.
Почечный синдром. Он выражается в секреторной анурии, когда у человека перестает выделяться моча.
Церебральный синдром. Он проявляется нарушениями со стороны головного мозга. Человек может потерять сознание, у него нередко наблюдаются судорожные припадки. Иные проявления церебрального синдрома: шум в ушах, рвота, головокружение. В тяжелых случаях больной впадает в кому.
Лихорадочный синдром. Температура тела повышается до субфебрильных отметок или даже выше. Это обусловлено развитием воспаления в легочной ткани. Повышенная температура тела сохраняется на протяжении 2-12 дней. Если пациент пережил острую стадию, и его удалось спасти, то через 14-21 день у него может возникнуть иммунологическая реакция организма. Она выражается в появлении кожной сыпи, повторном плеврите, повышении в крови уровня эозинофилов.
Чтобы повысить вероятность постановки верного диагноза и спасти жизнь пациента, следует помнить о таких показателях тромбоза, как:
Почти в 50% случаев тромбоз легочной вены начинается с непродолжительной потери сознания больного, либо его нахождении в предобморочном состоянии.
В 45% случаев патология сопровождается загрудинными болями и болями в сердце.
В 54% случаев люди страдают от удушья.
Более чем в 50% случаев у больных развивается инфаркт легкого, что выражается болями в груди, одышкой, кровавым кашлем, хрипами в легких.
В зависимости от течения заболевания, выделяют три его формы:
Молниеносное течение тромбоза, когда гибель человек наступает внезапно, в течение первых 10 минут от появления первых симптомов. Причина летального исхода при молниеносной форме тромбоза сводится к остановке сердца, либо к удушью.
Острая форма тромбоза, когда у больного появляются выраженные боли за грудиной, дыхание становится прерывистым, резко падает артериальное давление. Чаще всего острый тромбоз становится причиной смерти человека в первые сутки от начала его развития.
Подострая форма, когда симптомы развиваются постепенно, приводя к инфаркту легкого. Прогноз более благоприятный, но летальный исход вероятен.
Хроническая форма, когда у больного появляются симптомы сердечной и легочной недостаточности, которые плавно наращивают свою интенсивность.
Осложнения тромбоза легочной вены
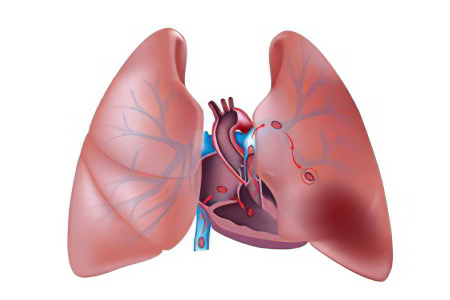
Осложнения тромбоза легочной артерии множественны и разнообразны. Именно они оказывают влияние на продолжительность жизни человека. К основным осложнениям тромба в легких относят: инфаркт легкого, эмболия сосудов большого круга кровообращения, повышение давления в сосудистой стеке легких хронического течения. Чем быстрее человек получит адекватную своему заболеванию помощь, тем меньше риск того, что у него разовьются тяжелые осложнения.
К основным патологическим состояниям, которые спровоцированы тромбозом легких, относят:
Инфаркт легкого. Инфаркт развивается спустя 2-3 дня от начала заболевания. Осложнение сопровождается острыми загрудинными болями, выделением кровавой мокроты, одышкой, повышением температуры тела.
Плеврит. Это состояние является следствием инфаркта легкого, оно выражается в воспалении плевры. Воспалительная реакция развивается в результате пропотевания скопившейся в легких жидкости в плевральную полость.
Воспаление легких.
Абсцесс легкого. В том месте, где случился инфаркт легкого, ткани начинают распадаться. Это может привести к формированию гнойника (абсцесса).
Острая почечная недостаточность.
Самым грозным осложнением тромбоза легочной вены является внезапная гибель человека.
Диагностика тромбоза легочной вены
Первоочередная цель диагностики тромбоза легочной вены – это определение места расположения тромба. Важно качественно и в кратчайшее сроки оценить ущерб, который тромб нанес здоровью больного, а также то, насколько нарушена гемодинамика в организме. Обязательно нужно обнаружить место, от которого тромб оторвался, что позволит исключить рецидив патологического состояния.
Больной должен быть помещен в сосудисто-хирургическое отделение, где имеется оборудование, которое позволит максимально качественно провести диагностические мероприятия и начать лечение.
Схема обследования больного:
Осмотр, сбор анамнеза, качественная оценка факторов риска наличия у пациента именно тромбоза легких.
Забор крови на биохимический анализ.
Исследование газового состава крови, проведение коулограммы. Этот метод позволяет уточнить диагноз, но только на его основании нельзя предполагать, что у больного именно тромбоз легочной вены.
ЭКГ сердца в динамике. Процедура требуется для выполнения дифференциальной диагностики с сердечной недостаточностью, инфарктом миокарда и перикардитом. Метод дает возможность определиться с дальнейшей тактикой ведения пациента, но непосредственный диагноз «тромбоз легочной вены» установить не позволяет.
Рентген легких. Метод позволяет выставить дифференциальный диагноз с пневмонией, переломом ребра, плевритом и прочими патологиями легких.
Сцинтиграфия легких. Метод, позволяющий с высокой точностью выставить верный диагноз, но в клинике должна быть гамма-камера.
Дуплексное сканирование. Этот метод имеет высокую информативность, но при получении нормальных результатов исследования, все равно нельзя исключать тромбоз легочной вены.
D-dimer тест. Для интерпретации данных требуется около 4 часов, которые часто становятся для больных критичными.
Ангиопульмонография легких, которая позволяет уточнить место расположения тромба. Это метод можно назвать безопасным и наиболее часто используемым при подозрении на тромбоз легких. Однако не все клиники имеют оборудование, которое необходимо для проведения данного исследования. Кроме того, ангиопульмонография – это инвазивная и дорогостоящая процедура.
Флебография вен с применением контраста. Это дорогостоящий и болезненный вид исследования, который относится к инвазвным методикам.
Итак, из всех перечисленных методов, только ангиопульмонография и сцинтиграфия позволяют точно выставить диагноз. Остальные исследования являются вспомогательными.
Дифференциальный диагноз проводят с пневмотораксом, ущемлением диафрагмальной грыжи, опухолями, сдавливающими легочную вену.
Лечение тромбоза легочной вены
К базовым задачам терапии тромбоза легочной вены относят:
Направить максимум усилий на то, чтобы устранить угрозу летального исхода от легочной или сердечной недостаточности.
Привести в норму кровоснабжение легочной ткани.
Провести профилактику рецидивов тромбоза.
Больного экстренно госпитализируют и помещают в реанимационную палату. Там проводятся все мероприятия, призванные нормализовать кровоснабжение легочной ткани. С помощью препаратов Дроперидол, Пентамин или Эуфиллин врачи добиваются разгрузки малого круга кровообращения. Дополнительно вводят бронхолитики, сердечные гликозиды, выполняют оксигенотерапию.
При субмассивном тромбе выполняют катетеризацию легочной вены, делят тромб на фрагменты с помощью эндоваскулярной методики и напрямую подают к нему препараты, направленные на его растворение.
Чтобы предотвратить свертывание крови бесперебойно через вену в организм вводят высокие дозы гепарина. Венозную подачу препарата могут продолжать на протяжении 7 дней, до тех пор, пока состояние пациента не улучшится. Затем переходят на подкожные инъекции. Параллельно с гепарином пациенту вводят Реополиглюкин или Реомакродекс. Особенно это актуально в первые 2 дня от начала терапии.
Препараты, которые используют для разрушения тромба: Фибринолизин, Аспергамин. Препараты для активизации эндогенного процесса разрушения тромба самим организмом: Стрептаза, Урокиназа.
Показанием к проведению экстренной эмболэктомии является наличие тромба в легочном стволе, либо его главных ответвлениях. Если у больного наблюдается тяжелая степень нарушения перфузии легких, то выживаемость таких пациентов даже после проведенной операции остается низкой (не более 12%). Тем не менее, эмболэктомия без предварительной диагностики – это единственный шанс на сохранение жизни. Поэтому хирург не должен упускать его.
Противопоказаниями к проведению оперативного вмешательства, являются: наличие злокачественной опухоли 4 стадии, а также тяжелая недостаточность кровообращения на фоне патологий сердца и сосудов.
Чтобы не допустить повторного тромбоза легочной вены, пациенту устанавливают специальный кава-фильт. Его вводят либо через предсердие, либо выполняют пликацию нижней полой вены механическим швом. Процедуру проводят только после выполненной эболэктомии. Кава-фильтры могут иметь различную конструкцию, которую выбирает врач по собственному усмотрению.
Как правило, тромбоз легочной вены не вызывает каких-либо выраженных нарушений со стороны здоровья, если больной выжил после этого осложнениях. Хотя у 17% пациентов все-таки развивается стеноз главного легочного ствола. Это осложнение называется хроническая легочная гипертензия. Она сопровождается одышкой, которая беспокоит больного даже в то время, когда он находится в покое. Это состояние значительно ухудшает прогноз на жизнь. Большинство историй болезней в этом случае заканчиваются летальным исходом на протяжении 3-4 лет.
Профилактика тромбоза легочной вены

В профилактике тромбоза легочной вены нуждаются люди старше 40 лет, пациенты перенесшие инфаркт или инсульт, больные с ожирением. Также она показана людям, которые в анамнезе имели тромбоз глубоких вен нижних конечностей, либо тромбоз легочной вены.
Чтобы не допустить попадания тромба в легкие, необходимо придерживаться следующих рекомендаций:
Регулярно проходить УЗИ вен нижних конечностей.
Носить эластичные чулки.
Принимать гепарин по назначению врача.
Не отказываться от постановки кава-фильтра.
Своевременно лечить тромбофлебит.
Тромбоз легких – это тяжелая патология, которая требует экстренной врачебной помощи. Но даже в этом случае нельзя гарантировать отсутствие летального исхода, либо инвалидности. Поэтому нужно учитывать все факторы риска, приводящие к этому состоянию и стремиться их предупредить.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование:
Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник
