Транспортировка больных с отеком легких

1. Уменьшение акроцианоза и одышки
2. Исчезновение влажных хрипов по передней поверхности грудной клетки и возможность принять горизонтальное положение
3. Полное исчезновение влажных хрипов и одышки
38. При тромбоэмболии легочной артерии развивается:
1. Острая левожелудочковая недостаточность
2. Острая правожелудочковая недостаточность
39. Для раннего периода тромбоэмболии легочной артерии характерны:
1. Боль в груди
2. Одышка
3. Кровохарканье
4. Кашель
5. Резкая слабость
40. В первую очередь дифференциальный диагноз при тромбоэмболии легочной артерии нужно проводить:
1. Со спонтанным пневмотораксом
2. С крупозной пневмонией
3. С острым инфарктом миокарда
41. Больной с тромбоэмболией легочной артерии транспортируется:
1. В полусидячем положении
2. В строго горизонтальном положении
3. В горизонтальном положении со слегка приподнятым головным концом
4. В горизонтальном положении с приподнятым ножным концом
42. Ведущим симптомом бронхиальной астмы является:
1. Постоянная одышка
2. Приступообразная одышка
3. Вынужденное положение больного во время приступа
4. Приступы одышки с удлиненным выдохом
5. «Бочкообразная» грудная клетка
43. Для клиники развивающегося астматического состояния характерны:
1. Повторные затяжные приступы удушья у больного бронхиальной астмой:
2. Неотхождение мокроты после приступа
3. Низкая эффективность привычных бронхолитиков
4. Снижение диуреза
5. Пародоксальное дыхание
44. Абсолютным признаком развившегося астматического состояния является:
1. Одышка с удлиненным выдохом
2. Дистанционные сухие хрипы
3. Вынужденное положение больного
4. Участки немого легкого при аускультации
45. Для крупозной пневмонии характерны:
1. Острое начало с высокой температурой
2. Плевральные боли на стороне поражения
3. Ржавая мокрота в первые дни заболевания
4. Гнойная мокрота с первых дней заболевания
46. Крупозная пневмония может осложниться:
1. Инфекционно-токсическим шоком
2. Коллапсом
3. Отеком легкого
4. Острой дыхательной недостаточностью
5. Острой недостаточностью надпочечников
47. Ведущим симптомом инфекционного шока является:
1. Бледность кожи на фоне высокой температуры
2. Заторможенность и вялость больного
3. Гипотония, не поддающаяся лечению прессорными аминами
4. Гипотония, поддающихся лечению прессорным аминами
48. Для коллапса, развившегося у больного с крупозной пневмонией характерно:
1. Постепенное снижение АД на фоне высокой температуры и нарастающей интоксикации
2. Внезапное падение АД, часто спровоцированное переменой положения тела
49. Для клинической картины инсулинозависимого сахарного диабета характерны:
1. Острое начало заболевания чаще в молодом возрасте
2. Резкое снижение массы тела в начальном периоде болезни
3. Возможность лечения таблетированными сахароснижающими препаратами
4. Высокая склонность к развитию кетоацидоза
50. Для клинической картины инсулинонезависимого сахарного диабета характерны:
1. Начало постепенное чаще после 40 лет
3. Масса тела в период, предшествующий началу заболевания обычно повышенная
4. Возможность лечения таблетированными сахароснижающими препаратами
5. Высокая склонность к развитию кетоацидоза
51. При диабетической коме:
1. Кожа гиперемированная, сухая, зрачки расширенные, глазные яблоки твердые
2. Кожа бледная, сухая, глазные яблоки размягчены, тургор кожи снижен
3. Кожа цианотичная, сухая, глаза запавшие, тризм жевательной мускулатуры
52. Дыхание при диабетической коме:
1. Не нарушено
2. Поверхностное, неритмичное
3. Глубокое, шумное
4. Редкое, с длительным апноэ
53. При гипогликемической коме у больного:
1. Кожа обычного цвета .влажная, глазные яблоки твердые, тонус мышц повышен
2. Кожа бледная, покрыта холодным потом, тризм жевательной мускулатуры, глазные яблоки мягкие
3. Кожа гиперемированная, влажная, зрачки резко расширенны, тонус мышц снижен
54. Максимальное время, в течении которого может развиться анафилактический шок составляет:
1. 3 минуты после введения препарата
2. 10 минут после введения препарата
3. 30 минут после введения препарата
4. 1 час после введения препарата
55. Ведущим механизмом развития анафилактического шока является:
1. Снижение сократительной способности миокарда
2. Расширение венозного отдела сосудистого русла
3. Уменьшение объема циркулирующей крови
4. Угнетение сосудо-двигательного центра
56. Первоочередным мероприятием при анафилактическом шоке является:
1. Введение антигистаминных препаратов
2. Наложение жгута
3. В/в ведение преднизолона и адреналина
4. П/к введение адреналина в место инъекции
57. Асимметрия глазных щелей, анизокория, симптом «паруса» относятся:
1. К симптомам очагового поражения мозга
2. К общемозговым неврологическим симптомам
3. К симптомам раздражения мозговых оболочек
58. К симптомам раздражения мягкой мозговой оболочки относятся:
1. Симптом Керинга
2. Симптом Брудзинского
3. Симптом Ортнера
59. Для клиники геморрагического инсульта характерны:
1. Внезапное начало, часто на фоне высокого АД
2. Гиперемия лица
3. Преобладание очаговой симптоматики над общемозговой
4. Часто симптомы раздражения мозговых оболочек
5. Повышение температуры
60. Для ишемического инсульта характерны:
1. Постепенное нарастание симптоматики в течение нескольких часов
2. Преобладание очаговой симптоматики над общемозговой
3. Чаще пожилой возраст больного
4. Гиперемия лица
5. Обычно пониженное АД
61. При острой кишечной непроходимости необходимо:
1. Очистительные клизмы
2. Спазмолитики
3. Газоотводная трубка
4. Обезболивание
5. Госпитализация в хирургическое отделение
62. Калькулезный холецистит может осложниться:
1. Перфорацией желчного пузыря
2. Острым панкреатитом
3. Механической желтухой
4. Острой печеночной недостаточностью
63. Ведущим симптомом острой кишечной непроходимости является:
1. Острая «кинжальная » боль в животе
2. Ноющая боль в животе
3. Схваткообразные боли в животе
4. Частый жидкий стул
64. Симптомы характерные для острой кишечной непроходимости:
1. Схваткообразные боли
2. Отсутствие стула и газов
3. Тенезмы
4. Рвота
5. Частый жидкий стул
65. Отек правой нижней конечности может развиться на фоне острого аппендицита вследствие:
1. Тромбоза подвздошных вен
2. Распространения воспалительного процесса на бедро
3. Вовлечения в воспалительный процесс подвздошно-поясничной мышцы
66. Тактика при впервые возникшей почечной колике:
1. Введение спазмолитиков и анальгетиков, активные наблюдения
2. Госпитализация в хирургическое отделение без введения медикаментов
3. Введение спазмолитиков и госпитализация в урологическое отделение
67. Ведущим симптомом почечной колики является:
1. Резь при мочеиспускании
2. Ноющие боли в пояснице
3. Частое мочеиспускание
4. Высокая температура
5. Приступнообразные острые боли
68. Симптомы характерные для острого пиелонефрита:
1. Лихорадка
2. Общая интоксикация
3. Острая боль в пояснице
4. Дизурия
5. Отеки
69. Мероприятия, показанные больным с острыми желудочно-кишечным кровотечением:
1. Холод на живот
2. Введение гемостатистических препаратов
3. Срочная госпитализация
4. Введение сосудистых тонизирующих препаратов
70. При наличии дегтеобразного стула в сочетании с увеличением печени и селезенки нужно заподозрить:
1. Кровотечение из язвы желудка или 12-перстной кишки
2. Неспецифический язвенный колит
3. Кровотечение из вен пищевода
4. Геморроидальное кровотечение
71. Лечение острой кровопотери начинают с переливания:
1. Эритроцитарной массы
2. Донорской крови
3. Кристаллоидных растворов
4. Коллоидных растворов
72. Для лечения гиповолемического шока в условиях скорой медицинской помощи используют:
1. Кардиотонические средства
2. Вазопрессоры
3. Плазмозаменители
4. Эритроцитарную массу
5. Донорскую кровь
73. Обработка рук перед приемом родов на догоспитальном этапе заключается в:
1. обработка 70 градусным спиртом
2. Двухкратном намыливании под проточной водой
3 . Обработка 0 ,5 раствором хлорамина
4. Обработка спиртом с хлоргексидином
Источник
Отек легких – это патология, при которой межклеточная жидкость из кровеносных сосудов выпотевает в легочную ткань и альвеолы. При этом в организме нарушается газообмен. В составе крови происходят изменения: повышается уровень углекислого газа. Человек начинает испытывать кислородное голодание, происходит угнетение функций нервной системы. Если вовремя не оказана врачебная помощь при отеке легких, наступает летальный исход.
Эта состояние делится на два вида:
- мембраногенное, т. е. с резким повышением уровня проницаемости кровеносных сосудов;
- гидростатическое, т. е. связано с заболеваниями, повышающими давление в капиллярах.
Причины развития отека
Отек, который иногда называют сердечной астмой, может быть связан со следующими причинами:
- заболевания кровеносной системы, при которых кровь застаивается в малом круге кровообращения (любые болезни в стадии декомпенсации);
- передозировка лекарственными препаратами или наркотическими веществами;
- формирование тромба в легочной артерии;
- отравление ядовитыми веществами или токсичными газами;
- патологии почек, при которых снижается уровень белка в крови;
- заражение крови;
- воспаление легких;
- гипертонический криз;
- застой крови в правом круге кровообращения обычно связан с бронхиальной астмой, эмфиземой легких и иными заболеваниями органов дыхания;
- шоковое состояние, вызванное травмой;
- лучевая болезнь.
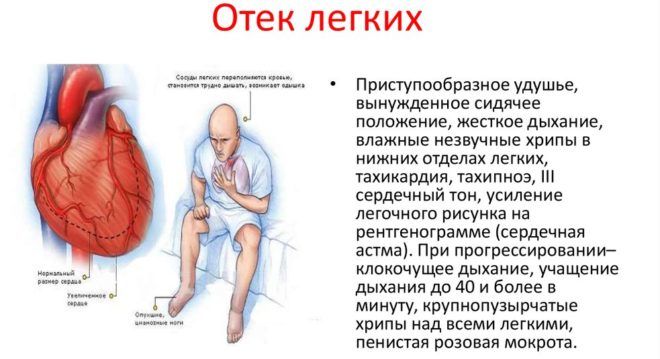
Симптоматика отека
Спровоцировать отек легких могут чрезмерные физические нагрузки, резкое изменение положения тела или сильный стресс. Когда патология только зарождается, человек ощущает одышку и хрипы в груди, учащается дыхание.
На начальном этапе жидкость собирается в интерстиции легких. Это состояние сопровождается следующими симптомами:
- сдавливающее чувство в груди;
- частый непродуктивный кашель;
- резкое побледнение кожных покровов;
- затрудненное дыхание;
- тахипноэ;
- ощущение тревоги и паники, возможна спутанность сознания;
- гипертония;
- учащенное сердцебиение;
- усиленное потоотделение;
- бронхоспастический синдром.
Когда жидкость попадает в альвеолы, начинается вторая стадия – альвеолярный отек легких. Больному резко становится хуже. Чтобы уменьшить боль, больной принимает сидячее положение, опираясь на вытянутые руки. Этот этап отека сопровождается следующими симптомами:
- сильный кашель;
- влажные и сухие хрипы;
- нарастание одышки;
- клокочущее дыхание;
- удушье усиливается;
- цианоз кожных покровов;
- вздутие шейных вен;
- сердцебиение учащается до 160 ударов в минуту;
- сознание спутано;
- артериальное давление падает;
- больной чувствует страх смерти;
- нитевидный и плохо прощупывающийся пульс;
- выделяется пенистая мокрота розового цвета;
- в случае отсутствия своевременной медицинской помощи – коматозное состояние.
Приступ может нарушить целостность дыхательных путей и привести к смерти пострадавшего.
Первая помощь при отеке
Человек с отеком легких нуждается в неотложной помощи. Необходимо совершить следующие действия:
- при первых же симптомах сердечной астмы вызвать скорую медицинскую помощь;
- помочь больному принять полусидячее или сидячее положение, при этом его ноги должны быть опущены;
- поставить ноги больного в таз с горячей водой;
- открыть окна, давая пострадавшему доступ к свежему воздуху, снять или расстегнуть тесную, мешающую дыханию, одежду;
- контролировать дыхание и пульс;
- если есть тонометр, измерить артериальное давление;
- если сердечное давление выше 90, дать человеку одну таблетку нитроглицерина сублингвально;
- наложить на ноги венозные жгуты, чтобы задержать в них венозную кровь и снизить нагрузку на сердце;
- жгуты накладываются на нижние конечности по очереди и могут находиться на них не более 20 минут;
- после нормализации давления внутривенно ввести пострадавшему диуретики (например, лазикс) для уменьшения количества жидкости в легких;
- провести ингаляции 96% (для детей 30%) водным раствором спирта, который обладает противовспенивающим действием.
После вышеперечисленных манипуляций требуется дождаться скорой помощи, которая купирует отек легких и доставит пациента в реанимацию. Там врачи определяют, что послужило причиной патологии, и дальнейшим лечением занимается доктор соответствующей специальности.
Неотложная медицинская помощь при отеке
Сразу после прибытия врачи скорой помощи должны ввести больному с отеком легких в вену наркотическое обезболивающее средство (Морфин, Промедол) для нормализации гидростатического давления в легочном круге кровообращения, диуретик и нитроглицерин. При транспортировке в больницу осуществляются следующие действия:
- пациента укладывают так, чтобы верхняя половина туловища была приподнята;
- при отсутствии диуретиков на нижние конечности накладываются турникеты, пульс на артериях должен сохраняться;
- проводится кислородотерапия (если требуется, больному вводится трубка в трахею и осуществляется искусственная вентиляция легких);
- в состав раствора для ингаляции должен входить пеногаситель (70–96% водный раствор этилового спирта), уменьшающий натяжение экссудата;
- через каждые 30–40 минут ингаляции больной должен 10 минут дышать чистым кислородом;
- чтобы удалить пену из верхних дыхательных путей, используется электроотсос;
- если в легочной артерии образовался тромб, используются антикоагулянты, разжижающие кровь;
- если у больного наблюдается мерцательная аритмия, ему вводят препарат из группы сердечных гликозидов;
- при тошноте, рвоте или тахикардии желудочков гликозиды применять нельзя;
- если отек легких вызван передозировкой наркотиков, используются лекарства, снижающие мышечный тонус;
- при диастолическом давлении больше 100 требуется 50 мкг нитроглицерина внутривенно;
- при бронхоспастическом синдроме пациенту дают Метилпреднизолон или Дексаметазон;
- если частота сердцебиения менее 50 ударов в минуту, используют Эуфиллин в сочетании с Атропином;
- если у пострадавшего бронхиальная астма, ему вводится стандартная доза пентамина или нитропруссида натрия.

Терапия при отеке легкого
Дальнейшая помощь при отеке легких должна проводиться врачами из реанимации или интенсивной терапии. Наблюдение за пульсом, давлением и дыханием должно проводиться постоянно. Все медикаментозные средства вводятся через катетер, вставленный в подключичную вену.
После того как отек купирован, начинается лечение патологии, которая его вызвала. Для лечения отека любого происхождения нужны антибиотики и противовирусная терапия.

Макролиды для лечения отека легкого
Заболевания дыхательной системы лечатся при помощи антибиотиков из группы макролидов и фторхинолонов, которые обладают отхаркивающим и противовоспалительным действием. Пенициллин применяется редко по причине его низкой эффективности. Совместно с антибиотиками назначаются иммуномодуляторы, воздействующие на иммунную систему и не допускающие повторного возникновения инфекции.
Если отек вызван интоксикаций, назначаются лекарства, снимающие симптомы и, если требуется, противорвотное средство. После диуретиков также необходимо восстановление водно-солевого баланса организма.
От тяжелой формы острого панкреатита избавляются медикаментами, угнетающими работу поджелудочной железы. В дополнение к ним прописываются ферментные препараты и средства, ускоряющие заживление очагов некроза.

Бронхолитики при бронхиальной астме
Приступы астмы снимают глюкокортикостероидами, бронхолитиками, и средства, разжижающие мокроту.
При циррозе печени прописывают препараты для ее защиты и тиоктовую кислоту.
Если причиной патологии стал инфаркт миокарда, требуются бета-адреноблокаторы, лекарства, препятствующие образованию тромбов, и ингибиторы ангиотензинпревращающего фермента.
Прогноз после сердечной астмы обычно благоприятный, но пациент должен в течение года проходить осмотр у лечащего врача.
Возможные осложнения после отека легких
При неграмотно оказанной первой помощи при отеке легких состояние человека может усугубиться и привести к осложнениям:

При отеке легкого дыхание угнетается
- патология может перейти в молниеносную форму, и медики не успеют вовремя оказать помощь;
- если вырабатывается слишком много пены, она перекрывает дыхательные пути;
- при отеке дыхание угнетается;
- давящие или сживающие болевые ощущения за грудиной могут стать причиной болевого шока;
- артериальное давление со значительной амплитудой падает, подвергая кровеносные сосуды огромной нагрузке;
- значительное повышение сердечного ритма, остановка кровообращения.
Видео по теме: Отеки лёгких
Источник
Содержание:
Отек легких – это патологическое состояние, при котором происходит резкое нарушение газообмена в легких и развивается гипоксия – недостаток кислорода в органах и тканях. Легкие отекают из-за резкого повышения давления в кровеносных сосудах, недостаточного количества белка или невозможности удерживать воду в жидкой части крови, которая не содержит клеток – плазме.
Термин «отек легких» используется для обозначения целой группы симптомов, которые наблюдаются при скоплении жидкости в легких за пределами кровеносных сосудов. Альвеола – это структурная единица легкого, которая имеет форму крошечного мешочка с тонкими стенками, оплетенного сетью мелких капилляров. Здесь постоянно происходит процесс газообмена – кислород поглощается кровью, выделяется углекислота, которую потом человек выдыхает наружу. Внутренняя поверхность легких устроена таким образом, что газообмен происходит очень быстро, этому способствуют и тонкие стенки каждой из альвеол. Но из-за строения легких происходит также и быстрое накопление жидкости, если произошло повреждение альвеол или по другим причинам. По сути, отек легких – это заполнение альвеол жидкостью из кровеносного русла вместо воздуха.
Виды отеков легких
Патологию принято разделять на два вида, в зависимости от причин, ее вызвавших:
- развивающийся вследствие воздействия токсинов, которые повреждают целостность стенок сосудов альвеол, что приводит к попаданию жидкости из капилляров в легкие – мембранозный отек;
- развивающийся вследствие болезней, при которых происходит увеличение гидростатического внутреннего сосудистого давления, при этом плазма выходит сначала в легкие, потом в альвеолы – гидростатический отек.
Причины отека легких
Легкие отекает не сами по себе, к этому приводят серьезные заболевания, а отек – следствие их. Основные причины это:
- воспаление легких (пневмония);
- сепсис;
- побочные эффекты приема некоторых лекарств (передозировка Фентанила, Апрессина);
- радиоактивное загрязнение;
- наркомания;
- тяжелые сердечно-сосудистые заболевания (при застое крови и левожелудочковой недостаточности — инфаркты, пороки сердца);
- хронические болезни легких (бронхиальная астма и эмфизема легких);
- ТЭЛА (тромбоэмболия легочной артерии, предрасположенность к образованию тромбов, например, при диагностировании варикозного расширения вен и гипертонической болезни);
- заболевания, при которых наблюдается снижение количества белка в крови (цирроз печени, болезни почек, сопровождающиеся нефротическим синдромом);
- внутривенные капельницы большого объема;
- травмы мозга (кровоизлияние в мозг).
Когда необходима помощь врача?
Врачебная помощь нужна в любом случае, при обнаружении первых признаков отека, независимо от того, какие причины его вызвали. В подавляющем большинстве случаев необходима срочная госпитализация.
Если у больного диагностируются заболевания сердечно-сосудистой системы и наблюдается хронический и длительный отек легких по причине сердечной недостаточности, необходимо постоянно наблюдаться у лечащего врача, выполнять все его рекомендации и регулярно проходить диагностические и лабораторные исследования.
По поводу хронического отека легких необходимо постоянное наблюдение у специалистов:
- по внутренним болезням (терапевт);
- по сердечно-сосудистым заболеваниям (кардиолог);
- по легочным заболеваниям (пульмонолог).
Симптомы отека легких
Отек легких имеет очень характерную симптоматику, которая появляется внезапно. Развитие отека происходит очень быстро, и клиническая картина подразделяется на этапы, в зависимости от того, как быстро начальная стадия переходит в альвеолярную.
Патология делится на периоды, которые выделяются в формы болезни, в зависимости от скорости ее развития:
Острая форма, при которой признаки отека альвеол наступают в среднем через два-три-четыре часа после появления первых признаков интерстициального отека. Для острой формы характерны следующие заболевания:
- Пороки митрального клапана. У больного развивается отек легких после сильного волнения или физической нагрузки.
- Инфаркт миокарда.
Подострая форма, при которой симптоматика развивается в течение четырех-двенадцати часов. Отеку подвержены больные, у которых диагностированы:
- острая печеночная недостаточность;
- почечная недостаточность;
- врожденные пороки сердца;
- пороки развития магистральных сосудов;
- поражения паренхимы легких (токсической или инфекционной природы).
Затяжная форма, для которой характерно длительное развитие симптомов в течение суток и более. Возникает у больных, имеющих в анамнезе:
- Хроническую почечную недостаточность.
- Болезни легких (хроническая форма);
- Системные заболевания соединительной ткани (например, склеродермия, васкулит).
Молниеносная форма, при которой после первого появления симптоматики через пару минут наступает смерть:
- при анафилактическом шоке;
- обширном инфаркте миокарда.
Важно! Отек легких у хронических больных обычно развивается в ночной период, так как горизонтальное положение тела в течение длительного периода времени – провоцирующий фактор. В случае тромбоэмболии легочной артерии отек может развиться в любое время суток.
Основные признаки:
- сильная одышка, даже если больной не двигается;
- частое, поверхностное и шумное с клокотом дыхание;
- мучительное удушье, которое усиливается в положении лежа на спине;
- интенсивная сжимающая боль в груди;
- учащенное сердцебиение (тахикардия);
- мучительный и очень громкий хриплый кашель;
- появление пенистой мокроты розового оттенка;
- бледность кожи или ее посинение (цианоз);
- обильный липкий пот;
- сильное возбуждение;
- страх смерти;
- спутанность сознания и галлюцинации;
- кома.
Диагностика
Диагностические мероприятия определяются в зависимости от состояния больного.
Внешний осмотр. Если больной находится в сознании, и может отвечать на вопросы адекватно, врач должен заняться сбором анамнеза. Необходим подробный расспрос для того, чтобы получить возможность установить причину развития отека.
В случае потери сознания врач обращает внимание на цвет кожного покрова, состояние пульсирующих вен шеи, дыхание, сердцебиение, наличие пота. Проводится перкуссия (простукивание) грудной клетки и аускультация (выслушивание при помощи фонендоскопа). Врач измеряет артериальное давление.
Лабораторные методы. Проводится общий анализ крови, биохимический анализ крови.
Инструментальные методы. При необходимости назначается пульсоксиметрия (определение степени насыщения крови кислородом), определение значений центрального венозного давления с помощью флеботонометра Вальдмана, электрокардиография (ЭКГ), эхокардиография (УЗИ сердца), рентгенография органов грудной клетки.
Лечение отека легких
Отек легких – это очень серьезная патология, которая требует немедленной квалифицированной врачебной помощи. При несвоевременно принятых мерах наступает смерть, потому при первых же симптомах нужно вызвать «скорую помощь».
Процесс транспортировки в лечебное учреждение требует соблюдения обязательных мероприятий. Врачи «скорой помощи» проводят комплекс лечебных мероприятий до прибытия в больницу, исходя их состояния конкретного больного:
- пациент должен находиться в полу сидячем состоянии;
- проводится оксигенотерапия (кислородная маска), интубация трахеи (по показаниям), искусственная вентиляция легких;
- больному дают нитроглицерин под язык;
- делается морфин внутривенно, если есть сильная боль;
- диуретик внутривенно.
Больничные лечебные мероприятия
Проводятся в отделении реанимации и интенсивной терапии.
Обязателен постоянный контроль состояния больного: пульс, артериальное давление и дыхание.
Медикаментозная терапия. Применяются специальные медикаменты, которые вводят чаще всего через катетер. Наиболее часто используются: препараты для уменьшения пены в легких, при высоком артериальном давлении и появлении характерной для ишемии миокарда симптоматики – нитраты, с целью выведения избыточной жидкости из тканей – мочегонные средства, при низком артериальном давлении – средства, которые активизируют сокращения миокарда, при сильном болевом синдроме – наркотические анальгетики, при развитии тромбоэмболии легочной артерии – антикоагулянты, при брадикардии – средства, активирующие сердцебиение, при спазме бронхов – стероидные гормоны, при присоединенных инфекциях – антибактериальные препараты широкого спектра действия, при низком содержании белка в крови (гипопротеинемии) – плазма.
Профилактические меры
Профилактические мероприятия — это диагностика и своевременное адекватное лечение заболеваний, которые способны спровоцировать отек легких.
Для этого необходимо: проводить долгосрочную профилактику сердечно-сосудистых заболеваний, избегать длительного и бесконтрольного приема медикаментов, выполнять предписания врача, вести здоровый образ жизни и исключить вредные привычки.
Существуют факторы, которые невозможно предупредить, это состояния, связанные с генерализованной инфекцией или тяжелой травмой.
Источник
