Тянет в икроножной мышце и отек
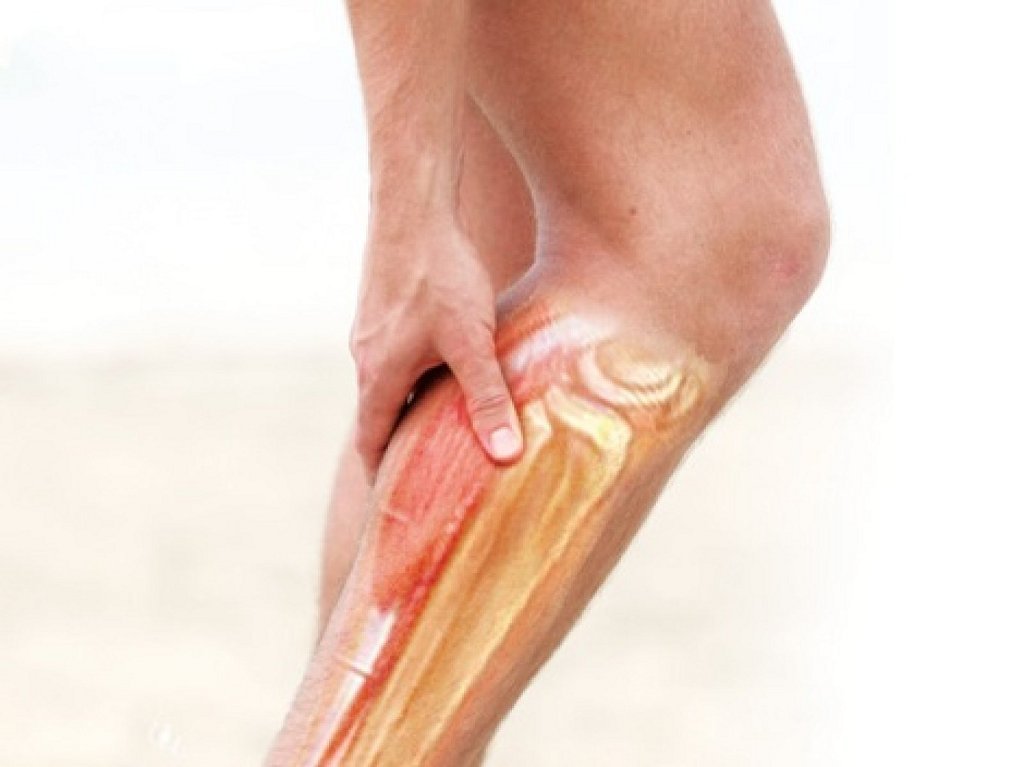
Икроножная мышца обеспечивает движение стопы в сагиттальной плоскости и стабилизацию тела при движении. Резкая боль в икроножной мышце может возникнуть по многим причинам. Врачи Юсуповской больницы при обследовании пациента выясняют причину болевого синдрома с помощью современных методов обследования.
После установки диагноза назначают лечение. Терапия направлена на устранение причины сильной боли в икроножной мышце, механизм развития патологического процесса и ликвидацию болевого синдрома. Реабилитологи назначают современные физиотерапевтические процедуры, массаж, иглоукалывание. Старший инструктор-методист составляет специальную программу лечебной физкультуры, проводит индивидуальные и групповые занятия. Их целью является снятие мышечного спазма, повышения тонуса икроножной мышцы и ликвидация болевого синдрома.

Ноют икры ног: причины дискомфорта
Резкая боль в икроножной мышце ночью или днём может возникнуть по следующим причинам:
- повреждения икроножных мышц после чрезмерной нагрузки;
- патологии сосудов нижних конечностей (варикозной болезни, облитерирующих заболеваний артерий);
- сидячей или стоячей работы, когда из-за венозного застоя возникает кислородное голодание, в мышцах ног накапливаются токсины.
Сильная боль в икроножной мышце при ходьбе развивается у пациентов, страдающих облитерирующим атеросклерозом или эндартериитом. Боль в мышце голени сзади является признаком острого венозного тромбоза. Может возникнуть боль в икре левой ноги при травме. Боль в пятке отдаёт в икроножную мышцу при воспалении ахиллова сухожилия. Боль в икроножных мышцах может быть симптомом болезни Бехтерева.
Провоцируют боль в икроножных мышцах заболевания позвоночника. При нарушении структуры и функции межпозвонковых дисков возникают иррадиирующие боли, которые отдают в ноги. Заболевания периферических нервов могут также провоцировать боли в икроножных мышцах. При невралгиях боль носит приступообразный характер и возникает по ходу нервных волокон. В перерывах между приступами пациент не ощущает боли.
Наиболее сильная боль возникает при воспалении икроножных мышц – миозите. Пациента беспокоят ноющие боли в икрах, которые усиливаются при движениях. Нередко в икре могут прощупываться плотные узелки или тяжи. Своеобразной формой заболевания является паразитарный миозит, который возникает при поражении мышечными болями в ногах, лихорадкой, болями в мышцах конечностей, языка, лица, грудной клетки. Острые продолжительные боли в икроножных мышцах возникают при воспалении костного мозга – остеомиелите.
Как снять боль в икрах ног
Для того чтобы снять боль в икроножной мышце после травмы, необходимо обеспечить нижней конечности покой, положить на заднюю поверхность голени пузырь со льдом, наложить эластичную повязку и придать ноге возвышенное положение. Спустя 72 часа после травмы икроножной мышцы следует приложить к голени грелку.
Как только опухоль спадёт, нужно растереть кожу над икроножной мышцей снимающим боль бальзамом («Бенгеем», «Финалгоном») и обмотать эластичным бинтом. При сильной боли в икроножной мышце следует принять внутрь таблетку нестероидного противовоспалительного препарата – ибупрофена, кетанова. Если через 7 дней боль не пройдёт, нужно обратиться к врачу.
При боли в икре вследствие травмы нужно уменьшить нагрузку на пятку. Подпяточники могут снизить нагрузку на сухожилия и икроножную мышцу. Их можно изготовить и самому. Для этого достаточно вырезать куски пробки толщиной в 6 см и положить в обувь. Необходимо избегать действий, которые связаны с дополнительной нагрузкой на икроножные мышцы. Не надо подниматься пешком на верхние этажи, ездить на велосипеде. Уменьшает боль в икроножной мышце ношение удобной обуви. Травматологи рекомендуют носить кроссовки, на время болезни отказаться от использования туфлей на каблуках-шпильках.
Если причиной боли в икроножных мышцах является варикозная болезнь нижних конечностей, полезно пользоваться компрессионным трикотажем. Супинаторы, которые устанавливаются в обувь под подъём стопы, помогают скорректировать нарушения равновесия, которые влияют на походку и вызывают боль в икроножных мышцах.
При внезапном появлении острой боли в икроножных мышцах необходимо остановиться, прилечь на лавочку, подложив под ноги валик и вызвать скорую помощь. В этом случае пациент нуждается в консультации флеболога и оказании неотложной помощи. Острая боль в икрах, напоминающая удар кнутом, проходит после отдыха в течение нескольких минут. Если она появляется повторно, следует обратиться к ангиохирургу.
Упражнения, предотвращающие боли в икрах ног
Растягивание и укрепление икроножных мышц поможет предотвратить появление болей в будущем. Перед занятиями необходимо прогреть ноги. Лучше выполнять упражнения сразу после горячего душа.
Встаньте лицом к стене, коснитесь её ладонями. Носок одной ноги поставьте к пятке другой. Опираясь о пол пяткой «задней» ноги и чуть приподняв пальцы, согните колено «передней» конечности. Навалитесь на стену, упёршись в неё ладонями. Стойте в таком положении 30 секунд.
Сядьте на пол, вытянув ноги перед собой, пальцы смотрят вверх. Если удается дотянуться до пальцев ног, возьмитесь за них руками и тяните на себя, растягивая икроножные мышцы. Если дотянуться до пальцев ног не удаётся, можно зацепить полотенцем пальцы стопы и тянуть за концы 30 секунд.
Сидя на стуле, поднимайте и опускайте пятки. Можно подниматься на цыпочках, опускаться, опираясь о спинку стула или стол. Каждое упражнение повторяйте 20 раз, со временем доведите число повторов до 40. Если во время выполнения упражнения возникла боль в икроножной мышце, его надо прекратить выполнять.
Укрепление голени помогает снять боль в икроножной мышце. Насыпьте 1 килограмм риса в чулок и положите его на пальцы ног, сидя на стуле и согнув колени. Не отрывая пятки от пола, наклонитесь вперёд и подтяните пальцы к голени. Это упражнение укрепляет мышцы — разгибатели пальцев, в результате чего уменьшается нагрузка на икроножную мышцу.
Тейпирование
Икроножная мышца располагается по задней поверхности голени и состоит из двух головок, которые находятся параллельно друг другу. Они плавно переходят в ахиллово сухожилие, которое очень часто травмирует. Учитывая такое структурное строение для тейпирования икроножной мышцы реабилитологи Юсуповской больницы используют только Y-тейпы или лимфа-тейп. Y-тейпы более эффективны при растяжении или надрыве связки. Лимфа-тейп используют для ускорения рассасывания отёков и гематом после ушибов.
Тейп наклеивают при боли в икроножной мышце, вызванной ушибом мышечных волокон, растяжением икроножной мышцы, надрывами связок и мышечных волокон. Наклеивать тейп на икроножную мышцу при надрыве или растяжении икры можно снизу-вверх. При ушибе лимфа-тейп наклеивается сверху вниз. Перед наклеиванием тейпа сбривают волосяной покров и тщательно протирают поверхность голени спиртом.
Положение пациента должно способствовать растяжению мускулов голени – стопа должна быть в направлении на себя. Это можно делать, лёжа на животе, согнув ногу и направив стопу на себя, или стоя, отставив ногу назад и поставив пятку на пол.
Врач подбирает оптимальную длину тейпа. Она должна соответствовать анатомической длине икроножной мышцы с учётом процента растяжимости средней части эластичной ленты. Тейп располагают от подошвенной поверхности пятки до коленного сустава. Первые и последние 2-3 см наклеивают без натяжения. При растяжении икры создают натяжение 20-30%, а при ушибе тейп наклеивают вообще без натяжения.
Лучи тейпа должны располагаться соответственно расположению мышечных волокон в икроножной мышце – вдоль голени. При наличии признаков травмы ахиллова сухожилия в месте прикрепления к икроножной мышце, накладывают короткий тейп перпендикулярно оси голени.
Как лечится боль в икре левой или правой ноги
Если Вы чувствуете боли в икроножных мышцах, обращайтесь в Юсуповскую больницу. Врачи назначат противоотёчное и противовоспалительное лечение. После комплексного обследования с использованием рентгенографии, компьютерной и магнитно-резонансной томографии, анализов крови и мочи будет принято коллегиальное решение о терапии синдрома, который вызывает боль в икроножных мышцах.
Тяжёлые случаи заболеваний, которые вызывают боль в мышцах голени, профессора и врачи высшей категории Юсуповской больницы обсуждают на заседании экспертного совета. Ведущие неврологи, ревматологи, ортопеды, реабилитологи устанавливают точный диагноз и совместно вырабатывают тактику дальнейшего ведения пациента. Проводят комплексное лечение, направленное на устранение причины боли, механизмов развития патологического процесса и снятие болевого синдрома. Терапию проводят эффективными лекарственными средствами, обладающими минимальным спектром побочных эффектов.
После лечения пациентам предлагают комплексную программу реабилитации. Она позволяет получить все необходимые процедуры по стабильной цене и сэкономить деньги. При появлении боли в икроножной мышце звоните по телефону Юсуповской больницы, где контакт-центр работает ежедневно 24 часа в сутки без выходных и перерыва на обед. Врачи оказывают неотложную медицинскую помощь круглосуточно.
Источник
Икроножная мышца – двуглавая мышца, располагаемая в задней части голени человека. Икра отвечает за устойчивость тела в процессе движения, за двигательную функцию стопы. Боль в икроножной мышце частое явление у взрослого населения. Нередко вместе с болью икра опухает (отекает). Часто боль и опухоль поражает обе икры ног одновременно.
Большинство страдающих людей не придает значения опуханию и отеканию ног, сваливая процесс на усталость либо временный избыток воды в организме. Икра может заболеть внезапно, в результате малейшего дискомфорта, потом быстро пройти. Но явление бывает последствием серьезного недуга. Если опухла икра ноги, появилась боль, необходимо воспользоваться помощью доктора, для выявления причины появления симптомов и назначения последующих мер для выздоровления.
Причины возникновения болезненных ощущений и опухания икры ног:
- Опасные сердечные либо поражающие кровеносные сосуды болезни;
- Серьезные болезни печени, почек;
- Болезни венозных сосудов;
- Патология артериальных сосудов;
- Заболевания икроножных мышц;
- Поражение нервных стволов, подступающих к нижним конечностям;
- Болезни окружающих тканей;
- Патология позвоночника.
Опухание икр ног
Известны прочие факторы, влияющие на появление отеков икры ноги:
- злоупотребление лекарственными, мочегонными и слабительными средствами;
- прием противозачаточных либо гормональных препаратов;
- беременность, предменструальный синдром;
- неправильное, неуравновешенное питание с чрезмерным содержанием углеводов и солей;
- замедленный вывод организмом солей;
- аллергические реакции;
- травма ноги.
Болезни, признаками которых становятся боль и опухание икр ног
Описано немало заболеваний, сопровождающихся болью и опуханием икроножной мышцы:
- Острая окклюзия артерии ног;
- Воспаление скелетных мышц – миозит;
- Невриты (остеохондроз) и полиневриты (диабет, алкогольное отравление хронической формы, дистрофические патологии, инфекционные заболевания);
- Остеомиелит;
- Патология суставов ног;
- Повреждения, связанные с разрывами либо надрывами ахиллова сухожилия;
- Воспалительные процессы на кожных покровах, в подкожной клетчатке голени;
- Воспаления седалищного нерва с правой, левой стороны, прочие болезни позвоночника.
Назовём распространённые случаи опухания икр с болями.
Боль в икроножной мышце
Варикозное расширение вен
Заболеванием страдает преимущественно женская половина населения (бывает и у мужчин) после 20 лет, носит чаще наследственный характер. Причины возникновения бывают иными: длительные нагрузки на ноги, ношение туфель на каблуках выше 5 см, беременность, травмы, курение и прочие. При течении заболевания поражаются поверхностные вены, что заметно визуально.
В усугубленной стадии появляется чувство тяжести в ногах, частая усталость, судороги (как правило, в ночное время), боль. Временами происходит опухание места поражения икры, способен развиться дерматит, возникают долго затягивающиеся трофические язвы. Не всегда варикозное расширение вен поражает одинаково обе ноги, временами болезнь выражена в большей степени на правой либо на левой ноге. Если предпосылки варикоза появились на одной конечности, стоит направить усиленные меры на предупреждение появления расширения вен на второй ноге.
Профилактика варикозного расширения вен
Помимо указанных общих рекомендаций, при варикозе необходимо соблюдать простые правила, выполнение которых поспособствует замедлению развития патологии, либо поможет избежать ее появления:
- Не увлекаться принятием горячих ванн;
- Снизить вес (при условии лишних килограммов);
- Не носить чрезмерно обтягивающую одежду, либо одежду, сдавливающую сосуды (к примеру, слишком узкие джинсы);
- Чередовать нагрузки;
- Ввести в рацион продукты, обогащенные клетчаткой;
- Обливать ноги прохладной водой в конце дня;
- Чаще стараться ходить по росе либо по кромке воды;
- Делать специальную гимнастику для ног.
Упражнения для ног
Тромбофлебит (тромбоз)
Распространённое сосудистое заболевание, при котором пульсирующе болит икроножная мышца, ощущения постепенно переходят в жжение. Боль носит постоянный характер. При тромбозе опухают икры ног, появляется тяжесть, кожа в месте поражения приобретает гладкий блестящий вид, становятся видны вены. Боль распространена по задней стороне голени от стопы до бедра, при сгибании увеличивается. Аналогично варикозу, тромбоз может развиться в правой, в левой ноге, либо в обеих.
Тромбофлебит опасен. Образующиеся в сосудах тромбы либо их частички способны перемещаться вместе с кровью, из-за чего происходит закупорка сосуда и возможен летальный исход. При обнаружении признаков, по симптоматике похожих на тромбоз, полагается незамедлительно обратиться к доктору.
Профилактика тромбофлебита
- Пить воду в требующемся организму количестве, вода – результативно предотвращает появление тромбовых сгустков.
- Ввести в питание продукты, обладающие свойствами, содействующими разжижению крови:
- имбирь;
- семена подсолнечника;
- свекла;
- рыбий жир;
- льняное, оливковое масло;
- помидоры и томатный сок;
Сок томатов
- каша из геркулеса;
- лимон;
- чеснок и лук;
- вишня, черешня, клюква, малина, земляника, клубника.
Указанные продукты рекомендуется есть постоянно, минимум 2-3 единицы из перечисленных.
- Снизить потребление в пищу еды, влияющей на сгущение крови:
- бульоны, приготовленные на мясе;
- колбасные изделия, копчености, студень;
- изделия из пшеничной муки;
- жирные сливки;
- чечевицу, горох;
- шиповник, черноплодную рябину;
- манго, бананы;
- отвары из трав, снижающие кровотечения и жидкость крови.
- Отказаться от употребления алкоголя и курения.
- Уменьшить количество соли;
- Стараться избежать употребления мочегонных, противозачаточных, гормональных препаратов, добавок, направленных на повышение либидо.
- Вести подвижный образ жизни, почаще выезжать на природу, дышать чистым воздухом, заниматься спортом.
Общие меры профилактики и снятия болезненных ощущений при опухании (отеках) икры ног
Снижение отечности икр – наиглавнейшая цель при опухании. Поможет приподнятое положение ног. Стопы рекомендуется расположить на возвышении, на уровне, превышающем уровень сердца, чтобы нагрузка и давление на нижнюю часть тела оказалось минимизировано. Допустимо использовать специальные приспособления.
Во время сна класть ноги на подушки для обеспечения приподнятого состояния.
Для профилактики отеков используют специальные колготки, носки, чулки, легко приобрести в аптеке или специализированных ортопедических магазинах.
Важно носить правильную, подходящую по размеру обувь: она не должна жать либо давить на пятку, носок. Чтобы подобрать комфортный размер рекомендуется приобретать обувь во второй половине дня, когда ноги уже уставшие и чуть припухшие.
Чтобы уменьшить опухлость икры (икр) ног, рекомендуют следовать советам:
- увеличить нагрузку на мышцы ног, посредством ходьбы;
- избегать статичного состояния, меньше стоять;
- не сидеть в позе «нога на ногу», не пережимая вены задней части голени;
- снизить потребление соли, препятствует выходу воды из организма;
- не употреблять в чрезмерной степени лекарственные, мочегонные, слабительные, гормональные и противозачаточные препараты;
- пить больше простой чистой воды (средняя норма человека по потреблению воды составляет 2 литра в день).
Тревожным знаком послужит то, что при применении профилактических мер опухлость ног не исчезает. Тогда полагается обратиться к доктору.
Указанные меры носят рекомендательный характер.
Лечение болей и отеков икроножных мышц ног
Большинство заболеваний икроножной мышцы можно легко устранить при лечении дома и в условиях стационара. Однако есть болезни, например, острые сосудистые патологии, миозит, осложненная хроническая сосудистая недостаточность, отдельные патологии позвоночника, при которых требуется вмешательство хирурга или постоянное наблюдения врача.
Бывает, что полное избавление от боли и отечности ног невозможно. Тогда применяются традиционные способы лечения (уколы, таблетки, прогревания) для поддержания и ослабления симптомов основного заболевания. К примеру, при диабете – инсулин, при варикозе – специальные эластичные колготки или чулки.
Безусловно, необходимо уяснить важную вещь – ни в коем случае не пытайтесь самостоятельно решить проблему с ногами. Грамотно установить причины боли и опухания ног способен только врач путем обследования и проведения анализов. Следовать рекомендациям по профилактике, с целью снижения риска возникновения заболевания – ценно и правильно. Выполнять определенные мероприятия по снижению боли – делать зарядку и массажи, использовать специальные приспособления – тоже нужно, но только при установлении конкретного диагноза и консультации с врачом.
Источник
В статье представлен дифференциальный диагноз болевого синдрома в области икроножной мышцы, развивающегося вследствие хронической венозной недостаточности, острой венозной недостаточности, хронической артериальной недостаточности, острой артериальной недостаточности, остеохондроза, остеоартроза, полинейропатии, дерматомиозита, миозита, фибромиалгии, травмы мышц.
Боли в области икроножной мышцы (икры) – универсальный симптом, который может наблюдаться при большом количестве заболеваний.
Основной мышечный массив задней поверхности голени (икра) образован двумя мышцами – располагающейся поверхностно икроножной мышцей и более глубоко расположенной камбаловидной мышцей. Сухожилия этих мышц объединяются вместе и прикрепляются к пяточной кости, образуя т.н. ахиллово сухожилие. Мышцы икры обеспечивают движение в голеностопном суставе (сгибание и разгибание), что необходимо для обеспечения ходьбы, удержания равновесия тела в вертикальном положении и амортизации при движениях.
Артериальное кровоснабжение икроножной мышцы происходит из собственных артерий, берущих начало из подколенной артерии. Венозный отток осуществляется по сопровождающим артерии венам, которые в толще мышцы образуют широкие выстланные эндотелием полости – суральные синусы. Иннервируются вышеуказанные мышцы из большеберцового нерва (L3-4).
Хроническая венозная недостаточность.
На сегодняшний день в генезе боли при хронических заболеваниях вен выделяют три основных компонента: дистензионный, ишемический и воспалительный.
Дистензионный компонент возникает вследствие перерастяжения венозной стенки избытком крови при нарушении механизмов ее оттока. Подобные нарушения могут быть следствием дисфункции мышечно-венозной помпы, играющей ведующую роль в обеспечении венозного оттока в вертикальном положении тела. Застой крови в венах голени может возникать в результате снижения активности мышц икры, например вследствие длительного пребывания в неподвижном вертикальном или сидячем положении, в результате поражения клапанного аппарата поверхностных (варикозная болезнь) или глубоких (посттромботический синдром) вен, что сопровождается нарушением нормального центростремительного движения крови и ее забросом в дистальные отделы при каждом мышечном сокращении (рефлюкс), а также при поражении соответствующих мышц и смежных с ними суставов. Подобные боли часто возникают после длительных статических нагрузок и легко купируют ночным отдыхом и/или путем придания конечностям возвышенного положения.
Воспалительный компонент является отражением общепринятой на сегодняшний день концепции лейкоцитарной агрессии, как ведующего компонента патогенеза хронических заболеваний вен. Суть ее заключается в том, что при уменьшении скорости венозного оттока и появлении признаков венозного стаза в венах голени происходит лейкоцитарно-эндотелиальное взаимодействие с экспрессией ссответвующих адгезивных молекул на поверхности клеток, что приводит к миграции белых кровяных телец в толщу сосудистой стенки и их дегрануляции. Освобожденные свободные радикалы кислорода, протеолитические ферменты и цитокины оказывают не только повреждающее воздействие на структурные компоненты венозной стенки, в первую очередь, коллагеновый каркас, но и активируют безмиелиновые С-ноцицепторы, отвечающие за передачу болевого импульса. Таким образом, воспалительный компонент венозной боли отражает не только застой крови в венах голени, но и процесс активного развития хронических заболеваний вен, который может в итоге привести к появлению варикозной трансформации. Присоединение воспалительного компонента делает венозную боль более стойкой и не купирующейся возвышенным положением конечности и ночным отдыхом.
Ишемический компонент связан с тяжелыми воспалительными изменениями венозной стенки с запустеванием vasa vasorum, что приводит к серьезной морфологической перестройке страдающих вен. Следует предполагать, что ишемический компонент встречается при тяжелых формах хронических заболеваний вен и может обеспечивать постоянную болезненность самих варикозных узлов.
Классические боли при венозной недостаточности носят тупой распирающий характер, усиливаются после длительного пребывания в положении стоя или сидя, уменьшаются или полностью проходят после ночного отдыха или придания конечности возвышенного положения. Часто боли сопровождаются преходящим отеком мягких тканей в области нижней трети голени и судорогами икроножной мышцы в ночные часы.
Острая венозная недостаточность – тромбоз глубоких вен голени. В результате внезапного затруднения венозного оттока из нижних конечностей и развития острого венозного полнокровия могут наблюдаться весьма интенсивные постоянные распирающие боли в области икроножной мышцы, незначительно уменьшающиеся при придании конечности возвышенного положения, сопровождающиеся увеличением объема мышцы и ее уплотнением, цианозом кожи и усилением подкожного сосудистого рисунка. Степень выраженности симптомов будет зависеть от локализации тромбоза – чем больше вен окажется вовлечено в процесс, тем более острыми будут проявления. При изолированном тромбозе суральных синусов могут наблюдаться умеренной интенсивности четко локализованные боли, усиливающиеся при подошвенном сгибании голеностопного сустава и при надавливании в место проекции синуса на кожу.
Хроническая артериальная недостаточность развивается вследствие окклюзии артерий атеросклеротическим или аутоиммунно-воспалительным процессом. В подобных случаях мышцы испытывают кислородное голодание, переходят на анаэробный путь метаболизма, что приводит к накоплению кислых продуктов, раздражающих болевые рецепторы. При артериальной недостаточности боли в икроножных мышцах наблюдаются при ходьбе и вынуждают человека остановиться (синдром «перемежающейся хромоты»), на начальных стадиях процесса в покое боли не беспокоят. Боли сопровождаются похолоданием конечностей, зябкостью, кожа становится бледной, шелушащейся, легко ранимой, теряется волосяной покров. При прогрессировании заболевания мышцы и подкожная клетчатка истончаются.
Острая артериальная недостаточность – внезапная закупорка артерий вследствие ее тромбоза или эмболии приводит к остро возникшей ишемии конечности. В этом случае боли в икроножной мышцы будут наблюдаться в покое, носить интенсивные характер, сопровождаться нарушениями чувствительности и двигательной функции вплоть до развития паралича и мышечной контрактуры.
Остеохондроз поясничного отдела позвоночника (корешковый синдром) – вторая по частоте причина появления болей в области икроножных мышц. В основе лежит сдавление корешка спинномозгового нерва в месте его выхода из позвоночного канала. В результате возникают проецированные боли в том месте, куда идут нервные волокна – в том числе в область икры. При этом боли могут быть связаны как с компрессией нервов и генерацией в них болевых импульсов, так и с тоническим мышечным сокращением и последующим развитием фиброзно-дистрофических изменений в мышечной ткани. При корешковом синдроме боли связаны с определенными движениями и изменением положения тела (например, наклон туловища вперед, в стороны, сгибание конечности в тазобедренном суставе). Как правило, боли усиливаются при длительном пребывании в провоцирующем положении и уменьшаются после разминки, лечебной физкультуры, массажа, тепловых воздействий. При мышечно-тоническом синдроме возможно обнаружить участки повышенного тонуса в воде плотных болезненных очагов в тоще мышцы. Со временем мышца может диффузно уплотняться в связи с развитием в ней фиброзных изменений. Впоследствии в связи с нарушением вегетативной иннервации может происходить присоединение застойного (вазодилатация) или ишемического (вазоконстрикция) компонента болевого синдрома.
Периферическая полинейропатия может быть осложнением сахарного диабета, следствием токсического воздействия на организм этилового спирта и пр. Для диабетической полинейропатии характерно сочетание ночных или утренних болей в покое, локализующихся в дистальных отделах нижних конечностей, с ощущениями ползанья мурашек, жжения, онемения, мышечной слабостью и снижением кожной и (в первую очередь) вибрационной чувствительности. При этом боли могут носить очень интенсивный характер. Поражение вегетативных нервов может приводить к трофическим нарушениям и присоединению сосудистого компонента болевого синдрома.
Неврит большеберцового нерва характеризуется болями приступообразного характера, возникающими по ходу нервных волокон. При этом в промежутках между приступами боль полностью отсутствует.
Патология коленных суставов – в первую очередь, остеоартроз – характеризуется болями в околосуставной области при нагрузке. Боли локализуются преимущественно в области передней и внутренней поверхностей коленного сустава, усиливаются при длительном пребывании в вертикальном положении тела, при долгой ходьбе. Особенно характерно усиление болей при подъеме и особенно спуске по лестнице. На начальных стадиях заболевания в покое боли полностью проходят (при этом не требуется придавать конечности возвышенное положение). При развитии активного воспаления могут появляться боли в начале движения и утренняя скованность в суставах. В процессе развития заболевания возможно присоединение мышечно-тонического компонента болевого синдрома, при котором икроножная мышца находится в постоянном напряжении и становится плотной и болезненной при пальпации. При скоплении выпота в полости сустава могут образовываться ограниченные ее скопления в заворотах суставной капсулы – кисты Беккера, которые могут усугублять болевой синдром, сдавливать нервы и вены с развитием нейропатического и сосудистого компонента.
Дерматомиозит, полимиозит – аутоиммунное воспаление мышечной ткани, характеризующиеся постоянными тупыми упорными болями, усиливающимися при движениях в голеностопном суставе, в сочетании с мышечной слабостью и симптомами интоксикации. Мышцы становятся отечными, болезненными при пальпации, со временем может наблюдаться их уплотнение, тяжистость, узловатость, фиброз, образование кальцинатов вплоть до полной атрофии. При аутоиммунных заболеваниях, как правило, выявляются поражения других органов и систем, в первую очередь кожи: эритема и отек периорбитальной области, шелушащаяся эритема пальцев и кистей, покраснение околоногтевых валиков, очаги гиперпигментации-депигментации кожи – при дерматомиозите; отек-индурация-атрофия кожи при склеродермии, эритема на лице, поражение почек, сердца при волчанке и пр. Между тем, поражение икроножных мышц при аутоиммунных миозитах встречается нечасто.
Миозиты также могут быть проявлением онкологических, паразитарных заболеваний (трихинеллез, токсоплазмоз, цистицеркоз) или являться осложнением простуды, травмы или перенапряжения икроножной мышцы.
Фибромиалгия – хроническое аутоиммунное заболевание мышечной ткани — редко сопровождается изолированными болями в икроножных мышцах. Чаще наблюдаются интенсивные постоянные боли и выраженная мышечная слабость в проксимальных мышцах поясов конечностей. Также отмечается продолжительная утренняя скованность, и болезненность в специфических точках при пальпации.
Перенапряжение, растяжение, разрыв мышцы могут сопровождаться выраженными интенсивными болями в зоне повреждения, резко усиливающимися при попытках движений. Могут присоединяться явления воспаления (миозит).
Статья добавлена 24 июля 2014 г.
Источник
