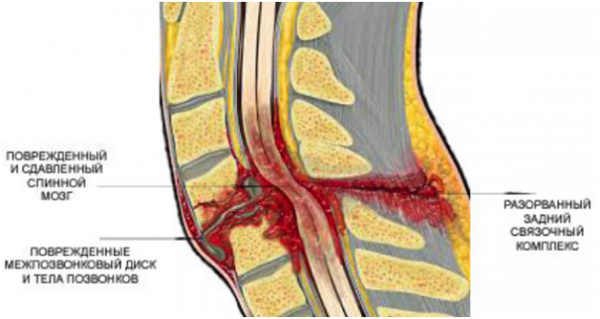
Субхондральный отек костного мозга по типу модик 1
Изменения по типу Модик — это термин, который используется для описания изменений концевых (замыкательных) пластинок позвонков, связанных с дегенеративно-дистрофическими процессами в позвоночнике. Эти изменения носят имя доктора Модика, который был первым врачом, идентифицировавшим и классифицировавшим дегенеративные изменения концевых пластинок и костного мозга.
На МРТ мы можем увидеть изменения интенсивности сигнала при наличии дегенеративного процесса, будь то жир, отёк или фиброзные изменения. Считается, что изменения по типу Модик — это динамический процесс, который может меняться и прогрессировать, но не было зафиксировано ни одного случая полного излечения.
На МРТ изменения по типу Модик будут выглядеть как изменение сигнала в концевых пластинках, параллельных диску. Чаще всего изменения по типу Модик можно обнаружить в поясничном отделе позвоночника, и, несмотря на то, что они могут возникнуть на любом уровне, чаще всего они наблюдаются на уровных L4-L5 и L5-S1. Точная локализация изменений также варьируется. Обычно они возникают спереди, но бывают случаи, когда они затрагивают почти весь позвонок.
Существует три типа изменений Модика
- Тип 1 представляет собой сосудисто-волокнистые изменения в субхондральном костном мозге, такие как отёк и воспаление. Тип 1 относится к острым дегенеративным изменениями и часто сопровождается болью. На МРТ-снимках первый тип можно определить как высокую интенсивность сигнала на Т2- и низкую интенсивность сигнала на Т1-изображениях;
- Тип 2 представляет собой замещение нормального красного костного мозга жёлтым жировым мозгом. На МРТ-снимках второй тип проявляется как увеличенная интенсивность сигнала на Т1- и Т2-изображениях;
- Тип 3 представляет собой замещение кости костным склерозом с небольшим количеством остаточного костного мозга. Склеротические изменения также можно увидеть на рентгеновских снимках. На МРТ-снимках третий тип проявляется как низкая интенсивность сигнала на Т1- и Т2-изображениях.
Каково различие между Т1- и Т2-изображениями на МРТ?
У МРТ нет цвета, только оттенки серого от яркого до тёмного. Сравнивая Т1- и Т2-изображения, постарайтесь запомнить, что на Т1 жидкость тёмная, а на Т2 — яркая. Вещество спинного мозга и кортикальный слой кости более тёмный на обоих. Подкожный жир более яркий также на обоих изображениях. Основным различием для МРТ является яркость серого цвета, отражающего жидкость. Многие патологии включают наличие жидкости, что позволяет проще их обнаружить, сравнивая изображения.
Т1 — цереброспинальная жидкость тёмная
Т2 — цереброспинальная жидкость светлая
Мы используем МРТ, чтобы рассмотреть изменения в концевых пластинках, так как КТ нечувствительна к ранним проявлениям отёка и жирового замещения. На рентгеновском изображении можно увидеть только склеротические изменения, характерные для третьего типа. Но с помощью МРТ, особенно при сравнении Т1- и Т2-изображений, можно получить много информации о предполагаемых изменениях, происходящих в позвоночнике.
С какими другими патологиями должен проводиться дифференциальный диагноз?
- Инфекция дискового пространства
- Остеомиелит
- Злокачественные новообразования
Вызывают ли боль дегенеративно-дистрофические изменения позвонков?
Изменения первого типа по Модику присутствовали у 4% пациентов, которым проводилось МРТ по причине патологии дисков. Второй тип присутствовал у 16% пациентов. Третий является наименее распространённым и присутствовал только у примерно 1%. Причины этих изменений в концевых пластинках в основном неизвестны. Модик создал диагностическую систему, однако исследования по поиску причин этих изменений продолжаются. Также до сих пор достоверно неизвестно, насколько распространена при этих изменениях и насколько связана с ними болевая симптоматика.
Связь Модик1 изменений концевых пластинок и дискогенной боли в пояснице спорна. Распространённость этих изменений, сопровождающихся болью в пояснице, значительно варьируется среди исследований. Дженсен и коллеги (2008) провели систематический обзор распространённости и взаимосвязи боли в пояснице с изменениями по типу Модик и заключили, что, хотя связь между изменениями на МРТ и болевой симптоматикой присутствует, также существуют бессимптомные пациенты, демонстрирующие те же самые особенности на МРТ.
Некоторые исследования предполагают, что с увеличением возраста изменения второго типа становятся более распространёнными как в шейной, так и в поясничной области, описывая изменения Модика как динамический феномен. Также было выявлено, что первый тип может со временем прогрессировать во второй.
Существуют исследования, которые демонстрируют высокую корреляцию между изменениями Модика и болью в шейной и поясничной областях, но есть некоторая неуверенность по поводу их связи с высокими уровнями боли. Некоторые исследования показывают, что типы 1 и 2 имеют высокую специфичность (> 90%), но низкую чувствительность (20-30%) для симптоматического поясничного диска. Это значит, что, несмотря на высокую распространённость изменений Модика, существует лишь небольшой процент людей с тяжёлой дегенерацией дисков, которая сопровождается постоянной или сильной болью. С другой стороны, большой процент людей (35%) с дегенеративными изменениями вообще не испытывают боли. Дегенерация диска — это процесс, связанный с возрастом, а не с развитием болезни, поэтому он необязательно должен быть болезненным. В некоторых случаях этот процесс может быть ускорен, и по этой причине мы можем рассматривать его как патологию, но, в общем и целом, изменения Модика обычно связаны исключительно с возрастом.
Исследование Модика было посвящено распространённости межпозвонковых грыж при боли в пояснице и радикулопатии. В нём были отмечены два момента: наличие межпозвонковой грыжи при боли в пояснице составляет 57%, а при радикулопатии — 65%, но эта распространённость имеет плохую корреляцию с прогнозом. В действительности пациенты, знающие о результатах диагностики, показали худшие результаты лечения и снижение ощущения благополучия.
Исследование МакКаллоу с соавторами (2012) было посвящено распространённости МРТ-находок у пациентов без боли в позвоночнике. Было собрано 237 отчётов, и 30% этих отчётов сопровождались утверждением о наличии нормальных морфологических изменений на МРТ-снимках. Было установлено, что пациенты или клинические врачи, которым были предоставлены эпидемиологические данные по естественным изменениям позвоночника, замеченным на МРТ-снимках, реже получали рецепт на наркотические лекарства.
Статья добавлена в Яндекс Вебмастер 2016-07-19, 16:26.
При копировании материалов с нашего сайта и их размещении на других сайтах мы требуем чтобы каждый материал сопровождался активной гиперссылкой на наш сайт:
Источник
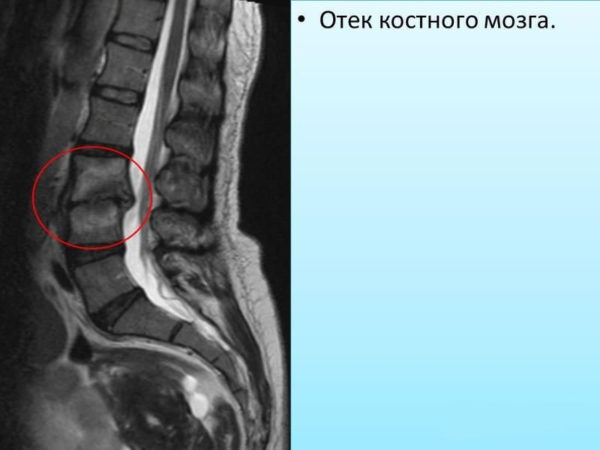
Костный мозг – это орган, находящийся внутри костей и, выполняющий функцию кроветворения, поэтому его еще называют красным или кроветворным мозгом. Отек костного мозга – достаточно распространенная патология, в большинстве случаев протекающая без выраженных симптомов (или со смазанными клиническими проявлениями) и выявляемая случайно во время магнитно-резонансного сканирования в связи с другими заболеваниями, например, межпозвоночной грыжей. Большинство случаев скопления воспалительного экссудата в тканях костного мозга и губчатого вещества кости происходит в результате различных травм и инфекционных процессов, приводящих к воспалению синовиальной оболочки суставов позвоночника. Традиционная терапия с применением методов форсированного диуреза при подобных нарушениях малоэффективна, поэтому самолечение после подтвержденного отека кроветворного мозга позвоночника запрещено в связи с высоким риском осложнений.
Отек костного мозга позвоночника: что это такое?
Что это такое?
Кроветворный (костный) мозг содержится в губчатом веществе, которое также называют трабекулярной тканью, так как она состоит из трабекул (рыхлыми костными пластинками и перегородками). Наибольшая масса костного мозга человека находится в костях большого и малого таза, черепной коробке, грудине. В телах позвонков, из которых состоит позвоночник человека, объем красного мозгового вещества значительно меньше по сравнению с трубчатыми костями, но, несмотря на это, трабекулярный отек позвоночника способен вызвать серьезные осложнения, главным из которых является угнетение иммунной функции и стремительное прогрессирование аутоиммунных заболеваний (например, ревматоидного артрита).
Строение костного мозга определяется его функциями, среди которых не только участие в процессе образования красных кровяных телец, но и формирование иммунных цепочек при взаимодействии с лимфоидными органами периферической системы. Основную массу составляет фиброзная строма (остов). Кроветворная ткань представлена пятью зрелыми ростками, производящими форменные компоненты крови: эритроциты, гранулоциты (зернистые лейкоциты), лимфоциты, моноциты и мегакариоциты (гигантские клетки красного мозга).
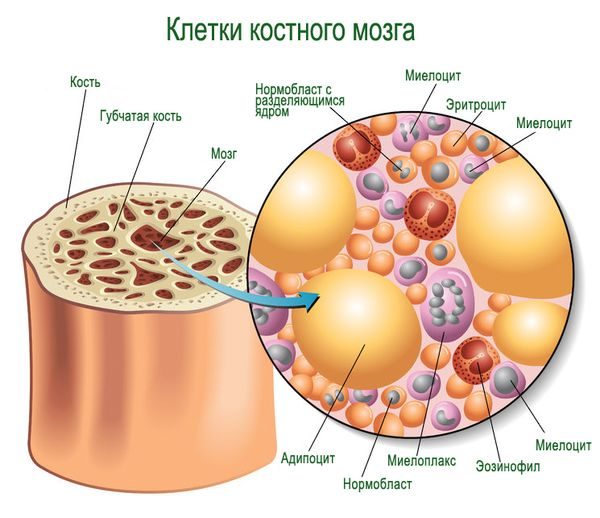
Из каких клеток состоит костный мозг
Отек кроветворного мозга происходит в результате избыточного скопления жидкости или воспалительного экссудата в губчатом веществе позвонков и эпифизов костей таза и грудины, поэтому патология нередко обозначается как трабекулярный отек. Проявляется он следующими изменениями в костно-хрящевой структуре позвонка:
- Увеличение объема жидкости в трабекулярных пластинах. Нормальное содержание воды в костях позвоночника составляет около 10% (остальные 90% составляет внеклеточный матрикс и неорганические вещества). При отеке уровень жидкости может достигать 20% (и более).
- Набухание тела позвонка (вызывается увеличением объема губчатого вещества).
- Распространение отека на соседние ткани (включая субарахноидальное пространство и нервную ткань).
Обратите внимание! Некоторые травматологи называют отек костного мозга костной гематомой, но это не совсем верный термин. Гематома представляет собой скопление крови в результате повреждения мелких кровеносных сосудов и капилляров, осуществляющих кровоснабжение позвонков, а отек – избыточное накопление жидкости (преимущественно – воспалительного экссудата). Несмотря на то, что гематома сама по себе почти всегда вызывает отечность трабекулярного вещества и костного мозга, патогенетически это разные патологии.
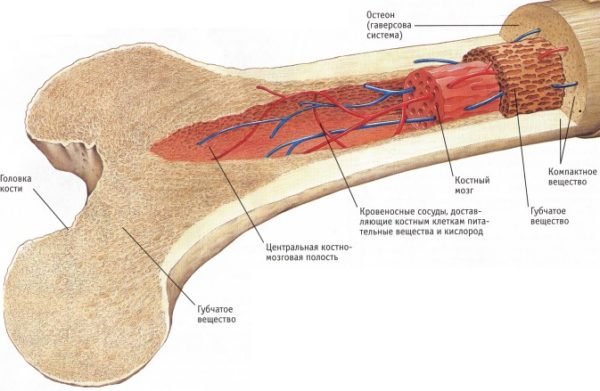
Строение кости
Причины отека
Главная причина отека костного мозга (или трабекулярного отека) – это различные травмы и повреждения позвоночника. Такие отеки называются первичными и возникают в результате ушибов, падений, ударов и различных ранений позвоночника. В костях позвонков образуются гематомы, а из поврежденных сосудов просачивается кровь и лимфа, которые также оказывают давление на трабекулярное вещество. Отеки, возникающие в результате травм, обычно локализуется только в костной ткани, но в некоторых случаях могут распространяться и на паравертебральные ткани позвоночника (мышечно-связочный аппарат, сухожилия, синовиальные оболочки суставов).
Вторичные отеки не являются самостоятельной патологией и развиваются на фоне инфекционно-воспалительных и дегенеративных процессов в телах позвонков и межпозвоночных дисках. Для назначения адекватного лечения большое значение имеет правильная и обширная диагностика, так как терапия трабекулярных отеков всегда подбирается с учетом причины их возникновения. Среди них могут быть:
- Инфекции позвоночника (остеомиелит, туберкулез позвоночника, спондилодисцит, спондилит). В ответ на инфицирование тканей происходит активное выделение воспалительной жидкости (экссудата), которая вызывает набухание позвонков и их деформацию. Особенно опасен в этом плане гематогенный острый остеомиелит, при котором вокруг костного мозга образуются множественные гнойные очаги, и происходит скопление гнойного экссудата.
- Воспалительные процессы в суставах позвоночника (остеоартрит). Воспаление суставов позвоночника и их оболочек также сопровождается отеками костей и окружающих тканей и может проявляться болью и ограничением подвижности.
- Дегенеративно-дистрофические заболевания. К таким патологиям относится остеохондроз, спондилолистез, межпозвонковые грыжи, деформирующий артроз и т.д.
Обратите внимание! Вероятность отекания кроветворного мозга повышается, если человек страдает заболеваниями эндокринной системы или нарушением обмена веществ, так как одним из факторов избыточного скопления жидкости и накопления белков в межклеточном пространстве является замедленное выведение ионов натрия из организма.
Разновидности отеков и их классификация
В основе классификации отеков костного мозга лежит патогенетический и этиологический механизм их возникновения.
Виды отеков красного костного мозга
| Разновидность | Причина возникновения |
|---|---|
| Асептический | Развивается на фоне хронических или резко выраженных дегенеративных и дистрофических изменений в позвонках и соединяющих их межпозвоночных дисках |
| Травматический | Возникает в результате различных травм и повреждений, а также воздействия химических и механических факторов |
| Реактивный | Реактивные отеки образуются без видимых причин в результате скрытых или вяло текущих воспалительных процессов (в эту же группу входят аллергические отеки) |
| Перифокальный | Разрушение костных пластин и формирование отека происходит на фоне опухолевого процесса (включая доброкачественные образования) |
| Инфекционный | Причина инфекционных отеков – бактериальные, грибковые и вирусные поражения костей позвоночника (включая поражение микобактериями туберкулеза). Крайне редко причиной патологии могут быть хронические гельминтозы и инвазии простейшими |
В зависимости от локализации воспалительного процесса отеки могут быть субхондральными (поражаются субхондральные костные пластины) и трабекулярные (жидкость скапливается в губчатом веществе кости). Трабекулярные отеки являются самой распространенной разновидностью отеков кроветворного костного мозга.
Видео — Костный мозг и стволовые клетки
Признаки и симптомы
Клиническая картина при отеках костного мозга почти всегда смазана, что затрудняет своевременную постановку правильного диагноза и нередко приводит к развитию осложнений. Первым (и зачастую – единственным) симптомом подобных нарушений является боль. Отличительной особенностью болевого синдрома у таких больных является его локализация: болезненные ощущения появляются не в месте патологического процесса, а на несколько сантиметров выше. Это связано с тем, что тело позвонка, которое набухает от избыточной жидкости, сдавливает расположенные выше нервные окончания спинномозговых нервов, а также расположенных рядом мышц и связок.
При длительном отсутствии необходимого лечения в процесс нередко вовлекается спинной мозг, поэтому клиника первичных нарушений часто пересекается с неврологической симптоматикой.
В целом, симптомами отека костного мозга можно назвать следующие признаки:
- ноющая, постоянная боль преимущественно выше пораженного позвонка (может усиливаться как в состоянии покоя, так и при различных видах нагрузки);
- нарушение работы органов малого и большого таза (затруднение мочеиспускания, запоры с болезненными тенезмами, боли во время опорожнения кишечника или мочевого пузыря);
- неврологические нарушения (нарушение чувствительности конечностей).

Постоянно ноющая боль, преимущественно выше пораженного позвонка — основной признак отека костного мозга
При поражении шейного отдела позвоночника возможно развитие гидроцефалии (избыточное скопление цереброспинальной жидкости в желудочках головного мозга), повышение внутричерепного давления, поражение нервов, отвечающих за иннервацию глазных мышц.
Так как костный мозг также участвует в формировании иммунитета, патологии данного органа почти всегда проявляются снижением резистентности организма к воздействию аллергенов и патогенов. У больного могут появляться различные аллергические реакции, простудные и кишечные инфекции, возможно обострение радикулита на фоне переохлаждения.
Геморрагический синдром при поражениях костного мозга выражен сильно, причем его локализация не всегда определяется в месте патологического процесса. У больного возникает повышенная кровоточивость десен, появляются частые носовые кровотечения, на теле образуются синяки и гематомы.
Важно! Важнейшим симптомом патологий костного мозга является анемия, которая выявляется при клиническом исследовании крови и характеризуется снижением уровня гемоглобина (норма – от 120 до 150 г/л). Если по результатам анализов крови у больного выявлена анемия, которая сочетается с болями в спине, врач может предположить трабекулярный или субхондральный отек костного мозга позвоночника.
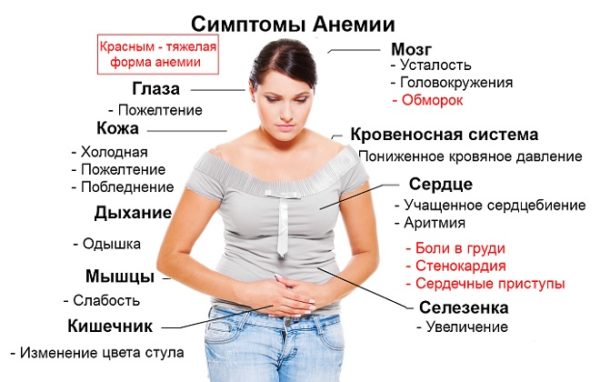
Главные симптомы анемии
Диагностика
При выборе метода диагностики у пациентов с жалобами, типичными для отека косного мозга, важно учитывать, что в большинстве случаев рентгенография не позволяет обнаружить признаки скопления жидкости или экссудата. Целесообразнее таким больным назначать магнитно-резонансное сканирование (магнитно-резонансную томографию), которое не только выявляет очаги с наличием экссудата, но и позволяет измерить его количество.
Основной задачей МРТ является выявление возможных отеков и их локализации. Методы вспомогательной диагностики направлены на установление причины отека и сопутствующих нарушений. В зависимости от имеющихся симптомов это могут быть следующие методы:
- компьютерная мультиспиральная томография;
- исследование крови на онкомаркеры и ревматоидные факторы;
- рентгенография позвоночника;
- исследование ликворопроводящих путей (при подозрении на осложнения в работе спинного мозга, расположенного в центральном позвоночном канале).
Если вы хотите более подробно узнать, показания и проведение процедуры МРТ шейного отдела позвоночника, а также ознакомиться с противопоказаниями, вы можете прочитать статью об этом на нашем портале.
Для исключения злокачественных процессов может быть назначена биопсия биологических материалов с последующим гистологическим исследованием.
Лечение
Учитывая этиологические факторы и причины возникновения отеков костного мозга, можно сказать, что единственным методом лечения в большинстве случаев становится операция. Хирургическая коррекция часто необходима при различных травмах, межпозвоночных грыжах, остеомиелите и других заболеваниях позвоночника, на фоне которых развивается избыточное накопление жидкости в костных трабекулах позвонков.
Медикаментозное лечение может включать следующие группы препаратов:
- ненаркотические анальгетики (метамизол натрия);
- психотропные анальгетики опиоидной группы в случае неэффективности ненаркотических препаратов («Трамадол»);
Препарат Трамадол в форме капсул
- противовоспалительные средства с обезболивающим действием («Кеторол», «Нимесулид», «Диклофенак»);
Форма выпуска препарата Диклофенак
- глюкокортикоиды для уменьшения экссудации и купирования воспаления («Димексид», «Гидрокортизон»);
Гидрокортизон в форме ампул для инъекций
- витамины группы B для улучшения трофики и питания тканей (помимо монопрепаратов, содержащих необходимые витамины, могут использоваться комбинированные средства с добавлением анестетиков, например, «Комбилипен»);

Препарат Комбилипен в ампулах
- препараты, стимулирующие циркуляцию крови («Трентал», «Актовегин»).
Таблетки Трентал
Для повышения эффективности медикаментозного лечения при выраженном воспалительном процессе используется йодистый калий. Если причиной воспалительного процесса стали бактериальные инфекции, показано применение антибиотиков («Амоксициллин», «Кларитромицин»). При туберкулезе позвоночника проводится специфическая противотуберкулезная терапия.

Препарат Кларитромицин
Для снижения нагрузки на пораженный позвонок врач может рекомендовать использование корсета или бандажа. Важно, чтобы изделие было выполнено из эластичных материалов, пропускало воздух и имело металлические вставки с легкой или средней степенью жесткости.

Корсет грудопоясничный
Если вы хотите более подробно узнать, какие бывают виды, размеры корсетов для позвоночника грудного отдела, а также рассмотреть правила выбора, вы можете прочитать статью об этом на нашем портале.
После купирования острого воспалительного процесса больному назначается курс физиолечения, в который обычно входит магнитотерапия, лечение лазером, иглорефлексотерапия.
Можно ли лечить отек костного мозга пиявками?
Гирудотерапия, которую часто советуют в качестве безопасного и эффективного метода лечения патологий позвоночника, не может использоваться при различных отеках костного мозга. В основе гирудотерапии лежит метод кровопускания, поэтому любые состояния, сопровождающиеся обильными или регулярными кровопотерями, являются противопоказанием для лечения пиявками. Кроме того, у больных с признаками анемии гирудотерапия может привести к еще большему падению гемоглобина и связанным с этим последствиям, среди которых:
- органические поражения нервной системы;
- нарушение всасывания некоторых витаминов, макро- и микроэлементов;
- кардиомиопатия;
- истончение эпителиальной ткани и слизистых оболочек;
- хронический стоматит;
- гематологические заболевания и т.д.
Что такое гирудотерапия
В редких случаях гирудотерапия может применяться для лечения свежих травм, но только в том случае, если у пациента отсутствуют симптомы малокровия (в том числе, подтвержденные клиническим исследованием крови) и геморрагического синдрома.
Профилактика
Профилактика отеков костного мозга заключается в своевременном лечении заболеваний позвоночника, инфекционных патологий, соблюдении достаточного двигательного режима и предупреждении травм (осторожно передвигаться по скользким поверхностям, пристегиваться ремнями безопасности в автомобиле и т.д.).
Специфическая профилактика патологий костного мозга заключается в соблюдении рекомендаций по поддержанию нормальной функции кроветворения.
- В ежедневном рационе должно присутствовать достаточное количество продуктов, положительно влияющих на функцию кроветворения (телятина, печень трески, говяжья печень, яйца, гранаты, яблоки).
- Большое значение для профилактики любых отеков имеет поддержание оптимального баланса минералов и нутриентов. Питание должно быть разнообразным и сбалансированным по содержанию питательных и полезных веществ.
- Для профилактики задержки натрия в организме следует ограничивать потребление соли до 1 чайной ложки в день.
- Массаж спины позволяет улучшить кровообращение и нормализовать отток лимфы. Делать его с целью профилактики рекомендуется 2-3 раза в год по 5-10 сеансов (вне обострений любых патологий позвоночника).

Оперативное лечение и осложнения при
отеке костного мозга
Отек костного мозга – серьезное заболевание, которое может стать причиной серьезных неврологических расстройств и даже инвалидности. При появлении первых симптомов патологии следует сразу обратиться за медицинской помощью. Благоприятный прогноз у пациентов с данным диагнозом возможен только при раннем начале терапии, поэтому затягивать с посещением медицинского учреждения при наличии хотя бы одного из возможных признаков не стоит.
Другие болезни — клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Другие болезни — специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Рекомендуем статьи по теме
Источник