Стекловидный отек что это

Отёк гортани (отёчный ларингит) относят к местным отёкам, он развивается в результате воспалительного или невоспалительного поражения гортани. Локализуется обычно в местах скопления рыхлой подслизистой клетчатки гортани (подскладочное пространство, вестибулярные складки, черпало-надгортанные складки, язычная поверхность надгортанника).
Классификация. Отёк гортани может быть:
❖ воспалительный и невоспалительный;
❖ ограниченный и разлитой.
Этиология и патогенез. Воспалительный отёк гортани может вызывать воспалительный процесс (вирусный, бактериальный). Причинами невоспалительного отёка гортани бывают: заболевания сердца, циррозы печени, новообразования шеи, микседема, передозировка препаратов йода или повышенная чувствительность к йоду, ангионевротический и аллергический процесс.
Аллергический отёк гортани развивается вследствие воздействия на организм аллергенов (бытовых, пищевых, медикаментозных): при ингаляционном воздействии аллергена отёк возникает в области свободного края и гортанной поверхности надгортанника, при воздействии пищевых аллергенов наблюдают преимущественную реакцию в области черпаловидных хрящей.
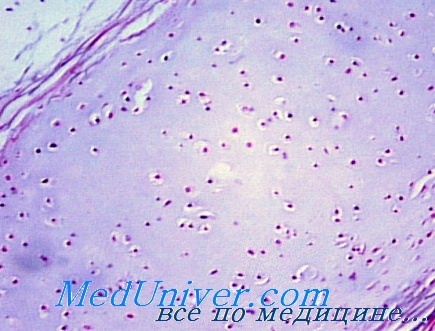
Клиническая картина. При воспалительном отёке гортани общее состояние нарушается мало. Повышения температуры не бывает или оно незначительно. При отёке надгортанника он увеличивается в размерах и нависает над входом в гортань в виде чалмы. Ткани его представляются стекловидными, студенистыми, приобретают сероватый цвет, а иногда розовый и даже красный. С язычной поверхности надгортанника на гортанную отёк не переходит, но может распространяться на черпало-надгортанную складку и черпаловидные хрящи. Отёк входа в гортань, особенно если он медленно развивается, не вызывает затруднения дыхания и расстройства голосообразования. Больные испытывают лишь чувство неловкости и небольшие боли при глотании, да и то не всегда. При отёке черпаловидного хряща, помимо увеличения в объёме, отмечается недостаточная его подвижность, что при значительной выраженности или при двустороннем процессе обусловливает затруднение дыхания. Боли при глотании выражены сильнее, чем при отёке надгортанника. Голос изменён (от лёгкой степени до афонии в зависимости от степени выраженности отёка). При диффузном отёке гортани клиническая картина складывается из частных нарушений, описанных выше.
Для аллергического отёка гортани характерно острое, иногда молниеносное развитие стеноза разной степени на фоне кажущегося благополучия, расстройство голоса от дисфонии до полной афонии. При резко выраженной аллергической реакции отёк может распространиться на значительном протяжении и обусловить резкое сужение гортани.
Диагностика. Диагноз ставят на основании данных анамнеза, клинического осмотра и данных эноларингоскопии.
При ларингоскопии определяют:
❖ стекловидный отёк различных элементов гортани, слизистая оболочка гортани бледная:
❖ поражённые участки имеют вид прозрачных возвышений бледно-розового цвета, наполненных транссудатом, локализуются на язычной поверхности надгортанника, черпало-надгортанных складках, черпаловидных хрящах.
Лечение. Больные с отёком гортани должны быть помещены в стационар. Следует проводить этиопатогенетическое и симптоматическое лечение, а именно: применять дегидратирующие средства, например 40% раствор глюкозы или гипертонический раствор поваренной соли внутривенно по 10-20 мл, 10% раствор кальция хлорида. При аллергических отёках прежде всего устраняют действие аллергена, проводят мероприятия по снятию аллергического отёка и восстановлению дыхания: глюкокортикоиды ингаляционно или внутривенно (внутривенная «трахеотомия»), мочегонные средства; неспецифическая гипосенсибилизация.
Применяют также вагосимпатическую или внутриносовую новокаиновую блокаду: после анестезии передних концов нижних раковин в них внутрислизисто вводят от 2 до 5 мл 0,25% раствора прокаина. После такой блокады часто наступает быстрый положительный эффект: улучшается самочувствие больных, прекращается дальнейшее развитие воспалительного процесса, а стеноз, вызванный спазмом дыхательной щели, исчезает в течение 30 мин. Если, несмотря на все принятые меры, стеноз гортани нарастает, прибегают к назотрахеальной интубации или трахеотомии.
В плане дальнейшего ведения больного с аллергическим отёком гортани необходимо установить характер аллергена и провести активную специфическую гипосенсибилизацию организма на фоне общей неспецифической гипосенсибилизирующей терапии.
Прогноз. Прогноз — благоприятный при своевременной и адекватной терапии.
Оцените статью:
(10 голосов)
Статьи из раздела Отоларингология на эту тему:
Воспаление гортани
Гортанная ангина
Острый ларингит
Острый ларинготрахеит
Хондроперихондрит гортани
Источник
Отек гортани — варианты, признаки, диагностика и лечениеОтек, по своей анатомической сущности, представляет сывороточное пропитывание тканей, причем воспалительные явления, как правило, совершенно отсутствуют или выражены чрезвычайно слабо. Причины, вызывающие отек гортани, чрезвычайно разнообразны. Известны отеки гортани ангионевротического характера. В таких случаях речь идет о первичном заболевании, которое выражается появлением ограниченных отечных очагов, в виде бляшек крапивницы, появляющихся иногда от самых незначительных раздражений. Травматические повреждения гортани, будет ли то ушиб, рана, оперативное вмешательство или инородное тело верхних дыхательных путей, также могут вызывать явления отека. Застойные отеки встречаются у больных, страдающих декомпенсацией сердечной деятельности или тяжелым нефритом, сопровождающимися общей водянкой. В некоторых случаях причину отека, гортани не удается установить, и тогда говорят об идиопатическом отеке. Наконец, всякий воспалительный процесс верхних дыхательных путей может вызвать в различной степени отек гортани. Так, известно появление отека гортани при ряде инфекционных болезней, как скарлатина, дифтерия, флегмонозная ангина, перихондрит, сифилитические и туберкулезные язвы и новообразования, т. е. при тех заболеваниях, где имеются воспалительные изменения в тесном соседстве с гортанью. Сюда же нужно отнести и отеки, развивающиеся в результате действия на дыхательные пути ожога в момент проглатывания кипятка, вдыхания горячего воздуха, едких химических веществ и т. п.
Симптомы отека гортани зависят в первую очередь от степени сужения просвета гортани и быстроты его распространения. При поражении отеком отдельных участков слизистой гортани (одного черпала, надгортанника или черпало-надгортанной складки) больной жалуется на ощущение инородного тела, изменение голоса, незначительное затруднение дыхания и некоторую болезненность при глотании. В случае быстрого нарастания отека, захватывающего вход в гортань, наступает острый стеноз гортани, вызывающий тяжелую картину удушья, угрожающего гибелью больному. При ларингоскопическом исследовании бросается в глаза отечность пораженных участков гортани в виде напоминающих студень выступов и опухолей. Отечные черпалы напоминают своим видом прозрачные шары, а отечный надгортанник представляется в виде валика, достигающего иногда толщины мизинца. При резко выраженном отеке просвет гортани может оказаться совершенно закрытым. При чистой форме отека гиперемия может совершенно отсутствовать. При отеках воспалительного происхождения наблюдаются более или менее резко выраженные реактивные явления. Диагноз отека гортани обычно нетруден, ибо при осмотре гортани видны отечные части слизистой оболочки, приобретающие особый стекловидный цвет. Значительно труднее, а иногда просто невозможно при первом исследовании определить причину наблюдаемого отека. Отечные ткани могут маскировать имеющиеся в гортани изъязвления или опухоль и создают в некоторых случаях непреодолимое препятствие для выяснения характера заболевания. Для уточнения диагноза нередко требуются длительное наблюдение и повторные обследования. Лечение по возможности должно быть причинным, т. е. прежде всего нужно постараться устранить вызывающее отек заболевание. Дальнейшее поведение врача определяется степенью стеноза. При резко выраженном затруднении дыхания показана срочная трахеотомия. Если положение больного допускает выжидание, то нужно постараться уменьшить отечность тканей, назначив холодное питье, ледяные компрессы на шею и насечки отечных участков. Наряду с этим, рекомендуется отвлечение на кожу, в виде горячих ножных ванн, горчичников и назначения слабительных. — Также рекомендуем «Заболевания придаточных полостей носа. Гнойные синуиты» Оглавление темы «Диагностика и лечение воспаления околоносовых пазух»:
|
Источник
Отечный панкреатит – это одна из достаточно распространенных форм воспалительного процесса этой железы. Отличительной особенностью этой формы (фазы) воспалительного процесса поджелудочной железы является отсутствие деструктивных и некротических изменений в тканях. Морфологической основой является только отечность различной степени выраженности. Последствия этой формы панкреатита могут быть различными: от самопроизвольного выздоровления до перехода в более тяжелую фазу (панкреонекроз). Лечение отечного панкреатита в большинстве случаев консервативное, а исход – благоприятный.
Причины и механизм развития
Отечный панкреатит, как и любой другой, провоцируется внешними факторами. Они достаточно стандартны и хорошо известны буквально каждому, но избежать их воздействия может далеко не каждый. Среди таких внешних воздействий наиболее актуальны:
употребление излишне жирной или жареной пищи, особенно, если человек это делает редко;
резко прерванная диета для снижения веса;
длительное лечение токсичными лекарствами;
обильный прием пищи после длительного временного перерыва;
нарушенная привычная диета, то есть употребление какого-то непривычного трудно перевариваемого продукта (например, восточная кухня);
чрезмерное употребление алкоголя, особенно после крепких напитков;
последствия несчастного случаях или суицидальной попытки: употребление отравляющих жидкостей (метиловый спирт, уксусная эссенция).
В данном случае отсутствует воздействие микробного агента (гнойной флоры), поэтому изменения в ткани поджелудочной железы минимальны. Отмечается различной выраженности отек железы на всем ее протяжении, дистрофические и некротические процессы не развиваются. Вследствие отечности интерстициального пространства развивается сдавливание протоков поджелудочной железы, нарушается отток ее пищеварительного секрета. Именно этот процесс может осложнить относительной благополучное течение отечной формы панкреатита. После длительного сдавливания высоко агрессивные ферменты поджелудочной железы могут проникать в глубину ее тканей и вызывать ее самопереваривание.
Только вовремя распознанные симптомы отечной формы панкреатита и своевременно назначенное лечение позволяют избежать дальнейшего прогрессирования процесса и печального исхода болезни.
Клинические особенности
Следует отметить, что при любой форме панкреатита все возникающие симптомы можно несколько условно разделить на две большие группы: местного и общего характера. При отечной форме панкреатита общие симптомы (нарушение состояния человека, болевые и другие неприятные ощущения) выражены умеренно и могут быть недостаточно серьезно оценены. Местные симптомы – это многочисленные специфические признаки, выявляемые в процессе врачебного осмотра (болезненность в определенных точках), именно они в сочетании с умеренными субъективными данными позволяют установить диагноз, после чего назначить необходимое лечение.
Симптомы отечной формы панкреатита сходны с таковыми при других формах воспаление поджелудочной железы, но имеют тенденцию к меньшей выраженности. Наиболее распространены такие симптомы, как:
боль и другие дискомфортные ощущения в животе;
тошнота и рвота;
расстройства стула.
Болевые ощущения – нередко первый и единственный признак отечной формы панкреатита. В этом случае интенсивность боли умеренная, возникает она спустя непродолжительное время после действия повреждающего фактора. Боль усиливается при повороте с бока на бок, если человек лежит в постели, лежать на спине становится практически невозможно.
Источник
Ангионевротический отек (отек Квинке) — стремительно развивающийся ограниченный отек кожных покровов, слизистых оболочек и подкожно-жировой клетчатки. Основой этого состояния является аллергическая реакция немедленного типа, с выбросом в кровь огромного количества биологически активных веществ. В результате отека, сосудистая стенка становится тонкой и развивается отек тканей.
Как правило, в процессе возникает крапивница, которая образуется из-за изменений в организме.
Причины
Причиной возникновения ангионевротического шока могут быть:
- укусы насекомых,
- реакция организма на растительные, пищевые или лекарственные аллергены,

Бывали случаи, когда отек Квинке развивался в результате воздействия холода на человека. К внутренним причинам, которые могут привести к приступу , относятся : застой желчи, неполадки в работе щитовидной железы, патологии кровеносной системы, а также опухолевые образования.
Совершенно недавно, медики пришли к заключению, что вероятность возникновения ангионевротического отека высока у людей, с наследственной предрасположенностью, таким образом появилось понятие — генетический ангионевротический отек Квинке. При этом у больного отсутствуют ферменты, которые отвечают за расщепление определенных веществ.
Симптомы
Приступ всегда начинается внезапно для больного. Явно выраженный отек на различных участках тела и слизистых оболочках, может возникнуть за очень короткое время, иногда хватает даже нескольких минут. Причем цвет кожи может не меняться вообще, она не краснеет и не синеет.
Ткани в местах отека напряжены, при надавливании на припухлость не остается ямок и пальпация абсолютно не ощутима. Для этого заболевания характерен стекловидный отек — прозрачный на вид. Чаще всего отеки возникают в области лица: на нижней губе, небе, веках, щеках, языке и гортани. Отек гортани и языка опасен развитием асфиксии. Больному тяжело дышать, он сипит и кашляет, язык становится больше и синеет.

Зачастую наблюдается отечность в районе паха и затрудненное мочеиспускание.
Отек может “добраться” до мозговых оболочек и головного мозга, в результате чего возможны : расстройство речи, эпилептиформные припадки, утрата движений на одной стороне туловища.
Приступ может длиться несколько часов, иногда даже около суток, потом исчезать, не оставляя никаких следов.
Клиническая картина тяжелого состояния условно делится на 3 стадии развития:
- Для облегчения дыхания, человек пытается принять максимально удобное положение тела. Он становится беспокойным и тревожным;
- из-за сложности дыхания пытается сделать большой вдох. Как правило, такие попытки очень тяжело даются;
- стадия асфиксии. Больной уже находится в полуобморочном состоянии из-за кислородной недостаточности. Конечности и кожные покровы лица синеют, замедляется сердцебиение и возникают судороги. Это состояние крайне опасно и может привести даже к летальному исходу, именно поэтому, больному необходима скорая медицинская помощь.
Лечение
Даже при небольшом подозрении на ангионевротический отек, лечением должны заниматься врачи. Именно поэтому , необходимо срочно вызывать скорую помощь или самостоятельно доставить больного в приемный покой. Каждая секунда, в такой ситуации, что называется “на счету”, так как развитие приступа непредсказуемо.
Если есть возможность, в первую очередь, необходимо ограничить или полностью устранить контакт с возможным аллергеном, который вызвал реакцию организма. Затем больному вводят внутримышечно антигистаминные средства : Кларитин, Супрастин, Тавегил. Если случай не тяжелый, можно принять таблетированную форму тех же препаратов. Чтобы уменьшить проницаемость сосудистой стенки, рекомендуется принять Аскорутин.
Гормональная терапия, с применением Кортизона или Преднизолона, необходима если присутствуют симптомы сильно выраженного отека гортани и языка. Обратите внимание, что такая терапия проводится исключительно в условиях стационара, под наблюдением медицинских работников.

Если все таки отек гортани случился, нужна экстренная госпитализация. В условиях стационара могут выполнить операцию по рассечению трахеи, с введением в ее просвет канюли, которая обеспечит нормальную дыхательную функцию.
Диагностика
Как правило, для того, чтобы диагностировать причину отека Квинке, врачам не требуется проводить специфические исследования. Всю необходимую информацию можно подчеркнуть в анамнезе. В последнее время, у врачей появилось мнение, что заболевание возникает из-за присутствия у больного аллергии любого характера : на продукты питания, лекарственные препараты, бытовую пыль или шерсть домашних животных.
Для подтверждения проводят кожные пробы, используя prick-тест. Если результат отрицательный, это исключает риск развития анафилаксии на проверяемые аллергены.
Определяют взаимосвязь и возможность воздействия физических факторов на развитие отека Квинке. Для этого больного расспрашивают о питании, пытаясь выявить в рационе продукты, которые возможно спровоцировали приступ. Список продуктов огромен: мята, мед, чай, перец, ягоды, помидоры, цитрусовые, разновидные красители и консерванты.

Для диагностики очень важно узнать, не принимал ли больной в последнее время витаминные добавки, анальгетики, которые содержат красители и аспирин.
Обследование больных с крапивницей и хроническим отеком Квинке обязательно должно включать:
- определение антиядерных и антитиреоидных аутоантител;
- уточнение уровня С3 и С4 компонентов комплемента;
- определение холодовых агглютининов,криоглобулинов;
- общий анализ крови;
- анализ на С-реактивный и СОЭ белок;
- анализ на наличие вируса Эпштейна — Барра и вируса гепатита В;
- анализ кала на дисбактериоз и гельминты,
- печеночные пробы;
- рентген грудной клетки;
- анализ мочи.
Процесс диагностики включает в себя дифференциальную диагностику между отеком и врожденной слоновостью, дерматомиозитом, микседемой. Достаточно часто отек путают с хроническим заболеванием почек или сердечно-сосудистой системы, которые протекают с отеками и диффузной пастозностью.
Видео по теме: НАО (Наследственный Ангионевротический Отек)
Источник