Способ наблюдения за динамикой отеков
Для проведения динамического наблюдения за отеками необходимо:
· расспрашивать пациентов: жалобы на малую обувь и кольца, онемение пальцев рук, тяжесть в ногах;
· проводить осмотр: появляется одутловатость лица, сглаженность костных выступов на ногах, вмятины от носок и ремешков обуви;
· проводить пальпаторное обследование – при надавливании появляется ямка, которая сразу не исчезает;
· по утрам измерять окружность голени — если за неделю она увеличилась более чем на 10 мм, это говорит об усилении отечного синдрома;
· проводить контроль диуреза;
· проводить регулярное взвешивание пациента;
· рассчитывать и оценивать водный баланс пациента.
Понятие о водном балансе, процедуре определения и методике подсчета
Водный баланс человека – процентное соотношение количества поступившей в организм за сутки жидкости с выделенной за сутки мочой.
Если всю поступившую за сутки жидкость принять за 100%, количество выделенной мочи должно составить 80%. Такой водный баланс уздорового человека.
Если количество выделенной мочи составляет менее 80% — отрицательный ВБ, свидетельство нарастания отеков.
Если количество выделенной мочи составляет более 80% — положительный ВБ, свидетельство схождения отеков
Процедура определения водного баланса пациента
Цель: выявление отеков, оценка эффективности лечения
Условия: градуированная емкость, лист бумаги, карандаш
| Сестринские вмешательства при проведении процедуры определения водного баланса пациента | ||
| № | Сестринские вмешательства | Обоснование |
| Подготовка к процедуре | ||
| Накануне вечером информировать пациента о предстоящем исследовании, объяснить цель и ход проведения, получить согласие | Соблюдение права пациента на информированное согласие | |
| Снабдить пациента градуированной емкостью | Для сбора и измерения мочи | |
| Снабдить пациента листом учета водного баланса | Для ведения учета принятой за сутки жидкости и выделенной мочи | |
| Выполнение процедуры | ||
| В 600в день исследования разбудить пациента, чтобы он осуществил мочеиспускание в унитаз | Выпускается ночная моча предыдущих суток | |
| В дальнейшем пациент собирает мочу в выданную ему емкость и измеряет количество, фиксируя в листе учета | Учет выделенной мочи | |
| Во время сбора мочи пациент фиксирует в листе учета всю принятую жидкость, включая напитки, первые и молочные блюда, жидкость для запивания лекарственных препаратов | Учет поступившей за сутки жидкости | |
| В 600следующих суток разбудить пациента, чтобы он в последний раз осуществил мочеиспускание в градуированную емкость и зафиксировал результат, взять у него лист учета | Сбор последней порции мочи | |
| Окончание процедуры | ||
| Подсчитать общее количество выделенной мочи и общее количество принятой жидкости, прибавив введенные жидкие лекарственные формы, учтя потери при рвоте и поносе | Получение данных о водном балансе пациента | |
| Рассчитать водный баланс пациента, дать оценку | ||
| Сообщить результат пациенту | Соблюдение права пациента на информацию о его здоровье |
Рис. 1.Лист учета водного баланса
Пример расчета водного баланса
За сутки пациент принял с пищей и лекарствами 1000 мл жидкости, внутривенно капельно ему было введено 0,9% раствора натрия хлорида 200 мл. Суточный диурез составил 650 мл.
1. 1000мл + 200мл = 1200мл – общее количество принятой за сутки жидкости.
2. Поскольку известно, что вся принятая жидкость = 100%, можно определить % выделенной за сутки мочи:
3. Сравнить: 54% <80% (ВБ здорового человека)
Заключение: ВБ у данного пациента отрицательный, отеки нарастают, лечение не эффективно.
Источник
Итак, продолжаем тему борьбы с отеками. Активизируем нашу лимфу.
Фото из открытого источника.
Как всегда, совсем немного теории. Без перегружения , у нас с Вами нет претензий на получения медицинского диплома. Мы лишь хотим помочь своему организму справляться с нагрузками.
Лимфа — часть иммунной системы: она содержит особые клетки, лимфоциты нескольких типов. Одни из них способны распознавать агрессоров (вирусы или бактерии) и помечать их при помощи антител, другие могут нейтрализовывать чужеродные клетки, а третьи уничтожают измененные (мутировавшие) клетки собственного организма, к примеру раковые. Лимфоузлы фильтруют лимфу, удаляют бактерии, вирусы и другие чужеродные вещества. Если в каком-то месте лимфасистемы возникает повреждение, клетки иммунной системы быстро находят это место, ограничивают очаг воспаления, не давая бактериям распространиться, другие захватывают возбудителя и доставляют его в ближайший лимфоузел. Здесь лимфоциты уничтожают вредоносного возбудителя и записывают память о нем надолго, иногда на всю жизнь. Активизируя циркуляцию лимфы, мы ускоряем ее очищение и улучшаем все эти иммунные процессы.
Лимфатическая система очень отличается от кровеносной системы организма. Во-первых, она не замкнутая как кровеносная. Она открытая и начало свое берет в тканях и органах и выводит вещества из организма во вне. Во-вторых, она не имеет двигателя, коим в кровеносной системе является сердце, и движется очень медленно, всего 4мм в секунду.
Что же перемещает и выводит лимфатическая система — иммунные клетки, мертвые клетки, вредные вещества, токсины.
Лимфатическую систему можно сравнить с системой водопровода в доме. Пока жидкости перемещаются в трубах беспрепятственно, — все отлично. Как только какая-либо из труб засоряется, — караул! В Месте засора накапливается различный мусор, который становится средой для развития бактерий, появляется неприятный запах. То же самое происходит и при застое в лимфатических сосудах. При замедлении тока лимфы и перегрузке лимфосистемы в организме накапливаются и размножаются токсины, появляются тревожные симптомы — непластичные «тугие» конечности, головная боль, вздутие живота, отек кожи, отек конечностей, мастопатия, воспаление лимфатических узлов. или холодные конечности. Кроме того, последствие застоя лимфы может стать фактором высокого риска развития рака и других хронических заболеваний.
Итак, лимфа обязательно должна быть в движении.
Чем же мы можем активизировать, как говорится «разогнать» нашу лимфу? Вникаем:
1. Физическая активность.
Упражнения являются одним из наиболее эффективных и простых способов улучшить функцию лимфатической системы. Они увеличивают поступление кислорода к тканям и клеткам и стимулируют кровообращение
1. Ноги на стену — пассивное упражнение.
Рисунок из открытого источника.
Лягте на спину, бедра на расстоянии 20–30 см от стены. Согните колени и поставьте стопы на стену. Теперь выпрямите ноги в коленях и обопритесь о стену всей поверхностью стоп, ноги расслабленны.
Поместите под голову валик, так, чтобы было очень удобно. Закройте глаза и дышите. Положите одну ладонь на живот, а другую – на сердце.
Настройте свое дыхание.. Вдыхайте на 2 счета и выдыхайте на 4 счета.
Дышите и расслабляйтесь таким образом в течении 8-10 минут.
Поза полезна тем, что благодаря ей, наше тело принимает положение, противоположное привычному нам вертикальному, у надпочечников появляется возможность отдохнуть и восстановиться. Улучшается венозный отток – иными словами, уходит ощущение тяжести в ногах. При таком положении ног, сердце затрачивает больше усилий, чтобы качать кровь вверх по ногам. Таким образом, Вы практически тренируетесь, пока лежите.
2. Техника 100 прыжков. Прыжки на месте.
Фото из открытого источника.
Это упражнение не только заставляет лимфатическую систему хорошо работать, но и способствует устранению отеков ног и лица.
Встаньте на носочки, практически не отрывая пальцы от пола, выполняйте невысокие подпрыгивания. Прыжки должны быть быстрыми и низкими.
Каждое утро нужно выполнить 100 прыжков. Если Вы почувствовали, что 100 прыжков многовато для Вас, выполняете комфортное количество, постепенно увеличивая количество… Живот должен быть втянут на протяжении всего упражнения, позвоночник должен быть расслаблен.
Это упражнение поможет разогнать лимфу по системе и предотвратить ее застой.
А теперь сделай упражнение, помогающее снять отечность ног. Выполняем те же 100 прыжков, только с ударами пятками о возвышение не больше 5 см над уровнем пола. Это может быть порог, книга и т.д. Теперь смысл в том, что надо отбить пятками те же 100 прыжков. Выполняйте аккуратно, не травмируйте излишне голеностоп.
3. Прыжки через скакалку, на батуте.
Очень полезны прыжки через скакалку, прыжки на батуте.
Во время прыжков тело движется вверх, в направлении, противоположном гравитации, лимфатическая система стимулируется и происходит извлечение лимфатической жидкости, содержащей токсины, через сосуды и систему кровообращения.
4. Потряхивание, Упражнение по системе японскогоспециалистаКацудзоНиши.
Фото из открытого источника.
Ложитесь на спину, поднимаете ноги и руки вверх и начать ими потряхивать. Конечности и мышцы при выполнении упражнения должны быть максимально расслаблены. Проделывать упражнение два раза в день, утром и вечерам 3-5 минут.
5. Упражнения на сгибаниеи вращение всех конечностей.
Основное скопление лимфоузлов находится в районе соединения суставов. Соответственно, активизируем лимфу , выполняя вращательные движения всеми конечностями:
— руками — в районе локтя, плеча, кистей.
— ногами — в позе лежа на спине выполняем упражнение «велосипед».
6. Активная ходьба пешком, Йога, пилатесс, дыхательная гимнастика, упражнения на растяжку, правильная осанка
Фото из открытого источника.
Все вышеперечисленные методы при регулярном занятии позволяют поддерживать иммунные функции, снимать застойные явления и стимулировать удаление патогенов из организма.
2. Массаж.
Терапевтический массаж улучшает функции иммунной системы, способствуют оттоку и лимфодренажу. Массажное движение всегда идет в сторону сердца. Если это ноги и живот, то снизу вверх. Если это голова, шея, то сверху в низ.
Изображение из открытого источника.
3. Хорошо потеем.
Пот является одним из механизмов, с помощью которых организм человека выводит токсины.
Посещение бани, сауны и инфракрасные сауны помогает эффективно удалить токсины из мышц и органов. Это простой и приятный метод, вяляющийся отличной альтернативой для людей, которые не могут использовать более активные методы детоксикации организма.
Фото из открытого источника.
Есть медицинские противопоказания посещения инфракрасной сауны, такие как удаленные лимфатические узлы, но об этом Вам лучше получить информацию у лечащего доктора.
4. Достаточная гидратация.
Лимфатическая система состоит в основном из воды. Поэтому для эффективной работы воды должно быть достаточно. Пейте очищенную и минерализованную воду с антиоксидантными экстрактами и ВЫ поможете организму вывести токсины. При здоровых почках потребляйте 2,5-3 литра чистой воды в день.
5. Горячая гидратация.
Метод лимфатической регидратации доктора Джона Доуар состоит в употреблении горячей воды каждые 15 минут в течение дня на протяжении 2 недель. Считается, что этот метод стимулирует лимфатическую систему и уменьшает застойные явления и симптомы, в том числе и отечность.
6. Сухая чистка кожи.
Сухая чистка поверхности тела помогает удалить токсины, которые образовались на коже. Этот метод, с использованием толстой щетки с негрубой натуральной щетиной. Движения всегда идут по направлению к сердцу. Эта техника увеличивает лимфоток за счет стимуляции потовых желез и поддерживает кровообращение.
7. Противовоспалительная диета.
Потребление продуктов, богатых антиоксидантами и полезными жирами — вот залог успеха к поддержанию здоровой иммунной системы. Патогенные микроорганизмы не могут расти в щелочной среде. Для создания и поддержания в организме щелочной среды необходимо есть свежие овощи и фрукты, полезные жиры. Считается, Что пища красного цвета — одна из самых противовоспалительных. Это в основном:
— Ягоды — клюква, малина и вишня,
— Овощи — особенно свекла,
— Манжишта, также известна как «красный корень».
8. Избегайте плотно облегающей одежды и нижнего белья.
Избегайте сильно облегающей одежды, особенно это касается нижнего белья. Большое количество лимфатических узлов расположены именно вокруг области груди. Бюстгалтеры не должны чрезмерно передавливать кожу под мышками, чтобы не препятствовать лимфотоку отводить жидкость из груди, рук и головы.
Фото из открытого источника.
Исключите из гардероба чрезмерно узкие брюки, передавливающие пах и голень.
9. Медикаменты при лечении лимфостаза:
· Венотоники – снимают отек, стабилизируют лимфоток и кровообращение, укрепляют стенки сосудов. К этой группе препаратов относятся ангистакс, детралекс, венарус, эскузан и др.
· Антикоагулянты – вещества, разжижающие кровь и понижающие ее вязкость. Препятствую образованию тромбов.
· Мочегонные средства — помогают организму вывести лишнюю жидкость из организма, препятствуют застою лимфы, возникновению отеков.
Вы нашли для себя доступные способы поддерживать лимфоток на должном уровне? Поделитесь с нами, оставьте Ваш комментарий
Прочитайте о том, какие продукты так же способствуют возникновению отеков.
ВОДА — НА ВЫХОД! 15 продуктов в борьбе с ОТЁКАМИ. Статья.
С ВОДОЙ — НА ВЫХОД! 15 продуктов в борьбе с ОТЁКАМИ. Нарратив.
Метод Фукудцузи — стройнеем с валиком. Правда и Мифы.
ВАКУУМ ЖИВОТА, Плоский живот за 5 минут в день без тренажеров и спортзала.
Если Вас интересует похожая тематика, — подпишитесь на мой канал.
Приятного и полезного времяпрепровождения Вам!
Нам было интересно вместе?
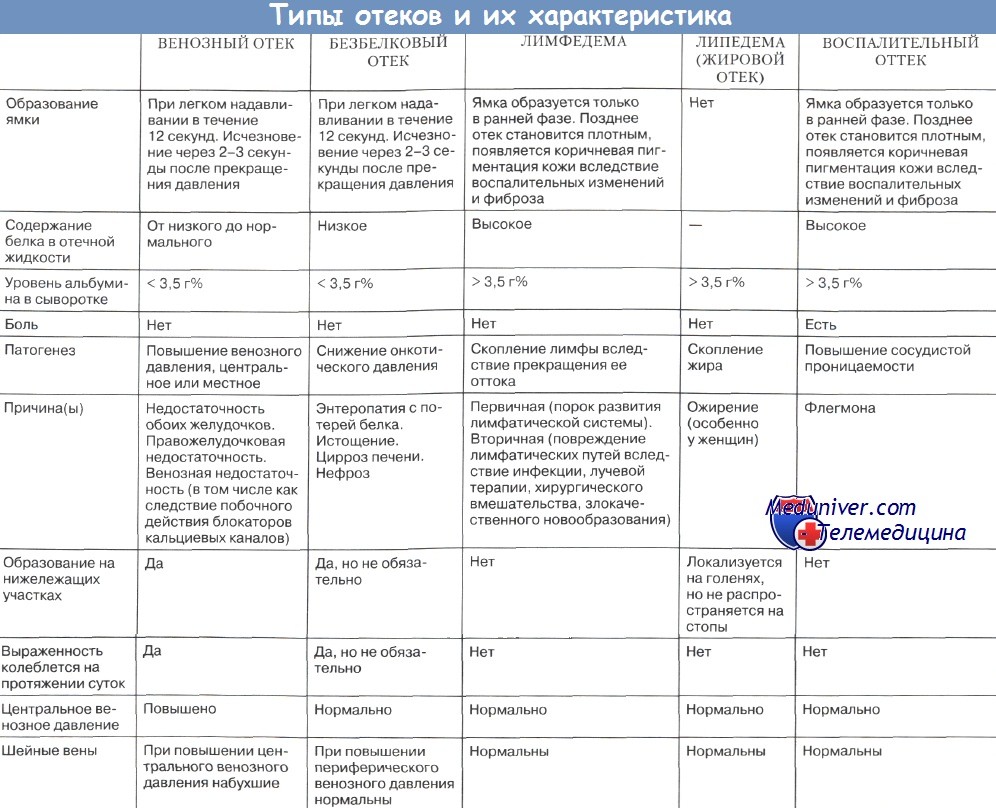
Выявление и исследование отеков. Воспалительный отекОтеки выявляются визуально, пальпаторно, измерением объема конечностей, их фрагментов и взвешиванием тела. О наличии отеков говорят одутловатость лица, отечность век, заплывшие глаза, увеличение в объеме всего тела или отдельных его частей. Особенно часто отеки локализуются на нижних конечностях. Отечность симметричных участков, частей тела свидетельствует о генерализованных отеках (сердечные, почечные, гипопротеинемические и др.). Асимметричные отеки характерны для локальных процессов — нарушение локального крово- и лимфообращения, трофики, а также для воспаления, травмы. Осматривая тело, надо обращать внимание на имеющиеся на коже отпечатки от складок одежды, обуви, ремня, пуговиц, резинок носков, постели. Отеки проявляются припухлостью, бледностью, цианотичностью или покраснением кожи. При значительных отеках кожа сильно растягивается, становится бледной, лоснящейся, возникают трещины, через которые сочится мутноватая, бледная отечная жидкость. Значительные отеки сглаживают естественные ямки и западения, костные выступы (например, лодыжки) «тонут» в мягких тканях, могут возникнуть рубцы растяжения на ногах и животе. При массивных отеках увеличивается живот за счет скопления жидкости в брюшной полости (асцит). Воспалительный отек чаще бывает асимметричным, более ограниченным, он сопровождается покраснением кожи, больку, повышением местной температуры. Любые отеки легче и значительнее проявляются там, где имеется рыхлая клетчатка: веки, лицо, половые органы, а также нижние конечности. Пальпаторно отеки выявляются или подтверждаются с помощью компрессии указательным или большим пальцем в местах, где под кожей и подкожной клетчаткой имеется плотная поверхность: тыл стопы и кисти, лодыжки, большеберцовые кости, крестец. Эту манипуляцию можно также выполнить в любом месте, где виден или подозревается отек тканей. При компрессии палец осторожно погружается в ткани до ощущения упора в твердую поверхность. После отнятия пальца, если нет отека, ткани моментально расправляются, если есть отек, то остается ямка на 1—2 минуты, затем она исчезает. При давних отеках кожа и подкожная клетчатка уплотняются и ямки может не быть. Отняв палец от кожи, необходимо сделать скользящее движение 1—2 пальцами над участком компрессии. Этот прием подтверждает наличие ямки и даже незначительное вдавливание и неровность, что бывает при незначительных отеках. Если при компрессии палец ощущает тестоватость, а ямка не видна или остается едва заметный след от давления, то это называется пастозностью, что свидетельствует о небольшой отечности тканей. В местах, где под кожей и мягкими тканями нет жесткого основания, отеки можно выявить захватом кожно-жировой складки и сдавливанием ее между пальцами. Длительно сохраняющиеся вмятины свидетельствуют об отеке тканей. Пальпаторно кожа при наличии отеков холодная, безболезненная. Лишь при воспалительном отеке она горячая на ощупь. Если визуально предполагается отек, а при компрессии пальцем ямка не образуется, то предполагается: Ложный отек бывает при микседеме и склеродермии. Видео методики определения отеков
— Также рекомендуем «Лимфатические узлы. Функции и оценка лимфатических узлов» Оглавление темы «Объективный осмотр пациента»: |
Источник
Изобретение относится к медицине и предназначено для контроля и динамического наблюдения за состоянием барабанной полости по предварительно выполненному отверстию. Осуществляют перфорацию барабанной перепонки лучом лазера с длинной волны 0,97 мкм, образуя отверстие диаметром 2-3 мм. Способ обеспечивает увеличение срока наблюдения и уменьшение травматизации ребенка, связанной с отсутствием необходимости повторных тимпанотомий при наблюдении даже в короткие сроки лечения, при этом отверстие остается на сроки до 3-4-х недель, с дальнейшим самостоятельным закрытием, без образования рубцовых изменений на барабанной перепонке.
CLASS=»b560m»терапия излучением лазера на парах меди: перспективы применения в детской оториноларингологии. Сборник Новое в лазерной медицине и хирургии. М. 1990, ч.2, с.247-248. Kakehata S, et al. Office-based endoscopic procedure for diagnosis in conductive hearing loss cases using OtoScan Laser-Assisted Myringotomy. Laryngoscope. 2004 Jul; 114(7):1285-9.
Изобретение относится к медицине, а именно к способам контроля и динамического наблюдения за состоянием барабанной полости по предварительно выполненному отверстию, и может быть использовано в оториноларингологических клиниках и ЛОР-отделениях при лечении больных с заболеваниями среднего уха.
Известен способ контроля и наблюдения за состоянием барабанной полости посредством проведения миринготомии с последующим введением в разрез тефлоновых трубочек [Якушенкова А.П. «Экссудативный средний отит у детей» (диагностика и лечение), дис. к.м.н. Москва, 1996 г. с.78-84].
Способ требует высокого мастерства владения микроскопической техникой, чтобы не травмировать важные в функциональном отношении анатомические структуры среднего уха. Миринготомическая инцизия не способна длительно сохраняться открытой, а при введении шунта на длительный срок возможна атрофия барабанной перепонки, которая теряет свои звукопроводящие свойства и прочность. Произведенная инцизия и введенная в нее трубка требуют специального ухода, так как могут забиваться засохшим экссудатом. Иногда шунт спонтанно выпадает в наружный слуховой проход. Кроме того, способ является достаточно травматичным.
Цель изобретения — увеличение срока наблюдения за состоянием барабанной полости и уменьшение травматизации барабанной перепонки и анатомических структур среднего уха.
Поставленная цель достигается тем, что перфорацию барабанной перепонки осуществляем лучом лазера с длинной волны 0,97 мкм, с образованием отверстия от 2 до 3 мм.
На длительное время образуется отверстие в барабанной перепонке, позволяющее динамично наблюдать за барабанной полостью и производить лечебные мероприятия в ней. Кроме этого, методика не требует введения вентиляционных трубок.
Способ осуществляют следующим образом.
Перед началом проведения манипуляции пациенту проводим общий анализ крови и мочи, оценку микрофлоры носоглотки, определение аллергологического статуса; эндоскопическое обследование полости носа, носоглотки и уха; аудиологическое исследование, импедансометрию и риноманометрию.
После обследования под масочным наркозом проводим эндоскопическую лазерную тимпанотомию с образованием отверстия диаметром от 2 до 3 мм, при этом длина волны луча лазера составляет 0,97 мкм.
В дальнейшем за счет сохраняющегося открытым в течение 3 недель отверстия в барабанной перепонке осуществляем динамическое наблюдение за состоянием барабанной полости и проводим оптимальные варианты консервативного лечения.
Пациент Светлана М. 8 лет. Клинический диагноз: Двусторонний экссудативный средний отит. Аденоиды 2 степени.
Жалобы на снижение слуха в течение 2-х лет.
При отоскопии: барабанные перепонки втянуты, тусклые, просвечивает «желтое» содержимое.
Эндоскопическое исследование: в просвете носоглотки аденоидные вегетации 2 степени.
Аудиограмма: двусторонняя кондуктивная тугоухость 2 степени.
В условиях стационара проведена поднаркозная эндоскопическая аденотомия.
В целях обеспечения длительного наблюдения за состоянием барабанной полости решено произвести двустороннюю эндоскопическую лазерную тимпаностомию по заявленному способу.
После дачи масочного наркоза под контролем жесткой оптики больному выполнена двусторонняя эндоскопическая лазерная тимпаностомия в передне-нижних отделах барабанных перепонок, после чего тонким электроотсосом произведена аспирация экссудата из барабанных полостей. Затем через выполненные отверстия с помощью шприца в барабанные полости введено по 1 мл гидрокортизона и 1 мл химотрипсина.
На 1-е сутки после операции, при отоскопии барабанные перепонки бледные, контуры визуализируются, кровотечения нет, в передне-нижних квадрантах обозримы отверстия диаметром 2 мм, с четкими краями, барабанные полости не изменены, слуховые косточки и промонториум хорошо обозримы с двух сторон, экссудата нет.
На 3-е сутки произведено повторное введение в барабанную полость препарата гидрокортизон в дозе 0,5 мл, а также проведено продувание слуховых труб по Политцеру и пневмомассаж барабанных перепонок; при эндоскопическом осмотре перепонки бледные, отверстия остаются открытыми, скопления экссудата в барабанных полостях нет. Отмечено улучшение слуха с двух сторон на 10-20 дБ.
На 6-й день при осмотре барабанные перепонки бледные, контуры определяются, диаметр отверстия составляет 1,5 мм справа и 1,7 мм слева, вход в барабанную полость свободный с двух сторон, экссудата в полости среднего уха не обнаружено.
На 10-е сутки при отоскопии барабанные перепонки бледные, диаметр тимпаностомического отверстия справа 1,1 мм, слева 1,3 мм, барабанные полости без отрицательной динамики; произведен пневмомассаж барабанных перепонок.
На 16-й день после операции диаметр отверстий в барабанных перепонках справа и слева составляет 0,2 мм и 0,4 мм соответственно, перепонки четко контурируются, экссудат отсутствует.
Окончательно закрытие тимпаностомических отверстий произошло к 21-му дню; барабанные перепонки бледные, контуры четкие, рубцовых изменений нет.
Курс лечения пациентки составил 21 день.
После курса лечения по данным аудиограммы слух восстановлен до нормальных показателей, тимпаннограмма — тип «А»; ребенок выписан из стационара под амбулаторное наблюдение.
Пациент Анатолий С. 12 лет. Клинический диагноз:
Правосторонний рецидивирующий средний отит.
В анамнезе частые отиты, снижение слуха.
При отоскопии: барабанная перепонка справа втянута, тусклая, контуры не четкие.
Эндоскопическое исследование: устья слуховых труб прикрыты трубными миндалинами.
Аудиограмма: правосторонняя кондуктивная тугоухость 2 степени.
В стационаре проведена эндоскопическая лазерная деструкция трубных миндалин.
В целях обеспечения длительного наблюдения за состоянием барабанной полости и проведения медикаментозного лечения решено произвести правостороннюю эндоскопическую лазерную тимпаностомию по заявленному способу.
Под масочным наркозом, с использованием жесткой оптики произведена правосторонняя эндоскопическая лазерная тимпаностомия в передне-нижнем квадранте барабанной перепонки; затем через выполненное отверстие произвели введение препарата флуимуцил-антибиотик в дозе 1,5 мл.
На 1-е сутки после оперативного вмешательства при осмотре барабанная перепонка без признаков воспаления, в передне-нижнем квадранте визуализируется отверстие диаметром 2,5 мм; в барабанной полости анатомические структуры среднего уха сохранны, слизистая оболочка среднего уха несколько гиперемированна, патологического секрета не обнаружено.
На 3-е сутки при отоскопии барабанная перепонка бледная, контуры обозримы, тимпаностомическое отверстие с четкими краями, барабанная полость хорошо обозрима, гиперемия слизистой резко уменьшилась, отделяемого нет; произведено повторное введение в полость среднего уха через сохраняющееся отверстие препарата флуимуцил-антибиотик в дозе 1 мл; также произведен пневмомассаж барабанной перепонки справа.
На 5-е сутки при эндоскопическом осмотре правого уха отмечается уменьшение диаметра выполненного отверстия на 0,6 мм, барабанная перепонка бледная, контурируется, барабанная полость без признаков воспаления, отделяемого не содержит. Отмечается улучшение слуха справа на 10 дБ.
На 9-е сутки при осмотре диаметр тимпаностомического отверстия составляет 1,4 мм, барабанная перепонка бледная, контуры обозримы, слизистая барабанной полости розовая; произведено повторное введение флуимуцила-антибиотика в дозе 0,5 мл, а также выполнили продувание слуховых труб по Политцеру и пневмомассаж барабанной перепонки.
На 12-е сутки при отоскопии барабанная перепонка бледная, контуры сохранны, диаметр отверстия составляет 1 мм, края четкие, сухие; барабанная полость без признаков воспаления. Произведено продувание слуховых труб и пневмомассаж барабанной перепонки.
На 16-е сутки при осмотре барабанная перепонка бледная, контурируется, диаметр тимпаностомического отверстия составляет 0,4 мм. Проведено продувание слуховых труб и пневмомассаж барабанной перепонки.
Окончательное закрытие тимпаностомы произошло на 20-й день лечения, барабанная перепонка бледная, контуры хорошо обозримы, рубцовых изменений нет.
Курс лечения ребенка составил 20 дней.
По данным повторно проведенной аудиограммы слух ребенка восстановлен до нормальных показателей. Пациент выписан из стационара под амбулаторное наблюдение.
Пациент Николай Д. 7 лет. Клинический диагноз:
Левосторонний экссудативный средний отит. Аденоиды 3 степени.
В анамнезе частые ОРВИ, отиты, шум в ушах, снижение слуха.
При отоскопии: барабанная перепонка тусклая, контуры стерты, подвижность ее ограничена, просвечивает экссудат.
Эндоскопическое исследование: в просвете носоглотки аденоидные вегетации 3 степени.
Аудиограмма: левосторонняя кондуктивная тугоухость 2 степени.
В стационаре проведена поднаркозная эндоскопическая аденотомия.
В целях обеспечения длительного наблюдения за состоянием барабанной полости и проведения ее санации решено произвести левостороннюю эндоскопическую лазерную тимпаностомию по заявленному способу.
После дачи масочного наркоза под контролем жесткой оптики больному выполнена двусторонняя эндоскопическая лазерная тимпаностомия в передне-нижнем квадранте барабанной перепонки, после чего электроотсосом с тонким аттиковым зондом осуществлена аспирация густого экссудата из барабанной полости и произведено введение через выполненное отверстие с помощью шприца 1,5 мл гидрокортизона и 1 мл трипсина.
На 1-е сутки после операции при эндоскопическом осмотре левого уха определяется бледная, с нечеткими контурами барабанная перепонка с хорошо обозримым в передне-нижнем квадранте тимпаностомическим отверстием диаметром 3 мм, слизистая барабанной полости ярко-розовая, проманториум и слуховые косточки без изменений, выявлено небольшое скопление слизистого отделяемого.
На 3-е сутки после оперативного вмешательства при отоскопии барабанная перепонка бледная, контуры не определяются, отверстие в барабанной перепонке состоятельно, барабанная полость без выраженных признаков воспаления, содержит небольшое количество слизи; нами произведена повторная аспирация слизи и введение в барабанную полость 1 мл гидрокортизона и 1 мл трипсина через выполненную тимпаностому.
На 6-е сутки при осмотре барабанная перепонка бледная, контуры визуализируются, диаметр тимпаностомического отверстия составляет 2,3 мм, края ровные; слизистая барабанной полости розовая, не отечная; произведено продувание слуховых труб по Политцеру и пневмомассаж барабанной перепонки. По данным аудиограммы отмечено улучшение слуха слева на 10-20 дБ.
На 10-е сутки при отоскопии барабанная перепонка бледная, диаметр тимпаностомического отверстия составляет 1,9 мм, слизистая барабанной полости розовая, экссудат не скапливается; через сохраняющееся отверстие в полость среднего уха введено 0,5 мл гидрокортизона; произведено продувание слуховых труб и пневмомассаж барабанной перепонки.
На 14-е сутки при осмотре барабанная перепонка бледная, контуры определяются, диаметр тимпаностомы составляет 1,5 мм, отделяемого нет, барабанная полость без воспалительных изменений; произведено продувание слуховых труб и пневмомассаж барабанной перепонки.
На 18-е сутки наблюдения при отоскопии диаметр тимпаностомического отверстия составляет 1 мм, барабанная перепонка бледная, контурируется, отделяемого нет; произведено продувание слуховых труб и пневмомассаж барабанной перепонки.
На 22-е сутки диаметр тимпаностомы составил 0,4 мм, барабанная перепонка бледная, контуры четкие; произведен пневмомассаж барабанной перепонки.
На 25 день тимпаностомическое отверстие закрылось полностью; при отоскопии барабанная перепонка бледная, контуры четкие, рубцовых изменений нами не выявлено.
Курс лечения пациента составил 25 дней.
Данные аудиограммы и тимпанограммы после курса лечения в пределах нормы. Ребенок выписан из стационара с полным восстановлением слуха под амбулаторное наблюдение.
Несмотря на кажущуюся простоту способ весьма эффективен, не требует повторных оперативных вмешательств, легко переносится больными в течение всего периода наблюдения и лечения (до 3-4-х недель), вплоть до полного самостоятельного закрытия отверстия в барабанной перепонке.
Вместе с тем, заявленный способ контроля и динамического наблюдения за состоянием барабанной полости не очевиден для специалистов, работающих в данной области.
Об этом, в частности, свидетельствует тот факт, что даже при достаточно простых оперативных вмешательств на барабанной полости, при необходимости наблюдения за состоянием репарационных процессов в ней, до предложенного способа приходилось повторно, а иногда и многократно проводить тимпаностомию вследствие самостоятельного закрытия отверстия в барабанной перепонке.
Более того, в связи с часто наблюдаемым самопроизвольным закрытием отверстия в барабанной перепонке, выполненного путем обычной инцизии, нередко приходилось повторно проводить вынужденные тимпанопункции и миринготомии, подвергая ребенка риску возникновения вторичных бактериальных осложнений.
Ранее для предотвращения преждевременного закрытия выполненного в барабанной перепонке отверстия рекомендовалось оставлять в нем на необходимый период шунт, т.е. тонкие трубочки, специально выполненные для этой цели из титана или пластика.
В настоящее время при проведении оперативного вмешательства с применением предложенного способа такая необходимость отсутствует.
Не очевидным для специалистов, работающих в данной области, оказался факт самопроизвольного закрытия отверстия барабанной перепонки, выполненного с помощью лазерной тимпаностомии, без каких-либо рубцовых изменений, в то время как при повторных обычных инцизиях, как правило, эти изменения имеют место.
В ряде случаев эти изменения достаточно серьезны и при дальнейшем росте и развитии ребенка ведут себя различно, вплоть до нарушения функции слуха.
Поэтому факт отсутствия каких-либо рубцовых изменений на барабанной перепонке представляется весьма важным в прогностическом отношении.
Несмотря на простоту, заявленный способ был разработан нами в известной мере неожиданно, однако это ни в коей мере не снижает его исключительной ценности для детской оториноларингологии.
Способ прост, доступен для осуществления по настоящему описанию и найдет, как мы надеемся, широкое применение в детской оториноларингологии.
Способ контроля и динамического наблюдения за состоянием барабанной полости по предварительно выполненному отверстию, отличающийся тем, что, с целью увеличения срока наблюдения и уменьшения травматизации, перфорацию барабанной перепонки осуществляют лучом лазера с длинной волны 0,97 мкм, с образованием отверстия от 2 до 3 мм.
Источник
